Журнал "Гастроэнтерология" Том 59, №4, 2025
Вернуться к номеру
Вплив ліраглутиду й дапагліфлозину на стеатоз, фіброз, амінотрансферази та ліпідний профіль у пацієнтів зі стеатотичною хворобою печінки, асоційованою з метаболічною дисфункцією, і цукровим діабетом 2 типу: результати 6-місячного рандомізованого дослідження
Авторы: V.V. Cherniavskyi, A.I. Akimov, V.V. Tishchenko, L.M. Parunian
Bogomolets National Medical University, Kyiv, Ukraine
Рубрики: Гастроэнтерология
Разделы: Клинические исследования
Версия для печати
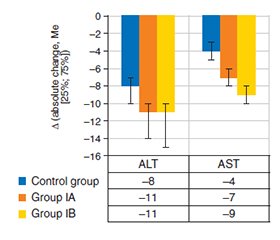
Актуальність. Стеатотична хвороба печінки, асоційована з метаболічною дисфункцією, є однією з найчастіших хронічних патологій печінки у світі, та її поширеність продовжує зростати. Модифікація способу життя залишається основним методом лікування, однак останніми роками активно вивчаються фармакологічні підходи, спрямовані на поліпшення стану печінки і метаболічних показників. Мета: порівняти вплив ліраглутиду й дапагліфлозину на стеатоз, фіброз, активність амінотрансфераз і ліпідний профіль у пацієнтів зі стеатотичною хворобою печінки, асоційованою з метаболічною дисфункцією, та цукровим діабетом 2 типу протягом шести місяців лікування. Матеріали та методи. У дослідження було включено 72 осіб зі стеатотичною хворобою печінки, асоційованою з метаболічною дисфункцією, та цукровим діабетом 2 типу. Учасників рандомізували до однієї з трьох груп: лише модифікація способу життя (контрольна група, n = 23), модифікація способу життя з додаванням дапагліфлозину (n = 26) або ліраглутиду (n = 23). Ступінь стеатозу й фіброзу печінки оцінювали за допомогою контрольованого параметра ослаблення сигналу і транзієнтної еластографії. Визначали вміст аланінамінотрансферази, аспартатамінотрансферази й показники ліпідного профілю. Проводили аналіз змін відносно початкових даних та міжгрупові порівняння. Результати. У всіх групах виявлено вірогідне зниження вмісту жиру в печінці, жорсткості печінкової тканини, рівнів амінотрансфераз, загального холестерину, ліпопротеїнів низької щільності й тригліцеридів, тоді як рівень ліпопротеїнів високої щільності підвищився (p < 0,001 у межах груп). Обидва лікарські засоби забезпечили більш виражене, ніж у контрольній групі, поліпшення контрольованого параметра ослаблення сигналу й жорсткості печінки (p < 0,01). Ліраглутид продемонстрував помірну додаткову перевагу у зменшенні контрольованого параметра ослаблення сигналу порівняно з дапагліфлозином (p < 0,05), тоді як зниження жорсткості печінки було подібним в обох групах. Ліраглутид також сприяв більш вираженому поліпшенню рівнів загального холестерину, ліпопротеїнів низької та високої щільності, ніж дапагліфлозин (p < 0,01). Зміни вмісту тригліцеридів й амінотрансфераз не відрізнялися між двома фармакологічними групами (p > 0,05). Висновки. Ліраглутид та дапагліфлозин у поєднанні з модифікацією способу життя вірогідно поліпшують показники стеатозу, фіброзу, активності печінкових ферментів і ліпідного профілю в пацієнтів зі стеатотичною хворобою печінки, асоційованою з метаболічною дисфункцією, та цукровим діабетом 2 типу. Ліраглутид продемонстрував додаткові переваги у зниженні стеатозу (за контрольованим параметром ослаблення сигналу) й поліпшенні рівнів холестерину, тоді як обидва препарати були однаково ефективними щодо зменшення жорсткості печінки, вмісту тригліцеридів і амінотрансфераз.
Background. Metabolic dysfunction-associated steatotic liver disease is one of the most common chronic liver disorders worldwide, with prevalence continuing to rise. Lifestyle modification is the mainstay of management, yet additional pharmacological approaches are increasingly studied for their potential to improve hepatic and metabolic outcomes. The aim was to compare the effects of liraglutide and dapagliflozin on hepatic steatosis, fibrosis, aminotransferases, and lipid profile in patients with metabolic dysfunction-associated steatotic liver disease and type 2 diabetes mellitus over 6 months. Materials and methods. A total of 72 patients with metabolic dysfunction-associated steatotic liver disease and type 2 diabetes mellitus were randomized to lifestyle modification alone (control, n = 23) or to lifestyle modification plus dapagliflozin (n = 26) or liraglutide (n = 23). Hepatic steatosis and fibrosis were assessed by controlled attenuation parameter and transient elastography. We measured serum alanine aminotransferase, aspartate aminotransferase, and a full lipid profile. Changes from baseline with intergroup comparisons were analysed. Results. All groups demonstrated significant reductions in hepatic fat, liver stiffness, aminotransferases, total cholesterol, low-density lipoprotein cholesterol, and triglycerides, while high-density lipoprotein cholesterol increased (p < 0.001 within groups). Both active treatments produced greater improvements in controlled attenuation parameter and liver stiffness compared to control (p < 0.01). Liraglutide achieved a modest additional advantage in controlled attenuation parameter reduction over dapagliflozin (p < 0.05), while liver stiffness declined similarly in both. Liraglutide also provided larger improvements in total cholesterol, low- and high-density lipoprotein cholesterol versus dapagliflozin (p < 0.01). Triglyceride and aminotransferase reductions were comparable between the two pharmacological groups (p > 0.05). Conclusions. Liraglutide and dapagliflozin, when combined with lifestyle modification, significantly improved hepatic steatosis, fibrosis, liver enzymes, and lipid profile in patients with metabolic dysfunction-associated steatotic liver disease and type 2 diabetes mellitus. Liraglutide demonstrated additional benefits for controlled attenuation parameter and cholesterol fractions, while both agents were equally effective for liver stiffness, triglycerides, and aminotransferases.
стеатотична хвороба печінки, асоційована з метаболічною дисфункцією; ліраглутид; дапагліфлозин; стеатоз печінки; жорсткість печінки; цукровий діабет
metabolic dysfunction-associated steatotic liver disease; liraglutide; dapagliflozin; hepatic steatosis; liver stiffness; diabetes mellitus
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Lonardo A, Leoni S, Alswat KA, Fouad Y. History of nonalcoholic fatty liver disease. Int J Mol Sci. 2020;21:5888. doi: 10.3390/ijms21165888.
- Younossi ZM, Tacke F, Arrese M, Chalasani N, Anstee QM, Bugianesi E, et al. Epidemiology of metabolic dysfunction-associated steatotic liver disease (MASLD): a global perspective. Clin Mol Hepatol. 2025;31(1):1-15. doi: 10.3350/cmh.2024.0477.
- Cusi K, Isaacs S, Barb D, et al. American Association of Clini–cal Endocrinology Clinical Practice Guideline for the Diagnosis and Management of Nonalcoholic Fatty Liver Disease in Primary Care and Endocrinology Clinical Settings: Co-Sponsored by the American Association for the Study of Liver Diseases (AASLD). Endocr Pract. 2022;28(5):528-562. doi: 10.1016/j.eprac.2022.03.010.
- Kanwal F, Shubrook JH, Adams LA, Pfotenhauer K, Wai-Sun Wong V, Wright E, et al. Clinical Care Pathway for the Risk Stratification and Management of Patients With Nonalcoholic Fatty Liver Di–sease. Gastroenterology. 2021 Nov;161(5):1657-1669. doi: 10.1053/j.gastro.2021.07.049.
- Harrison SA, Bedossa P, Guy CD, Schattenberg JM, Loomba R, Taub R, et al.; MAESTRO-NASH Investigators. A Phase 3, Randomized, Controlled Trial of Resmetirom in NASH with Liver Fibrosis. N Engl J Med. 2024 Feb 8;390(6):497-509. doi: 10.1056/NEJMoa2309000.
- European Association for the Study of the Liver (EASL); European Association for the Study of Diabetes (EASD); European Association for the Study of Obesity (EASO); European Association for the Study of the Liver (EASL). EASL-EASD-EASO Clinical Practice Guidelines on the management of metabolic dysfunction-associated steatotic liver disease (MASLD). J Hepatol. 2024;81(3):492-542. doi: 10.1016/j.jhep.2024.04.031.
- Luo Y, Wang X, Liu X, Luo L, Zhang L, Zhang J, et al. Current, emerging, and potential therapies for non-alcoholic fatty liver disease. Front Pharmacol. 2023;14:1152042. doi: 10.3389/fphar.2023.1152042.
- Mantovani A, Morandin R, Fiorio V, et al. Glucagon-like peptide-1 receptor agonists improve steatohepatitis and liver fibrosis: a meta-analysis of randomized controlled trials. Liver Int. 2025;45(9):e70256. doi: 10.1111/liv.70256.
- Ong Lopez AMC, Pajimna JAT. Efficacy of sodium glucose cotransporter 2 inhibitors on hepatic fibrosis and steatosis in non-alcoholic fatty liver disease: an updated systematic review and meta-analysis. Sci Rep. 2014;14:2122. doi: 10.1038/s41598-024-52603-5.
- Nowak K, Łupina K, Romac A, Kalisz A, Ilkiewicz Ł, Janczura J. Therapeutic Potential of GLP-1 Receptor Agonists in Metabolic Associated Steatotic Liver Disease. Ann Pharmacother. 2025 Oct;59(10):928-936. doi: 10.1177/10600280251322002.
- Abushamat LA, Shah PA, Eckel RH, Harrison SA, Barb D. The emerging role of glucagon-like peptide-1 receptor agonists for the treatment of metabolic dysfunction-associated steatohepatitis. Clin Gastroenterol Hepatol. 2024;22(8):1565-1574.
- Gao X, Zhu C, Zhu W, Wang L. Dapagliflozin treatment alleviates fatty liver in patients with type 2 diabetes. Biomed Rep. 2024 Dec 5;22(2):26. doi: 10.3892/br.2024.1904.
- Phrueksotsai S, Pinyopornpanish K, Euathrongchit J, Leerapun A, Phrommintikul A, Buranapin S, et al. The effects of dapagliflozin on hepatic and visceral fat in type 2 diabetes patients with non-alcoholic fatty liver disease. J Gastroenterol Hepatol. 2021 Oct;36(10):2952-2959. doi: 10.1111/jgh.15580.
- Jin Z, Yin R, Yuan Y, Zheng C, Zhang P, Wang Y, Weng H. Dapagliflozin ameliorates hepatic steatosis via suppressing LXRα-mediated synthesis of lipids and bile acids. Biochem Pharmacol. 2024 May;223:116167. doi: 10.1016/j.bcp.2024.116167.
- Ge Q, Zhang F, Liu Y. Effect of SGLT2 inhibitors on liver fat content: A meta-analysis. Biomol Biomed. 2025 Apr 25;25(12):2647-2657. doi: 10.17305/bb.2025.12203.
- Gu Y, Sun L, Zhang W, Kong T, Zhou R, He Y, et al. Comparative efficacy of 5 sodium-glucose cotransporter protein-2 (SGLT-2) inhibitor and 4 glucagon-like peptide-1 (GLP-1) receptor agonist drugs in non-alcoholic fatty liver disease: a GRADE-assessed systematic review and network meta-analysis of randomized controlled trials. Front Pharmacol. 2023 Mar 13;14:1102792. doi: 10.3389/fphar.2023.1102792.
- Patoulias D, Michailidis T. SGLT-2 Inhibitor and GLP-1 Receptor Agonist Treatment for Patients with Nonalcoholic Fatty Liver Disease and Type 2 Diabetes Mellitus: Is Their Combination the Optimal Treatment Option? J Clin Transl Hepatol. 2022 Aug 28;10(4):574-576. doi: 10.14218/JCTH.2022.00278.
- Kanwal F, Neuschwander-Tetri BA, Loomba R, Rinella ME. Metabolic dysfunction-associated steatotic liver disease: Update and impact of new nomenclature on the American Association for the Study of Liver Diseases practice guidance on nonalcoholic fatty liver disease. Hepatology. 2024;79(5):1212-19. doi: 10.1097/HEP.0000000000000670.
- Sasso M, Beaugrand M, de Ledinghen V, Douvin C, Marcellin P, et al. Controlled attenuation parameter (CAP): a novel VCTE™ guided ultrasonic attenuation measurement for the evaluation of hepatic steatosis: preliminary study and validation in a cohort of patients with chronic liver disease from various causes. Ultrasound Med Biol. 2010 Nov;36(11):1825-35. doi: 10.1016/j.ultrasmedbio.2010.07.005.
- Cho KY, Nakamura A, Omori K, Takase T, Miya A, Yamamoto K, et al. Favorable effect of sodium-glucose cotransporter 2 inhibitor, dapagliflozin, on non-alcoholic fatty liver disease compared with pioglitazone. J Diabetes Investigation. 2021;12(7):1272-1277. doi: 10.1111/jdi.13457.
- Jiang Z, Chen J. Clinical trial of liraglutide in the treatment of patients with type 2 diabetes mellitus and non-alcoholic fatty liver. Chin J Clin Pharmacol. 2020;36(4):400-403.
- Popoviciu MS, Paduraru L, Rahman MM, Supti FA, Stoi–ca RA, Reurean-Pintilei D, et al. The Effects of SGLT2 Inhibitors in Patients with Metabolic Dysfunction-Associated Fatty Liver Di–sease: A Narrative Review. Journal of Mind and Medical Sciences. 2024;11(1):62-77. doi: 10.22543/2392-7674.1439.
- Fang L, Li J, Zeng H, Liu J. Effects of GLP-1 receptor agonists on the degree of liver fibrosis and CRP in non-alcoholic fatty liver disease and non-alcoholic steatohepatitis: a systematic review and meta-analysis. Prim Care Diabetes. 2024 Jun;18(3):268-276. doi: 10.1016/j.pcd.2024.03.005.
- Shimizu M, Suzuki K, Kato K, Jojima T, Iijima T, Murohisa T, et al. Evaluation of the effects of dapagliflozin, a sodium-glucose co-transporter-2 inhibitor, on hepatic steatosis and fibrosis using transient elastography in patients with type 2 diabetes and non-alcoholic fatty liver disease. Diabetes Obes Metabolism. 2019;21(2):285-292. doi: 10.1111/dom.13520.
- Mantovani A, Scorletti E, Mosca A, Alisi A, Byrne CD, Targher G. Complications, morbidity and mortality of nonalcoholic fatty liver disease. Metabolism. 2020 Oct;111S:154170. doi: 10.1016/j.metabol.2020.
- Rezaei S, Tabrizi R, Nowrouzi-Sohrabi P, Jalali M, Atkin SL, Al-et al. GLP-1 Receptor Agonist Effects on Lipid and Liver Profiles in Patients with Nonalcoholic Fatty Liver Disease: Systematic Review and Meta-Analysis. Can J Gastroenterol Hepatol. 2021 Nov 12;2021:8936865. doi: 10.1155/2021/8936865.