Журнал "Гастроэнтерология" Том 59, №4, 2025
Вернуться к номеру
Складний клінічний випадок грижі стравохідного отвору діафрагми з синдромом Кемерона
Авторы: Yu.M. Stepanov, N.V. Prolom, O.M. Babii, O.V. Zeleniuk, S.O. Tarabarov, I.M. Adamska
Institute of Gastroenterology of NAMSU, Dnipro, Ukraine
Рубрики: Гастроэнтерология
Разделы: Клинические исследования
Версия для печати
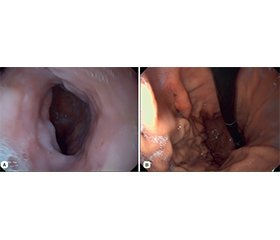
Грижа стравохідного отвору діафрагми (ГСОД) — це патологічний стан, при якому частина шлунка, а іноді й інші органи черевної порожнини зміщуються в грудну порожнину через стравохідний отвір діафрагми. Виникнення ГСОД пов’язане з ослабленням зв’язкового апарату діафрагми, підвищенням внутрішньочеревного тиску та віковими дегенеративними змінами тканин. Захворювання часто ускладнюється розвитком гастроезофагеальної рефлюксної хвороби, езофагіту і виразок слизової оболонки стравоходу. Серед рідкісних ускладнень відзначають стриктури стравоходу, стравохід Барретта, защемлення або перфорацію грижі, а також важкі для діагностики виразки слизової шлунка в грижовому мішку (синдром Кемерона), що можуть супроводжуватися хронічною кровотечею та залізодефіцитною анемією. Синдром Кемерона — це ерозивно-виразкові ураження слизової оболонки шлунка в ділянці грижового випинання при ГСОД, які супроводжуються хронічною або явною кровотечею і розвитком залізодефіцитної анемії. Вони мають особливе клінічне значення, оскільки можуть спричиняти як тривалу приховану крововтрату, так і гостру кровотечу, небезпечну для життя. Ураження слизової оболонки верхніх відділів шлунково-кишкового тракту нерідко залишаються недооціненими або неправильно трактуються під час стандартного обстеження, що підвищує ризик помилкової діагностики та вибору неадекватної лікувальної тактики в пацієнтів із синдромом Кемерона. У статті розглянутий випадок діагностики синдрому Кемерона в пацієнта з ГСОД.
Hiatal hernia (HH) is a pathological condition in which part of the stomach, and sometimes other abdominal organs, are displaced through the esophageal hiatus into the chest cavity. The occurrence of HH is associated with weakening of the ligamentous apparatus of the diaphragm, increased intra-abdominal pressure, and age-related degenerative changes in tissues. The disease is often complicated by the development of gastroesophageal reflux disease, esophagitis, and ulcers of the esophageal mucosa. Rare complications include esophageal strictures, Barrett’s esophagus, hernia incarceration or perforation, as well as difficult-to-diagnose gastric mucosal ulcers in the hernial sac (Cameron syndrome), which may be accompanied by chronic bleeding and iron deficiency anemia. Cameron syndrome is an erosive-ulcerative lesion of the gastric mucosa in the area of hernial protrusion in HH, accompanied by chronic or overt bleeding and the development of iron deficiency anemia. These lesions are of particular clinical significance because they can cause both prolonged occult blood loss and acute, life-threatening bleeding. Lesions of the mucous membrane of the upper gastrointestinal tract are often underestimated or misinterpreted during standard examination, which increases the risk of misdiagnosis and selection of inadequate treatment in patients with Cameron syndrome. The article discusses a case of Cameron syndrome diagnosis in a patient with HH.
грижа стравохідного отвору діафрагми; синдром Кемерона; гастроінтестинальна кровотеча
hiatal hernia; Cameron syndrome; upper gastrointestinal bleeding
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Stepanov YuM, Prolom NV. Diagnosis and surgical treatment of hernias of the esophageal opening of the diaphragm. Kyiv: Publisher Zaslavsky OYu; 2021. 254 p. (in Ukrainian).
- Nurczyk K, Corpo MD, Patti MG. Hiatal hernia. In: Benign Esophageal Disease: Modern Surgical approaches and Techniques. Springer; 2021. 59-71. doi: 10.1007/978-3-030-51489-1.
- Shevchenko BF, Prolom NV, Babii OM, Zelenyuk OV, Tarabarov SO, Galinsky OO. Diagnosis and surgical correction of failure of the physiological cardia in hernias of the esophageal ope–ning of the diaphragm. Gastroenterology. 2022;1(56):48-53. doi: 10.22141/2308-2097.56.1.2022.487 (in Ukrainian).
- Dias PNG, Neto RML, Fernando AM, et al. Psychiatric symptoms and the upper esophageal sphincter. Surg Gastroenterol Oncol. 2020;3(25):121-124. doi: 10.21614/sgo-25-3-121.
- Andolfi C, Plana A, Furno S, Fisichella PM. Paraesophageal Hernia and Reflux Prevention: Is One Fundoplication Better than the Other? World J Surg. 2017;4(10):2573-2582. doi: 10.1007/s00268-017-4062-z.
- Cameron AJ, Higgins JA. Linear gastric erosion. A lesion associated with large diaphragmatic hernia and chronic blood loss anemia. Gastroenterology. 1986;91(2):338-42.
- Iliev IE, Loidl A. A 61-Year-Old Woman with Chronic Iron-Deficiency Anemia Due to a Cameron Lesion and a Response to Oral Application of Combined Poloxamer 407 with Hyaluronic Acid and Chondroitin Sulfate Following Single Treatment with Pantoprazole: A Case Report. Am J Case Rep. 2021;22:e928021. doi: 10.12659/AJCR.928021.
- Gray DM, Kushnir V, Kalra G, Rosenstock A, Alsakka MA, et al. Cameron lesions in patients with hiatal hernias: prevalence, presentation, and treatment outcome. Dis Esophagus. 2015;28(5):448-52. doi: 10.1111/dote.12223.
- Kanani Z, Gould JC. Laparoscopic fundoplication for refractory GERD: a procedure worth repeating if needed. Surg Endosc. 2021;35:298-302. doi: 10.1007/s00464-020-07396-9.
- Kaneyama H, Kaise M, Arakawa H, Arai Y, Kanazawa K, Tajiri H. Gastroesophageal flap valve status distinguishes clinical phenotypes of large hiatal hernia. World J Gastroenterol. 2010;16(47):6010-5. doi: 10.3748/wjg.v16.i47.6010.
- Siegal SR, Dolan JP, Hunter JG. Modern diagnosis and treatment of hiatal hernias. Langenbecks Arch Surg. 2017;8(402):1145-1151. doi: 10.1007/s00423-017-1606-5.
- Bisogni D, Valeri A, Talamucci L, Manetti R, Giordano ABF, et al. Life-threatening bleeding for a large cameron ulcer. A novel description of a tailored-surgical strategy: report of a case and literature overview. G Chir. 2019;40(5):398-404.
- Rajaram-Gilkes M, Cardona JJ, Gilkes AJ. Cameron Lesions With Severe Anemia: A Case Report. Cureus. 2023;15(12):e50678. doi: 10.7759/cureus.50678.
- Candoli P, Ceron L, Trisolini R, et al. Competence in endosonographic techniques. Panminerva Med. 2019;61(3):249-279. doi: 10.23736/S0031-0808.18.03570-X.
- Dietrich CG, Hübner D, Heise JW. Paraesophageal hernia and iron deficiency anemia: Mechanisms, diagnostics and therapy. World J Gastrointest Surg. 2021;13(3):222-230. doi: 10.4240/wjgs.v13.i3.222.
- Dhar J, Samanta J. The expanding role of endoscopic ultrasound elastography. Clin J Gastroenterol. 2022;15(5):841-858. doi: 10.1007/s12328-022-01662-0.
- Girgis K, Gaetani S, O’Gurek DT, Greenberg MR. Symptomatic Anemia Due to Cameron Lesions: A Case Report. Cureus. 2024;16(11):e73131. doi: 10.7759/cureus.73131.
- Le PTV, Nguyen HT, Dang C, Tran KN, Vo QC. A Case of Cameron Lesions: An Overlooked Cause of Anemia in Patients With Gastrointestinal Bleeding and Hiatal Hernia. Cureus. 2024;16(7):e65510. doi: 10.7759/cureus.65510.
- Li WF, Lei XP, Yu XQ, Lv L, Li XD. A case report of occult Cameron ulcer and a systematic review of the literature. Front Med (Lausanne). 2025;12:1677344. doi: 10.3389/fmed.2025.1677344.
- Singhai A, Bose R, Manoria P. Cameron lesion with severe iron deficiency anemia and review of literature. Caspian J Intern Med. 2022;13(3):639-641. doi: 10.22088/cjim.13.3.639.