Журнал «Здоровье ребенка» Том 21, №1, 2026
Вернуться к номеру
Клінічна еквівалентність апаратної та неапаратної системної лікувальної гіпотермії у доношених новонароджених з гіпоксично-ішемічною енцефалопатією
Авторы: Соломенко М.В.
Європейський медичний університет, м. Дніпро, Україна
Рубрики: Педиатрия/Неонатология
Разделы: Клинические исследования
Версия для печати
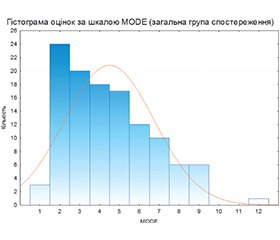
Актуальність. Гіпоксично-ішемічна енцефалопатія (ГІЕ) залишається однією з провідних причин захворюваності та інвалідизації доношених новонароджених дітей. Лікувальна гіпотермія (ЛГ) є стандартом терапії в країнах з високим рівнем доходу, однак дані щодо ефективності різних методів охолодження (використання сервокерованого охолоджувального обладнання чи неапаратної гіпотермії) в умовах країн із низьким та середнім рівнем доходу залишаються обмеженими. Зв’язки між частотою гострих інтранатальних подій та розвитком несприятливих наслідків ГІЕ є ще одним предметом для обговорення. Мета: визначити клінічну еквівалентність апаратної та неапаратної системної лікувальної гіпотермії у доношених новонароджених з гіпоксично-ішемічною енцефалопатією на основі порівняння частоти короткострокових несприятливих наслідків (первинна кінцева точка) та окремих клінічних показників неонатального періоду (вторинні кінцеві точки). Матеріали та методи. Проведено ретроспективний аналіз медичної документації 117 доношених новонароджених із тяжкою асфіксією при народженні, яким проводилась системна ЛГ: 98 дітей отримували неапаратну ЛГ (НАЛГ), 19 — апаратну ЛГ (АЛГ). Оцінювали анамнестичні особливості перинатального періоду, клінічні характеристики неонатального періоду. Вираженість мультиорганної дисфункції визначали за шкалою MODE. Короткострокові несприятливі наслідки включали деструктивні гіпоксично-ішемічні ураження мозку, судоми, патологічний м’язовий тонус і відсутність повноцінного перорального харчування на момент виписки. Статистичний аналіз проводили з використанням критерію Манна — Уїтні та точного критерію Фішера, багатоваріантного логістичного регресійного аналізу. Результати. Групи не відрізнялися за гестаційним віком, масою тіла при народженні, оцінкою за шкалою Апгар (ОША) на 1-й та 10-й хвилинах і рівнем pH у першу годину життя. У групі неапаратної ЛГ відзначали вірогідно тривалішу седацію, довший час відновлення свідомості та м’язового тонусу, пізніший початок ентерального харчування і більшу тривалість перебування у відділенні інтенсивної терапії. Водночас не виявлено статистично значущих відмінностей між групами щодо частоти судом, показників за шкалою MODE та частоти короткострокових несприятливих наслідків ГІЕ. Відмінності клінічного перебігу (новонароджені, яким проводилася НАЛГ, мали вірогідні відмінності від групи АЛГ, а саме нижчу ОША на 5-й хвилині, тривалішу седацію і час відновлення свідомості та м’язового тонусу, триваліший час до початку ентерального харчування) могли бути зумовлені змінами рекомендацій щодо проведення седації, вибору препаратів та початку ентерального харчування під час ЛГ. Деструктивні гіпоксично-ішемічні ураження мозкової тканини спостерігалися у 20,5 % дітей загальної групи. Незважаючи на наявність окремих клінічних відмінностей у перебігу неонатального періоду, не було виявлено статистично значущої різниці частоти несприятливих короткострокових наслідків у групах з різними засобами охолодження (однак не можна виключити наявність клінічно важливої різниці через обмежену потужність). Збільшення частоти короткострокових несприятливих наслідків ГІЕ у дітей після АЛГ порівняно з групою з НАЛГ (26,3 проти 19,4 %) супроводжувалось зменшенням частоти інтранатальних факторів ризику в групі АЛГ (15,8 проти 33,7 %), однак ці відмінності не були статистично значущими. Висновки. У цьому ретроспективному дослідженні з обмеженою кількістю новонароджених з гіпоксично-ішемічною енцефалопатією, які отримували апаратну ЛГ, не виявлено статистично значущої різниці в частоті короткострокових несприятливих наслідків у групі неапаратної лікувальної гіпотермії порівняно з групою апаратної лікувальної гіпотермії. Однак через малу вибірку групи апаратної лікувальної гіпотермії та можливий вплив змін протоколів догляду висновки мають попередній характер і потребують підтвердження у більших проспективних дослідженнях. Вирішальними факторами ефективності ЛГ залишається своєчасність її застосування та дотримання стандартів, адекватний температурний контроль і комплексне інтенсивне ведення.
Background. Hypoxic-ischemic encephalopathy (HIE) remains one of the leading causes of morbidity and disability among term newborns. Therapeutic hypothermia (TH) is the standard of care in high-income countries; however, data on the effectiveness of different cooling methods (use of servo-controlled cooling equipment versus non-device hypothermia) in low- and middle-income settings remain limited. The associations between the frequency of acute intranatal events and the development of adverse HIE outcomes constitute another subject of discussion. The purpose of this retrospective observational study was to determine the clinical equivalence of device-based and non-device systemic therapeutic hypothermia in term newborns with hypoxic-ischemic encephalopathy by comparing the incidence of short-term adverse outcomes (primary endpoint) and individual clinical indicators of the neonatal period (secondary endpoints). Materials and methods. A retrospective analysis of medical records was performed in 117 term newborns with severe birth asphyxia who underwent systemic TH: 98 infants received non-device therapeutic hypothermia (NDTH), and 19 received device-based therapeutic hypothermia (DTH). Anamnestic features of the perinatal period and clinical characteristics of the neonatal period were assessed. The severity of multi-organ dysfunction was determined using the MODE scale. Short-term adverse outcomes included destructive hypoxic-ischemic brain injury, seizures, abnormal muscle tone, and the absence of full oral feeding at discharge. Statistical processing was performed using the Mann-Whitney test and Fisher’s exact test, multivariate logistic regression analysis. Results. The groups did not differ in gestational age, birth weight, Apgar scores at 1 and 10 minutes, or pH level during the first hour of life. In the NDTH group, significantly longer sedation, longer time to recovery of consciousness and muscle tone, later initiation of enteral feeding, and a longer stay in the intensive care unit were observed. At the same time, no statistically significant differences were found between the groups in seizure frequency, MODE scores, or the incidence of short-term adverse HIE outcomes. Differences in the clinical course (newborns who received NDTH had significant differences compared to the DTH group, namely lower Apgar score at 5 minute, longer sedation and longer time to recovery of consciousness and muscle tone, to initiation of enteral feeding) could be attributable to changes in recommendations regarding sedation practices, choice of medications, and initiation of enteral feeding during TH. Destructive hypoxic-ischemic brain tissue injury was observed in 20.5 % of children in the overall cohort. Despite the presence of certain clinical differences during neonatal period, no statistically significant difference in the frequency of short-term adverse outcomes was detected between groups with different cooling methods (however, the presence of a clinically important difference cannot be excluded due to limited statistical power). An increase in the frequency of short-term adverse HIE outcomes in children after DTH compared to the NDTH group (26.3 versus 19.4 %) was accompanied by a decrease in the frequency of intranatal risk factors in the DTH group (15.8 versus 33.7 %); however, these differences were not statistically significant. Conclusions. In this retrospective study with a limited number of newborn patients with hypoxic-ischemic encephalopathy who received device-based therapeutic hypothermia, no statistically significant difference was found in the frequency of short-term adverse outcomes in the NDTH group compared to the DTH group. However, due to the small sample size of the device-based therapeutic hypothermia group and the possible influence of changes in care protocols, the conclusions are preliminary and require confirmation in larger prospective studies. The decisive factors for the effectiveness of TH remain the timeliness of its application and adherence to standards, adequate temperature control, and comprehensive intensive management.
гіпоксично-ішемічна енцефалопатія; апаратна системна лікувальна гіпотермія; неапаратна системна лікувальна гіпотермія; неонатальна інтенсивна терапія; мультиорганна дисфункція; новонароджені
hypoxic-ischemic encephalopathy; device-based systemic therapeutic hypothermia; non-device systemic therapeutic hypothermia; neonatal intensive care; multiorgan dysfunction; newborns
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Hawkins CC, Spiegel E, Allen DD, Nesbit K. The impact of therapeutic hypothermia on developmental outcomes in lower-middle income countries: A systematic review and meta-analysis with a health equity lens. Pediatr Neonatol. 2025 Apr 19:S1875-9572(25)00083-X. doi: 10.1016/j.pedneo.2024.09.010. Epub ahead of print. PMID: 40287349.
- Marques KL, Rodrigues V, Balduci CTN, Montes GC, Barradas PC, Cunha-Rodrigues MC. Emerging therapeutic strategies in hypoxic-ischemic encephalopathy: a focus on cognitive outcomes. Front Pharmacol. 2024 Feb 26;15:1347529. doi: 10.3389/fphar.2024.1347529. PMID: 38469401; PMCID: PMC10925695.
- Sutin J, Vyas R, Feldman HA, Ferradal S, Hsiao CH, Zampolli L, et al. Association of cerebral metabolic rate following therapeutic hypothermia with 18-month neurodevelopmental outcomes after neonatal hypoxic ischemic encephalopathy. EBioMedicine. 2023 Aug;94:104673. doi: 10.1016/j.ebiom.2023.104673. Epub 2023 Jun 29. PMID: 37392599; PMCID: PMC10338207.
- Chakkarapani E, de Vries LS, Ferriero DM, Gunn AJ. Neonatal encephalopathy and hypoxic-ischemic encephalopathy: the state of the art. Pediatr Res. 2025 Mar 24. doi: 10.1038/s41390-025-03986-2.
- Cornet MC, Kuzniewicz M, Scheffler A, Forquer H, Hamilton E, Newman TB, et al. Perinatal Hypoxic-Ischemic Encephalopathy: Incidence Over Time Within a Modern US Birth Cohort. Pediatr Neurol. 2023 Dec;149:145-150. doi: 10.1016/j.pediatrneurol.2023.08.037. Epub 2023 Aug 31. PMID: 37883841; PMCID: PMC10842130.
- Kukka AJ, Waheddoost S, Brown N, Litorp H, Wrammert J, Kc A. Incidence and outcomes of intrapartum-related neonatal encephalopathy in low-income and middle-income countries: a systematic review and meta-analysis. BMJ Glob Health. 2022 Dec;7(12):e010294. doi: 10.1136/bmjgh-2022-010294. Erratum in: BMJ Glob Health. 2023 Feb;8(2):e010294corr1. doi: 10.1136/bmjgh-2022-010294corr1. PMID: 36581333; PMCID: PMC9806096.
- Thayyil S, Pant S, Montaldo P, Shukla D, Oliveira V, Ivain P, et al.; HELIX consortium. Hypothermia for moderate or severe neonatal encephalopathy in low-income and middle-income countries (HELIX): a randomised controlled trial in India, Sri Lanka, and Bangladesh. Lancet Glob Health. 2021 Sep;9(9):e1273-e1285. doi: 10.1016/S2214-109X(21)00264-3. Epub 2021 Aug 3. Erratum in: Lancet Glob Health. 2021 Oct;9(10):e1371. doi: 10.1016/S2214-109X(21)00397-1. PMID: 34358491; PMCID: PMC8371331.
- Diggikar S, Krishnegowda R. Therapeutic Hypothermia for Neonatal Encephalopathy in Low- and Middle-Income Countries: A Literature Review. J Trop Pediatr. 2022 Feb 3;68(2):fmac016. doi: 10.1093/tropej/fmac016. PMID: 35191983.
- Babbo CC, Mellet J, van Rensburg J, Pillay S, Horn AR, Nakwa FL, et al. Neonatal encephalopathy due to suspected hypoxic ische–mic encephalopathy: pathophysiology, current, and emerging treatments. World J Pediatr. 2024 Nov;20(11):1105-1114. doi: 10.1007/s12519-024-00836-9. Epub 2024 Sep 6. PMID: 39237728; PMCID: PMC11582131.
- Bellos I, Devi U, Pandita A. Therapeutic Hypothermia for Neonatal Encephalopathy in Low- and Middle-Income Countries: A Meta-Analysis. Neonatology. 2022;119(3):300-310. doi: 10.1159/000522317. Epub 2022 Mar 25. Erratum in: Neonatology. 2023;120(2):272-274. doi: 10.1159/000527495. PMID: 35340015.
- Nakaz MOZ Ukrainy № 225 vid 28.03.2014 «Pro zatverdzhennia ta vprovadzhennia medyko-tekhnolohichnykh dokumentiv zi standartyzatsii medychnoi dopomohy z pochatkovoi, reanimatsiinoi i pisliareanimatsiinoi dopomohy novonarodzhenym v Ukraini». https://ips.ligazakon.net/document/MOZ22453.
- Nakaz MOZ Ukrainy № 536 vid 26.03.2025 «Pro zatverdzhennia Unifikovanoho klinichnoho protokolu spetsializovanoi medychnoi dopomohy «Pochatkova, reanimatsiina ta pisliareanimatsiina dopomoha novonarodzhenym». https://moz.gov.ua/uk/decrees/nakaz-moz-ukrayini-vid-26-03-2025-536-pro-zatverdzhennya-unifikovanogo-klinichnogo-protokolu-specializovanoyi-medichnoyi-dopomogi-pochatkova-rea–nimacijna-ta-pislyareanimacijna-dopomoga-novonarodzhenim.
- Sweetman DU, Strickland T, Isweisi E, Kelly L, Slevin MT, Donoghue V, et al. Multi-organ dysfunction scoring in neonatal encephalopathy (MODE Score) and neurodevelopmental outcomes. Acta Paediatr. 2022 Jan;111(1):93-98. doi: 10.1111/apa.16111. Epub 2021 Sep 22. PMID: 34528287.
- Razif NAM, D’Arcy A, Waicus S, Agostinis A, Scheepers R, Buttle Y, et al. Neonatal encephalopathy multiorgan scoring systems: systematic review. Front Pediatr. 2024 Oct 1;12:1427516. doi: 10.3389/fped.2024.1427516. PMID: 39416861; PMCID: PMC11481038.
- Mietzsch U, Radhakrishnan R, Boyle FA, Juul S, Wood TR. Active cooling temperature required to achieve therapeutic hypothermia correlates with short-term outcome in neonatal hypoxic-ischaemic encephalopathy. J Physiol. 2020 Jan;598(2):415-424. doi: 10.1113/JP278790. Epub 2020 Jan 2. PMID: 31777079.
- Aoki Y, Kono T, Enokizono M, Okazaki K. Short-term outcomes in infants with mild neonatal encephalopathy: a retrospective, observational study. BMC Pediatr. 2021 May 7;21(1):224. doi: 10.1186/s12887-021-02688-y. PMID: 33962618; PMCID: PMC8103637.
- Mohammad K, McIntosh S, Lee KS, Beltempo M, Afifi J, Tremblay S, et al.; NeoBrainNetwork. Variations in care of neonates during therapeutic hypothermia: call for care practice bundle implementation. Pediatr Res. 2023 Jul;94(1):321-330. doi: 10.1038/s41390-022-02453-6. Epub 2023 Jan 9. PMID: 36624286.
- Kumar J, Anne RP, Meena J, Sundaram V, Dutta S, Kumar P. To feed or not to feed during therapeutic hypothermia in asphyxiated neonates: a systematic review and meta-analysis. Eur J Pediatr. 2023 Jun;182(6):2759-2773. doi: 10.1007/s00431-023-04950-0. Epub 2023 Apr 4. PMID: 37014443.
- Shankaran S, Laptook AR, McDonald SA, Hintz SR, Barnes PD, Das A, et al.; Eunice Kennedy Shriver National Institute of Child Health, and Human Development Neonatal Research Network. Acute Perinatal Sentinel Events, Neonatal Brain Injury Pattern, and Outcome of Infants Undergoing a Trial of Hypothermia for Neonatal Hypoxic-Ischemic Encephalopathy. J Pediatr. 2017 Jan;180:275-278.e2. doi: 10.1016/j.jpeds.2016.09.026. Epub 2016 Oct 21. PMID: 27776752; PMCID: PMC5183477.
- Grass B, El Shahed A, Ly LG, Chau V, Branson HM, Blaser S, et al. Therapeutic hypothermia for hypoxic-ischemic encephalopathy after perinatal sentinel events: less brain injury on MRI and improved neurodevelopmental outcome at 18–36 months. J Perinatol. 2020 Apr;40(4):633-639. doi: 10.1038/s41372-020-0602-8. Epub 2020 Feb 12. PMID: 32051541.
- Grass B, Scheidegger S, Latal B, Hagmann C, Held U, Brotschi B; National Asphyxia and Cooling Register Group; Follow-up Group. Short-term neurological improvement in neonates with hypoxic-ischemic encephalopathy predicts neurodevelopmental outcome at 18–24 months. J Perinat Med. 2020 Mar 26;48(3):296-303. doi: 10.1515/jpm-2019-0391. PMID: 3206924.
- Pauliah SS, Shankaran S, Wade A, Cady EB, Thayyil S. Therapeutic hypothermia for neonatal encephalopathy in low- and middle-income countries: a systematic review and meta-analysis. PLoS One. 2013;8(3):e58834. doi: 10.1371/journal.pone.0058834. Epub 2013 Mar 19. PMID: 23527034; PMCID: PMC3602578.
- Zanelli SA, Wusthoff CJ, Lucke AM, Kaufman DA; Committee on Fetus and Newborn; Section on Neurology. Therapeutic Hypothermia for Neonatal Hypoxic-Ischemic Encephalopathy: Clinical Report. Pediatrics. 2026 Feb 1;157(2):e2025073627. doi: 10.1542/peds.2025-073627. PMID: 41581784.