Международный эндокринологический журнал Том 22, №2, 2026
Вернуться к номеру
Особливості оксидантно-антиоксидантного балансу в пацієнтів з ожирінням, стеатогепатитом та хронічною хворобою нирок
Авторы: А.А. Antoniv, L.V. Kanovska, N.A. Antoniv, L.V. Mikulets, Yu.M. Yarynych, O.O. Maksymiv
Bukovinian State Medical University, Chernivtsi, Ukraine
Рубрики: Эндокринология
Разделы: Клинические исследования
Версия для печати
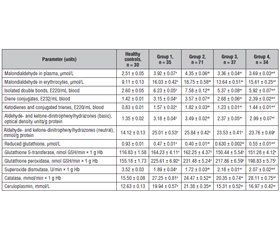
Актуальність. Стеатозне захворювання печінки, пов’язане з метаболічною дисфункцією, та його прогресуюча форма — стеатогепатит, пов’язаний із метаболічною дисфункцією (СПМД), усе частіше розглядаються як системні захворювання. Мета: оцінити інтенсивність оксидативного стресу й функціональний стан системи антиоксидантного захисту в пацієнтів зi СПМД та ожирінням І–ІІ ступеня залежно від наявності, клінічного варіанта і стадії хронічної хвороби нирок (ХХН), а також визначити їх патогенетичну роль у механізмах взаємообтяження печінкової та ниркової дисфункції. Матеріали та методи. Обстежено 177 дорослих осіб зi СПМД та ожирінням І–ІІ ступеня, яких стратифікували з урахуванням стану ниркової функції: без ураження нирок, ХХН І–ІІІ стадії, подагрична нефропатія або безсимптомна гіперурикемія. Контрольну групу становили 30 практично здорових осіб, порівнянних за віком і статтю. Інтенсивність вільнорадикального окиснення ліпідів, окиснювальної модифікації білків та стан антиоксидантного захисту оцінювали із застосуванням стандартизованих біохімічних і спектрофотометричних методик. Функціональний стан нирок визначали за розрахунковою швидкістю клубочкової фільтрації. Проведено міжгрупові порівняння та кореляційний аналіз. Результати. У всіх клінічних групах виявлено вірогідну активацію процесів ліпопероксидації та виснаження системи антиоксидантного захисту, що свідчить про формування декомпенсованого оксидативного стресу (p < 0,05). Інтенсивність оксидативного стресу була найвищою в пацієнтів зi СПМД у поєднанні із ХХН і прогресивно зростала зі зниженням швидкості клубочкової фільтрації. При безсимптомній гіперурикемії спостерігали відносно нижчу вираженість оксидативних змін, тоді як за подагричної нефропатії показники окиснювального ушкодження знову збільшувалися. Виснаження пулу відновленого глутатіону та пригнічення активності супероксиддисмутази відображали зниження антиоксидантних резервів. Установлено вірогідні кореляційні зв’язки між маркерами ліпопероксидації, активністю печінкових ферментів і показниками ниркової функції. Висновки. Оксидативний стрес є ключовим патогенетичним механізмом СПМД та відіграє центральну роль у формуванні взаємообтяження печінкової і ниркової дисфункції, особливо за наявності та прогресування ХХН. Залежні від стадії та фенотипу порушення оксидантно-антиоксидантного балансу обґрунтовують доцільність використання показників оксидативного стресу для стратифікації ризику й розробки патогенетично орієнтованих терапевтичних підходів у пацієнтів зi СПМД та коморбідною нирковою патологією.
Background. Metabolic dysfunction-associated steatotic liver disease and its progressive form, metabolic dysfunction-associated steatohepatitis (MASH), are increasingly regarded as systemic conditions. The purpose was to evaluate the intensity of oxidative stress and the functional state of the antioxidant defense system in patients with metabolic dysfunction-associated steatohepatitis and class I–II obesity, depending on the presence, clinical variant, and stage of chronic kidney disease (CKD), and to determine their pathogenetic role in the mechanisms of liver-kidney mutual aggravation. Materials and methods. This study included 177 adult patients with MASH and class I–II obesity who were stratified according to renal status: no kidney involvement, CKD stages I–III, gouty nephropathy, or asymptomatic hyperuricemia. A control group consisted of 30 apparently healthy individuals matched for age and sex. Lipid peroxidation intensity, oxidative protein modification, and antioxidant defense parameters were assessed using standardized biochemical and spectrophotometric methods. Renal function was evaluated by estimated glomerular filtration rate. Statistical analysis included intergroup comparisons and correlation analysis. Results. All clinical groups demonstrated a significant activation of lipid peroxidation and impairment of antioxidant defense, indicating the development of decompensated oxidative stress (p < 0.05). The highest oxidative stress was observed in patients with MASH and comorbid CKD and increased progressively with declining glomerular filtration rate. In contrast, patients with asymptomatic hyperuricemia exhibited a lower oxidative stress burden, whereas oxidative damage markers increased again in the presence of gouty nephropathy. Reduced glutathione depletion and suppression of superoxide dismutase activity reflected exhaustion of antioxidant reserves. Significant correlations were identified between lipid peroxidation markers, liver enzyme activity, and renal function parameters, supporting a close pathogenetic link between hepatic and renal dysfunction. Conclusions. Oxidative stress is a key pathogenetic mechanism in MASH and plays a central role in liver-kidney interaction, particularly in the presence and progression of CKD. The stage- and phenotype-dependent alterations of oxidant-antioxidant balance highlight oxidative stress as a potential target for risk stratification and pathogenetically oriented therapeutic strategies in patients with MASH and comorbid renal pathology.
стеатогепатит, пов’язаний із метаболічною дисфункцією; ожиріння; оксидативний стрес; антиоксидантний захист; хронічна хвороба нирок; ліпопероксидація; коморбідність
metabolic dysfunction-associated steatohepatitis; obesity; oxidative stress; antioxidant defense; chronic kidney disease; lipid peroxidation; comorbidity
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Younossi ZM, Zelber-Sagi S, Lazarus JV, Wong VW, Yilmaz Y, et al. Global Consensus Recommendations for Metabolic Dysfunction-Associated Steatotic Liver Disease and Steatohepatitis. Gastroenterology. 2025 Oct;169(5):1017-1032.e2. doi: 10.1053/j.gastro.2025.02.044.
- Eslam M, Newsome PN, Sarin SK, Anstee QM, Targher G, et al. A new definition for metabolic dysfunction-associated fatty liver disease: An international expert consensus statement. J Hepatol. 2020 Jul;73(1):202-209. doi: 10.1016/j.jhep.2020.03.039.
- European Association for the Study of the Liver (EASL); European Association for the Study of Diabetes (EASD); European Association for the Study of Obesity (EASO). EASL-EASD-EASO Clinical Practice Guidelines on the management of metabolic dysfunction-associated steatotic liver disease (MASLD). J Hepatol. 2024 Sep;81(3):492-542. doi: 10.1016/j.jhep.2024.04.031.
- Bansal MB, Patton H, Morgan TR, Carr RM, Dranoff JA, Allen AM. Semaglutide therapy for metabolic dysfunction-associated steatohepatitis: November 2025 updates to AASLD Practice Guidance. Hepatology. 2025 Nov 7. doi: 10.1097/HEP.0000000000001608.
- Friedman SL, Neuschwander-Tetri BA, Rinella M, Sanyal AJ. Mechanisms of NAFLD development and therapeutic strategies. Nat Med. 2018 Jul;24(7):908-922. doi: 10.1038/s41591-018-0104-9.
- Rinella ME, Lazarus JV, Ratziu V, Francque SM, Sa–nyal AJ, et al.; NAFLD Nomenclature consensus group. A multisociety Delphi consensus statement on new fatty liver disease nomenclature. Hepatology. 2023 Dec 1;78(6):1966-1986. doi: 10.1097/HEP.0000000000000520.
- Arroyave-Ospina JC, Wu Z, Geng Y, Moshage H. Role of Oxidative Stress in the Pathogenesis of Non-Alcoholic Fatty Liver Disease: Implications for Prevention and Therapy. Antioxidants (Basel). 2021 Jan 26;10(2):174. doi: 10.3390/antiox10020174.
- Svobodová G, Horní M, Velecká E, Boušová I. Metabolic dysfunction-associated steatotic liver disease-induced changes in the antioxidant system: a review. Arch Toxicol. 2025 Jan;99(1):1-22. doi: 10.1007/s00204-024-03889-x.
- Tkach SM, Yuzvenko TYu, Pankiv VI, Chyrkov YuE, Dogotar VB. Thyroid hormone receptor-beta agonists in the treatment of metabolically associated steatotic liver disease. Review. Clinical Endocrinology and Endocrine Surgery. 2024;2(86). doi: 10.30978/CEES-2024-2-38.
- Sutti S, Jindal A, Locatelli I, Vacchiano M, Gigliotti L, et al. Adaptive immune responses triggered by oxidative stress contribute to hepatic inflammation in NASH. Hepatology. 2014 Mar;59(3):886-97. doi: 10.1002/hep.26749.
- Mantovani A, Petracca G, Beatrice G, Csermely A, Lonardo A, et al. Non-alcoholic fatty liver disease and risk of incident chronic kidney disease: an updated meta-analysis. Gut. 2022 Jan;71(1):156-162. doi: 10.1136/gutjnl-2020-323082.
- Souto Maior MDRM, Ribeiro NLI, Silva HVV, Lopes EP, Costa EC. Metabolic Dysfunction-Associated Steatotic Liver Di–sease as a Risk Factor for Chronic Kidney Disease: A Narrative Review. Biomedicines. 2025 Sep 4;13(9):2162. doi: 10.3390/biomedicines13092162.
- Daenen K, Andries A, Mekahli D, Van Schepdael A, Jou–ret F, Bammens B. Oxidative stress in chronic kidney disease. Pediatr Nephrol. 2019 Jun;34(6):975-991. doi: 10.1007/s00467-018-4005-4.
- Verma S, Singh P, Khurana S, Ganguly NK, Kukreti R, et al. Implications of oxidative stress in chronic kidney disease: a review on current concepts and therapies. Kidney Res Clin Pract. 2021 Jun;40(2):183-193. doi: 10.23876/j.krcp.20.163.
- Dalbeth N, Stamp L. Hyperuricaemia and gout: time for a new staging system? Ann Rheum Dis. 2014 Sep;73(9):1598-600. doi: 10.1136/annrheumdis-2014-205304.
- Joosten LAB, Crişan TO, Bjornstad P, Johnson RJ. Asymptomatic hyperuricaemia: a silent activator of the innate immune system. Nat Rev Rheumatol. 2020 Feb;16(2):75-86. doi: 10.1038/s41584-019-0334-3.
- Tsaryk I, Pashkovska N, Pankiv V, Stankova N, Bilooka I. Antithyroid immune status in different phenotypes of autoimmune diabetes. Clinical Endocrinology and Endocrine Surgery (Ukraine). 2025;4:7-12.
- Aranda-Rivera AK, Cruz-Gregorio A, Pedraza-Chaverri J, Scholze A. Nrf2 Activation in Chronic Kidney Disease: Promises and Pitfalls. Antioxidants (Basel). 2022 Jun 3;11(6):1112. doi: 10.3390/antiox11061112.
- Allameh A, Niayesh-Mehr R, Aliarab A, Sebastiani G, Pantopoulos K. Oxidative Stress in Liver Pathophysiology and Disease. Antioxidants (Basel). 2023 Aug 22;12(9):1653. doi: 10.3390/antiox12091653.
- De Andrade KQ, Moura FA, dos Santos JM, de Araújo OR, de Farias Santos JC, Goulart MO. Oxidative Stress and Inflammation in Hepatic Diseases: Therapeutic Possibilities of N-Acetylcysteine. Int J Mol Sci. 2015 Dec 18;16(12):30269-308. doi: 10.3390/ijms161226225.
- Buzzetti E, Pinzani M, Tsochatzis EA. The multiple-hit pathogenesis of non-alcoholic fatty liver disease (NAFLD). Metabolism. 2016 Aug;65(8):1038-48. doi: 10.1016/j.metabol.2015.12.012.
- Targher G, Byrne CD, Tilg H. MASLD: a systemic metabolic disorder with cardiovascular and malignant complications. Gut. 2024 Mar 7;73(4):691-702. doi: 10.1136/gutjnl-2023-330595.