Журнал «Медицина неотложных состояний» Том 22, №2, 2026
Вернуться к номеру
Мультимодальне лікування болю при гострих та хронічних опіках: від гострого пошкодження до довгострокового відновлення
Авторы: D.V. Dmytriiev (1–4), Ya.V. Semkovych (5, 6), М.Ya. Semkovych (5)
(1) - Vinnytsia National Pirogov Memorial Medical University, Vinnytsia, Ukraine
(2) - Center for Pain Management and Rehabilitation “Prometei”, Vinnytsia, Ukraine
(3) - Center for Thermal Trauma and Reconstructive Surgery, Vinnytsia Regional Clinical Hospital named after N.I. Pirogov, Vinnytsia, Ukraine
(4) - Superhumans Center (Charitable Organization “Charitable Fund “Superhumans”), Kyiv-Lviv, Ukraine
(5) - Ivano-Frankivsk National Medical University, Ivano-Frankivsk, Ukraine
(6) - Ivano-Frankivsk Regional Children’s Clinical Hospital, Ivano-Frankivsk, Ukraine
Рубрики: Медицина неотложных состояний
Разделы: Клинические исследования
Версия для печати
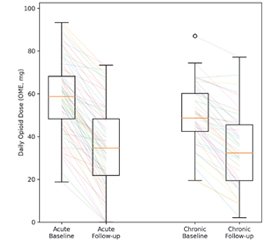
Актуальність. Біль, пов’язаний з опіковими травмами, є сильним, багатофакторним і динамічним, переходячи від гострого ноцицептивного та процедурного болю до хронічного невропатичного й ноципластичного синдромів. Недостатній контроль болю призводить до затримки реабілітації, психологічних розладів, тривалого застосування опіоїдів та зниження якості життя. Інтегроване мультимодальне знеболювання протягом усього періоду лікування опіків залишається недостатньо вивченим. Мета: оцінити ефективність мультимодальної стратегії лікування гострого і хронічного опікового болю з акцентом на інтенсивності болю, функціональному відновленні та результатах, орієнтованих на пацієнта, від гострої до віддаленої фази. Матеріали та методи. Це проспективне клінічне дослідження включало 112 дорослих пацієнтів із гострими опіковими травмами та хронічним болем після опіків. Було впроваджено стандартизований мультимодальний протокол лікування болю, що включав фармакологічну аналгезію, регіонарні та інтервенційні техніки, нефармакологічні втручання та стратегії, орієнтовані на реабілітацію. Лікування болю індивідуалізували відповідно до фенотипу та стадії відновлення. Первинною кінцевою точкою була інтенсивність больового синдрому за 10-бальною числовою рейтинговою шкалою (Numeric Rating Scale, 0–10). До вторинних кінцевих точок належали контроль болю під час процедур, якість сну, функціональна рухливість, споживання аналгетиків (включно з опіоїдами) та показники якості життя. Оцінювання проводили в динаміці під час надання невідкладної допомоги та подальшого спостереження. Результати. Мультимодальне лікування болю пов’язане зі значним зменшенням його інтенсивності в пацієнтів як із гострим, так і з хронічним опіковим болем. Клінічно значуще зменшення больового синдрому досягнуто у значної частини пацієнтів на всіх етапах лікування. Згодом відмічено зростання толерантності до процедур, підвищення активності в реабілітації, поліпшення якості сну та зменшення потреби в опіоїдах. Не виявлено збільшення частоти серйозних побічних ефектів, пов’язаних зі стратегіями лікування болю. Висновки. У групі зі 112 пацієнтів з опіками впровадження структурованого мультимодального підходу до лікування гострого та хронічного болю асоціювалося з поліпшенням контролю болю, функціонального відновлення та орієнтованих на пацієнта результатів — від гострої травми до довгострокового відновлення. Отримані дані підтверджують доцільність інтеграції мультимодальних стратегій знеболювання, специфічних для кожного етапу, у стандартне лікування опіків та вимагають проведення подальших контрольованих досліджень для вдосконалення та валідації оптимальних протоколів.
Background. Pain associated with burn injury is severe, multifactorial, and dynamic, evolving from acute nociceptive and procedural pain to chronic neuropathic and nociplastic pain states. Inadequate pain control contributes to delayed rehabilitation, psychological morbidity, prolonged opioid use, and reduced quality of life. Integrated multimodal pain management across the entire burn care continuum remains insufficiently studied. The purpose was to evaluate the effectiveness of a multimodal pain management strategy for both acute and chronic burn pain, focusing on pain intensity, functional recovery, and patient-centered outcomes from the acute phase through long-term recovery. Materials and methods. This prospective clinical study included 112 adult burn patients, comprising individuals with acute burn injury and chronic post-burn pain. A standardized multimodal pain management protocol was implemented, incorporating pharmacological analgesia, regional and interventional techniques, non-pharmacological interventions, and rehabilitation-oriented strategies. Pain management was individualized according to pain phenotype and stage of recovery. The primary outcome was pain intensity measured using a 0–10 Numeric Rating Scale. Secondary outcomes included procedural pain control, sleep quality, functional mobility, analgesic (including opioid) consumption, and quality-of-life indicators. Outcomes were assessed longitudinally during acute care and follow-up. Results. Multimodal pain management was associated with a significant reduction in pain intensity in both acute and chronic burn pain cohorts. Clinically meaningful pain reduction was achieved in a substantial proportion of patients across stages of care. Improved procedural pain tolerance, enhanced participation in rehabilitation, better sleep quality, and a reduction in opioid requirements were observed over time. No increase in serious adverse events related to pain management strategies was identified. Conclusions. In a cohort of 112 burn patients, implementation of a structured multimodal pain management approach addressing both acute and chronic pain was associated with improved pain control, functional recovery, and patient-centered outcomes from acute injury to long-term recovery. These findings support the integration of stage-specific, multimodal pain strategies into standard burn care and warrant further controlled studies to refine and validate optimal protocols.
опік; гострий опіковий біль; лікування болю при опіках
burn; acute burn pain; burn pain management
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Morgan M, Deuis JR, Frøsig-Jørgensen M, et al. Burn pain: a systematic and critical review of epidemiology, pathophysiology, and treatment. Pain Med. 2018;19(4):708-734. doi: 10.1093/pm/pnx228.
- Semkovych Ya. Мanagement of chronic postsurgical pain and hyperalgesia in children and its influence on cognitive functioning. Neonatology, Surgery and Perinatal Medicine. 2023;13(49):71-77.
- Isoardo G, Stella M, Cocito D, et al. Neuropathic pain in post-burn hypertrophic scars: a psychophysical and neurophysiological study. Muscle Nerve. 2012;45(6):883-890. doi: 10.1002/mus.23259.
- Scheffler M, Koranyi S, Meissner W, Strauss B, Rosendahl J. Efficacy of non-pharmacological interventions for procedural pain relief in adults undergoing burn wound care: a systematic review and meta-analysis of randomized controlled trials. Burns. 2018;44(7):1709-1720. doi: 10.1016/j.burns.2017.11.019.
- Pérez Boluda MT, Morales Asencio JM, Carrera Vela A, et al. The dynamic experience of pain in burn patients: a pheno–menological study. Burns. 2016;42(5):1097-1104. doi: 10.1016/j.burns.2016.03.008.
- Kornhaber R, McKittrick A, Rossiter R, Cleary M. Pain Experiences in Adult Burn Survivors During Rehabilitation and Reco–very: A Qualitative Systematic Review. J Burn Care Res. 2025 Aug 30;46(4):818-832. doi: 10.1093/jbcr/iraf031.
- Stanton E, McMullen K, Won P, Schneider JC, Ryan C, et al. Neuropathic Pain After Burn Injury: A Severe and Common Problem in Recovery. Ann Surg. 2024 May 1;279(5):874-879. doi: 10.1097/SLA.0000000000006146.
- Carrougher GJ, Bamer AM, Mason S, Stewart BT, Gibran NS. Defining numerical cut points for mild, moderate, and severe pain in adult burn survivors: A northwest regional burn model system investigation. Burns. 2023;49(2):310-316.
- Gerbershagen HJ, Pogatzki-Zahn E, Aduckhatil S, et al. Procedure-specific risk factor analysis for the development of severe postoperative pain. Anesthesiology. 2014;120:1237-1245.
- Zahn PK, Pogatzki EM, Brennan TJ. Mechanisms for pain caused by incisions. Reg Anesth Pain Med. 2002;27(5):514-516. doi: 10.1053/rapm.2002.35155.
- Kovačević I, Pavić J, Filipović B, Ozimec Vulinec Š, Ilić B, Petek D. Integrated Approach to Chronic Pain — The Role of Psychosocial Factors and Multidisciplinary Treatment: A Narrative Review. Int J Environ Res Public Health. 2024;21(9):1135. doi: 10.3390/ijerph21091135.
- Barrett LW, Fear VS, Waithman JC, Wood FM, Fear MW. Understanding acute burn injury as a chronic disease. Burns Trauma. 2019;7:23. doi: 10.1186/s41038-019-0163-2.
- Hassan M, Shahzadi S, Yasir M, Chun W, Kloczkowski A. Therapeutic implication of miRNAs as an active regulatory player in the management of pain: a review. Genes (Basel). 2024;15(8):1003. doi: 10.3390/genes15081003.
- Liechty KL, Shields K, Ogden E, Eshraghi N, Dedeo M, Bi–shop P. A Multimodal Pain Management Strategy for Burn Patients. Pain Manag Nurs. 2023 Feb;24(1):44-51. doi: 10.1016/j.pmn.2022.09.006.
- McCann C, Watson A, Barnes D. Major burns: Part 1. Epidemiology, pathophysiology and initial management. BJA Educ. 2022;22:94-103. doi: 10.1016/j.bjae.2021.10.001.
- Emery MA, Eitan S. Drug-specific differences in the ability of opioids to manage burn pain. Burns. 2020 May;46(3):503-513. doi: 10.1016/j.burns.2019.03.028.
- Majerić Kogler V, Lončarić Katušin M, Kogler J. Evidence-based strategies for multimodal postoperative pain management. Acta Clin Croat. 2023 Nov;62(Suppl 4):107-114. doi: 10.20471/acc.2023.62.s4.16.
- Griggs C, Goverman J, Bittner EA, Levi B. Sedation and Pain Management in Burn Patients. Clin Plast Surg. 2017 Jul;44(3):535-540. doi: 10.1016/j.cps.2017.02.026.
- Pogatzki-Zahn EM, Segelcke D, Schug SA. Postoperative pain — from mechanisms to treatment. Pain Rep. 2017;2(2):e588. doi: 10.1097/PR9.0000000000000588.
- Van Hecke O, Torrance N, Smith BH. Chronic pain epidemiology and its clinical relevance. Br J Anaesth. 2013;111(1):13-18. doi: 10.1093/bja/aet123.
- Sushil Kumar SV. Central Sensitization in Chronic Pain Conditions: Mechanisms, Clinical Implications, and Treatment Strategies. doi: 10.20944/preprints202503.1506.v1.
- Giusti EM, Lacerenza M, Manzoni GM, Castelnuovo G. Psychological and psychosocial predictors of chronic postsurgical pain: a systematic review and meta-analysis. Pain. 2021;162(1):10-30. doi: 10.1097/j.pain.0000000000001999.
- Lisnyy I, Zakalska O, Dmytriiev D, Dmytriiev K, Dobrovanov O. Preemptive analgesia with nonsteroidal anti-inflammatory drugs: randomized, double-blind placebo-controlled study. Lekarsky Obzor. 2021;70(5):195-202.
- Semkovych Ya, Dobrovanov O, Dmytriiev D. Myofascial nerve blocks as a method of pain management and prevention of chronic postsurgical pain in children. Lekarsky Obzor. 2023;72(10):460-464.
- Romanowski KS, Carson J, Pape K, et al. American Burn Association Guidelines on the Management of Acute Pain in the Adult Burn Patient: A Review of the Literature, a Compilation of Expert Opinion, and Next Steps. J Burn Care Res. 2020;41:1129-1151. doi: 10.1093/jbcr/iraa119.
- Jeschke MG, van Baar ME, Choudhry MA, Chung KK, Gibran NS, Logsetty S. Burn injury. Nat Rev Dis Primers. 2020 Feb 13;6(1):11. doi: 10.1038/s41572-020-0145-5.
- Stanton E, Won P, Manasyan A, Gurram S, Gilllenwater T, Yenikomshian H. Neuropathic pain in burn patients — a common problem with little literature: a systematic review. Burns. 2024;50(5):1053-1061. doi: 10.1016/j.burns.2024.02.013.
- Steyaert A, Bischoff R, Feron JM, Berquin A. The High Burden of Acute and Chronic Pain in General Practice in French-Speaking Belgium. J Pain Res. 2023 May 1;16:1441-1451. doi: 10.2147/JPR.S399037.