Международный эндокринологический журнал Том 22, №3, 2026
Вернуться к номеру
Особливості перекисного окиснення ліпідів у хворих на автоімунний тиреоїдит за умов воєнного часу
Авторы: Караченцев Ю.І., Гопкалова І.В., Дубовик В.М., Ашуров Е.М., Герасименко Л.В.
ДУ «Інститут проблем ендокринної патології імені В.Я. Данилевського НАМН України», м. Харків, Україна
Рубрики: Эндокринология
Разделы: Клинические исследования
Версия для печати
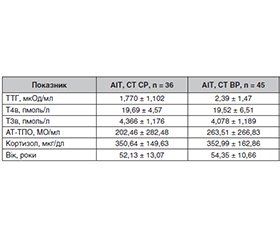
Актуальність. Оксидативний стрес відіграє вирішальну роль у патогенезі автоімунного тиреоїдиту (АІТ) і може ще більше посилюватися хронічним психоемоційним стресом, особливо в умовах воєнного часу. Мета: вивчити особливості перекисного окиснення ліпідів у хворих на автоімунний тиреоїдит з різним рівнем ситуативної тривожності в умовах воєнного часу. Матеріали та методи. У дослідженні взяли участь 81 пацієнт з АІТ та 22 здорові особи контрольної групи. Пацієнти були розділені на групи з помірною та високою ситуативною тривожністю відповідно до шкали Spielberger State-Trait Anxiety Inventory (STAI). Були виміряні концентрації первинних (ацилгідропероксиди) та вторинних (малоновий діальдегід) маркерів перекисного окиснення ліпідів, а також активність ключових антиоксидантних ферментів: супероксиддисмутази (СОД), глутатіонпероксидази, каталази в плазмі та еритроцитах, ксантиноксидази та сумарних відновлених SH-груп. Результати. Отримані дані вказують на комбінований вплив автоімунного запалення та факторів, пов’язаних зі стресом, на процеси окиснення вільних радикалів. У пацієнтів з АІТ навіть в еутиреоїдному стані було продемонстровано системний оксидативний дисбаланс. Порівняно з контрольною групою в усіх групах АІТ спостерігалися значно підвищені рівні як первинних (у 1,8 раза), так і вторинних (у 1,2 раза) маркерів перекисного окиснення ліпідів, незалежно від рівня тривожності. В обох групах АІТ спостерігалося зниження активності СОД у 1,3 раза, тоді як пригнічення глутатіонпероксидази було більш вираженим у пацієнтів з високою ситуативною тривожністю (у 1,9 раза), що свідчить про виснаження основних ферментативних компонентів антиоксидантної системи захисту. Збільшення активності ксантиноксидази в 1,3 раза, що спостерігається при АІТ, може являти собою компенсаторну реакцію на знижену активність СОД. Крім того, активність каталази була значно підвищена в плазмі (у 1,63 раза в групі з помірним рівнем тривожності та в 2,1 раза в групі з високим рівнем тривожності) та в еритроцитах (у 1,3 раза в обох групах АІТ), що можна інтерпретувати як компенсаторний механізм детоксикації перекису водню. Незмінні рівні відновлених SH-груп при АІТ свідчать про збереження тіолового антиоксидантного резерву. Висновки. АІТ пов’язаний із системним оксидативним дисбалансом, тоді як психоемоційні фактори, як-от висока ситуативна тривожність, ще більше посилюють пригнічення глутатіонпероксидази. Ці результати підкреслюють важливість комплексної стратегії ведення пацієнтів, яка інтегрує психотерапію з втручаннями, спрямованими на підтримку механізмів антиоксидантного захисту.
Background. Oxidative stress plays a crucial role in the pathogenesis of autoimmune thyroiditis (AIT) and may be further intensified by chronic psycho-emotional stress, particularly under wartime conditions. Aim of the study was to investigate the features of lipid peroxidation in patients with autoimmune thyroiditis with different levels of situational anxiety in wartime conditions. Materials and methods. The study included 81 patients with AIT and 22 healthy controls. Patients were stratified into groups with moderate and high situational anxiety according to the State-Trait Anxiety Inventory. Concentrations of primary (acyl hydroperoxides) and secondary (malondialdehyde) lipid peroxidation markers were measured, along with activity of key antioxidant enzymes: superoxide dismutase (SOD), glutathione peroxidase, catalase in plasma and erythrocytes, xanthine oxidase, and total reduced SH-groups. Results. The findings indicate a combined impact of autoimmune inflammation and stress-related factors on free radical oxidation processes. A systemic oxidative imbalance was detected in AIT patients even in the euthyroid state. Compared to controls, all AIT groups exhibited significantly elevated levels of both primary (1.8-fold) and secondary (1.2-fold) lipid peroxidation markers, irrespective of anxiety level. A 1.3-fold reduction in SOD activity was observed in both AIT groups, while suppression of glutathione peroxidase was more pronounced in patients with high situational anxiety (1.9-fold), indicating depletion of essential enzymatic components of the antioxidant defense system. The 1.3-fold increase in xanthine oxidase activity observed in AIT may represent a compensatory response to decreased SOD activity. In addition, catalase activity was markedly elevated in plasma (1.63-fold in the moderate anxiety group and 2.1-fold in the high anxiety group) and in erythrocytes (1.3-fold in both AIT groups), which can be interpreted as a compensatory mechanism for hydrogen peroxide detoxification. The unchanged levels of reduced SH-groups in AIT suggest preservation of the thiol-based antioxidant reserve. Conclusions. AIT is associated with systemic oxidative imbalance, while psycho-emotional factors such as high situational anxiety further exacerbate glutathione peroxidase suppression. These findings emphasize the importance of a comprehensive patient management that integrates psychotherapy with interventions aimed at supporting antioxidant defense mechanisms.
автоімунний тиреоїдит; оксидативний стрес; ситуативна тривожність; перекисне окиснення ліпідів; воєнний стан
autoimmune thyroiditis; oxidative stress; situational anxiety; lipid peroxidation; martial law
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Rettie H, Daniels J. Coping and tolerance of uncertainty: Predictors and mediators of mental health during the COVID-19 pandemic. Am Psychol. 2021;76(3):427-37. doi: 10.1037/amp0000710.
- Tsaryk I, Pashkovska N, Pankiv V, Pashkovskyy V, Stankova N. Managing Autoimmune Diabetes With Comorbid Anxiety and Depression: A Vitamin D-Oriented Therapeutic Perspective. International Neurological Journal. 2025;21(4):295-300. doi: 10.22141/2224-0713.21.4.2025.1190.
- Ramana KV, Srivastava S, Singhal S. Lipid peroxidation products in human health and disease. Oxid Med Cell Longev. 2017;2017:2163285. doi: 10.1155/2017/2163285.
- Sulaieva O, Yerokhovych V, Zemskov S, Komisarenko I, Gurianov V, Pankiv V, et al. The impact of war on people with type 2 diabetes in Ukraine: a survey study. EClinicalMedicine. 2024 Dec 15;79:103008. doi: 10.1016/j.eclinm.2024.103008. PMID: 39791105; PMCID: PMC11714670.
- Ito F, Sono Y, Ito T. Measurement and clinical significance of lipid peroxidation as a biomarker of oxidative stress: oxidative stress in diabetes, atherosclerosis, and chronic inflammation. Antioxidants (Basel). 2019;8(3):72. doi: 10.3390/antiox8030072.
- Santi A, Duarte MM, Moresco RN, et al. Association between thyroid hormones, lipids and oxidative stress biomarkers in overt hypothyroidism. Clin Chem Lab Med. 2010;48(11):1635-9. doi: 10.1515/CCLM.2010.309.
- Lassoued S, Mseddi M, Mnif F, et al. A comparative study of the oxidative profile in Graves' disease, Hashimoto's thyroiditis, and papillary thyroid cancer. Biol Trace Elem Res. 2010;138(1-3):107-15. doi: 10.1007/s12011-010-8625-1.
- Pankiv V. Coexistence of accompanying autoimmune diseases in adolescents with autoimmune thyroiditis. Child’s Health. 2024;19(7):429-433. https://doi.org/10.22141/2224-0551.19.7.2024.1754.
- Ruggeri RM, Cristani MT, Crupi F, et al. Evaluation of paraoxonase activity and association with serum advanced glycation end products as reliable markers of oxidative stress in Hashimoto’s thyroidi–tis. Minerva Endocrinol. 2025;50(2):126-33. doi: 10.23736/S2724-6507.22.03931-8.
- Ruggeri RM, Campennì A, Giuffrida G, et al. Oxidative stress as a key feature of autoimmune thyroiditis: an update. Minerva Endocrinol. 2020;45(4):326-44. doi: 10.23736/S0391-1977.20.03268-X.
- Rostami R, Aghasi MR, Mohammadi A, Nourooz-Zadeh J. Enhanced oxidative stress in Hashimoto’s thyroiditis: inter-relationships to biomarkers of thyroid function. Clin Biochem. 2013;46(4-5):308-12. doi: 10.1016/j.clinbiochem.2012.11.021.
- Lopes NMD, Lens HHM, Brito WAS, et al. Role of papillary thyroid carcinoma patients with Hashimoto thyroiditis: evaluation of oxidative stress and inflammatory markers. Clin Transl Oncol. 2022;24(12):2366-78. doi: 10.1007/s12094-022-02891-y.
- Song H, Fang F, Tomasson G, et al. Association of stress-related disorders with subsequent autoimmune disease. JAMA. 2018;319(23):2388-400. doi: 10.1001/jama.2018.7028.
- Bookwalter DB, Kimberly AR, Cynthia A, et al. Posttraumatic stress disorder and risk of selected autoimmune diseases among US military personnel. BMC Psychiatry. 2020;20(1):23. doi: 10.1186/s12888-020-2432-9.
- O’Donovan A, Cohen BE, Seal KH, et al. Elevated risk for autoimmune disorders in Iraq and Afghanistan veterans with posttraumatic stress disorder. Biol Psychiatry. 2015;77(4):365-74. doi: 10.1016/j.biopsych.2014.06.015.
- Agorastos A, Chrousos GP. The neuroendocrinology of stress: the stress-related continuum of chronic disease development. Mol Psychiatry. 2022;27(1):502-13. doi: 10.1038/s41380-021-01224-9.
- Chatzitomaris A, Hoermann R, Midgley JE, et al. Thyroid allostasis-adaptive responses of thyrotropic feedback control to conditions of strain, stress, and developmental programming. Front Endocrinol (Lausanne). 2017;8:163. doi: 10.3389/fendo.2017.00163.
- Grill E, Strong M, Sonnad SS, et al. Altered thyroid function in severely injured patients. J Surg Res. 2013;179(1):132-7. doi: 10.1016/j.jss.2012.09.008.
- Tsaryk I, Pashkovska N, Pankiv V, Stankova N, Bilooka I. Antithyroid immune status in different phenotypes of autoimmune diabetes. Clinical Endocrinology and Endocrine Surgery (Ukraine). 2025;4:7-12. http://orcid.org/0000-0002-9896-1744.
- Agayev NA, Kokun OM, Pishko IO, et al. Collection of me–thods for diagnosing negative mental states of military personnel: metho–dological manual. Research and Development Center of the Armed Forces of Ukraine. 2016:97-103. (In Ukrainian).
- Bakaliuk T, Makarchuk N, Stelmakh H, Pankiv V, Kamysh–na I. Predicting the efficacy of rehabilitation in patients with type 2 diabetes and diabetic polyneuropathy. International Journal оf Endocrinology (Ukraine). 2024;20(3):155-162. https://doi.org/10.22141/2224-0721.20.3.2024.1383.
- Barrera-de León JC, Cervantes-Munguía R, Vásquez C, Higareda-Almaraz MA, Bravo-Cuellar A, González-López L. Usefulness of serum lipid peroxide as a diagnostic test for hypoxic ischemic encepha–lopathy in the full-term neonate. J Perinatol. 2013 Jan;33(1):15-20. doi: 10.1038/jp.2012.38. Epub 2012 Apr 5. PMID: 22481245.
- Morales M, Munné-Bosch S. Malondialdehyde: Facts and Artifacts. Plant Physiol. 2019 Jul;180(3):1246-1250. doi: 10.1104/pp.19.00405. PMID: 31253746; PMCID: PMC6752910.
- Ellis HR. On 'Tissue sulfhydryl groups' by George L. Ellman. Arch Biochem Biophys. 2022 Sep 15;726:109174. doi: 10.1016/j.abb.2022.109174. Epub 2022 Mar 15. PMID: 35300941.
- Islam MN, Rauf A, Fahad FI, Emran TB, Mitra S, Olatunde A, et al. Superoxide dismutase: an updated review on its health benefits and industrial applications. Crit Rev Food Sci Nutr. 2022;62(26):7282-7300. doi: 10.1080/10408398.2021.1913400. Epub 2021 Apr 27. PMID: 33905274.
- Protzko RJ, Hach CA, Coradetti ST, Hackhofer MA, Magosch S, Thieme N, et al. Genomewide and Enzymatic Analysis Reveals Efficient d-Galacturonic Acid Metabolism in the Basidiomycete Yeast Rhodosporidium toruloides. mSystems. 2019 Dec 17;4(6):e00389-19. doi: 10.1128/mSystems.00389-19. PMID: 31848309; PMCID: PMC6918025.
- Valgimigli L. Lipid Peroxidation and Antioxidant Protection. Biomolecules. 2023 Aug 24;13(9):1291. doi: 10.3390/biom13091291. PMID: 37759691; PMCID: PMC10526874.
- Michel F, Bonnefont-Rousselot D, Mas E, Drai J, Thérond P. Biomarkers of lipid peroxidation: analytical aspects. Ann Biol Clin (Paris). 2008;66(6):605-20. doi: 10.1684/abc.2008.0283.
- Laganà M, Piticchio T, Alibrandi A, Le Moli R, Pallotti F, Campennì A, et al. Effects of dietary habits on markers of oxidative stress in subjects with Hashimoto’s thyroiditis: comparison between the Mediterranean diet and a gluten-free diet. Nutrients. 2025;17(2):363. doi: 10.3390/nu17020363.
- Hough MA, Strange RW, Hasnain SS. Conformational varia–bility of the Cu site in one subunit of bovine CuZn superoxide dismutase: the importance of mobility in the Glu119-Leu142 loop region for catalytic function. J Mol Biol. 2000;304(2):231-41.
- Enroth C, Eger BT, Okamoto K, Nishino T, Pai EF. Crystal structures of bovine milk xanthine dehydrogenase and xanthine oxidase: structure-based mechanism of conversion. Proc Natl Acad Sci USA. 2000;97(20):10723-8. doi: 10.1073/pnas.97.20.10723.
- Ardan T, Kovaceva J, Cejková J. Comparative histochemi–cal and immunohistochemical study on xanthine oxidoreductase/xanthine oxidase in mammalian corneal epithelium. Acta Histochem. 2004;106(1):69-75. doi: 10.1016/j.acthis.2003.08.001.
- Nourbakhsh M, Ahmadpour F, Chahardoli B, et al. Selenium and its relationship with selenoprotein P and glutathione peroxidase in children and adolescents with Hashimoto's thyroiditis and hypothyroidism. J Trace Elem Med Biol. 2016;34:10-4. doi: 10.1016/j.jtemb.2015.10.003.
- Nandi A, Yan LJ, Jana CK, Das N. Role of Catalase in Oxi–dative Stress- and Age-Associated Degenerative Diseases. Oxid Med Cell Longev. 2019 Nov 11;2019:9613090. doi: 10.1155/2019/9613090. PMID: 31827713; PMCID: PMC6885225.
- Ates I, Kaplan M, Inan B, et al. Thiol/disulfide homeostasis in autoimmune thyroid disease. Endocr Res. 2016;41(3):217-23.
- da Silva GB, Yamauchi MA, Bagatini MD. Oxidative stress in Hashimoto’s thyroiditis: possible adjuvant therapies to attenuate deleterious effects. Mol Cell Biochem. 2023 Apr;478(4):949-966. doi: 10.1007/s11010-022-04564-4. Epub 2022 Sep 27. PMID: 36168075.
- Kochman J, Jakubczyk K, Bargiel P, Janda-Milczarek K. The Influence of Oxidative Stress on Thyroid Diseases. Antioxidants (Basel). 2021 Sep 10;10(9):1442. doi: 10.3390/antiox10091442. PMID: 34573074; PMCID: PMC8465820.
- Salim S. Oxidative Stress and the Central Nervous System. J Pharmacol Exp Ther. 2017 Jan;360(1):201-205. doi: 10.1124/jpet.116.237503. Epub 2016 Oct 17. PMID: 27754930; PMCID: PMC5193071.
- Maes M, Mihaylova I, Kubera M, Uytterhoeven M, Vrydags N, Bosmans E. Increased plasma peroxides and serum oxidized low density lipoprotein antibodies in major depression: markers that further explain the higher incidence of neurodegeneration and coronary artery disease. J Affect Disord. 2010 Sep;125(1-3):287-94. doi: 10.1016/j.jad.2009.12.014. Epub 2010 Jan 18. PMID: 20083310.
- Burek CL, Rose NR. Autoimmune thyroiditis and ROS. Autoimmun Rev. 2008 Jul;7(7):530-7. doi: 10.1016/j.autrev.2008.04.006. Epub 2008 May 9. PMID: 18625441.
- Battelli MG, Bolognesi A, Polito L. Pathophysiology of circulating xanthine oxidoreductase: new emerging roles for a multi-tas–king enzyme. Biochim Biophys Acta. 2014 Sep;1842(9):1502-17. doi: 10.1016/j.bbadis.2014.05.022. Epub 2014 May 29. PMID: 24882753.
- Sun ZG, Wu KX, Ullah I, Zhu HL. Recent Advances in Xanthine Oxidase Inhibitors. Mini Rev Med Chem. 2024;24(12):1177-1186. doi: 10.2174/1389557523666230913091558. PMID: 37711003.
- Ben-Mahdi MH, Dang PM, Gougerot-Pocidalo MA, O’Dowd Y, El-Benna J, Pasquier C. Xanthine Oxidase-Derived ROS Display a Biphasic Effect on Endothelial Cells Adhesion and FAK Phosphorylation. Oxid Med Cell Longev. 2016;2016:9346242. doi: 10.1155/2016/9346242. Epub 2016 Jul 27. PMID: 27528888; PMCID: PMC4978831.
- Altenhöfer S, Radermacher KA, Kleikers PW, Wingler K, Schmidt HH. Evolution of NADPH Oxidase Inhibitors: Selectivity and Mechanisms for Target Engagement. Antioxid Redox Signal. 2015 Aug 10;23(5):406-27. doi: 10.1089/ars.2013.5814. Epub 2014 Feb 26. PMID: 24383718; PMCID: PMC4543484.
- Kelley EE, Khoo NK, Hundley NJ, Malik UZ, Freeman BA, Tarpey MM. Hydrogen peroxide is the major oxidant product of xanthine oxidase. Free Radic Biol Med. 2010 Feb 15;48(4):493-8. doi: 10.1016/j.freeradbiomed.2009.11.012. Epub 2009 Nov 24. PMID: 19941951; PMCID: PMC2848256.
- Senat A, Erinc O, Yesilyurt S, Gok G, Erel O. Assessment of thiol-–disulfide and glutathione homeostasis after levothyroxine replacement in individuals with autoimmune or nonautoimmune hypothyroidism. Arch Endocrinol Metab. 2024 Aug 5;68:e230197. doi: 10.20945/2359-4292-2023-0197. PMID: 39420884; PMCID: PMC11326736.