Международный эндокринологический журнал Том 22, №3, 2026
Вернуться к номеру
Роль гормональної активності щитоподібної залози у розвитку і прогресуванні серцево-судинної патології (огляд літератури)
Авторы: Катеренчук І.П., Гуцаленко О.О., Талаш В.В., Циганенко І.В., Ярмола Т.І.
Полтавський державний медичний університет, м. Полтава, Україна
Рубрики: Эндокринология
Разделы: Справочник специалиста
Версия для печати
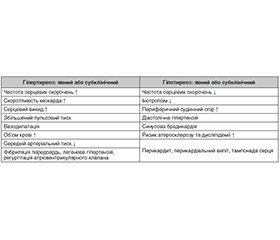
Актуальність. Серцево-судинні захворювання є найбільш поширеною патологією, що погіршує якість та тривалість життя пацієнтів. Функціональний стан щитоподібної залози справляє значний вплив на діяльність серцево-судинної системи, а захворювння щитоподібної залози визначені як фактори ризику серцево-судинної патології. Тому як гіпер-, так і гіпотиреоз впливають на серцево-судинну систему через численні механізми, обумовлюючи функціональні і структурні зміни, проявом яких є різноманітна патологія. Останніми роками активно вивчаються субклінічні прояви дисфункції щитоподібної залози, що потребує проведення узагальнення та визначення подальших напрямків досліджень. Мета: проаналізувати й узагальнити дані літературних джерел за останнє десятиріччя, у яких відображені особливості впливу гормонів щитоподібної залози на серцево-судинну систему, та провести оцінку ролі гормональної активності щитоподібної залози у розвитку і прогресуванні серцево-судинної патології. Матеріали та методи. Поведено аналіз літературних й електронних джерел інформації щодо впливу гормонів щитоподібної залози на функціональний стан серцево-судинної системи та визначення їх ролі як ризик-факторів розвитку і прогресування кардіоваскулярної патології. Пошук літературних джерел інформації проведено в електронних базах Google за період з 2016 по 2025 рік за ключовими словами: «гормони щитоподібної залози», «гіпертиреоз», «гіпотиреоз», «серцево-судинні захворювання», «ішемічна хвороба серця». Результати. Результати проведеного аналізу свідчать про багатогранний вплив тиреоїдних гормонів практично на всі складові серцево-судинного континууму. Гормональна дисфункція щитоподібної залози підвищує серцево-судинний ризик, гіпертиреоз може обумовлювати розвиток легеневої гіпертензії. Гормональний дисбаланс може ініціювати розвиток і прогресування атеросклерозу, артеріальної гіпертензії, порушень серцевого ритму, а також обумовлювати розвиток і прогресування серцевої недостатності. Останніми роками активно вивчаються субклінічний гіпер- і гіпотиреоз. Своєчасне виявлення і діагностика гормонального дисбалансу щитоподібної залози та призначення терапії, визначеної міжнародними стандартами, сприяє зменшенню клінічних проявів і прогресування серцево-судинної патології. Висновки. Порушення функції щитоподібної залози обумовлює суттєві серцево-судинні порушення. Тиреоїдні гормони здійснюють різноманітні ефекти на серцево-судинну систему у фізіологічних умовах, які опосередковуються переважно внутрішньоклітинними рецепторами, а також негеномними шляхами. На основі розуміння клітинних механізмів дії тиреоїдних гормонів на серцево-судинну систему можна пояснити механізм серцевого викиду, скоротливості серця, артеріального тиску, судинного опору та порушень ритму, що виникають внаслідок дисфункції щитоподібної залози. Сучасний аналіз і усвідомлення дисбалансу регуляторних систем, обумовленого гіпер- і гіпотиреозом, створює передумови для пошуку ефективних молекул комплексного впливу та ефективної терапії серцево-судинних захворювань, ініційованих та обумовлених гормональною дисфункцією щитоподібної залози.
Background. Cardiovascular diseases are the most common pathology that reduces the quality and duration of life of patients. The functional state of the thyroid gland has a significant impact on the activity of the cardiovascular system, and thyroid diseases are identified as risk factors for cardiovascular pathology. Therefore, both hyper- and hypothyroidism exert their influence on the cardiovascular system through numerous mechanisms, causing functional and structural changes, the manifestation of which is a variety of diseases. In recent years, subclinical manifestations of thyroid dysfunction have been actively studied, which requires generalization and determination of further research directions. Aim: to analyze and summarize data from literary sources over the past decade on the features of the thyroid hormone influence on the cardiovascular system and to assess the role of thyroid hormonal activity in the development and progression of cardiovascular pathology. Materials and methods. An analysis was made of literary and electronic sources on the thyroid hormone influence on the functional state of the cardiovascular system and the determination of their role as risk factors for the development and progression of cardiovascular pathology. A search for literary sources was conducted in Google electronic databases for the period from 2016 to 2025 using the keywords: thyroid hormones, hyperthyroidism, hypothyroidism, cardiovascular diseases, ischemic heart disease. Results. The results of the analysis indicate a multifaceted effect of thyroid hormones on almost all components of the cardiovascular continuum. Hormonal dysfunction of the thyroid gland increases cardiovascular risk, hyperthyroidism can cause the development of pulmonary hypertension. Hormonal imbalance can initiate the development and progression of atherosclerosis, arterial hypertension, heart arrhythmia, and also cause the development and progression of heart failure. In recent years, subclinical hyper- and hypothyroidism have been actively studied. Timely detection and diagnosis of thyroid hormone imbalance and the prescription of therapy defined by international standards helps reduce clinical manifestations and progression of cardiovascular pathology. Conclusions. Thyroid dysfunction causes significant cardiovascular disorders. Thyroid hormones exerts various effects on the cardiovascular system under physiological conditions, which are mediated mainly by intracellular receptors, as well as by non-genomic pathways. Based on the understanding of the cellular mechanisms of thyroid hormone action on the cardiovascular system, it is possible to explain the mechanism of cardiac output, heart contractility, blood pressure, vascular resistance and rhythm disturbances that arise as a result of thyroid dysfunction. Modern analysis and awareness of an imbalance of regulatory systems caused by hyper- and hypothyroidism creates the prerequisites for the search for effective molecules of comprehensive action and effective therapy of cardiovascular diseases initiated and caused by hormonal dysfunction of the thyroid gland.
огляд; гормони щитоподібної залози; гіпертиреоз; гіпотиреоз, серцево-судинні захворювання
review; thyroid hormones; hyperthyroidism; hypothyroidism, cardiovascular diseases
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Taylor, P.N., Albrecht, D., Scholz, A., Gutierrez-Buey, G., Lazarus, J.H., Dayan, C.M., & Okosieme, O.E. (2018). Global epidemiology of hyperthyroidism and hypothyroidism. Nature reviews. Endocrinology, 14(5), 301-316. https://doi.org/10.1038/nrendo.2018.1.8
- Paschou, S.A., Bletsa, E., Stampouloglou, P.K., Tsigkou, V., Valatsou, A., Stefanaki, K., … Siasos, G. (2022). Thyroid disorders and cardiovascular manifestations: an update. Endocrine, 75(3), 672-683. https://doi.org/10.1007/s12020-022-02982-4.
- Pingitore, A., Mastorci, F., Lazzeri, M.F.L., Vassalle, C. (2023). Thyroid and Heart: A Fatal Pathophysiological Attraction in a Controversial Clinical Liaison. Endocrines, 4, 722-741. https://doi.org/10.3390/endocrines4040053.
- Klein, I., & Danzi, S. (2007). Thyroid disease and the heart. Circulation, 116(15), 1725-1735. https://doi.org/10.1161/CIRCULATIONAHA.106.678326.
- Corona, G., Croce, L., Sparano, C., Petrone, L., Sforza, A., Maggi, M., … Rotondi, M. (2021). Thyroid and heart, a clinically relevant relationship. Journal of endocrinological investigation, 44(12), 2535-2544. https://doi.org/10.1007/s40618-021-01590-9.
- Klein, I, Danzi, S. (2016). Thyroid disease and the heart. Current Problems in Cardiology, 41(2), 65-92. https://doi. org/10.1016/j.cpcardiol.2015.04.002.
- Li, B., Li, Z., & Huang, Y. (2021). Investigating Changes in Cardiac Function and Structure of Left Ventricle by Speckle-Trac–king Echocardiography in Patients with Hyperthyroidism and Gravesʼ Disease. Frontiers in cardiovascular medicine, 8, 695736. https://doi.org/10.3389/fcvm.2021.695736.
- Sohn, S.Y., Lee, E., Lee, M.K., & Lee, J.H. (2020). The Associa–tion of Overt and Subclinical Hyperthyroidism with the Risk of Cardiovascular Events and Cardiovascular Mortality: Meta-Analysis and Systematic Review of Cohort Studies. Endocrinology and metabolism (Seoul, Korea), 35(4), 786-800. https://doi.org/10.3803/EnM.2020.728.
- Dekkers, O.M., Horváth-Puhó, E., Cannegieter, S.C., Vandenbroucke, J.P., Sørensen, H.T., & Jørgensen, J.O. (2017). Acute cardiovascular events and all-cause mortality in patients with hyperthyroidism: a population-based cohort study. European journal of endocrinology, 176(1), 1-9. https://doi.org/10.1530/EJE-16-0576.
- Ryödi, E., Metso, S., Huhtala, H., Välimäki, M., Auvi–nen, A., & Jaatinen, P. (2018). Cardiovascular Morbidity and Mortality After Treatment of Hyperthyroidism with Either Radioactive Iodine or Thyroidectomy. Thyroid: official journal of the American Thyroid Association, 28(9), 1111-1120. https://doi.org/10.1089/thy.2017.0461.
- Lerstad, G., Enga, K.F., Jorde, R., Brodin, E.E., Svartberg, J., Brækkan, S.K., & Hansen, J.B. (2015). Thyroid function, as assessed by TSH, and future risk of venous thromboembolism: the Tromsø study. European journal of endocrinology, 173(1), 83-90. https://doi.org/10.1530/EJE-15-0185.
- Bano, A., Chaker, L., Mattace-Raso, F.U.S., van der Lugt, A., Ikram, M.A., Franco, O.H., … Kavousi, M. (2017). Thyroid Function and the Risk of Atherosclerotic Cardiovascular Morbidity and Mortality: The Rotterdam Study. Circulation research, 121(12), 1392-1400. https://doi.org/10.1161/CIRCRESAHA.117.311603.
- Kostopoulos, G., & Effraimidis, G. (2024). Epidemiology, prognosis, and challenges in the management of hyperthyroidism-related atrial fibrillation. European thyroid journal, 13(2), e230254. https://doi.org/10.1530/ETJ-23-0254.
- Tng, E.L., Tiong, Y.S., Aung, A.T., Chong, N.Y.Y., Wang, Z. (2022). Efficacy and safety of anticoagulation in thyrotoxic atrial fibrillation: a systematic review and meta-analysis. Endocrine сonnections,11 (5). https://doi.org/10.1530/EC-22-0166].
- Delitala, A.P., Fanciulli, G., Maioli, M., & Delitala, G. (2017). Subclinical hypothyroidism, lipid metabolism and cardiovascular disease. European journal of internal medicine, 38, 17-24. https://doi.org/10.1016/j.ejim.2016.12.015.
- Osuna, P.M., Udovcic, M., & Sharma, M.D. (2017). Hyperthyroidism and the Heart. Methodist DeBakey cardiovascular journal, 13(2), 60-63. https://doi.org/10.14797/mdcj-13-2-60.
- Modarresi, M., Amro, A., Amro, M., Sobeih, A., Oko–ro, U., et al. (2020). Management of cardiogenic shock due to thyrotoxi–cosis: a systematic literature Review. Current Cardiology Reviews, 16 (4), 326-332. https://doi.org/10.2174/157340 3X16666200313103657.
- Quiroz-Aldave, J.E., Durand-Vásquez, M.D.C., Lobato-Jeri, C.J., Muñoz-Moreno, J.M., Deutz Gómez Condori, D.C., Ildefonso-Najarro, S.P., … Concepción-Zavaleta, M.J. (2023). Thyrotoxic Cardiomyopathy: State of the Art. TouchREVIEWS in endocrinology, 19(1), 78-84. https://doi.org/10.17925/EE.2023.19.1.78.
- Authors/Task Force Members: McDonagh, T.A., Metra, M., Adamo, M., Gardner, R.S., Baumbach, A., Böhm, M., … ESC Scientific Document Group (2024). 2023 Focused Update of the 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure: Developed by the task force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC) With the special contribution of the Heart Failure Association (HFA) of the ESC. European journal of heart failure, 26(1), 5-17. https://doi.org/10.1002/ejhf.3024.
- Hassoun, P.M. (2021). Pulmonary Arterial Hypertension. The New England journal of medicine, 385(25), 2361-2376. https://doi.org/10.1056/NEJMra2000348.
- Scicchitano, P., Dentamaro, I., Tunzi, F., Ricci, G., Carbonara, S., Devito, F., … Ciccone, M.M. (2016). Pulmonary hypertension in thyroid diseases. Endocrine, 54(3), 578-587. https://doi.org/10.1007/s12020-016-0923-8.
- Singh, H., Shahid, M.Z., Harrison, S.L., Lane, D.A., Lip, G. Y.H., & Logantha, S.J.R.J. (2024). Subclinical thyroid dysfunction and the risk of incident atrial fibrillation: A systema–tic review and meta-analysis. PloS one, 19(1), e0296413. https://doi.org/10.1371/journal.pone.0296413.
- Biondi, B., Bartalena, L., Cooper, D.S., Hegedüs, L., Laur–berg, P., & Kahaly, G.J. (2015). The 2015 European Thyroid Association Guidelines on Diagnosis and Treatment of Endogenous Subclinical Hyperthyroidism. European thyroid journal, 4(3), 149-163. https://doi.org/10.1159/000438750.
- Ross, D.S., Burch, H.B., Cooper, D.S., Greenlee, M.C., Laurberg, P., Maia, A.L., … Walter, M.A. (2016). 2016 American Thyroid Association Guidelines for Diagnosis and Management of Hyperthyroidism and Other Causes of Thyrotoxicosis. Thyroid: official journal of the American Thyroid Association, 26(10), 1343-1421. https://doi.org/10.1089/thy.2016.0229.
- Ning, Y., Cheng, Y.J., Liu, L.J., Sara, J.D., Cao, Z.Y., Zheng, W.P., … Wei, Y.X. (2017). What is the association of hypothyroidism with risks of cardiovascular events and mortality? A meta-analysis of 55 cohort studies involving 1,898,314 participants. BMC medicine, 15(1), 21. https://doi.org/10.1186/s12916-017-0777-9.
- Yang, G., Wang, Y., Ma, A., Wang, T. (2019). Subclinical thyroid dysfunction is associated with adverse prognosis in heart failu–re patients with reduced ejection fraction. BMC Cardiovasc Disord, 19(1):83. doi: 10.1186/s12872-019-1055-x. PMID: 30947691; PMCID: PMC6450005.
- Khatri, P., Neupane, A., Banjade, A., Sapkota, S., Kha–rel, S., Chhetri, A., … Chhetri, P. (2021). Lipid Profile Abnormalities in Newly Diagnosed Primary Hypothyroidism in a Tertiary Care Centre of Western Nepal: A Descriptive Cross-sectional Study. JNMA; journal of the Nepal Medical Association, 59(240), 783-786. https://doi.org/10.31729/jnma.6809.
- Jabbar, A., Pingitore, A., Pearce, S.H., Zaman, A., Iervasi, G., & Razvi, S. (2017). Thyroid hormones and cardiovascular disease. Nature reviews. Cardiology, 14(1), 39-55. https://doi.org/10.1038/nrcardio.2016.174.
- Kaftan, A.N., Naser, F.H., Enaya, M.A. (2021). Changes of Certain Metabolic and Cardiovascular Markers Fructosamine, H-FABP and Lipoprotein (a) in Patients with Hypothyroidism. Med Arch, 75(1), 11-15. doi: 10.5455/medarh.2021.75.11-15. PMID: 34012192; PMCID: PMC8116068.
- van Vliet, N.A., Bos, M.M., Thesing, C.S., Chaker, L., Pietzner, M., Houtman, E., … BBMRI Metabolomics Consortium (2021). Higher thyrotropin leads to unfavorable lipid profile and somewhat higher cardiovascular disease risk: evidence from multi-cohort Mendelian randomization and metabolomic profiling. BMC medicine, 19(1), 266. https://doi.org/10.1186/s12916-021-02130-1.
- Udovcic, M., Pena, R.H., Patham, B., Tabatabai, L., & Kansara, A. (2017). Hypothyroidism and the Heart. Methodist DeBakey cardiovascular journal, 13(2), 55-59. https://doi.org/10.14797/mdcj-13-2-55.
- Kannan, L., Shaw, P.A., Morley, M.P., Brandimarto, J., Fang, J.C., Sweitzer, N.K., … Cappola, A.R. (2018). Thyroid Dysfunction in Heart Failure and Cardiovascular Outcomes. Circulation. Heart failure, 11(12), e005266. https://doi.org/10.1161/CIRCHEARTFAI–LURE.118.005266.
- Ro, K., Yuen, A.D., Du, L., Ro, C.C., Seger, C., Yeh, M.W., Leung, A.M., & Rhee, C.M. (2018). Impact of Hypothyroidism and Heart Failure on Hospitalization Risk. Thyroid: official journal of the American Thyroid Association, 28(9), 1094-1100. https://doi.org/10.1089/thy.2017.0362.
- Lillevang-Johansen, M., Abrahamsen, B., Jørgensen, H.L., Brix, T.H., & Hegedüs, L. (2019). Duration of over- and under-treatment of hypothyroidism is associated with increased cardiovascular risk. European journal of endocrinology, 180(6), 407-416. https://doi.org/10.1530/EJE-19-0006.
- Sun, J., Yao, L., Fang, Y., Yang, R., Chen, Y., Yang, K., & Tian, L. (2017). Relationship between Subclinical Thyroid Dysfunction and the Risk of Cardiovascular Outcomes: A Systematic Review and Meta-Analysis of Prospective Cohort Studies. International journal of endocrinology, 2017, 8130796. https://doi.org/10.1155/2017/8130796.
- Moon, S., Kim, M.J., Yu, J.M., Yoo, H.J., & Park, Y.J. (2018). Subclinical Hypothyroidism and the Risk of Cardiovascular Disease and All-Cause Mortality: A Meta-Analysis of Prospective Cohort Studies. Thyroid: official journal of the American Thyroid Association, 28(9), 1101-1110. https://doi.org/10.1089/thy.2017.0414.
- Vale, C., Neves, J.S., von Hafe, M., Borges-Canha, M., & Leite-Moreira, A. (2019). The Role of Thyroid Hormones in Heart Failure. Cardiovascular drugs and therapy, 33(2), 179-188. https://doi.org/10.1007/s10557-019-06870-4.
- Liu, G., Ren, M., Du, Y., Zhao, R., Wu, Y., Liu, Y., & Qi, L. (2023). Effect of thyroid hormone replacement treatment on cardiac diastolic function in adult patients with subclinical hypothyroidism: a meta-analysis. Frontiers in endocrinology, 14, 1263861. https://doi.org/10.3389/fendo.2023.1263861.