Международный эндокринологический журнал Том 22, №3, 2026
Вернуться к номеру
Вплив сучасних цукрознижувальних препаратів на перебіг метаболічно асоційованої стеатотичної хвороби печінки при цукровому діабеті 2-го типу
Авторы: A.M. Urbanovych, N.Ya. Sidelnyk, O.Z. Lishchuk
Danylo Halytsky Lviv National Medical University, Lviv, Ukraine
Рубрики: Эндокринология
Разделы: Справочник специалиста
Версия для печати
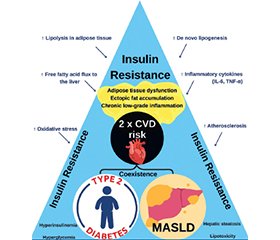
Актуальність. Метаболічно асоційована стеатотична хвороба печінки (МАСХП) є найпоширенішим хронічним захворюванням печінки, що поєднується з цукровим діабетом 2-го типу (ЦД2) у 50–70 % випадків. Обидва стани мають спільні патогенетичні механізми, насамперед інсулінорезистентність, і супроводжуються підвищеним ризиком серцево-судинної смертності. Мета: оцінити вплив сучасних цукрознижувальних препаратів на перебіг МАСХП у пацієнтів із ЦД2. Матеріали та методи. Проведено наративний огляд літератури з метою узагальнення даних про взаємозв’язок МАСХП і ЦД2 та впливу сучасної цукрознижувальної терапії на перебіг МАСХП. Пошук публікацій здійснювали в базах даних PubMed, Scopus та Web of Science за період 2018–2025 рр. із відбором наукових статей і клінічних досліджень. Результати. Модифікація способу життя й зниження маси тіла залишаються основними складовими лікування. Агоністи рецептора глюкагоноподібного пептиду-1 та інгібітори натрійзалежного котранспортера глюкози 2-го типу демонструють найбільш виражений вплив на перебіг МАСХП, що проявляється поліпшенням кардіометаболічного профілю, зниженням рівнів трансаміназ і регресією метаболічно асоційованого стеатогепатиту. Комбіноване застосування цих класів препаратів може мати синергічний ефект, що підтверджується даними сучасних клінічних досліджень. Нові подвійні та потрійні інкретинові агоністи (тирзепатид, ретатрутид, пемвідутид) демонструють перспективні результати щодо зменшення стеатозу печінки й поліпшення метаболічних показників, однак потребують подальшого підтвердження ефективності й безпеки. Висновки. Комбінація агоністів рецептора глюкагоноподібного пептиду-1 та інгібіторів натрійзалежного котранспортера глюкози 2-го типу може мати клінічно значущі переваги в пацієнтів із МАСХП і ЦД2.
Background. Metabolic dysfunction-associated steatotic liver disease (MASLD) is the most common chronic liver disease coexisting with type 2 diabetes mellitus (T2DM) in 50–70 % of cases. Both conditions share a common pathogenesis due to insulin resistance and are associated with an increased risk of cardiovascular mortality. Aim of the study was to assess the impact of modern hypoglycemic drugs on the course of MASLD in patients with T2DM. Materials and methods. This narrative review aimed to analyse the impact of modern glucose-lowering therapy on MASLD progression in patients with T2DM. The literature search was performed in PubMed, Scopus, and Web of Science databases, covering the period 2018–2025, focusing on the pathophysiological link between MASLD and T2DM and the impact of modern glucose-lowering therapies on MASLD progression. Results. Lifestyle modification and weight loss remain the essential elements of treatment. The highest efficacy has been demonstrated for glucagon-like peptide-1 receptor agonists (GLP-1 RAs) and sodium-dependent glucose cotransporter type 2 inhibitors (SGLT2-Is), which may promote metabolic dysfunction-associated steatohepatitis regression, improve the cardiovascular profile and reduce transaminase levels. Recent clinical data suggest potential synergistic benefits of this combination. Novel dual and triple incretin-based agonists (tirzepatide, retatrutide, pemvidutide) show promising results in reducing steatosis and improving metabolic parameters; however, further clinical trials are required to confirm their efficacy and safety. Conclusions. Combined therapy with GLP-1 RAs and SGLT2-Is appears to provide clinically relevant benefits for MASLD in patients with T2DM.
метаболічно асоційована стеатотична хвороба печінки; цукровий діабет 2-го типу; агоністи рецептора глюкагоноподібного пептиду-1; інгібітори натрійзалежного котранспортера глюкози 2-го типу; огляд
metabolic dysfunction-associated steatotic liver disease; type 2 diabetes mellitus; glucagon-like peptide-1 receptor agonists; sodium-dependent glucose cotransporter type 2 inhibitors; review
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Younossi ZM, Kalligeros M, Henry L. Epidemiology of metabolic dysfunction-associated steatotic liver disease. Clin Mol Hepatol. 2024;31(Suppl):S32-S50. doi: 10.3350/cmh.2024.0431.
- European Association for the Study of the Liver; European Association for the Study of Diabetes; European Association for the Study of Obesity. EASL-EASD-EASO Clinical Practice Guidelines on the management of metabolic dysfunction-associated steatotic liver disease (MASLD). J Hepatol. 2024;81(3):492-542. doi: 10.1016/j.jhep.2024.04.031.
- Mantovani A, Byrne CD, Bonora E, et al. Synergistic increase in cardiovascular risk in patients with type 2 diabetes mellitus and non-alcoholic fatty liver disease: a meta-analysis. Eur J Gastroenterol Hepatol. 2018;30(6):631-636. doi: 10.1097/MEG.0000000000001075.
- Eslam M, Sanyal AJ, George J; International Consensus Panel. MAFLD: A Consensus-Driven Proposed Nomenclature for Metabolic Associated Fatty Liver Disease. Gastroenterology. 2020 May;158(7):1999-2014.e1. doi: 10.1053/j.gastro.2019.11.312.
- Eslam M, Newsome PN, Sarin SK, et al. A new definition for metabolic dysfunction-associated fatty liver disease: an internatio–nal expert consensus statement. J Hepatol. 2020;73(1):202-209. doi: 10.1016/j.jhep.2020.03.039.
- Kaewdech A, Sripongpun P. Navigating the nomenclature of li–ver steatosis: transitioning from NAFLD to MAFLD and MASLD — understanding affinities and differences. Siriraj Med J. 2024;76(4):234-243. doi: 10.33192/smj.v76i4.267556.
- Rinella ME, Neuschwander-Tetri BA, Siddiqui MS, et al. AASLD Practice Guidance on the clinical assessment and management of nonalcoholic fatty liver disease. Hepatology. 2023;77(5):1797-1835. doi: 10.1097/HEP.0000000000000323.
- Lavine JE, Schwimmer JB, Van Natta ML, et al. Effect of vitamin E or metformin for treatment of nonalcoholic fatty liver disease in children and adolescents: the TONIC randomized controlled trial. JAMA. 2011;305(16):1659-1668. doi: 10.1001/jama.2011.520.
- Li Y, Liu L, Wang B, Wang J, Chen D. Metformin in non-alcoholic fatty liver disease: a systematic review and meta-analysis. Biomed Rep. 2013;1(1):57-64. doi: 10.3892/br.2012.18.
- Brouwers B, Rao G, Tang Y, et al. Incretin-based investigational therapies for the treatment of MASLD/MASH. Diabetes Res Clin Pract. 2024;211:111675. doi: 10.1016/j.diabres.2024.111675.
- Kim KS, Lee BW. Beneficial effect of anti-diabetic drugs for nonalcoholic fatty liver disease. Clin Mol Hepatol. 2020;26(4):430-443. doi: 10.3350/cmh.2020.0137.
- Khoo J, Hsiang JC, Taneja R, et al. Randomized trial comparing effects of weight loss by liraglutide with lifestyle modification in non-alcoholic fatty liver disease. Liver Int. 2019;39(5):941-949. doi: 10.1111/liv.14065.
- Cusi K, Sattar N, García-Pérez LE, et al. Dulaglutide decreases plasma aminotransferases in people with type 2 diabetes in a pattern consistent with liver fat reduction: a post hoc analysis of the AWARD programme. Diabet Med. 2018;35(10):1434-1439. doi: 10.1111/dme.13697.
- Yazici D, Yapici Eser H, Kiyici S, et al. Clinical impact of glucagon-like peptide-1 receptor analogs on the complications of obesity. Obes Facts. 2023;16(2):149-163. doi: 10.1159/000526808.
- Newsome P, Francque S, Harrison S, et al. Effect of semaglutide on liver enzymes and markers of inflammation in subjects with type 2 diabetes and/or obesity. Aliment Pharmacol Ther. 2019;50(2):193-203. doi: 10.1111/apt.15316.
- Newsome PN, Buchholtz K, Cusi K, et al. A placebo-controlled trial of subcutaneous semaglutide in nonalcoholic steatohepa–titis. N Engl J Med. 2021;384(12):1113-1124. doi: 10.1056/NEJMoa2028395.
- Cusi K, Isaacs S, Barb D, et al. American Association of Clinical Endocrinology Clinical Practice Guideline for the diagnosis and management of nonalcoholic fatty liver disease in primary care and endocrinology clinical settings: co-sponsored by the American Association for the Study of Liver Diseases (AASLD). Endocr Pract. 2022;28(5):528-562. doi: 10.1016/j.eprac.2022.03.010.
- Nauck MA, D’Alessio DA. Tirzepatide, a dual GIP/GLP-1 receptor co-agonist for the treatment of type 2 diabetes with unmatched effectiveness regarding glycaemic control and body weight reduction. Cardiovasc Diabetol. 2022;21(1):169. doi: 10.1186/s12933-022-01604-7.
- Gastaldelli A, Cusi K, Fernández Landó L, et al. Effect of tirzepatide versus insulin degludec on liver fat content and abdominal adipose tissue in people with type 2 diabetes (SURPASS-3 MRI): a substudy of the randomised, open-label, parallel-group, phase 3 SURPASS-3 trial. Lancet Diabetes Endocrinol. 2022;10(6):393-406. doi: 10.1016/S2213-8587(22)00070-5.
- Loomba R, Hartman ML, Lawitz EJ, et al. Tirzepatide for metabolic dysfunction-associated steatohepatitis with liver fibrosis. N Engl J Med. 2024;391(4):299-310. doi: 10.1056/NEJMoa2401943.
- Sanyal AJ, Kaplan LM, Frias JP, et al. Triple hormone receptor agonist retatrutide for metabolic dysfunction-associated steatotic liver disease: a randomized phase 2a trial. Nat Med. 2024;30(7):2037-2048. doi: 10.1038/s41591-024-03018-2.
- Harrison SA, Browne SK, Suschak JJ, et al. Effect of pemvidutide, a GLP-1/glucagon dual receptor agonist, on MASLD: a randomized, double-blind, placebo-controlled study. J Hepatol. 2025;82(1):7-17. doi: 10.1016/j.jhep.2024.07.006.
- Amjad W, Malik A, Qureshi W, et al. Sodium-glucose cotransporter-2 inhibitors improve liver enzymes in patients with co-existing non-alcoholic fatty liver disease: a systematic review and meta-analysis. Prz Gastroenterol. 2022;17(4):288-300. doi: 10.5114/pg.2021.112365.
- Eriksson JW, Lundkvist P, Jansson PA, et al. Effects of dapagliflozin and N-3 carboxylic acids on non-alcoholic fatty liver disease in people with type 2 diabetes: a double-blind randomised placebo-controlled study. Diabetologia. 2018;61(9):1923-1934. doi: 10.1007/s00125-018-4675-2.
- Shimizu M, Suzuki K, Kato K, et al. Evaluation of the effects of dapagliflozin, a sodium-glucose cotransporter-2 inhibitor, on hepatic steatosis and fibrosis using transient elastography in patients with type 2 diabetes and nonalcoholic fatty liver disease. Diabetes Obes Metab. 2019;21(2):285-292. doi: 10.1111/dom.13520.
- Cusi K, Bril F, Barb D, et al. Effect of canagliflozin treatment on hepatic triglyceride content and glucose metabolism in patients with type 2 diabetes. Diabetes Obes Metab. 2019;21(4):812-821. doi: 10.1111/dom.13584.
- Sattar N, Fitchett D, Hantel S, George JT, Zinman B. Empagliflozin is associated with improvements in liver enzymes potentially consistent with reductions in liver fat: results from randomised trials including the EMPA-REG OUTCOME® trial. Diabetologia. 2018;61(10):2155-2163. doi: 10.1007/s00125-018-4702-3.
- Kuchay MS, Krishan S, Mishra SK, et al. Effect of empagliflozin on liver fat in patients with type 2 diabetes and nonalcoholic fatty liver disease: a randomized controlled trial (E-LIFT Trial). Diabetes Care. 2018;41(8):1801-1808. doi: 10.2337/dc18-0165.
- Michalopoulou E, Thymis J, Lampsas S, et al. The triad of risk: linking MASLD, cardiovascular disease and type 2 diabetes; from pathophysiology to treatment. J Clin Med. 2025;14(2):428. doi: 10.3390/jcm14020428.
- Jabbour SA, Frias JP, Ahmed A, et al. Efficacy and safety over 2 years of exenatide plus dapagliflozin in the DURATION-8 study: a multicenter, double-blind, phase 3, randomized controlled trial. Diabetes Care. 2020;43(10):2528-2536. doi: 10.2337/dc19-1350.
- Ludvik B, Frias JP, Tinahones FJ, et al. Dulaglutide as add-on therapy to SGLT2 inhibitors in patients with inadequately controlled type 2 diabetes (AWARD-10): a 24-week, randomised, double-blind, placebo-controlled trial. Lancet Diabetes Endocrinol. 2018;6(5):370-381. doi: 10.1016/S2213-8587(18)30023-8.
- Zinman B, Bhosekar V, Busch R, et al. Semaglutide once weekly as add-on to SGLT2 inhibitor therapy in type 2 diabetes (SUSTAIN 9): a randomised, placebo-controlled trial. Lancet Diabetes Endocrinol. 2019;7(5):356-367. doi: 10.1016/S2213-8587(19)30066-X.
- Davies MJ, Aroda VR, Collins BS, et al. Management of hyperglycemia in type 2 diabetes, 2022: a consensus report by the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetes Care. 2022;45(11):2753-2786. doi: 10.2337/dci22-0034.
- American Diabetes Association Professional Practice Committee. Comprehensive medical evaluation and assessment of comorbidities: Standards of Care in Diabetes-2025. Diabetes Care. 2025;48(Suppl 1):S59-S85. doi: 10.2337/dc25-S004.
- Gastaldelli A, Sabatini S, Carli F, et al. PPAR-γ-induced changes in visceral fat and adiponectin levels are associated with improvement of steatohepatitis in patients with NASH. Liver Int. 2021;41(11):2659-2670. doi: 10.1111/liv.15005.
- Lian J, Fu J. Pioglitazone for NAFLD patients with prediabetes or type 2 diabetes mellitus: a meta-analysis. Front Endocrinol (Lausanne). 2021;12:615409. doi: 10.3389/fendo.2021.615409.
- Liu L, Deng Y, Yang L, Wang M, Lai Y. Comparison of efficacy and safety of pioglitazone and SGLT2 inhibitors in treating Asian patients with MASLD associated with type 2 diabetes: a meta-ana–lysis. J Diabetes Complications. 2025;39(4):108998. doi: 10.1016/j.jdiacomp.2025.108998.
- Ito D, Shimizu S, Haisa A, et al. Long-term effects of ipragliflozin and pioglitazone on metabolic dysfunction-associated steatotic liver disease in patients with type 2 diabetes: 5-year observational follow-up of a randomized, 24-week, active-controlled trial. J Diabetes Investig. 2024;15(9):1220-1230. doi: 10.1111/jdi.14246.
- Bae JC. DPP-4 inhibitor in type 2 diabetes mellitus patient with non-alcoholic fatty liver disease: achieving two goals at once? Endocrinol Metab (Seoul). 2022;37(6):858-860. doi: 10.3803/EnM.2022.605.