Газета «Новости медицины и фармации» 13–14(333–334)
Вернуться к номеру
Контрацепція
Авторы: Донна Шауп і Деніел Р. Мішель-мол. Університет Південної Каліфорнії, Лос-Анджелес (штат Каліфорнія)
Версия для печати
Закінчення. Початок у № 10 (326), 2010
Через низьку концентрацію левоноргестрелу в крові гонадотропіни в користувачок норпланту пригнічуються не повністю, і фолікулярна активність яєчників спричиняється до періодичних піків екскреції естрадіолу. Левоноргестрел, що є в кровообігу, гальмує позитивний зворотний вплив естрадіолу на виділення ЛГ; отже, овуляція відбувається рідко, особливо протягом перших двох років. Крім того, ця низька концентрація левоноргестрелу запобігає нормальному стоншенню шару цервікального слизу в середині циклу, і нормального проникнення сперматозоїдів не відбувається [100].
2. Ефективність
У кількох публікаціях за матеріалами більш ранніх досліджень повідомлялося про підвищену частоту невдач за два роки користування норплантом (1,7 % на рік) в повніших жінок (з масою тіла понад 70 кг) [101]. Однак в цих дослідженнях використовувалися капсули з трубок, виготовлених із матеріалу збільшеної щільності, і концентрація левоноргестрелу в сироватці крові була нижчою від тої, що спостерігалася при звичайних трубках. Зв’язок між масою тіла й ефективністю не підтверджено подальшими клінічними випробуваннями. Середньорічний показник частоти випадків вагітності за перші п’ять років поточного користування препаратом становив 0,2 на 100 жінок в усьому діапазоні варіантів маси тіла, що дає кумулятивний показник за п’ять років 1,1 % [92].
3. Позаматкова вагітність
Коли зачаття відбувається на тлі вживання норпланту (як і інших препаратів, що містять тільки прогестин), у значній частці випадків (17 %) виникає позаматкова вагітність. Однак завдяки високій ефективності методу загальна частота виникнення цієї патології в користувачок норпланту (1,3 на 1000 жінкороків) нижче, ніж серед тих американок, які не застосовували жодних методів контрацепції в період зачаття (1,0–1,5 %) [3].
4. Побічні явища
А. Клінічні прояви. Середнє значення концентрації естрадіолу в крові в користувачок норпланту приблизно таке саме, як у жінок із регулярними овуляційними циклами. Майже в половині випадків у користувачок препарату спостерігалися періодичні, нерегулярні піки екскреції естрадіолу (до 400 пг/мл), у 30 % спостерігалися її флуктуації (понад 400 пг/мл) і приблизно в 10 % вона була низькою (нижча від 75 пг/мл) [102]. Після падіння концентрації естрадіолу звичайно відбувалося відторгнення ендометрію й виникали маткова кровотеча або кров’янисті виділення.
Протягом першого року використання імплантатів епізоди кровотечі бувають здебільшого тривалішими й нерегулярними, після чого найчастіше встановлюються регулярні цикли. За даними досліджень, на першому році приблизно в 35 % користувачок цикли були регулярні, у 55 % — нерегулярні, а в 10 % спостерігалася аменорея (рис. 14), тоді як на п’ятому році майже в двох третинах випадків цикли були регулярні і в одній третині — нерегулярні. Середня кількість днів кровотечі постійно зменшувалася: від майже 54 днів у першій рік до 44,1 в п’ятий [103]. Незважаючи на зростання (порівняно з жінками, які не користуються імплантатами) кількості днів кровотечі й наявності кров’янистих виділень, у користувачок норпланту (навіть у тих, що відмовилися від цього методу контрацепції через кровотечу) підвищується концентрація гемоглобіну завдяки зменшенню середнього об’єму втрат менструальної крові (менше від 25 мл на місяць).
Спостерігаються й інші ускладнення, зокрема локальна інфекція, подразнення, болюча реакція в місці введення імплантату під шкіру. Зрідка трапляється спонтанне вигнання (експульсія) капсули, найчастіше у зв’язку з інфекцією. Частота випадків інфікування в місці імплантації не перевищує 1 % [3]. Найпоширеніший медичний стан, через який жінки припиняють користуватись імплантатами, — головний біль (цією причиною пояснюються 30 % відмов від продовження користування ними). Друга поширена причина видалення імплантатів, згідно з результатами досліджень, проведених у США, — збільшення маси тіла (тоді як у Домініканській Республіці дослідники виявили, навпаки, втрату маси тіла). До інших медичних проблем належать акне, болючість молочних залоз, зміни настрою, почуття занепокоєності, депресія й збудженість.
Оскільки розвиток фолікулів у яєчниках без наступної овуляції — звичайне явище в користувачок імплантатів, збільшення придатків унаслідок постійної наявності нерозірваних фолікулів трапляється в них у вісім разів частіше, ніж у жінок із нормальними циклами. Ці гіпертрофовані фолікули, що в діаметрі можуть досягати 5–7 см, регресують спонтанно.
Користувачки норпланту, інфіковані вірусом генітального герпесу, скаржаться на частіші загострення після введення імплантату [3].
Б. Вплив на метаболізм. Вивчення вуглеводного обміну, хімії сироватки, функції печінки, концентрації кортизолу в сироватці, функції щитоподібної залози, імуноглобулінів і згортуваності крові в користувачок імплантатів виявило в них лише незначні зміни. За даними більшості досліджень, концентрація тригліцеридів, загального холестерину й ліпопротеїдів низької щільності в період використання імплантату трохи знижується, а концентрація ліпопротеїдів високої щільності або трохи знижується, або зростає [104]. Співвідношення між концентраціями загального холестерину й ліпопротеїдів високої щільності майже не змінюється, і це свідчить про те, що норплант, найімовірніше, не підвищує ризик атеросклерозу [36].
5. Уведення й видалення
Вводять імплантати в амбулаторних умовах; вся процедура триває приблизно п’ять хвилин. Використовуючи місцеву інфільтраційну анестезію, скальпелем роблять невеличкий (3 мм) розріз (зазвичай на внутрішній поверхні плеча) й імплантують капсули в тканини підшкірного шару в радіальному порядку.
Видалення імплантату — складніша процедура, ніж уведення, частково через те, що навколо кожної капсули розростається фіброзна тканина. Труднощі під час видалення найчастіше виникають унаслідок надто глибокого введення капсул. Відновлення овуляції відбувається приблизно так само, як у разі припинення приймання інших гормональних контрацептивів, і у перші три місяці показник відновлення становить 50 %, а протягом року — 86 %.
Показники продовження користування методом коливаються в межах 76–99 % у розрахунку на один рік й від 33 до 78 % — на п’ять років. Це приблизно такі самі показники, що й у випадку з ВМЗ; картина частково пояснюється тим, що для видалення імплантату жінка має повторно звернутися до клініки.
6. Нові перспективні розробки
Управління США з санітарного нагляду за якістю харчових продуктів і ліків затвердило новий імплантат під назвою норплант2 (Norplant2®), що складається з двох твердих стержнів, які легше вводити й видаляти, ніж шість капсул. Два чотирисантиметрових стержні, в яких міститься гомологічна суміш силастику (силіконової гуми) й кристалічного левоноргестрелу, мають такий самий загальний рівень виділення гормону (50 мкг на добу), як і шість капсул норпланту, кожна завдовжки 3,4 см. Одинарні імплантати з іншими прогестинами, зокрема з дезогестрелом (імпланон), нині проходять клінічні випробування. Тривалість дії імпланону — три роки; цей імплантат легко вводити й видаляти. Побічних явищ небагато, а ефективність залишається високою [105].
Е. Екстрена контрацепція
Для посткоїтальної контрацеп ції — або для того, що називають «пігулкою на ранок після» (маючи на увазі вживання протизаплідного засобу після незахищених статевих зносин), — застосовувалися препарати різного складу. За деякими оцінками, використання екстреної контрацепції могло б щороку зменшувати кількість небажаних вагітностей на 1,7 млн, а кількість абортів — на 800 тис. [106]. Термінове вживання пероральних контрацептивів знижує ризик вагітності після незахищених статевих зносин щонайменше на 74 % (табл. 9) [99, 107]. Екстрені протизаплідні засоби — це звичайні пероральні контрацептиви (2–4 таблетки на один прийом), що приймають упродовж 72 годин після незахищеного статевого акту, а повторну дозу — ще через 12 годин. Управління США з санітарного нагляду за якістю харчових продуктів і ліків схвалило для використання з метою екстреної контрацепції препарати ло/оврал, леврен, нордетт, трифазил, трилеврен. Однак через побічні явища (такі як нудота, блювання, болючість молочних залоз, порушення менструального циклу) жінки неохоче вдаються до цього методу контрацепції і нерідко не дотримуються схеми прийому препаратів.
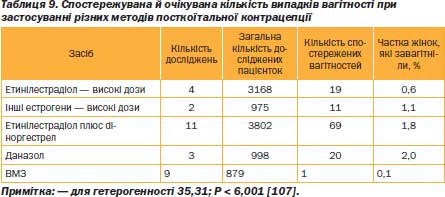
Ще один варіант посткоїтальної контрацепції полягає в тому, що після незахищеного статевого акту вводять ВМЗ СuТ380 на термін 7–10 діб. Цей спосіб застосовують у випадках, коли жінці показано застосування ВМЗ і вона планує після введення засобу використовувати його й далі.
Ефективним посткоїтальним контрацептивним засобом виявився також міфепристон (RU 486), якщо його приймають у дозі 600 мг [108].
Є. Внутрішньоматкові протизаплідні засоби
Основні переваги ВМЗ — висока ефективність, практична відсутність систематичних змін метаболізму, пов’язаних з їх використанням, а також можливість обмежитися лише одним відвідуванням клініки для введення пристрою. Але попри ці переваги, у Сполучених Штатах тільки 1 % жінок репродуктивного віку користуються ВМЗ, тоді як у більшості країн Європи та в Канаді цей показник становить 14–30 %.
1. Ефективність
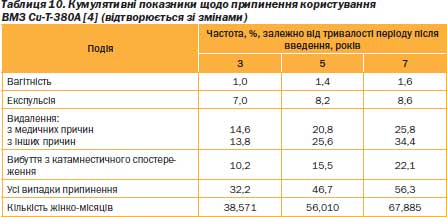
Показник невдач упродовж першого року для Тподібного ВМЗ із умістом міді типу СuТ380А не перевищує 1 % (табл. 10), а для ВМЗ, що виділяють прогестерон, становить 2–3 % [4]. Частота випадків спонтанного вигнання (експульсії) ВМЗ і частота випадків вагітності значною мірою залежать від кваліфікації фахівця, який уводить ці засоби. Кумулятивний показник частоти випадків вагітності за сім років користування СuТ380А — лише 1,6 %. Кількість усіх основних небажаних подій, пов’язаних із використанням ВМЗ (таких як вагітність, експульсія чи видалення ВМЗ через кровотечу та/або біль), постійно зменшується з роками (табл. 10) [4]. Нині ВМЗ СuТ380А затверджено на 10 років використання.
2. Типи ВМЗ
У 60х роках XX століття ВМЗ виробляли з поліетилену, імпрегнованого сульфатом барію (для забезпечення рентгеноконтрастності). У намаганні зменшити частоту побічних явищ, зокрема кровотечі й болю, було розроблено менші за розміром пластикові пристрої, вкриті міддю. У 80х роках було запроваджено ВМЗ із підвищеним умістом міді, що складалися з двох рукавів на горизонтальному стержні, — такі як CuT380A, CuT220C, Multiload Cu250 і Cu375 (останній нині широко використовується в Європі).
Ефективність ВМЗ Тподібної форми підвищується також додаванням резервуару з прогестероном до вертикального стержня. Наприклад, ВМЗ під назвою прогестасерт щодня виділяє в порожнину матки 65 мг прогестерону, забезпечуючи запобігання вагітності через місцеву дію, практично без підвищення концентрації прогестерону в сироватці периферійної крові. Завдяки цьому прогестаційному впливу на ендометрій об’єм маткової кровотечі зменшується, тому такі ВМЗ можна використовувати для лікування менорагії. Прогестасерт треба замінювати щороку, оскільки резервуар із прогестероном випорожнюється за 18 місяців.
Нині в Європі впроваджуються в практику ВМЗ Тподібної форми з резервуаром, що містить левоноргестрел, на вертикальному стержні. Широкомасштабне компаративне випробування з порівняння СuТ380А і ВМЗ із левоноргестрелом продемонструвало приблизно однаковий рівень ефективності й показників продовження користування. Тривалість дії ВМЗ з левоноргестрелом — щонайменше п’ять років. Він зменшує втрати крові під час менструацій і може використовуватися в терапевтичних цілях.
3. Механізм дії
Основний механізм контрацептивної дії ВМЗ полягає в сперміцидному ефекті, що забезпечується місцевою асептичною реакцією запалення, викликаною наявністю стороннього предмета в матці. Після введення жінці ВМЗ кількість лейкоцитів у маткових змивах зростає на 1000 % [109]. Лейкоцити спричинюють фагоцитоз сперми, а продукти їх розпаду токсичні як для сперми, так і для бластоцисти. Ступінь запальної реакції — а отже, й ефективності контрацепції — безпосередньо пов’язаний із розміром і складом ВМЗ. Мідь значно підвищує інтенсивність такої реакції, а також перешкоджає транспорту сперматозоїдів і знижує їхню життєздатність. До того ж мідь ускладнює просування сперматозоїдів крізь цервікальний слиз і знижує їхню життєздатність у ньому. Сперматозоїди практично не досягають фаллопієвих труб (а якщо й досягають, то лише в мізерній кількості), і яйцеклітина звичайно не запліднюється.
У жінок, яким уведено ВМЗ, значно порушується транспортування сперми від шийки матки до фаллопієвих труб у перші 24 години після зносин. До того ж у дослідженні, у ході якого жінок обстежували після незахищених статевих зносин незадовго до овуляції, запліднені яйцеклітини, що перебували в процесі нормального дроблення, були виявлені в трубних змивах приблизно в половини учасниць, котрі не користувалися ВМЗ, тоді як в користувачок ВМЗ жодної такої яйцеклітини знайдено не було [110]. Ще одним підтвердженням того, що ВМЗ діє скоріше як сперміцид, ніж як абортивний засіб, є дані, які показують, що хоча частота випадків внутрішньоматкової вагітності поступово зростає зі збільшенням тривалості використання ВМЗ, показник частоти випадків позаматкової вагітності залишається постійним і низьким [111]. Засоби з прогестероном дають вищу частоту випадків позаматкової вагітності, ніж ВМЗ із умістом міді, і можуть діяти через уповільнення транспортування ембріона матковими трубами або перешкоджаючи імплантації заплідненого яйця [36]. Такі пристрої посилюють вплив ВМЗ на ендометрій, призводячи до його відпадання з атрофією залоз. Крім того, прогестерон викликає згущення цервікального слизу, що ускладнює проникнення сперматозоїдів. Внутрішньоматкові пристрої, що містять левоноргестрел, крім того, частково гальмують процес дозрівання фолікулів в яєчниках і пригнічують овуляцію.
4. Фертильність після видалення ВМЗ
Після видалення ВМЗ запальна реакція скоро припиняється. Фертильність відновлюється швидко й на тому самому рівні, що й після припинення використання бар’єрних методів (рис. 12) [85, 112]. Стурбованість щодо зв’язку між ЗТО й користуванням ВМЗ нині можна звести до мінімуму, пропонуючи безпечні й ефективні ВМЗ жінкам із низьким ризиком інфікування хворобами, що передаються статевим шляхом.
5. Небажані явища
Загалом упродовж першого року використання ВМЗ частота випадків вагітності становить 1 %, експульсії — 10 %, видалення засобу за медичними показаннями (переважно через кровотечу й біль) — 15 %. У наступні роки ці показники постійно зменшуються.
6. Маткові кровотечі
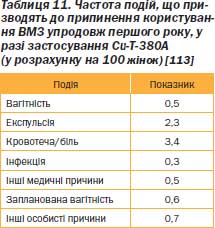
До найпоширеніших причин видалення CuТ належать затяжні менструації або маткові кровотечі в міжменструальному періоді (табл. 11) [113]. Ці масивні кровотечі можуть бути наслідком збільшення місцевої секреції простагландинів, що виникає як реакція на наявність стороннього предмета в матці. Відкладення солей кальцію на ВМЗ викликає подразнення ендометрію, що іноді спричиняє надмірну кровотечу. Простагландини стимулюють маткові скорочення, а це може призвести до збільшення тривалості кровотечі й до посилення спазмів. Об’єм щомісячної втрати крові значно зростає в жінок, які користуються ВМЗ, виготовленими з інертних матеріалів, і ВМЗ із умістом міді, порівняно з жінками, які не застосовують таких засобів (50 мл проти 35 мл). Якщо ВМЗ містять прогестин, крововтрати значно зменшуються — до 25 мл (і менше) за цикл [114].
Точним індикатором запасів заліза в організмі є концентрація феритину в сироватці крові; якщо цей показник нижчий від 4 мкг/л, то для попередження анемії необхідно додатково приймати препарати заліза. Результати дослідження, у процесі якого концентрація феритину в сироватці крові пацієнток вимірювалася через 3, 6 і 12 місяців після введення ВМЗ CuТ, засвідчили відсутність істотних змін [115]. Сильні кровотечі, що не припиняються, можна лікувати інгібіторами простагландинсинтетази. Мефенамінова кислота (500 мг три рази на добу) значно зменшує крововтрату в користувачок ВМЗ [116].
7. Перфорація
Перфорація дна матки — відносно рідкісне ускладнення, що, однак, може мати серйозні наслідки. Воно трапляється під час уведення ВМЗ; іноді перфорація може бути частковою й пізніше перетворитися на повну, якщо скороченнями матки ВМЗ виштовхується крізь її стінку в черевну порожнину. Частота випадків перфорації залежить від форми ВМЗ, а також від досвіду й кваліфікації фахівців, які вводять ці пристрої. Це ускладнення найкраще попереджувати, зміцнюючи вісь матки за допомогою кульових щипців і ретельно обстежуючи порожнину матки матковим зондом перед уведенням ВМЗ. У широкомасштабному клінічному випробуванні з охопленням багатьох медичних установ частота випадків перфорації для Сu7 (ВМЗ у вигляді цифри «7») становила приблизно 1 на 1000 уведень, а для CuТ — усього 1 на 3000 [117].
Частота випадків перфорації шийки матки, за опублікованими даними, коливається в межах від 1 на 600 до 1 на 1000 введень [84]. Вживаються певні заходи для зменшення ймовірності перфорації шийки матки, наприклад, з цією метою до нижнього кінця вертикального стержня CuТ було додано пластикову кульку.
8. Ускладнення, що стосуються вагітності
Якщо вагітність настає під час використання ВМЗ, імплантація відбувається в місці, віддаленому від пристрою, який, таким чином, завжди перебуває за межами амніону. Жодних повідомлень про зростання частоти внутрішньоутробних аномалій плода немає (щоправда, опублікованих даних стосовно подібних випадків узагалі обмаль).
Коли ВМЗ (будьякого типу) залишалися в матці під час вагітності, частота випадків внутрішньоутробної смерті плода, за даними відповідних досліджень, не зростала, але частота спонтанних абортів становила приблизно 55 % — майже втричі більше звичайного показника [118]. Однак якщо ВМЗ було видалено (або відбулася його спонтанна експульсія), частота викиднів знижувалася до 20 %. Отже, ВМЗ слід видаляти, якщо прикріплені до нього спеціальні нитки залишаються в межах видимості, а в ранні терміни вагітності, як повідомляється в кількох публікаціях, його можна безпечно видалити під контролем ультразвуку, навіть коли нитки й не видно [119].
Якщо ВМЗ не видалено в ранні терміни, підвищується також ризик септичного аборту. Це пояснюється, принаймні частково, тим, що ВМЗ збільшує ризик спонтанних абортів (50 %), серед яких 2 % — септичні. Серйозні проблеми в аспекті септичних абортів були пов’язані з використанням ВМЗ типу Dalcon shield (нині не застосовується), зокрема з його багатофіламентним «хвостом». Патогенні мікроорганізми проникали в проміжки між філаментами, а ВМЗ у міру розвитку вагітності втягувався в маткову порожнину, що призводило до тяжких інфікувань, іноді навіть із фатальним кінцем [120].
9. Позаматкова вагітність
Відношення випадків позаматкової вагітності до загальної кількості вагітностей серед користувачок CuТ становить 39 на 1000, що майже втричі перевищує показник у загальній популяції (14,1 на 1000 вагітностей). Але оскільки CuТ ефективно запобігає виникненню будьякої вагітності, оцінена частота випадків позаматкової вагітності не перевищує 0,2–0,4 на 1000 жінкороків [121]. У Сполучених Штатах частота випадків позаматкової вагітності серед сексуально активних жінок, які взагалі не вдаються до контрацепції, за різними оцінками, коливається від 1,5 до 4,5 на 1000 жінкороків; отже, жінки, які користуються CuТ, наражаються на значно менший ризик [121]. Частота випадків вагітності під час користування ВМЗ, що містять прогестерон, становить приблизно 30 на 1000 жінкороків, а частота випадків позаматкової вагітності — 7,5 на 1000 жінкороків. Це означає, що приблизно одна з чотирьох вагітностей, що трапляються на тлі користування таким ВМЗ, буде позаматковою.
Внутрішньоматкові засоби двох типів, доступні жінкам у Сполучених Штатах, порізному впливають на ризик позаматкової вагітності: CuТ, поки знаходяться in situ, знижують цей ризик, а ВМЗ, що містять прогестерон, — підвищують [122].
Імовірність виникнення трубної позаматкової вагітності в користувачок ВМЗ (у період, коли ВМЗ знаходиться in situ) вища, ніж у жінок, які застосовують інші види контрацепції, але нижча, ніж у тих, котрі взагалі не вживають заходів для запобігання зачаттю [123]. Трубна вагітність трапляється в жінок, які користуються ВМЗ, частіше, ніж у тих, котрі вживають пероральні контрацептиви (RR = 3,8, 95% ІН 1,5–1,9) або застосовують бар’єрні методи (RR = 3,6, 95% ІН 1,6–8,1) [124]. Тривале користування ВМЗ у минулому пов’язане з підвищенням ризику [123]. У жінок, які користувалися ВМЗ (зокрема тими, що містять мідь) протягом трьох і більше років, імовірність трубної вагітності вдвічі вища, ніж у жінок, які ніколи не користувалися ВМЗ (відкоригований відносний ризик RR = 2,5, 95% ІН 1,5–4,3).
10. Передчасні пологи
За опублікованими даними, частота передчасних пологів у випадках, коли CuТ під час вагітності залишається in situ, в чотири рази вища, порівняно з тими випадками, коли CuТ було видалено. Дослідження, проведене у Великобританії, показало також зростання частоти випадків недоношеності: 13,6 % новонароджених, зачатих під час користування ВМЗ, з’явилися на світ з масою тіла менше від 2800 г проти 3 % серед зачатих під час застосування жінками інших методів контрацепції [125].
11. Запалення тазових органів
У 70х ХХ ст. роках було опубліковано результати багатьох досліджень, які свідчили про те, що використання ВМЗ підвищує ризик запальних процесів у малому тазу. У 1996 році з’явилися дані дослідження, в якому в зразках тканини ендометрію, узятих через різні проміжки часу після введення ВМЗ «петля», виявлялися бактерії. Протягом перших 24 годин стерильна в нормі порожнина матки, вистелена ендометрієм, інфікувалася бактеріями. Через 24 години, однак, 80 % обстежених порожнин були стерильні [126]. З цих результатів випливає, що у випадках, коли ЗТО розвивається пізніше ніж через місяць після введення ВМЗ, це зумовлено інфікуванням збудником, який передається статевим шляхом, а не присутністю протизаплідного засобу в матці.
Це підтвердили й результати великомасштабного багатоцентрового дослідження з охопленням 24 тис. користувачок ВМЗ. Частота випадків ЗТО була найвища впродовж перших трьох тижнів після введення ВМЗ, а потім залишалася низькою протягом наступних вісьмох років, тримаючись на рівні показника 0,5 на 100 жінкороків. Інші дослідження підтримують висновок, що ризик ЗТО в жінок, які користуються Сu7 або ВМЗ «петля», підвищується тільки впродовж перших чотирьох місяців після введення. У дослідженні, проведеному центрами з контролю і профілактики захворювань, вивчалася група користувачок ВМЗ, які мали тільки одного сексуального партнера впродовж останніх шістьох місяців. Підвищений ризик ЗТО було виявлено тільки у тих жінок, які були заміжні в минулому або ніколи не одружувались. Дослідники висунули припущення, що партнери таких жінок мали підвищений ризик передачі патогену, який відповідає за ЗТО. У заміжніх жінок (або тих, що жили з постійним партнером), які користувалися ВМЗ протягом понад чотири місяці, ризик ЗТО становив 1,0 [127].
За деякими даними, жінки, які користуються ВМЗ, можуть наражатися на підвищений ризик інфікування верхнього генітального тракту актиноміцетами. Якщо актиноміцети виявлено на рутинному мазку Папаніколау, слід розпочати відповідну антимікробну терапію. Видаляти ВМЗ у випадках, коли в пацієнтки не спостерігається патологічних симптомів, немає потреби. З’явилися повідомлення, що ВМЗ, які містять левоноргестрел, знижують ризик тазових інфекцій [128].
12. Безплідність
Використання Dalcon shield, а також, як припускають, тих пластикових ВМЗ, що не містять міді, може призводити до безплідності в жінок, котрі не народжували [129, 130]. У жінок, які будьколи користувалися ВМЗ, ризик первинного трубного безпліддя, за деякими повідомленнями, у 3,7 раза вищий порівняно з тими, які ніколи не користувалися ВМЗ (95% ІН 2,2–6,1). Найвищого рівня це зростання відносного ризику, пов’язане з використанням ВМЗ, сягало в разі застосування Dalcon shield (RR = 6,0, 95% ІН 2,7–13,3). Значно підвищений ризик спостерігався також серед користувачок ВМЗ, що містять мідь (RR = 3,9, 95% ІН 2,0–7,4) [129].
За даними ще одного дослідження, відкоригований показник ризику первинної трубної безплідності, пов’язаної з використанням будьякого ВМЗ жінкою до першого народження нею живої дитини, становить 2,0 (95% ІН 1,5–2,6) порівняно із жінками, які не користувалися ВМЗ. У користувачок ВМЗ з умістом міді спостерігався відносний ризик 1,6 (95% ІН 1,7–5,2). У жінок, які, за їхніми словами, мали тільки одного сексуального партнера, не виявлено підвищеного ризику первинної трубної безплідності, пов’язаної з використанням ВМЗ. Відкоригований показник ризику вторинної трубної безплідності, пов’язаної з користуванням мідними ВМЗ після народження першої живої дитини, не був статистично значущим [130].
13. Протипоказання щодо використання ВМЗ
Абсолютні протипоказання щодо введення ВМЗ такі: 1) вагітність або підозра на вагітність; 2) гостре ЗТО; 3) післяпологовий ендометрит або інфікований аборт у межах трьох останніх місяців; 4) діагностовані чи підозрювані злоякісні пухлини матки або шийки матки; 5) генітальні кровотечі нез’ясованого походження; 6) гострий цервіцит, який не лікували; 7) наявність у матці невидаленого ВМЗ, введеного раніше. Є небагато даних на підтримку твердження, що протипоказаннями є також хвороба Вілсона (алергія на мідь) і генітальний актиномікоз.
До відносних протипоказань належать: 1) деформація порожнини матки; 2) ЗТО, перенесене в минулому; 3) вагініт, що не лікувався; 4) наявність у пацієнтки (або її партнера) кількох сексуальних партнерів; 5) стани, пов’язані з підвищеною сприйнятливістю до інфекцій; 6) ендокардит, ревмокардит або штучний клапан серця. Жінки, які страждають на цукровий діабет першого чи другого типу, можуть користуватися ВМЗ.
Приймаючи рішення стосовно доцільності використання ВМЗ у випадках, коли йдеться про жінку, яка не народжувала (особливо якщо вона або її партнер має сексуальні стосунки з кількома особами), потрібно взяти до уваги підвищений ризик погіршення її фертильності в майбутньому через ЗТО, яке розвивається у перший місяць після введення ВМЗ, а також можливість позаматкової вагітності в разі, якщо контрацепція виявиться неуспішною. Пероральні контрацептиви, діафрагми й презервативи знижують ризик розвитку сальпінгіту в жінок, інфікованих гонореєю, тому вони мають розглядатись як варіанти першого вибору, коли добирається метод контрацепції для жінок, які ніколи не народжували, або для тих, котрі наражаються на високий ризик зараження хворобами, що передаються статевим шляхом. Приховані, безсимптомні ЗТО, що пов’язані з безпліддям у майбутньому і з підвищеним ризиком позаматкової вагітності, часто не виявляються або не лікуються [131, 132].
14. Загальна безпечність
Користування ВМЗ не корелює з підвищеною частотою випадків раку ендометрію або шийки матки. Цей метод контрацепції особливо підхожий для жінок, які вже завершили формування своєї родини, однак не бажають вдаватися до постійної стерилізації. Проведений аналіз показав, що після п’яти років використання ВМЗ стає економічно найвигіднішим методом контрацепції (рис. 1) [6]. За даними опитувань, жінки повідомляють про високий рівень задоволеності ВМЗ [36].
Ж. Стерилізація
У 1995 році в США стерилізація когось із подружжя була найпоширенішим — після пероральних контрацептивів — методом запобігання вагітності. Особливою популярністю цей метод користувався в таких випадках: 1) вік жінки понад 30 років; 2) подружжя перебувають у шлюбі понад 10 років; 3) подружжя більше не бажають мати дітей. Стерилізацію треба розглядати як постійну, хоча як після перев’язки труб, так і після вазектомії можливий реанастомоз.
Добровільну стерилізацію узаконено в усіх 50 штатах США. Рішення має прийматися тільки самими пацієнтами після консультації з лікарем. Якщо жінка, котра бажає пройти цю процедуру, молодша від 25 років, варто проконсультуватися більше ніж в одного фахівця. Для такого обачливого підходу є певні підстави: молодші кандидатки більш схильні змінювати свої наміри, їхні установки менш постійні; у них попереду більший відрізок репродуктивного віку, упродовж якого можливі розлучення, повторний шлюб або смерть когось із дітей. У Сполучених Штатах приблизно 7000 жінок щороку звертаються до медичних установ, бажаючи відновити репродуктивну здатність. Однак в остаточному підсумку повернути фертильність щастить лише приблизно двом з 1000 стерилізованих жінок [133].
1. Техніки стерилізації жінок
Лапароскопічна стерилізація може виконуватись із застосуванням моно й біполярного електрохірургічного втручання, ультразвукової деструкції або за допомогою механічних засобів (затискачів, силіконових кілець, накладання швів). Ця процедура пов’язана з мінімальним дискомфортом, і загалом жінка повертається до повноцінної активності вже через одиндва дні. Найпоширеніша в усьому світі техніка стерилізації жінок — перев’язка маткових труб шляхом мікролапаротомії (хоча в США цей метод застосовують переважно в післяпологовому періоді). Під час виконання малого (3–5 см) розтину можна використовувати місцеву анестезію. Найширше застосовують простий метод накладання лігатури типу Помероя.
Для молодших пацієнток бажано використовувати найефективніший і найменш деструктивний метод оклюзії труб, оскільки це дає змогу зменшити ймовірність дисфункції яєчників і формування спайок. Для жінок, молодших від 25 років, слід застосовувати ефективні техніки лапароскопічного перев’язування або модифіковану техніку Помероя (її називають також частковою сальпінгектомією). У разі проведення реанастомозу після цих процедур частота настання вагітності становить приблизно 75 %.
2. Ефективність
Як уже згадувалося, найефективнішим методом запобігання вагітності вважалася, за попередніми даними, стерилізація жінок шляхом хірургічного видалення частини фаллопієвої труби або механічного закупорювання частини її просвіту за допомогою затискачів, перев’язки чи електрокоагуляції [134]. Однак результати тривалого дослідження свідчать про те, що вагітність може наставати через багато років після стерилізації: частота невдач у розрахунку на 100 жінок зростає від 0,55 у перший рік до 1,31 через 5 років і 1,85 через 10 років [135]. Серед жінок віком 18–27 років 2,8 % вагітніють через 5–10 років після біполярної коагуляції фаллопієвих труб. Існує кілька оборотних методів контрацепції з приблизно таким самим відсотком невдач, як і в разі трубної стерилізації: наприклад, кумулятивний показник невдач за п’ять років користування норплантом становить 1,1 %, а в разі застосування ВМЗ СuТ380 — 1,2 % порівняно з 1,3 % при стерилізації жінки.
До того ж серед жінок, які вагітніють після стерилізації, приблизно в одній третині випадків спостерігається позаматкова вагітність порівняно із однією чвертю серед жінок, які користуються норплантом, і п’ятьма відсотками серед тих, що користуються СuТ380. З огляду на те, що СuТ380 ефективно діє протягом 10 років, імовірність невдалого результату під час його використання приблизно така сама, як при жіночій стерилізації, і до того ж цей ВМЗ дає нижчу частоту виникнення позаматкової вагітності й коштує дешевше, його можна розглядати як альтернативу трубній стерилізації.
Список літератури знаходиться в редакції
