Газета «Новости медицины и фармации» Неврология (339) 2010 (тематический номер)
Вернуться к номеру
Транзиторные ишемические атаки
Авторы: Т.С. Мищенко, ГУ «Институт неврологии, психиатрии и наркологии АМН Украины», г. Харьков
Версия для печати
В настоящее время понятие транзиторной ишемической атаки (ТИА) пересматривается ведущими ангионеврологами мира. Хронология эволюции взглядов на понятие ТИА была следующей. С 60-х годов прошлого столетия и до начала 2000 года во всем мире ТИА рассматривалась как кратковременный эпизод неврологической дисфункции, вызванный фокальной церебральной или ретинальной ишемией с клиническими симптомами, продолжающимися не более 24 часов. По мере внедрения в клиническую практику нейровизуализационных методов обследования, особенно в режиме диффузионно-взвешенных изображений (ДВИ), становилось ясно, что причиной многих ишемических событий длительностью до 24 ч является инфаркт мозга. По данным отдельных исследователей, примерно у трети пациентов, которые традиционно относились к группе ТИА, при проведении методов нейровизуализации (магнитно-резонансной томографии) в режиме диффузно-взвешенных изображений обнаруживались признаки «свежего» мозгового инфаркта. Эти находки подчеркивали несоответствие между классическим определением и патогенетической концепцией ТИА (ишемия, вызывающая симптомы, но не инфаркт!). Учитывая это, группа специалистов по цереброваскулярной патологии в 2002 г. предложила новое, патогенетически обоснованное определение: «ТИА — это кратковременный эпизод неврологической дисфункции, вызванной фокальной ишемией головного или спинного мозга или ишемией сетчатки, при котором симптомы сохраняются обычно менее 1 ч и отсутствуют подтверждения при нейровизуализации о наличии острого инфаркта».
Это новое определение ТИА было одобрено многими экспертами, вошло в Американское руководство по ведению ишемического инсульта в остром периоде (2006 г.), получило широкое распространение в клинической практике и использовалось в ряде масштабных клинических исследований. Однако не все ведущие ангионеврологи мира и практические врачи были согласны с такой интерпретацией. Верификация диагноза ТИА предполагала в экстренном порядке проводить нейровизуализацию, доступность и качество которой значительно отличаются не только в разных странах, но и в разных регионах страны. Ведущие эксперты в области сосудистой патологии головного мозга, обсудив все аргументы «за» и «против» такого определения ТИА, пришли к выводу об исключении одночасового временного порога и рекомендуют новое определение ТИА — как преходящий эпизод неврологической дисфункции, вызванной фокальной ишемией головного или спинного мозга или ишемией сетчатки без острого инфаркта. Таким образом, в основу определения понятия ТИА были положены не временные, а морфологические критерии.
Эпидемиологические исследования продемонстрировали высокий риск развития инсульта сразу после ТИА. Так, у 10 % пациентов в течение 48 часов после ТИА может развиться инсульт. В течение года после ТИА риск развития инсульта составляет 12–20 %, а риск развития кардиальных событий — 30–38 %. В течение 5 лет у 10–12 % больных с ТИА развивается мозговой инсульт. В связи с этим ТИА, как и мозговые инсульты, в настоящее время признаны неотложным состоянием (МКБ-10: G45.0–G45.9).
Эпидемиология
Согласно эпидемиологическим данным, в странах Западной Европы в среднем заболеваемость ТИА составляет 50 на 100 тыс. населения (для сравнения: заболеваемость инсультом в этих же странах — 200 на 100 тыс. населения). Каждый год 50 000 американцев переносят ТИА, и у каждого третьего больного инсультом в этой стране они предшествуют развитию заболевания. Наиболее часто ТИА встречаются у людей пожилого возраста, однако в последние годы их рост происходит и у более молодых пациентов.
В Украине заболеваемость ТИА в 2009 году составила 92,9 на 100 тыс. населения. В последние 10 лет распространенность ТИА в Украине возросла в 1,5 раза.
Этиология и патогенез
ТИА развивается при различных заболеваниях, сопровождающихся нарушением проходимости экстра- или интракраниальных сосудов. Наиболее часто они наблюдаются при атеросклерозе, артериальной гипертензии, сахарном диабете, заболеваниях сердца. Более редкими этиологическими факторами являются васкулиты, системные сосудистые заболевания (облитерирующий тромбоангиит, артерииты при коллагенозах, узелковый периартериит, гранулематозный артериит). Определенное значение имеют врожденные аномалии строения сосудистого русла: коарктация аорты, гипо- или аплазия церебральных артерий, патологическая извитость сосудов. В последнее время отмечается увеличение частоты ТИА, обусловленных экстравазальной компрессией позвоночных артерий патологически измененными шейными позвонками.
ТИА, так же как и ишемические инсульты, могут развиваться по нескольким механизмам. Большинство ТИА развивается по атеротромботическому механизму и, реже, по механизму кардиоэмболии. Причиной кардиоэмболических ТИА могут быть фибрилляция предсердий, митральный стеноз, искусственные клапаны сердца, недавно перенесенный инфаркт миокарда, внутрисердечный тромб, дилатационная кардиомиопатия, незаросшее овальное отверстие. В ряде случаев ТИА развиваются в результате срыва ауторегуляции мозгового кровообращения на фоне резких колебаний АД, что приводит к поражению мелких интрацеребральных артерий. Однако в 10–15 % случаев механизм ТИА определить не удается.
ТИА может быть предвестником всех типов инсульта, но чаще всего предшествует развитию атеротромботического инсульта. 25–50 % атеротромботических инсультов и 11–30 % кардиоэмболических инсультов развиваются на фоне предшествующих ТИА. ТИА могут отмечаться у 11–14 % больных с лакунарными инсультами. У 9–11 % больных с геморрагическим инсультом ТИА предшествует развитию катастрофы.
Классификация
В классификации Х пересмотра транзиторные церебральные ишемические атаки идут под рубрикой G45 в разделе «Эпизодические и пароксизмальные расстройства» класса «Болезни нервной системы». В зависимости от вазотонической локализации процесса ТИА делятся:
— на G45.0 — Синдром вертебробазилярной артериальной системы;
— G45.1 — Синдром сонной артерии (полушарный);
— G45.2 — Множественные и двусторонние синдромы церебральных артерий;
— G45.3 — Преходящая слепота;
— G45.4 — Транзиторная глобальная амнезия;
— G45.9 — Транзиторная церебральная ишемическая атака неуточненная (спазм церебральных артерий и др.).
Клинические проявления
Клинические проявления ТИА определяются вазотопическими особенностями патологического процесса. Можно выделить основные особенности клинического течения ТИА, играющие важную роль в дифференциальной диагностике с гипертоническими кризами, острой гипертонической энцефалопатией и малым инсультом:
1) кратковременность неврологической симптоматики (внезапное начало и быстрое регрессирование симптомов), основное количество ТИА разрешается в течение 1 часа;
2) преобладание очаговой симптоматики над общемозговой. Последняя бывает очень незначительно выражена.
При ТИА в системе внутренней сонной артерии на противоположной очагу ишемии стороне наблюдаются зоны гипестезий, парестезий, как правило, ограниченные, захватывающие локальные участки кожи лица, конечностей. Реже обнаруживается гемигипестезия. Возможно развитие центральных парезов, чаще ограниченных, локализованных в одной конечности или захватывающих только отдельную мышечную группу (кисть, стопа, пальцы). Снижение мышечной силы, как правило, носит умеренный характер, при этом выявляются анизорефлексия, патологические рефлексы.
При ТИА в бассейне левой средней мозговой артерии могут возникать преходящие афатические расстройства в сочетании с чувствительными и двигательными нарушениями в правой половине тела. У некоторых больных развиваются приступы парциальной или вторично генерализованной эпилепсии. Поражение проксимального отдела внутренней сонной артерии может сопровождаться развитием оптико-пирамидного синдрома в виде монокулярной слепоты на стороне окклюзии сосуда (вследствие ишемии сетчатки) в сочетании с контралатеральным центральным парезом конечностей.
ТИА в вертебробазилярной системе характеризуются развитием системного головокружения, ощущения шума в ушах и вегетососудистых нарушений в виде тошноты, рвоты, икоты, побледнения кожных покровов, диффузного гипергидроза. Указанные явления сопровождаются нарушениями статики, координации, появлением спонтанного горизонтального нистагма. Часто возникают головные боли, обычно в затылочной области, усиливающиеся при перемене положения головы. Характерны зрительные расстройства в виде фотопсий, метаморфопсий, дефектов полей зрения (положительные и отрицательные скотомы), ощущения пелены перед глазами. Возможны расстройства глазодвигательной иннервации с возникновением диплопии. Относительно реже возникают преходящие расстройства функции бульбарного отдела ствола (дисфония, дисфагия, дизартрия). Также редко наблюдается развитие альтернирующих синдромов.
В случае обратимой компрессии позвоночных артерий или патологии шейного отдела позвоночника (остеохондроз) развиваются приступы резкой мышечной гипотензии и обездвиженности без утраты сознания, провоцируемые поворотами или запрокидыванием головы (дроп-атаки). Возникновение подобных пароксизмов, протекающих с утратой сознания, носит название синдрома Унтерхарншейдта.
Диагностика
Пациенты с подозрением на ТИА должны быть госпитализированы без промедления в инсультные отделения или неврологические сосудистые отделения, которые могут обеспечить диагностику и экстренную помощь.
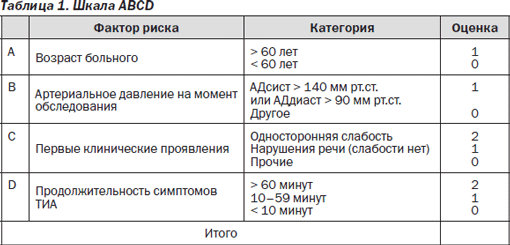
Необходимо проведение тщательного клинико-неврологического обследования для быстрого распознавания ТИА. Для прогнозирования риска развития инсульта в течение 7 дней после ТИА применяется шкала ABCD (табл. 1). При оценке 6 по шкале ABCD риск инсульта превышает 30 %, при более низких оценках риск развития инсульта снижается до нуля.
Пациентам с подозрением на ТИА рекомендуется проведение в экстренном порядке КТ или МРТ головного мозга, так как более чем у 10 % больных в течение последующих 48 часов может развиваться инсульт. При проведении МРТ головного мозга рекомендуется использование ДВИ и градиентных Т2-взвешенных изображений.
Рутинная КТ является доступным методом, позволяющим исключить мозговой инсульт. Отсутствие структурных изменений головного мозга, соответствующих клиническим проявлениям, позволяет с большей вероятностью поставить диагноз ТИА.
У больных с широким спектром заболеваний головного мозга может появляться преходящий неврологический дефицит, клиническая картина которого очень сходна с ТИА. КТ позволяет выявить некоторые из этих заболеваний (например, внутримозговое кровоизлияние, субдуральная гематома, опухоли), однако некоторые заболевания лучше визуализируются при МРТ (рассеянный склероз, энцефалит, гипоксическая энцефалопатия), другие же состояния не визуализируются вовсе (острая метаболическая энцефалопатия). Редкая причина ТИА — внутричерепная гематома.
Пациентам с ТИА рекомендуется проведение в срочном порядке методов сосудистой визуализации (ультразвуковое исследование сосудов головы и шеи, КТ-ангиография или МР-ангиография). Сосудистая визуализация позволяет определить место и причину окклюзии и выявить пациентов с высоким риском повторного инсульта. Сосудистая визуализация должна проводиться, как можно быстрее, для выявления у больных ограниченного стеноза артерий с целью последующего проведения этим пациентам каротидной эндартерэктомии или ангиопластики.
Больным с ТИА рекомендуется проведение раннего клинического обследования, включающего оценку физиологических параметров, а также рутинных анализов крови и мочи, как и при мозговом инсульте.
Рекомендуется проведение ЭКГ в 12 отведениях всем больным с ТИА. Больным с ТИА рекомендуется проведение холтеровского мониторирования ЭКГ после острейшего периода заболевания при наличии аритмий и неустановленном варианте ТИА.
Дифференциальная диагностика
ТИА головного мозга необходимо дифференцировать с мигренозной аурой (с головной болью или без нее), парциальными (фокальными) эпилептическими припадками, транзиторной глобальной амнезией, заболеваниями лабиринта (доброкачественное повторное головокружение, доброкачественное пароксизмальное позиционное головокружение, острый лабиринтит), метаболическими расстройствами (гипогликемия, гипергликемия, гиперкальциемия, гипонатриемия), паническими атаками, дроп-атаками, обмороком и др.
Лечение
Недавние популяционные и госпитальные эпидемиологические исследования продемонстрировали высокий риск развития инсульта сразу же после ТИА. Наблюдательные исследования показали, что экстренная оценка больных с ТИА в клинике и немедленное начало лечения снижают риск инсульта после ТИА. Это подчеркивает необходимость экстренной госпитализации больных с ТИА для обследования и немедленного лечения.
Цель госпитализации состоит: в экстренном обследовании больного, установлении причины и возможного механизма развития ТИА, а также в проведении курса антитромбоцитарной или антикоагулянтной терапии в определенной группе больных, отбора пациентов для каротидной эндартерэктомии с целью предупреждения развития у них инсульта, а также в проведении мероприятий, составляющих основу вторичной профилактики мозгового инсульта.
Профилактика
Каждый больной с ТИА имеет потенциально высокий риск развития не только мозгового инсульта, но и других сердечно-сосудистых событий.
Стратегия профилактики инсульта у больных с ТИА такая же, как и вторичная профилактика ишемического инсульта (см. ишемический инсульт) и включает:
— определение подтипа первой ТИА (механизма развития);
— выявление и коррекцию модифицируемых факторов риска;
— назначение статинов;
— применение антитромбоцитарных препаратов;
— применение оральных антикоагулянтов у больных с фибрилляцией предсердий;
— каротидную эндартерэктомию и ангиопластику.
