Газета «Новости медицины и фармации» Пульмонология (344) 2010 (тематический номер)
Вернуться к номеру
Пневмонии у беременных
Авторы: О.А. Реброва, к.м.н., доцент кафедры внутренней медицины ФПО ЛугДМУ, Е.Б. Комарова, к.м.н., доцент кафедры внутренней медицины ФПО ЛугДМУ
Версия для печати
Эпидемиология пневмоний во время беременности
Пневмония (П) является одним из наиболее распространенных заболеваний человека. Частота развития П у беременных практически не отличается от показателей заболеваемости в общей популяции. Однако П у беременных представляет серьезную угрозу не только для здоровья женщины, но и для будущего ребенка.
В Северном полушарии заболеваемость внебольничной пневмонией (ВП) составляет порядка 12 случаев на 1000 человек в год, большинство случаев приходится на зимнее время. Наибольший уровень заболеваемости ВП отмечается у детей раннего и лиц старческого возраста, составляя от 30–50 случаев на 1000 человек в год; в возрасте 15–45 лет (период деторождения) частота ВП, по данным ряда авторов, составляет 1–5 случаев на 1000 населения. В США заболеваемость П беременными составляет около 0,12–0,13 %, являясь одной из причин смертности матери и плода, а также преждевременных родов. В Украине показатель заболеваемости колеблется в пределах 0,78–2,7 на 1000 родов. Стоит подчеркнуть, что риск развития внебольничной пневмонии не зависит от срока беременности. Если распространенность П во время беременности практически такая же, как и в общей популяции, то частота осложнений ее у беременных значительно выше. Так, риск развития бактериемии при П у беременных достигает 16 %, эмпиемы — 8 %. Необходимость в искусственной вентиляции легких (ИВЛ) возникает в 20 % случаев. Риск более высок у лиц с отягощенным соматическим анамнезом, в первую очередь с заболеваниями дыхательной и сердечно-сосудистой систем. Пневмония при беременности сопровождается акушерско-гинекологическими осложнениями: в 44 % случаев — преждевременными родами, в 22 % — недоношенностью плода, в 33 % — его гипотрофией. Несмотря на всю серьезность течения П во время беременности, развитие этого заболевания не является показанием к прерыванию беременности.
Пневмония — острое инфекционное заболевание, преимущественно бактериальной этиологии, характеризующееся очаговым поражением респираторных отделов легких и внутриальвеолярной экссудацией.
Факторы риска развития пневмонии во время беременности
Среди факторов риска развития П у беременных следует выделить возрастание уровня заболеваемости в холодное время года. Провоцирующим фактором является переохлаждение. Эпидемии гриппа способствуют учащению случаев пневмоний, вызванных вирусами гриппа. Другими важными предрасполагающими к пневмонии факторами являются: курение, алкоголизм, прием наркотиков, ВИЧ-инфекция, выраженная анемия, бронхиальная астма, муковисцидоз, прием глюкокортикоидов и токолитических препаратов.
Во время беременности в организме женщины происходят изменения, которые могут влиять на клинические проявления П, а также менять фармакокинетику лекарственных препаратов, используемых для ее лечения.
Так, со стороны верхних дыхательных путей отмечаются гиперемия и отек слизистой, гиперсекреция слизи, что сопровождается заложенностью носа, чиханием, носовыми и контактными кровотечениями и обусловлено повышенным уровнем эстрогенов. Претерпевает изменения и грудная клетка, особенно в III триместре, наблюдается увеличение ее поперечного размера и окружности, элевация диафрагмы до 4 см, при этом функция грудных мышц сохранена.
Отмечаются изменения и в показателях функции внешнего дыхания: уменьшается остаточная емкость легких, что ведет к снижению дыхательного резерва выдоха на 20 %, повышению ранней обструкции дыхательных путей и развитию относительной гипоксемии.
Механизмы компенсации этого состояния: повышение минутной вентиляции легких на 30–50 % за счет увеличения емкости вдоха без изменения частоты дыхания (ЧД), что приводит к возрастанию потребления О2 на 20 % (эффект прогестерона на дыхательный центр — ощущение нехватки воздуха).
Косвенное влияние на состояние дыхательной системы оказывают физиологические изменения экскреции катионов и анионов вследствие повышения скорости клубочковой фильтрации, что способствует развитию компенсированного респираторного алкалоза, повышению парциального насыщения крови кислородом (РаО2 до 104–108 мм рт.ст.) и снижению парциального давления углекислого газа (РаСО2 до 27–32 мм рт.ст.).
Наблюдается также изменение иммунного статуса беременной, проявляющееся снижением количества Т-хелперов, Т-супрессоров и натуральных киллеров; В-клеточный ответ и продукция иммуноглобулинов подавлены (эффект повышенного уровня прогестерона и кортизола при беременности), хотя они связаны с обеспечением иммунологической толерантности организма матери по отношению к фетоплацентарному комплексу. Однако снижение иммунитета теоретически может способствовать повышению риска инфекций, особенно во II и III триместрах.
Этиология пневмонии и механизмы инфицирования
Внебольничную пневмонию у беременных вызывают те же возбудители, что и в общей популяции (табл. 1). Пневмококки (Streptococcus pneumoniae) остаются самыми частыми возбудителями ВП. Истинная роль этих бактерий в возникновении ВП, по-видимому, даже больше, чем это отражено в табл. 1. Наличие или отсутствие эпидемии гриппа не влияет на частоту выделения S.pneumoniae.
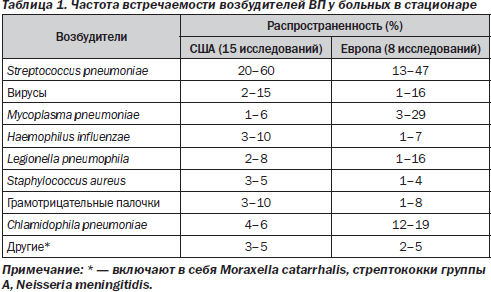
Причиной вирусной П у беременных становятся преимущественно вирусы гриппа (чаще типа А), парагриппа, респираторно-синтициальный, аденовирус и ветряной оспы. Нередким осложнением этой патологии является присоединение бактериальной инфекции. В качестве копатогенов вирусы чаще всего обнаруживаются вместе с S.pneumoniae, H.influenzae и S.aureus. Тяжелое течение вирусной пневмонии осложняется развитием острой дыхательной недостаточности и респираторного дистресс-синдрома взрослых.
На частоту выделения M.pneumoniae влияет наличие или отсутствие пандемий (повторяются каждые 3–4 года). Поражаются преимущественно ранее здоровые люди молодого возраста (< 40 лет). Гемофильная палочка (Haemophilus influenzae) выделяется преимущественно у больных старших возрастных групп и у пациентов с хроническими заболеваниями. Случаи ВП, вызванные C.pneumoniae, могут быть эндемичными и эпидемическими, в связи с чем частота обнаружения этого микроорганизма в разные годы варьирует. Нередко хламидофилы обнаруживаются вместе с другими микроорганизмами (до 44 % больных с ВП могут быть серопозитивными по C.pneumoniae), что ставит под сомнение их вирулентность.
Staphylococcus aureus — редкий возбудитель ВП. Стафилококковые пневмонии чаще регистрируют у беременных с сопутствующими хроническими заболеваниями, а также в ассоциациях с вирусами.
У беременных, особенно в ІІІ триместре, возрастает риск развития аспираций в связи с выраженностью гастроэзофагеального заброса, обусловленного сниженным тонусом нижнего сфинктера пищевода под влиянием прогестерона и повышенным внутрибрюшным давлением. В таких случаях возможным этиопатогеном пневмонии могут выступать грамотрицательные бактерии, в том числе Pseudomonas aeruginosa, а также анаэробы. Пневмонии на основе сниженного иммунитета чаще наблюдаются у ВИЧ-инфицированных беременных. Частой причиной таких заболеваний являются пневмококк, синегнойная палочка и пневмоциста.
Принято считать, что у каждого конкретного пациента за возникновение заболевания несет ответственность один-единственный возбудитель. В действительности два и более микроорганизма обнаруживают от менее 10 до 27 % случаев. К сожалению, современный уровень диагностики не позволяет верифицировать у беременных этиологический диагноз пневмонии почти в 60 % случаев.
В настоящее время признаны два возможных варианта развития пневмонии в связи с путями проникновения возбудителя в респираторные отделы легких: экзогенный и эндогенный.
Экзогенный путь (внешнее инфицирование) характерен для респираторных вирусов, микоплазм, хламидий, легионелл, некоторых видов высоковирулентных пневмо-, стрепто- и стафилококков, попадающих в легкие либо с вдыхаемым воздухом, либо (что чаще наблюдается) путем микроаспирации слизи, контаминированной возбудителем, из носо- и ротоглотки.
Эндогенный путь — гематогенный или непосредственно из очага инфекции (per continuetatem) — характерен для кокковой флоры, клебсиеллы, протея, кишечной, синегнойной палочки и др., чаще имеет место на фоне сниженной реактивности организма.
Микроаспирация содержимого ротоглотки — физиологический феномен, который отмечается у 40–70 % здоровых лиц во время сна. В нормальных условиях механизмы неиммунной и иммунной защиты (кашлевой рефлекс, мукоцилиарный клиренс, антибактериальная активность альвеолярных макрофагов и секреторных иммуноглобулинов) обеспечивают элиминацию инфицированного секрета из нижних отделов дыхательных путей.
В случаях нарушения механизмов «самоочищения» трахеобронхиального дерева и проникновения в респираторные отделы высоковирулентных микроорганизмов создаются условия для развития пневмонии.
Классификация пневмоний
По этиологии: пневмококковая; вирусная, стафилококковая; микоплазменная и др. (табл. 1).
По эпидемиологическим условиям возникновения:
— внебольничные П;
— нозокомиальные П — внутрибольничные, при которых инфекционные поражения в легких развиваются у больного в стационаре через 48 ч после госпитализации по другому поводу;
— аспирационные П;
— П у лиц с тяжелыми дефектами иммунитета, при врожденном иммунодефиците, ВИЧ-инфекции, ятрогенной иммуносупрессии и др.
По локализации и распространенности патологического процесса:
— одностороннее поражение;
— двухстороннее поражение;
— поражение доли(ей);
— поражение сегмента(ов).
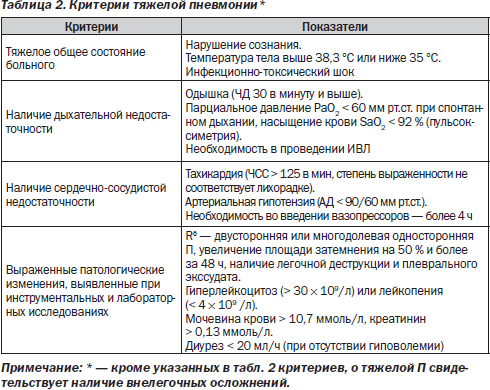
По степени тяжести:
— нетяжелые П;
— тяжелые П (табл. 2).
По наличию и виду осложнений:
а) легочных:
— экссудативный плеврит;
— эмпиема плевры;
— деструкция/абсцесс легочной ткани;
— пневмоторакс;
— синдром бронхиальной обструкции;
— острая дыхательная недостаточность, в том числе респираторный дистресс-синдром;
б) внелегочных:
— менингоэнцефалит;
— инфекционный эндокардит;
— миокардит;
— острое легочное сердце;
— острый гломерулонефрит;
— гепатит;
— ДВС-синдром;
— инфекционно-токсический шок;
— психозы и др.
По динамике течения заболевания, исходу (указывают в конце лечения):
— выздоровление;
— затяжное течение;
— смерть.
Пневмония с тяжелым течением — это особая форма заболевания различной этиологии, которая проявляется:
— тяжелым интоксикационным синдромом;
— гемодинамическими изменениями;
— выраженной дыхательной недостаточностью и/или признаками тяжелого сепсиса или септического шока;
— характеризуется неблагоприятным прогнозом и требует неотложного проведения интенсивной терапии.
Клинические критерии тяжелой пневмонии поданы в табл. 2.
Затяжное течение П устанавливается в случае, когда через 4 недели от начала заболевания не удается добиться полного разрешения очагово-инфильтративных изменений в легких (по данным контрольной рентгенографии).
Факторы риска затяжного течения П у беременных:
1. Независимые от П: наличие хронических соматических заболеваний (хронические обструктивные заболевания легких, бронхиальная астма, муковисцидоз, сахарный диабет и др.); хронический алкоголизм; курение; ВИЧ-инфекция и другие иммуносупрессивные состояния.
2. Обусловленные П:
— этиология (Legionella рneumophila, Staphylococcus aureus, грамотрицательные энтеробактерии);
— многодолевое поражение легких;
— неэффективная антибактериальная терапия (антибиотикорезистентность возбудителей);
— гнойно-деструктивные осложнения.
Диагностика
I этап. Клиническая оценка состояния
Клиника П у беременных проявляется типичными симптомами (табл. 3).
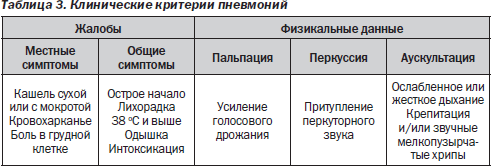
Особенности клинического появления П у беременных, особенно в III триместре, могут быть обусловлены более выраженной одышкой, наслоением клиники П на исходное физиологическое тахипноэ. Иногда клиника П у беременных при ограниченном очаговом поражении легких может проявляться стертой клинической симптоматикой и протекать под маской ОРЗ.
Особенно неблагоприятно протекают П у беременных и родильниц вследствие вирусной инфекции. Течение гриппа, особенно типа A/H1N1, может сопровождаться появлением осложнений в виде тяжелых вирусно-бактериальных пневмоний либо приводить к первично вирусному поражению легких и сопровождаться летальным исходом. Клинически вирусные П проявляются выраженной одышкой и кашлем, лихорадкой, болями в грудной клетке, кровохарканьем, выраженной дыхательной недостаточностью, развитием респираторного дистресс-синдрома. Возможны специфические кожные проявления при инфицировании вирусами герпеса, кори, ветряной оспы, краснухи.
Rö: многообразные изменения от минимальных до диссеминированных или сливных с многодолевым поражением.
Лабораторно: лимфоцитоз, в ряде случаев — лейкопения, увеличение СОЭ. Диагностическое значение имеет обнаружение вирусных включений в материале промывных вод из дыхательных путей или в биоптатах слизистой бронхов, визуализируемых при помощи электронной микроскопии или подтвержденных методом полимеразной цепной реакции (ПЦР).
II этап. Определение объема поражения легких
А. Обязательные мероприятия:
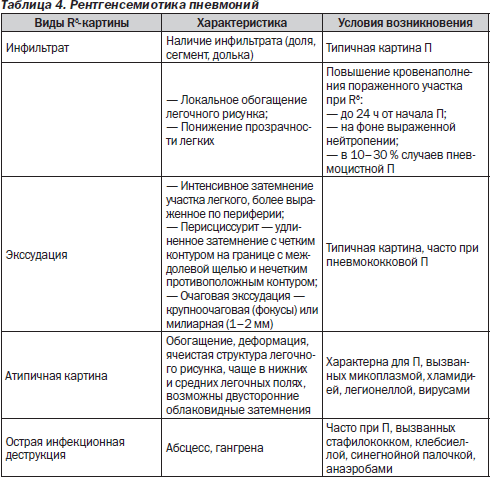
— рентгенография органов грудной клетки в двух проекциях (с использованием защитного свинцового фартука) (табл. 4).
Б. Дополнительные мероприятия:
— спиральная компьютерная томография — для уточнения локализации и структуры поражения легких;
— ультрасонография легких (УЗИ ОГК) — для уточнения локализации и определения объема плеврального выпота.
III этап. Выявление возбудителя
А. Обязательные мероприятия:
1. Микроскопия мокроты (мазок окрашивают по Граму для выявления грамположительной или грамотрицательной культуры).
Условия забора мокроты:
— утром после глубокого откашливания в стерильный контейнер;
— после полоскания полости рта кипяченой водой;
— исследуется менее чем через 2 ч после взятия;
— более ценный материал, полученный при бронхоальвеолярном лаваже (БАЛ) или бронхоскопии с «защищенной» браш-биопсией;
— в сложных диагностических случаях, при отсутствии продуктивного кашля, локальной обструкции, при ИВЛ — транстрахеальная аспирация, трансторакальная биопсия.
2. Микробиологическое исследование мокроты (посев с определением возбудителя и его чувствительности к антибиотикам).
Требования к мокроте:
— в мазке в одном поле зрения (× 100) должно быть более 25 лейкоцитов и менее 10 эпителиальных клеток (за исключением случаев, когда подозревается легионеллезная этиология);
— диагностическую ценность представляет мокрота, содержащая в 1 мл более 106 колониеобразующих единиц (КОЕ);
— материал, полученный в результате БАЛ, — 104 КОЕ/мл;
— материал от «защищенной» браш-биопсии — 103 КОЕ/мл.
Б. Дополнительные мероприятия:
1. Микроскопия мазка мокроты, окрашенного по Цилю — Нильсену для выявления микобактерий туберкулеза.
2. Микробиологическое исследование крови, мочи, плевральной жидкости (при тяжелой П с длительной лихорадкой, подозрении на туберкулез, сепсис, СПИД).
3. Некультуральные (серологические) методы:
а) определение в сыворотке крови антигенов возбудителей и специфических антител к ним с помощью реакций непрямой иммунофлюоресценции, реакции связывания комплемента, реакций иммуноферментного анализа, полимеразной цепной реакции для определения специфических иммуноглобулинов (к антигенам легионелл, микоплазм, хламидий, вирусов);
б) экспресс-метод определения антигенов в мокроте, мазке со слизистой бронхов методом прямой иммунофлюоресценции;
в) определение антигенов S.pneumoniae и L.рneumophila в моче — иммунохроматографический экспресс-тест Binax NOW.
4. Вирусологическое исследование для подтверждения вируса гриппа.
IV этап. Установление общей реакции организма
А. Обязательные мероприятия:
1. Клинический анализ крови (в большинстве случаев выявляют лейкоцитоз со сдвигом лейкоцитарной формулы в сторону незрелых форм нейтрофилов, при вирусных П возможна лейкопения с лимфоцитозом, отмечается повышение СОЭ).
2. Биохимический анализ крови с определением уровня мочевины, креатинина, билирубина, трансаминаз, СРБ, глюкозы, общего белка и других показателей при необходимости.
Б. Дополнительные мероприятия (при тяжелом течении, сахарном диабете, для дифференциальной диагностики):
1) кислотно-основное равновесие и газы артериальной крови (SaO2, РaO2, PaCO2);
2) коагулограмма;
3) бронхоскопия с биопсией и последующим цито- и гистологическим исследованием;
4) ЭКГ, ЭхоКС, УЗИ ОБП и др.
Лечение
Лечение беременных с пневмонией, как правило, проводится в стационаре с назначением эмпирической антибиотикотерапии не позже 4 ч после установления диагноза.
Выбор антибиотика (АБ) для лечения должен основываться на его вероятной эффективности лечения П, с учетом тяжести течения и предполагаемого либо выявленного возбудителя, а также доказанной безопасности его применения во время беременности.
Лекарственные препараты, стандартно применяемые для лечения П у взрослых, имеют различный профиль безопасности для плода (табл. 5), который определен FDA (United States Food and Drug Administration, США).
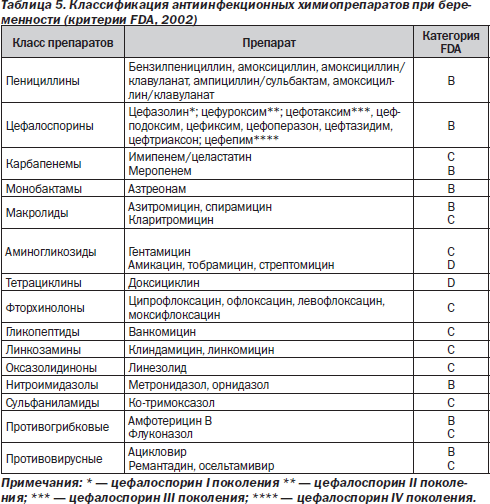
Выделяют 5 категорий риска для плода со стороны лекарственных средств:
А — по результатам исследований риск для плода не установлен в I триместре;
В — нет риска для плода, но сведений о риске у беременных нет;
С — риск не определен (отсутствие данных у человека; у животных зарегистрировано как наличие, так и отсутствие негативного влияния на плод);
D — наличие риска для плода (в ряде наблюдений польза препарата у беременной превышает возможный риск для плода);
Х — при беременности противопоказаны.
Бета-лактамные АБ (пенициллины, цефалоспорины, карбапенемы, монобактамы) — широко применяются для лечения П у беременных, большинство из них имеют хороший профиль безопасности. Они свободно проходят через плаценту, увеличен их клиренс, проникают в грудное молоко. Из побочных эффектов при длительном применении возможны дисбиоз кишечника, сенсибилизация, кожная сыпь, кандидоз.
Макролиды — плохо проникают через плаценту, их концентрация в крови плода не превышает 6 % от концентрации в крови матери. Из побочных эффектов выделяют более высокий риск самопроизвольных абортов при использовании кларитромицина (14 против 7 % в контроле). Наиболее изученным, эффективным и безопасным при беременности считается назначение спирамицина, который имеет широкий спектр действия, включая внутриклеточные патогены; активное проникновение и накопление в высоких концентрациях в тканях респираторного тракта; выраженный постантибиотический эффект; высокий коэффициент ингибирования (отношение концентрации в ткани к МПК).
При тяжелом течении П, в случаях выявления резистентных к бета-лактамам стрепто- и стафилококков, для лечения используют гликопептиды (ванкомицин — запрещен в I триместре) и оксазолидиноны (линезолид). В случаях тяжелого течения П с высоким риском синегнойной инфекции в комплексе АБ по жизненным показаниям используют аминогликозиды (чаще гентамицин).
Антибиотики класса фторхинолонов противопоказаны при беременности, несмотря на то что исследования у беременных не проводились. Однако полученные на животных данные об их высокой артротоксичности и способности в высоких концентрациях проникать через плаценту и в грудное молоко в настоящее время исключают эти АБ из применения у беременных и детей. К числу АБ, запрещенных для приема беременными, относят тетрациклины в связи с их гепатотоксичностью и способностью нарушать минерализацию костей и зубов у плода, а также ко-тримоксазол, прием которого приводит к развитию врожденных аномалий сердечно-сосудистой и центральной нервной систем, задержке роста плода. Использование последнего возможно лишь при лечении пневмоцистной пневмонии у ВИЧ-инфицированных. Триметоприм/сульфаметоксазол может использоваться и для профилактики пневмоний у ВИЧ-положительных беременных с сопутствующим кандидозом. Из противовирусных препаратов у беременных используется ацикловир при развитии П на фоне ветряной оспы и осельтамивир при постгриппозной П. При системных микозах, микозных пневмониях предпочтение отдают амфотерицину в связи с меньшей токсичностью.
Кроме возможных эмбрио- и фетотоксичных воздействий антибиотиков, при их выборе следует учитывать целый ряд физиологических изменений в организме беременной, влияющих на их фармакокинетику. Так, в организме беременной отмечается увеличение ОЦК, усиление почечного кровотока, что ведет к относительной гипоальбуминемии и уменьшению связывания АБ; снижение тонуса и замедление моторики пищеварительного канала, снижение кислотности желудочного сока и увеличение щелочности содержимого тонкой кишки могут частично разрушать медикаменты и ухудшать их всасывание; активизация метаболизма в печени приводит к ускоренной биотрансформации АБ; с увеличением срока беременности возрастает чресплацентарное проникновение препаратов. Эти особенности фармакокинетики могут приводить к снижению концентрации АБ в плазме беременной по сравнению с небеременной женщиной, в связи с чем требуется более тщательный контроль и оценка эффективности препаратов при назначении их в среднетерапевтических дозах, в ряде случаев — увеличение кратности введения либо повышение суточной дозы.
При установлении диагноза ВП беременных разделяют на категории в зависимости от тяжести течения заболевания и наличия сопутствующих заболеваний. К первой категории относят беременных с нетяжелой П, без экстрагенитальной патологии и модифицирующих факторов (курение, алкоголизм, наркомания, прием АБ в течение трех месяцев, предшествующих развитию пневмонии). Ко второй категории относят беременных с нетяжелым течением П, имеющих сопутствующую экстрагенитальную патологию и/или модифицирующие факторы риска. К третьей категории относят беременных с тяжелым течением П (см. выше), нуждающихся в лечении в условиях отделений интенсивной терапии.
При ВП у беременных женщин первой категории препаратами выбора могут быть принятые перорально аминопенициллин, цефалоспорин II поколения или макролидный антибиотик (табл. 6). Макролиды (спирамицин или азитромицин) назначаются в случае плохого ответа или аллергии на бета-лактамы. Они охватывают весь возможный спектр внеклеточных и внутриклеточных (атипичных) возбудителей при П, имеют длительный постантибиотический эффект.
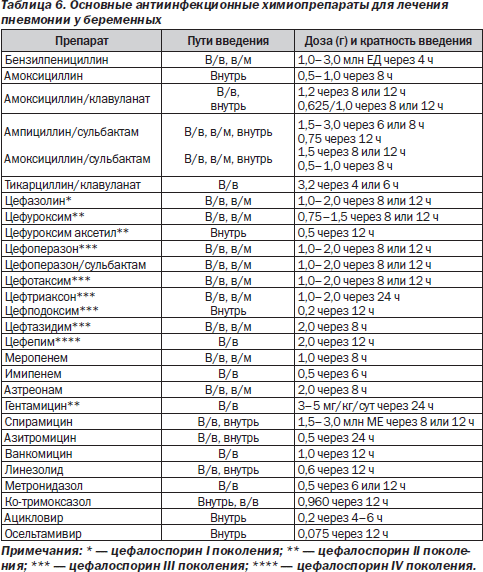
У беременных с П, отнесенных ко второй категории, лечение нужно начинать с защищенных ингибиторами бета-лактамаз аминопенициллинов (амоксициллин/клавуланат, амоксициллин/сульбактам, ампициллин/сульбактам), или цефалоспоринов II и III поколения (цефуроксим, цефотаксим, цефтриаксон), или с макролидов, вводимых парентерально. При среднетяжелом течении П назначают комбинацию бета-лактамного АБ и макролида.
У беременных третьей категории лечение ВП начинают с защищенного цефалоспорина III или цефалоспорина IV поколения плюс макролид. При неэффективности используют карбапенемы, ванкомицин или линезолид. Препараты вводят внутривенно.
При подозрении на инфекцию вирусом гриппа (особенно типа A/H1N1), в соответствии с рекомендациями ВОЗ, лечение беременных женщин антиретровирусным препаратом осельтамивиром следует начинать как можно раньше после появления симптомов, не дожидаясь результатов лабораторных тестов, поскольку осельтамивир наиболее эффективен в течение первых 48 ч заболевания. Лечение беременных с тяжелым или прогрессирующим течением заболевания, осложненным пневмонией, необходимо начинать и в более поздние сроки.
Вопрос о необходимости назначения противовирусных препаратов решается консилиумом с учетом жизненных показаний. При назначении терапии должно быть получено письменное информированное согласие пациентки на лечение.
Беременным с П для коррекции определенных патологических состояний показано:
— для купирования надсадного непродуктивного кашля — противокашлевые препараты (глаувент, либексин);
— для улучшения отхождения мокроты — муколитики, мукорегуляторы (сироп алтея, сироп термопсиса, сироп подорожника — внутрь; лазолван — внутрь, ингаляции через небулайзер, внутривенно);
— для восстановления бронхиальной проходимости — бета2-агонисты (вентолин);
— при SаО2 < 90 % начать респираторную терапию — ингаляцию увлажненного кислорода через лицевую маску или назальную канюлю (поток О2 от 4–6 до 10–15 л/мин; придать положение больной с приподнятым головным концом кровати на 30°);
— при неэффективности внешней вентиляции легких (SаО2 < 80 % на фоне ингаляции кислорода) либо развитии острого респираторного дистресс-синдрома показана ИВЛ.
Тактика ведения беременных с пневмонией
1. Пневмония не является противопоказанием для пролонгации беременности. При тяжелом течении П вопрос решается индивидуально.
2. При заболевании П на фоне гриппа или других вирусных инфекций в начале I триместра беременности, особенно в случаях средних и тяжелых вариантов течения, целесообразно в последующем эту беременность прервать в связи с высоким риском перинатальных осложнений.
3. При П, развившейся накануне родов:
— отсрочить родовую деятельность (по причине возможности утяжеления основного заболевания и вызванных им осложнений, развития и прогрессирования дыхательной недостаточности, возникновения акушерских кровотечений, интранатальной гибели плода, послеродовых гнойно-септических осложнений у матери и плода), назначая гинипрал 0,5 мг или бриконил 5 мг 3–6 раз в сутки;
— при недоношенной беременности — дополнительно внутривенное капельное введение сульфата магнезии 10% раствор, 10 мл на 200 мл физиологического раствора;
— при тяжелом течении П с выраженной дыхательной недостаточностью — ускоренное родоразрешение.
4. В случае развития спонтанной родовой деятельности на фоне П роды предпочтительно вести через естественные родовые пути, осуществляя мониторинг состояния матери и плода. Следует проводить тщательное обезболивание, детоксикационную, антибактериальную терапию, респираторную поддержку, вводить препараты, улучшающие функции фетоплацентарного комплекса. Во втором периоде родов, если существует опасность развития дыхательной и сердечно-сосудистой недостаточности, необходимо исключить потуги путем проведения оперативного родоразрешения методом кесарева сечения, при необходимости производить вакуум-экстракцию или наложение акушерских щипцов. В качестве анестезиологического пособия предпочтительными считаются методы регионарной анестезии на фоне обязательного применения методов респираторной поддержки.
1. Березняков И.Г. Внебольничные пневмонии [Текст] / И.Г. Березняков. — Киев, 2009. — 160 с.
2. Медведь В.И. Внебольничная пневмония у беременных: выбираем схему антибиотикотерапии [Текст] / В.И. Медведь // Здоров’я України. — 2008. — № 18. — С. 1.
3. Наказ МОЗ України № 128 від 19.03.2007 р. Про затвердження клінічних протоколів надання медичної допомоги за спеціальністю «пульмонологія»: Негоспітальна та нозокоміальна (госпітальна) пневмонія у дорослих осіб.
4. Охотникова Е.Н. Антибактериальная терапия у детей и беременных: безопасность прежде всего [Текст] / Е.Н. Охотникова, А.Э. Багрий // Здоров’я України. — 2008. — № 8. — С. 46-47.
5. Перцева Т.А. Особенности диагностики и лечения внебольничной пневмонии у беременных [Текст] / Т.А. Перцева // Здоров’я України. — 2009. — № 5. — С. 33.
6. Пневмонії у вагітних: особливості етіології, діагностики та лікування [Текст] / Л.Н. Приступа, С.А. Сміян, О.І. Дужа-Еластал, В.В. Дитко // Вісник СумДУ, Серія «Медицина». — 2009. — Т. 1, № 2. — С. 123-135.
7. Распопина Н. Пневмония и беременность [Текст] / Н. Распопина, Н. Черейская, И. Шугинин // Врач. — 2002. — № 11. — С. 25-27.
8. Синопальников А.И. Внебольничные инфекции дыхательных путей: Рук-во для врачей [Текст] / А.И. Синопальников, Р.С. Козлов. — М.: Премьер-РТ, 2007. — 354 с.
9. Шехтман М.М. Болезни органов дыхания и кровообращения у беременных [Текст] / М.М. Шехтман, Г.М. Бурдули. — М.: Триада-Х, 2002. — 232 с.
10. Lim W.S. Pneumonia and pregnancy [Теxt] / W.S. Lim, J.T. Macfarlane, C.L. Colthorpe // Thorax. — 2001. — Vol. 56. — P. 398-405.
11. Infectious Diseases Society of America/American Thoracis Society Consensus Guidelines of the Management of Community-Acguired Pneumonia in Adults [Теxt] // Clin. Infect. Dis. — 2007. — № 7. — P. 27-72.
