Международный эндокринологический журнал 1 (33) 2011
Вернуться к номеру
Особенности течения хронической пневмонии у детей на фоне йододефицитных заболеваний
Авторы: Исакова Г.К., Ташкентская медицинская академия, Республика Узбекистан
Рубрики: Эндокринология
Версия для печати
Обследовано 68 детей от 7 до 15 лет, в том числе 28 детей с хронической пневмонией, 40 детей с хронической пневмонией и йододефицитными заболеваниями (эндемический зоб — 18, субклинический гипотиреоз — 22). Всем детям проводилось клиническое, рентгенологическое, лабораторное и функциональное обследование. Определяли базальный уровень ТТГ, Т3, Т4 и кортизола, концентрацию йода в разовой порции мочи. Проводили ультразвуковое исследование щитовидной железы.
Установлено, что среди больных хронической пневмонией отмечалось преобладание больных с йододефицитными заболеваниями. Сочетание хронической пневмонии с йододефицитными заболеваниями отражалось на характере течения болезни, ее частоте и тяжести. У этих детей обострения наблюдались чаще 4 раз в год и отличались более тяжелым течением. Чаще встречался бронхообструктивный синдром. Дети часто отставали в физическом развитии.
Наличие йододефицитных заболеваний у детей с хронической пневмонией имеет определенное значение в патогенезе и течении хронического бронхолегочного процесса, которое требует дополнительного и регулярного введения йодсодержащих препаратов и тиреоидных гормонов.
Хроническая пневмония, йододефицит, особенности течения, дети.
Хронические неспецифические заболевания легких, в том числе хроническая пневмония, до настоящего времени остаются чрезвычайно актуальной научной проблемой педиатрии. Несмотря на достигнутые успехи в диагностике и лечении хронической пневмонии, некоторые механизмы ее развития, а также прогрессирования до сих пор остаются дискуссионными [1, 2].
Это касается прежде всего выявления и изучения сопутствующих состояний, влияющих на иммунологическую реактивность организма детей. В частности, важное значение имеет дефицит йода, особенно у населения, проживающего в условиях эндемической йодной недостаточности.
По данным ВОЗ, более 1 млрд людей проживают в йододефицитных регионах, к которым относится большинство регионов Узбекистана. Учитывая тот факт, что йододефицитным заболеваниям наиболее подвержены дети, подростки и беременные, проблема дефицита йода представляет особое медико-социальное значение [3–5].
В условиях хронического дефицита йода снижается секреция йодсодержащих гормонов, дефицит которых отрицательно воздействует на растущий организм. Начальные стадии эндемического зоба и даже наличие субклинического гипотиреоза (асимптоматическая гипотироксинемия) у детей сопровождаются цепью неблагоприятных событий в системе иммунитета, которые проявляются существенным увеличением частоты инфекционных заболеваний вследствие угнетения гуморальных и клеточных факторов неспецифической защиты. Кроме того, дефицит тиреоидных гормонов укорачивает жизнь В-лимфоцитов, отвечающих за выработку антител, и тормозит активность так называемых естественных клеток-киллеров, принимающих участие в противоинфекционной защите. Инфекционный процесс на фоне гипотироксинемии отличается тяжестью течения, склонностью к генерализации и рецидивированию [6].
Таким образом, можно предполагать, что наличие йододефицитных заболеваний (эндемический зоб и субклинический гипотиреоз) у детей с хронической пневмонией может существенным образом сказаться на течении заболевания.
Цель исследования: изучить особенности течения хронической пневмонии у детей на фоне йододефицитных заболеваний.
Материалы и методы
Обследовано 68 детей с диагнозом «хроническая пневмония» в периоде обострения, госпитализированных в пульмонологическое отделение I клиники Ташкентской медицинской академии и клиники Самаркандского медицинского института за период 2006–2010 гг.
В исследование включали детей в возрасте от 7 до 15 лет. Диагноз «хроническая пневмония» выставлен в соответствии с классификацией, принятой на симпозиуме педиатров по совершенствованию классификации неспецифических болезней легких у детей (1995 г.).
При постановке диагноза «хроническая пневмония» учитывались анамнестические данные, результаты клинических, рентгенологических, лабораторных и функциональных методов исследования.
У всех обследованных определяли базальный уровень ТТГ, Т3, Т4 и кортизола в сыворотке крови методом иммуноферментного анализа с использованием стандартных наборов производства HUMAN GmbH (Германия). Контрольную группу составили 20 практически здоровых детей.
Концентрацию йода определяли в разовой порции мочи церий-арсенитовым методом. Исследования проводились в ЦНИЛ Ташкентской медицинской академии.
Ультразвуковое исследование (УЗИ) щитовидной железы проводили на сканере Interscan (Германия). Для оценки объема щитовидной железы у детей применяли нормативы, учитывающие площадь поверхности тела (F.Delang и соавт., 1997).
Диагноз «эндемический зоб» (Е01.0) и «субклинический гипотиреоз» (Е02) верифицирован по международной классификации болезней десятого просмотра совместно с эндокринологом после проведения исследований по общепринятым стандартам.
Результаты исследования и их обсуждение
Все обследованные дети были разделены на две группы. I группу составили 40 детей с хронической пневмонией: в сочетании с эндемическим зобом — 18 (45 %) и субклиническим гипотиреозом — 22 (55 %). II группу составили 28 детей с хронической пневмонией без йододефицитных заболеваний.
Из общего числа наблюдавшихся больных число мальчиков, страдающих хронической пневмонией, было относительно больше (37; 54,4 %), чем девочек (31; 45,5%). А у больных основной группы больше было девочек (27; 67,5 %), чем мальчиков (13; 32,5 %).
При изучении данных анамнеза было выявлено, что большинство детей, входящих в I группу, родились от повторных беременностей: второй беременности — 7 (17,5%), третьей — 22 (55 %), четвертой и последующих — 11 (27,5%) детей. Во II группе от первой — третьей беременности родился 21 (75 %) ребенок, от четвертой и последующих — 7 (25 %) детей. У 75 % матерей больных I группы во время беременности была диагностирована дефицитная анемия, токсикозы первой или второй половины отмечались у 68 %, диффузный зоб наблюдался у 35 % женщин. У матерей больных II группы дефицитная анемия диагностировалась в 69 % случаев, токсикозы первой или второй половины наблюдались у 55 %, диффузный зоб отмечался у 19 % женщин.
Из детей, входящих в I группу, на естественном вскармливании были 24 (60 %), на смешанном кормлении — 10 (25 %), на искусственном кормлении — 6 (15%) детей. Из обследованных II группы на естественном вскармливании были 20 (71,4 %), на смешанном кормлении — 5 (17,9 %) и на искусственном кормлении — 3 (11%) детей.
Анализ преморбидного фона обследованных детей показал, что среди детей I группы в возрасте до трех лет был диагностирован рахит у 26 (65 %), гипотрофия I–II ст. — у12 (30 %), экссудативно-катаральный диатез (ЭКД) — у 22 (55 %) больных. Во II группе наблюдались рахит — у10 (35,7%) больных, гипотрофия I–II ст. — у 8 (28,6 %), ЭКД— у 16 (57,1 %) детей.
Из всех обследованных детей у 31 % больных определяли наследственную отягощенность по бронхолегочной патологии (хронический бронхит, бронхиальная астма). У включенных в исследование детей хроническая пневмония являлась исходом затяжной пневмонии.
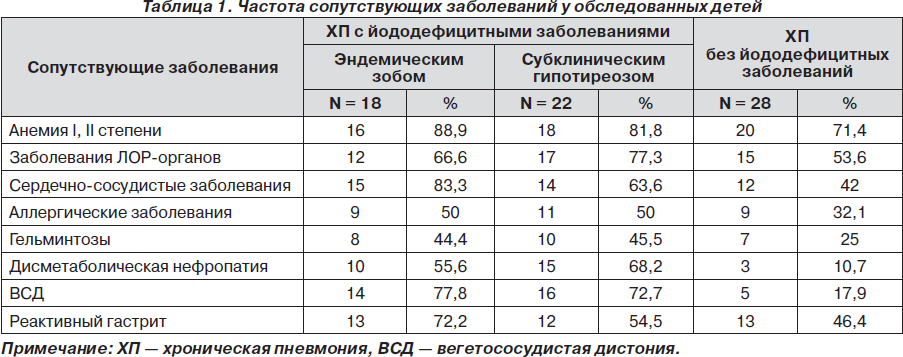
У всех обследованных больных установлена частота сопутствующих заболеваний (табл. 1).
Как показано в табл. 1, у детей с хронической пневмонией и йододефицитными заболеваниями частота выявленных сопутствующих заболеваний была значительно выше. В целом у больных обеих групп из сопутствующих заболеваний наиболее часто встречалась железодефицитная анемия (79,4 %). У детей с хронической пневмонией и йододефицитными заболеваниями чаще наблюдались вегетососудистые дистонии (75 %), по симпатотоническому типу (62 %). У детей с хронической пневмонией без йододефицитных заболеваний ВСД наблюдалась у 17,8 % больных.
Со стороны сердечно-сосудистой системы у всех детей I и II группы отмечались метаболические изменения в миокарде. Усиление сократимости сердца наблюдалось в I группе у 56 %, во второй группе — у 29 % детей. Из детей I группы у 12,6 % отмечалась дилатация правого желудочка, во II группе — у 10,7 %. Из обследованных I группы выявили нарушения сердечного ритма по типу экстрасистолии у 5 % детей, во II группе — у одного больного.
Заболевания ЛОР-органов определялись у 72 % детей I группы. Из них хронический тонзиллит — у 17 (42,2 %), ангина — у 9 (22,3 %), гайморит — у 3 (7,4 %). Во II группе хронический тонзиллит наблюдался у 8 (28,6 %), ангина— у 5 (17,9 %), гайморит — у 2 (7,1 %) детей.
Из аллергических заболеваний у детей I группы наблюдались: поллиноз — у 9 (22,5 %), пищевая аллергия— у 7 (17,5 %), лекарственная аллергия — у 4 (10 %). Во II группе поллиноз наблюдался у 5 (17,8 %), пищевая аллергия — у 3 (10,7 %) детей, лекарственная аллергия — у 1 (3,6 %) больного.
Дисметаболическая нефропатия чаще наблюдалась у детей I группы (25; 62 %). Во II группе всего у 3 (10,7 %) больных определяли дисметаболическую нефропатию.
Реактивный гастрит относительно часто встречался у больных обеих групп — 62,5 и 46,4 % соответственно.
При изучении анамнеза заболевания было выявлено, что давность бронхолегочного процесса у обследованных на момент исследования составляла у 14 детей (20,5 %) 1–3 года, у 33 детей (48,5 %) — 4–7 лет, у 21 ребенка (31 %) — более 7 лет.
Частота обострения заболевания в группе детей с хронической пневмонией без йододефицитных заболеваний составляла 1–2 раза в год, а в группе детей с хронической пневмонией и йододефицитными заболеваниями обострения наблюдались чаще (4 и более). Рецидивы заболевания возникали при наслоении острой респираторной вирусной инфекции, переохлаждении. У 9 (22,5 %) больных I группы при обострении возникал бронхообструктивный синдром. У детей II группы признаки обструкции не наблюдались.
Наиболее характерными для всех обследованных детей были жалобы на кашель. У детей I группы постоянный кашель с выделением мокроты встречался чаще (31; 77,5 %), чем во II группе (13; 46,4 %).
При аускультации детей I группы на фоне жесткого дыхания у 28 (70 %) выслушивались разнокалиберные влажные хрипы на стороне поражения. Во II группе влажные хрипы выслушивались у 15 (53,5 %) детей. Перкуторно в I группе отмечалось укорочение легочного звука над пораженным участком у 31 (77,5 %) ребенка, у 9 (22,5 %) больных помимо локального укорочения наблюдался тимпанический оттенок перкуторного звука. У детей II группы также наблюдалось ограниченное укорочение легочного звука.
При изучении рентгенограмм было выявлено, что у детей I группы наиболее часто (24; 60 %) деформации бронхов определялись в обоих легких. Во II группе у 7 (25%) детей обнаружились двусторонние деформации бронхов. Поражение нижних сегментов левого легкого наблюдалось чаще у детей I группы (29; 72,5 %), чем во II группе (12; 42,9 %) детей.
Железодефицитную анемию установили у 34 (85 %) детей I группы и у 20 (71,4 %) больных II группы.
Часть детей, входящих в I группу, отставали в физическом развитии за счет дефицита массы тела, что отмечалось у детей с эндемическим зобом (10; 55,6 %) и субклиническим гипотиреозом (9; 40,9 %). Дети II группы в основном имели средние показатели физического развития.
Выводы
Среди больных хронической пневмонией отмечалось преобладание больных с йододефицитными заболеваниями. Проведенный анализ клинического течения хронической пневмонии в сравниваемых нами группах показал, что дети с хронической пневмонией и йододефицитными заболеваниями имели отягощенный анамнез, более высокую частоту фоновых и сопутствующих заболеваний. Сочетание хронической пневмонии с йододефицитными заболеваниями отражалось на характере течения болезни, ее частоте и тяжести. При сравнении клинических данных у этих детей было установлено, что кашель был более постоянным с выделением гнойной мокроты, чаще встречался бронхообструктивный синдром, часто отмечалось отставание в физическом развитии, дети были эмоционально лабильными.
Наличие йододефицитных заболеваний у детей с хронической пневмонией имеет определенное значение в патогенезе и течении хронического бронхолегочного процесса, которое требует дополнительного и регулярного введения йодсодержащих препаратов и препаратов тиреоидных гормонов.
1. Рачинский С.В., Таточенко В.К., Волков И.К. Место хронической пневмонии и хронического бронхита в бронхолегочной патологии у детей // Педиатрия. — 2004. — №1. — С. 58-62.
2. Розинова Н.Н., Лев Н.С. Бронхоэктатическая болезнь у детей // Лечащий врач. — 2004. — № 8. — С. 58-60.
3. Айрапетова Н.С. Восстановительное лечение при хронических неспецифических заболеваниях дыхательной системы // Лечащий врач. — 2004. — № 8. — С. 16-19.
4. Исмаилов С.И., Нугманова Л.Б, Рашитов М.М. Динамика йододефицитных состояний в Узбекистане // Международный эндокринологический журнал. — 2008. — № 4. — С. 36-39.
5. Федак И.Р., Трошина Е.А. Проблема дефицита йода в Российской Федерации и пути ее решения в ряде стран мира // Проблемы эндокринологии. — 2007. — Т. 53, № 5. — С. 40-48.
6. Карпов О. Применение йода для профилактики инфекций// Фарм. вестник. — 2006. — № 34 (439).