Международный эндокринологический журнал 2 (34) 2011
Вернуться к номеру
Частота и клиническая характеристика больных с несахарным диабетом при его сочетании с сахарным диабетом по г. Ташкенту по данным регистра
Авторы: Каримова М.М., Халимова З.Ю., Шамирзаев Х.Э., Республиканский специализированный научно-практический медицинский центр эндокринологии, г. Ташкент, Узбекистан
Рубрики: Эндокринология
Версия для печати
В работе изучены частота и клинические особенности несахарного диабета у 174 больных г. Ташкента. Впервые на основании регистра установлена истинная частота несахарного диабета по г. Ташкенту, охарактеризована роль факторов, способствующих развитию болезни. В данной статье обсуждаются результаты исследования несахарного диабета, сочетающегося с другими эндокринными заболеваниями, в частности с сахарным диабетом и нарушением толерантности к глюкозе. Диагноз несахарного диабета в сочетании с другими эндокринными заболеваниями устанавливался на основании жалоб, клинических симптомов, изучения эндокринного статуса, нейрорадиологических методов исследования гипоталамо-гипофизарной области, клинико-лабораторных и биохимических анализов (глюкоза в крови и моче, содержание гликозилированного гемоглобина в крови, проба Зимницкого). На основании результатов, анализируя наблюдения за сочетанным течением несахарного диабета с другими эндокринными нарушениями, можно заключить, что клинически эти случаи создают определенные диагностические трудности. Каждый случай патогенетически сложен и требует тщательной дифференциальной диагностики, которая способствует эффективным вариантам компенсации нарушений обмена веществ.
Несахарный диабет, сахарный диабет, полиурия, полидипсия.
Введение
Несахарный диабет (НД) часто проявляется на фоне других обменно-эндокринных нарушений, реже эти синдромы возникают одновременно, и лишь изредка НД предшествует другим формам эндокринной патологии. Тщательный сбор анамнеза позволяет провести дифференциальную диагностику заболеваний, в основе которых ведущими симптомами являются гипердипсия, полидипсия и полиурия [1, 10]. После установления типа полиурии следует выяснить ее причину. Очень важны данные анамнеза: возраст на момент начала заболевания, его продолжительность, наличие больных родственников, постоянство симптомов, предпочтительная температура напитков, наличие черепно-мозговой травмы (ЧМТ), признаков гипопитуитаризма либо объемного образования в головном мозге [3, 7]. Следует помнить, что наличие в моче 1% глюкозы повышает удельный вес на 0,037, а 1% белка — на 0,00026 [3, 4, 6, 10, 11]. При сахарном диабете (СД) полиурия не столь велика, как при НД, при этом моча гипертоническая и в крови — гипергликемия. При сочетании СД и НД глюкозурия увеличивает концентрацию мочи, но даже при большом содержании в ней сахара относительная плотность мочи снижена [8, 10].
Наибольшей тяжестью отличаются случаи сочетания НД с СД. Мнения разных авторов по вопросу сочетания НД и СД противоречивы, известны три формы сочетания: первая — их одновременное возникновение, вторая — на фоне НД появляется СД и третья — на фоне СД развивается НД [5, 8]. В литературе возникновение СД у больных, страдающих НД, объясняют одновременным поражением близко расположенных центров гипоталамуса, регулирующих водный и углеводный обмен, так как существуют доказательства о структурно-функциональном сходстве нейронов гипоталамических ядер, продуцирующих антидиуретический гормон (АДГ), и b-клеток поджелудочной железы [8, 11–13]. Однако другие авторы придерживаются иной точки зрения. Они нашли у больных НД повышение глюкокортикоидной активности надпочечников и полагают, что это является причиной возникновения у таких больных и СД [4]. Сочетание СД и НД у одного и того же больного встречается чрезвычайно редко, но чаще встречается среди семейных форм (Старкова Н.Т., 2002). Большинство публикаций включают одно наблюдение. Лишь отдельные работы описывают нескольких больных. R. Natelson [4] собрал в мировой литературе описание 40 больных с сочетанием СД и НД. Также НД и СД могут быть одной из составляющих генетического синдрома Вольфрама, передающегося аутосомно-рецессивным путем (синдром DIDMOAD: diabetes insipidus, diabetes mellitus, optic atrophy, sensorineural deafness — НД, СД, атрофии зрительного нерва, глухоты и атонии мочевого пузыря) [14]. Различают два варианта данного синдрома: полный, при котором имеются все проявления, и неполный, который нередко сочетает НД и глухоту и НД и СД типа 1 [8, 12, 14].
Нельзя не отметить главные симптомы НД и СД: жажда (гипердипсия), полидипсия, полиурия. На протяжении длительного времени дебатировался вопрос о первичности основных признаков НД полиурии и полидипсии [1, 4, 5, 10]. Предполагается, что полидипсия — вторичное явление, возникновение которого связано с обезвоживанием [2, 7, 9, 13]. Опытами на гипофизэктомированных животных было показано, что полиурия при НД предшествует полидипсии (Е.В. Любов, 2005). При СД полиурия является вторичной, следствием осмотического диуреза, который поддерживается постоянной гипергликемией [2, 8, 9, 15]. Полидипсия — результат нормальной деятельности центра жажды — компенсирует потери жидкости при полиурии.
Таким образом, НД является достаточно распространенным, поражающим почти все системы организма заболеванием. Наличие схожих клинических симптомов обусловливает трудность их дифференцирования с другими заболеваниями, такими как сахарный, стероидный, бронзовый, почечный диабет, хронический пиелонефрит, почечная недостаточность в стадии компенсаторной полиурии и т.д., которые создают объективные предпосылки для исследования данной проблемы всесторонне.
Цель исследования — изучить клинико-эпидемиологическую характеристику больных с НД при его сочетании с СД в г. Ташкенте по данным регистра.
Материалы и методы
Анализ регистра и активного осмотра больных с НД показал, что на 1.01.2010 по г. Ташкенту зарегистрировано 174 человека. Из 174 больных всего было выявлено 26 больных с НД в сочетании с СД и НТГ. Далее мы исследовали гипоталамо-гипофизарную область (ГГО) у 22 больных путем проведения компьютерной (КТ) и магнитно-резонансной томографии (МРТ).
Результаты исследования и обсуждение
Из 174 больных с НД только 16 (9,2 %) не имели других эндокринно-обменных отклонений. 90 % пациентов страдали двумя и более эндокринными расстройствами. При этом в большинстве случаев НД развивался на фоне определенных эндокринных нарушений и лишь в части случаев эндокринные нарушения развились после развития НД, хотя их нельзя рассматривать как результат НД.
При этом СД типа 1 был у 4 (2,3 %), СД типа 2 — у 14 (8 %) и НТГ — у 8 (30,7 %) пациентов. Из 26 больных с сочетанной патологией НД и СД мужчин было 4 (15,3 %), а женщин — 22 (84,6 %). Возраст больных колебался от 26 до 73 лет, средний возраст составил 57,4 года. Длительность НД была от двух до 49 лет, а длительность СД — от трех до 43 лет. При этом у 24 больных (92,3 %) была установлена центральная форма НД, у 1 (3,8 %) — нефрогенная форма. Ожирение также имело место у женщин в 24,7 % (n = 23) случаев, у мужчин — в 12,3 % [10].
Анализ факторов манифестации заболевания показал, что в 38,4 % (10) случаев НД развился на фоне СД, а в большинстве случаев (61,5 %; 16) НД предшествовал СД. Манифестация СД, предшествовавшего НД по данным регистра, была связана со стрессом (1 случай), с инфекционным заболеванием (скарлатина) (1 случай) происходила после холецистэктомии (1 случай), лекарственной этиологии (1 случай), и в результате полигландулярного поражения в виде сочетанной патологии болезни Иценко — Кушинга и аутоиммунного тиреоидита (1 случай). Причинами развития НД в большинстве случаев были внутричерепная гипертензия (ВЧГ), стрессы, аденомы гипофиза и черепно-мозговая травма.
При изучении наследственной отягощенности было выявлено, что из этих 26 больных наследственность по НД была отягощена у 1 пациента (3,8 %), а по СД — у 3 (11,5 %). В лекарственном же анамнезе прием тетрациклина имел место в 23,0 % (6) случаев.
В ходе исследования при анализе субъективных проявлений болезни у пациентов полидипсия была первичной и предшествовала полиурии, составив 94,8 %, что несколько отличается от данных литературы, сухость во рту — у 80 %, полиурия — у 44,8 % больных. Количество как выпитой, так и выделенной жидкости при НД в сочетании с СД зависело прежде всего от тяжести течения, степени компенсации этих двух заболеваний.
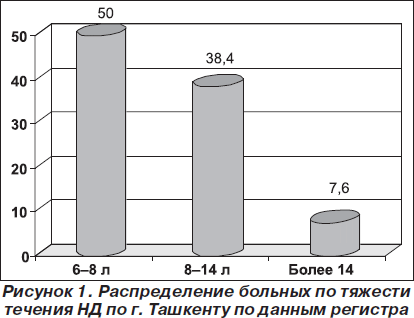
Тяжесть течения НД определялась по количеству выделенной жидкости за сутки без лечения (И.И. Дедов с соавт., 2008; Е.А. Пигарова с соавт., 2008). Так, легкая степень установлена у 13 больных (50 %), которые выделяли до 6–8 л мочи/сутки, средняя степень у 10 (38,4 %), что составило 8–14 л/сутки, и тяжелая — у 2 (7,6 %) больных, т.е. более 14 л (рис. 1).
Установлено, что из 26 больных НД латентная форма НД была у 2 (7,7 %), транзиторная — у 4 (15,3 %), хронически протекающая стабильная форма — у 20 (77 %) больных.
Далее были проанализированы результаты КТ/МРТ-исследований ГГО у 22 больных. Известно, что МРТ позволяет различать гипофиз, его стебель, инфундибулярную ямку ІІІ желудочка, малейшие изменения структуры адено- и нейрогипофиза, наличие кистозного компонента опухоли или отдельные кисты, кровоизлияния и т.д. МРТ четко выявляет супраселлярные структуры, состояние гипофиза при пустом турецком седле (ПТС) [1, 8].
Результаты МРТ ГГО выявили следующее: ВЧГ у 7 больных (31,8 %), ПТС — у 6 (27,2 %), аденому гипофиза — у 4 (18,1 %), энцефалопатию — у 2 (9,1 %), гиперплазию гипофиза — у 1 (4,5 %) и остеопороз спинки турецкого седла также у 1 больного (4,5 %) и МРТ ГГО без патологии — у 1 (4,5 %).
Из анамнестических данных было выявлено, что среди сопутствующих заболеваний доминировали такие, как АГ — в 69,2 % (18) случаев, холецистит — 50 % (13), ИБС — 46,1 % (12), ожирение — 38,4 % (10), гепатит — 34,6 % (9), атеросклероз сосудов головного мозга — 30,7 % (8), тугоухость — 26,9 % (7), панкреатит — 23,0 % (6), бронхит — 19,2 % (5), инсульт — 3,8 % (1) и инфаркт миокарда — 3,8 % (1).
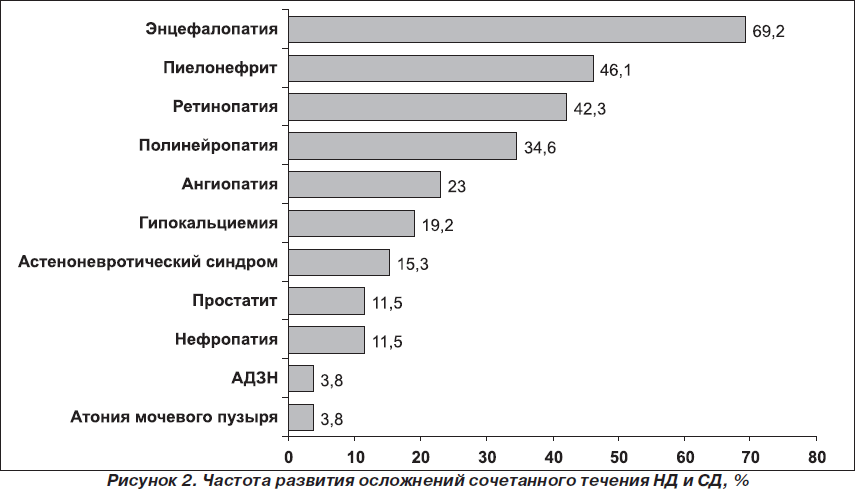
Далее нами была проанализирована частота осложнений НД в сочетание с СД. При углубленном анализе на первом месте была энцефалопатия у 18 больных (69,2 %), у 12 (46,1 %) — пиелонефрит, диабетическая ретинопатия — у 11 (42,3 %), диабетическая полинейропатия — у 9 (34,6 %), диабетическая ангиопатия нижних конечностей — у 6 (23,0 %), гипокальциемия — у 5 (19,2 %), астеноневротический синдром — у 4 (15,3 %), нефропатия — у 3 (11,5 %), простатит — у 3 (11,5 %), атрофия диска зрительного нерва — у 1 (3,8 %) и атония мочевого пузыря — у 1 (3,8 %) (рис. 2).
Осложнения НД в сочетании с СД носили полиорганные проявления и сопровождались высокой частотой поражения ЦНС (69,2 %), мочеполовой системы (46,1 %), органов зрения и водно-электролитного обмена (42,3; 23 и 19,2 % соответственно).
Результаты исследования свидетельствуют о неуклонном росте осложнений НД и СД по органам и системам с увеличением длительности болезни. При этом 10-летний стаж болезни уже накладывает серьезные отпечатки на состояние здоровья больных, что указывает на хроническую декомпенсацию НД, недостаточность проводимых лечебных мероприятий по заместительной терапии препаратами АДГ. Подобные результаты указывают на возможные неблагоприятные исходы НД с резким ухудшением качества жизни больных.
Итак, анализ факторов риска, распространенности и осложнений НД по данным регистра показал, что по этиологии данное заболевание является гетерогенным.
Выводы
1. Из 174 больных с НД только 16 (9,2 %) не имели других эндокринно-обменных отклонений, 90 % пациентов страдали двумя и более эндокринными расстройствами.
2. Из 174 больных с НД по г. Ташкенту у 26 было сочетание с СД и НТГ. Анализ факторов манифестации заболевания показал, что в 38,4 % (10) случаев НД развился на фоне СД и в большинстве (61,5 %; 16) случаев НД предшествовал СД.
3. Количество как выпитой, так и выделенной жидкости при сочетанном течении НД зависело прежде всего от тяжести течения и степени компенсации этих двух заболеваний.
4. Осложнения НД в сочетании с СД носят полиорганный характер и сопровождаются высокой частотой поражения ЦНС (69,2 %), мочеполовой системы (46,1 %), органов зрения и водно-электролитного обмена (42,3; 23 и 19,2 % соответственно).
1. Балаболкин М.И., Гембицкий Е.В., Гогин Е.Е. и др. Диагностика и лечение внутренних болезней: Руководство для врачей / Под ред. Е.В. Гембицкого. — М.: Медицина, 1996. — Т. 2. Болезни органов дыхания, почек, эндокринной системы. — С. 393-399.
2. Вакс В.В. Диагностика и лечение несахарного диабета // Consilium medicum. — 2001. — № 11. — C. 18-21.
3. Внутренние болезни по Тинсли Р. Харрисону / Под ред. Э. Фаучи, Ю. Браунвальда, К. Иссельбахера, Дж. Уилсона, Дж. Мартина, Д. Каспера: Пер. с англ. — М.: Практика-Мак-Гроу-Хилл, 2005. — 415 с.
4. Гейман Е.В. О сочетании сахарного и несахарного диабета // Современные вопросы физиологии и патологии эндокринной системы. — Ленинград, 1977. — С. 82-84.
5. Дзеранова Л.К., Пигарова Е.А. Центральный несахарный диабет: современные аспекты диагностики и лечения // Леч. врач. — М., 2006. — № 10. — С. 42-47.
6. Кэттайл В.М., Арки Р.А. Патофизиология эндокринной системы: Пер. с англ. — СПб.; М.: Невский диалект; БИНОМ, 2001. — С. 62-78.
7. Клиническая нейроэндокринология // матер. Рос. науч.-практ. конференции. — М., 2001. — С. 88-89.
8. Клиническая эндокринология: Руководство / Под ред. Н.Т. Старковой. — СПб.: Питер, 2002. — С. 103-111.
9. Окороков А.Н. Диагностика болезней внутренних органов. — М.: Мед. лит., 2001. — Т. 1. — С. 464-469.
10. Пигарова Е.А., Дзеранова Л.К., Рожинская Л.Я. Клинический случай центрального несахарного диабета, осложненного патологией центра жажды // Ожирение и метаболизм. — 2008. — № 3. — С. 42-45.
11. Практическая эндокринология / Под ред. Г.А. Мельниченко. — М., 2009. — 352 с.
12. Чарногурский Г., Кейрес Т.А. Несахарный диабет // Доказательная эндокринология: Руководство. — М.: ГЭОТАР-Медиа, 2009. — C. 72-75.
13. Эгарт Ф.М. Несахарный диабет // Клиническая эндокринология: Руководство. — СПб.: Питер, 2002. — С. 96-103.
14. Barret T.G., Bundey S.E., Macleod A.F. Neurodegeneration and diabetes: UK nationwide study of Wolfram (DIDMOAD) syndrome // Lancet. — 2006. — Vol. 346. — Р. 1458-1463.
15. Szalai C., Molnrar E., Sallay P., Czinner A. Molecular biological studies on patients with nephrogenic diabetes insipidus // Orv. Hetil. — 2007. — Vol. 139(15). — Р. 883-887.