Международный неврологический журнал 3 (41) 2011
Вернуться к номеру
Реабилитация больных, перенесших инсульт, в условиях городской поликлиники
Авторы: Бугрова С.Г., Ивановская государственная медицинская академия им. А.С. Бубнова, Россия
Рубрики: Неврология
Версия для печати
В статье обсуждается проблема оказания медицинской помощи пациентам с инсультом. Проведен анализ состояния больных в раннем восстановительном периоде после перенесенного ОНМК, в результате чего выявлен высокий удельный вес двигательных расстройств. Продемонстрирована эффективность Мидокалма в раннем восстановительном периоде инсульта как средства, снижающего спастичность.
Инсульт, спастичность, амбулаторное лечение, Мидокалм.
Церебральный инсульт (острое нарушение мозгового кровообращения — ОНМК) является серьезной медицинской и социальной проблемой, сопровождающейся высокой летальностью, значительной инвалидизацией и социальной дезадаптацией перенесших его пациентов [4]. Степень, характер и длительность восстановления функций, утраченных вследствие инсульта, вариабельны. Наиболее существенное улучшение в состоянии больного отмечается в первые 6 мес., в 5 % случаев положительная динамика может наблюдаться в течение года. Ранняя диагностика инсульта, лечение и реабилитация больных, перенесших ОНМК, отнесены к приоритетным направлениям государственной политики в области здравоохранения. Постановлением правительства Ивановской области утвержден план мероприятий по снижению смертности населения области от инсульта и инфаркта. Одной из поставленных задач является обретение полной независимости в каждодневной жизни в течение 3 мес. более 70 % больных, выживших в 1-й месяц заболевания. Ранняя реабилитация пациентов с инсультом начинается уже в региональных сосудистых центрах, имеющих в штатах кинезотерапевта, физиотерапевта, социального работника. Каждому больному разрабатывается индивидуальная реабилитационная программа. Основная нагрузка по реабилитации больных с инсультом приходится на амбулаторно-поликлиническое звено. Более чем у половины больных, перенесших ОНМК, развиваются двигательные нарушения в виде спастических парезов. Постинсультная спастичность рассматривается как комбинированное поражение пирамидных и экстрапирамидных структур внутри головного мозга, сопровождающееся ослаблением тормозных влияний преимущественно на a-мотонейроны, которые обеспечивают движение антигравитационных мышц [6]. Характерны приведение плеча, сгибание руки в локтевом и лучезапястном суставах, приведение бедра, разгибание колена и подошвенное сгибание в голеностопном суставе. Спастичность обычно нарастает в паретичных конечностях в течение нескольких недель и месяцев, ухудшает двигательные функции, способствует развитию контрактуры и деформации конечности, затрудняет уход за обездвиженным больным и иногда сопровождается болезненными мышечными спазмами. В клинической практике для лечения постинсультной спастичности наиболее часто используются пероральные антиспастические лекарственные средства [7, 9]. В настоящее время доказано, что активизация пораженных конечностей непосредственно влияет на процессы функциональной церебральной реорганизации и таким образом способствует лучшему устранению неврологического дефекта [3]. Кроме того, адекватные реабилитационные мероприятия позволяют адаптировать больного к самообслуживанию, научить пользоваться подручными средствами для передвижения даже при наличии выраженного гемипареза.
Материал и методы
Проведен анализ лечения 145 больных в возрасте 54–72 лет (в среднем 65,9 ± 8,7 года), перенесших ОНМК и выписанных на долечивание в поликлинику № 5 г. Иваново в 2007–2009 гг. Обследование включало оценку выраженности неврологического дефицита по оригинальной шкале Е.И. Гусева, В.И. Скворцовой [2], степени утраты способности к самообслуживанию (шкала Бартел, шкала Ривермида). Выраженность пареза оценивалась по визуально-аналоговой шкале, степень спастичности — в соответствии со шкалой Ashworth. Качество жизни оценивалось по опроснику SF-36 [1].
Лечение больных с инсультом проводилось в соответствии со стандартами [4, 5]. Для уменьшения выраженности двигательных нарушений у 53 больных (34 женщины, 19 мужчин) применялся толперизон (Мидокалм) — мышечный релаксант центрального действия, который близок к лидокаину по химической структуре и стабилизирует мембраны нервных клеток, снижает активность спинальных нейронов, участвующих в формировании спастичности, путем ограничения потока натрия через мембрану нервных клеток. Препарат применялся в дозе 150 мг внутрь 3 раза/сут в течение 3 мес. Для сравнения больные были подразделены на 3 группы в зависимости от выраженности двигательных расстройств при первичном осмотре. 1-ю группу (14 человек) составили пациенты с выраженными нарушениями (выраженный гемипарез), 2-ю группу (29 человек) — больные с умеренными нарушениями (моноплегия, умеренный гемипарез), 3-ю группу (10 человек) — пациенты с легкими двигательными расстройствами (легкий гемипарез, пирамидная недостаточность без слабости).
Наряду с медикаментозной терапией проводился комплекс мероприятий в условиях реабилитационного отделения поликлиники.
Обследование проводилось в 1-й день, на 45-е сутки лечения, на 90-е сутки. Полученные результаты были обработаны статистически с использованием программного пакета Statistica 6.0.
Результаты
Срок с момента развития заболевания до начала проведения лечебных мероприятий в условиях поликлиники составил 28–52 дня.
Наряду с гипертонической болезнью у 6,89 % пациентов в анамнезе инфаркт миокарда, у 10,35 % имелись нарушения сердечного ритма, у 12,4 % — сахарный диабет, заболевания легких диагностированы у 28,97 %, эндокринные нарушения — у 13,4 %, заболевания суставов и позвоночника — у 78 %, атеросклероз сосудов нижних конечностей и варикозная болезнь — у 26,1 %, онкопатология — у 9,66 %. 0,69 % больных ранее перенесли каротидную эндартерэктомию, 1,38 % — коронарное стентирование.
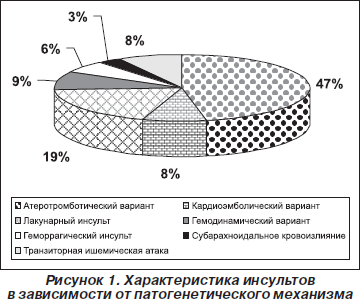
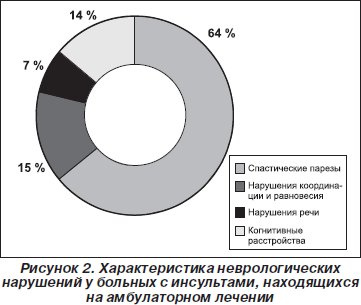
Результаты, приведенные на рис. 1 и 2, свидетельствуют, что среди больных, принятых на амбулаторное лечение в условиях поликлиники, преобладали пациенты с атеротромботическим ишемическим инсультом. В клинической картине ведущее место занимали двигательные нарушения в виде спастических парезов различной степени выраженности.
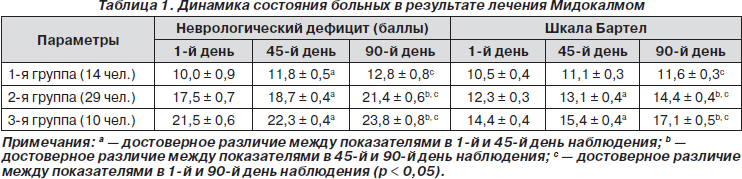
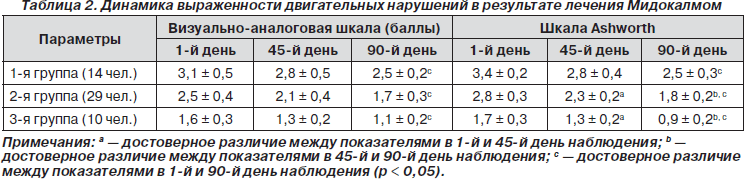
В результате лечения Мидокалмом у больных всех групп отмечалось уменьшение выраженности неврологического дефицита (табл. 1). Более значительным улучшение было у больных с умеренными и легкими двигательными нарушениями (2-я и 3-я группы), достоверное различие показателей неврологического дефицита и способности к самообслуживанию выявлено уже на 45-й день лечения по сравнению с исходными (табл. 2). Достоверных различий показателей у больных в зависимости от варианта перенесенного инсульта, локализации очага и возраста больных выявлено не было. В 2 случаях отмечались побочные эффекты в виде головокружения, тошноты в начале лечения, которые постепенно ослабли и позволили продолжить лечение, не меняя дозировки. У 3 пациентов в возрасте старше 65 лет отмечено незначительное снижение АД, что было скорректировано изменением дозы гипотензивных препаратов.
В результате лечения Мидокалмом у больных отмечалось достоверное снижение выраженности пареза и уменьшение спастичности мышц. У больных 2-й и 3-й групп положительный эффект отмечался к 45-му дню лечения, у больных с выраженными двигательными нарушениями — к концу лечения.
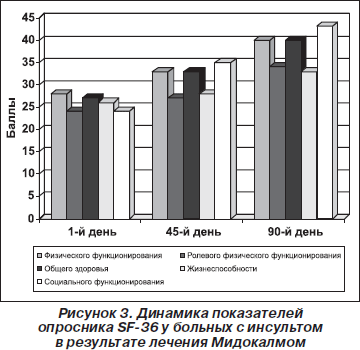
Результаты опросника качества жизни у больных, получавших лечение Мидокалмом, приведены на рис. 3. Отмечено достоверное улучшение показателей шкал физического функционирования, общего здоровья, жизнеспособности, ролевого физического и социального функционирования.
Специалистами реабилитационного отделения поликлиники разработан комплекс лечебной гимнастики, направленный на тренировку движений в паретичных конечностях и предотвращение контрактур. В группе пациентов с умеренными и легкими двигательными нарушениями (51,6 %) представилось возможным использование тренажеров (степпер, беговая дорожка). В группе больных с выраженными гемипарезами лечение проводилось на дому (48,4 %). Использовалось лечение положением, обучение пациентов стоянию, сидению, ходьбе (с помощью дополнительных средств и самостоятельно). Одной из проблем в организации реабилитационных мероприятий, с которой мы столкнулись, явился недостаток методических рекомендаций по ЛФК в домашних условиях, наглядных материалов, памяток для больных. Обучение проводилось в рамках школы для больных, перенесших инсульт, как пациентов, так и их родственников в виде групповых и индивидуальных занятий.
Из физиопроцедур использовались тепловые воздействия на спастичные мышцы, а также электрическая стимуляция определенных мышечных групп. Физиолечение было проведено у 33,8 % больных с учетом имеющейся сопутствующей патологии и наличия противопоказаний. Массаж мышц паретичных конечностей проводился по щадящей методике в сочетании с растиранием и неглубоким разминанием в мышцах-антагонистах в более быстром темпе. В результате реабилитационных мероприятий удалось добиться полной независимости в самообслуживании у 47 % пациентов с постинсультными двигательными расстройствами. Вернулись к трудовой деятельности 18,3 % больных.
Обсуждение и выводы
Анализ результатов исследования показал высокий удельный вес двигательных расстройств у больных с инсультами, находящихся на амбулаторном лечении. Полученные результаты свидетельствуют об эффективности Мидокалма в раннем восстановительном периоде инсульта. Применение препарата способствует снижению выраженности спастического пареза и нормализации мышечного тонуса, увеличению степени независимости пациента в повседневной жизни. Эффективность Мидокалма сопоставима у больных как с геморрагическим, так и с ишемическим инсультом. При умеренных и легких двигательных нарушениях рекомендуется курс лечения в дозе 450 мг/сут в 3 приема длительностью не менее 3 мес. При выраженных парезах (более 3 баллов по шкале Ashworth), по-видимому, необходимо более длительное применение препарата в более высоких дозах. В работе P. Stamenova, R. Koytchev, K. Kuhn et al. [8] приведены результаты исследования 97 пациентов, страдающих связанной с инсультом спастичностью (51 больной получал толперизон и 46 плацебо). В 45 % случаев использовалась доза толперизона 600 мг/сут, 15 % пациентов получали 900 мг/сут. В среднем пациенты получали терапию толперизоном в течение 88,3 ± 17,1 дня и плацебо в течение 88,1 ± 16,4 дня. По завершении исследования средние изменения исходных значений индекса Бартел составили 5,3 в группе толперизона и 1,7 в группе плацебо, достоверно более значительное снижение степени спастичности по показателям 5-пунктовой шкалы Ashworth отмечалось в группе толперизона. Как по данным авторов, так и нашего исследования, отмечены хорошая переносимость и безопасность применения Мидокалма у больных, перенесших инсульт. Ни один из больных, получавших препарат, не прекратил лечение вследствие побочных эффектов.
Необходимо дальнейшее совершенствование мероприятий по реабилитации больных с инсультом в амбулаторно-поликлинических условиях.
Впервые опубликовано в «Русском медицинском журнале», 2010, том 18, № 8
1. Белова А.Н. Шкалы, тесты и опросники в неврологии и нейрохирургии. — М., 2004. — 433 с.
2. Гусев Е.И., Скворцова В.И., Бурд Г.С., Гехт А.Б. и др. Метаболическая терапия ишемического инсульта: применение ноотропила // Журн. неврол. и психиатр. — 1997. — Т. 97, № 5. — С. 24-29.
3. Дамулин И.В. Постинсультные двигательные расстройства // Consilium Medicum. — 2003. — Т. 5, № 2. — С. 64-70.
4. Инсульт: диагностика, лечение, профилактика / Под ред. З.А. Суслиной, М.А. Пирадова. — М.: МЕДпресс-информ, 2008. — 288 с.
5. Снижение заболеваемости, смертности и инвалидности от инсультов в Российской Федерации. Сборник методических рекомендаций, программ, алгоритмов / Под ред. В.И. Скворцовой. — М.: Литерра, 2007. — 192 с.
6. Парфенов В.А. Спастичность // Применение ботокса (токсина ботулизма типа А) в клинической практике: Руководство для врачей / Под ред. О.Р. Орловой, Н.Н. Яхно. — М.: Каталог, 2001. — С. 91-122.
7. Feher M., Juvancz P., Szontagh M. Effect of Mydocalm in the rehabilitation of hemiparesis // Balneologia Rehailitdcio Gyogyfurdougy. — 1985. — Vol. 6. — P. 201-205.
8. Stamenova P., Koytchev R., Kuhn K. et al. A randomized, double-blind, placebo-controlled study of the efficacy and safety of tolperisone in spasticity following cerebral stroke // European Journal of Neurology. — 2005. — 12. — 453-461.
9. Gallichio J.E. Pharmacologic management of spasticity following stroke // Phys Ther. — 2004. — Vol. 84. — P. 973-981.