Международный эндокринологический журнал 4 (36) 2011
Вернуться к номеру
Анализ характера макрососудистых осложнений у больных с сочетанием сахарного и несахарного диабета по данным регистра в Республике Узбекистан
Авторы: Халимова З.Ю., Урманова Ю.М., Алиева Д.А., Насырова Х.К., Алимухамедова Г.А., Каримова М.М., Сафарова Ш.М., Салахов Т.А. Республиканский специализированный научно-практический медицинский центр эндокринологии МЗ РУз (РСНПМЦЭ) Ташкентский медицинский педиатрический институт
Рубрики: Эндокринология
Версия для печати
Авторы анализируют данные регистра больных с сочетанием сахарного и несахарного диабета, созданного по РУз в отделении нейроэндокринологии РСНПМЦЭ. В Республике Узбекистан на 2010 год, по данным регистра, состояло на учете 2208 больных с несахарным диабетом (НД), из них в сочетании с сахарным диабетом (СД) — 106, что составило 4,8 % случаев от общего числа больных (0,1 % на 100 000 взрослого населения). У детей и подростков сочетание этих патологий не встречалось. Установлено, что сочетанное течение НД с СД приводит к взаимному утяжелению клинических проявлений и ухудшению исходов двух основных заболеваний, раннему развитию сосудистых осложнений, о чем свидетельствует достоверно высокая частота кардиоваскулярных осложнений — инфаркта миокарда и мозговых инсультов.
Сахарный диабет, несaхарный диабет, макрососудистые осложнения, факторы риска.
Введение
Сахарный диабет (СД) является одной из важнейших медико-социальных проблем здравоохранения, в том числе и для Узбекистана. По данным IDF, число больных СД, зарегистрированных в 2009 г. на земном шаре, достигло 285 млн человек, что составляет 7 % населения в возрасте от 29 до 75 лет, к 2030 г. предполагается увеличение их числа до 435 млн человек (IDF 20th World Diabetes Congress, Montreal, Canada, 2009).
Частота развития ишемической болезни сердца (ИБС) у женщин, страдающих СД, в 3 раза превышает частоту заболеваемости ИБС в общей популяции, у мужчин — в 2 раза. От ИБС погибает 35 % больных СД в возрасте от 30 до 55 лет, тогда как в общей популяции ИБС является причиной смерти только у 8 % мужчин и 4 % женщин этого же возраста.
По данным отчетов эндокринологических диспансеров, а также по данным регистра СД в Узбекистане, диабетические макроангиопатии диагностируются в несколько раз реже, чем распространенность по эпидемиологическим данным. Это свидетельствует о том, что в амбулаторно-поликлинических условиях атеросклеротические поражения сердечно-сосудистой системы (макроангиопатии) выявляются несвоевременно и диагностируются поздно.
Высокая частота встречаемости синдрома полиурии-полидипсии при различных соматических патологиях, опухолевых поражениях гипоталамо-гипофизарной области (30–50 %), после хирургических вмешательств и лучевой терапии, сосудистых и инфекционных поражений центральной нервной системы (ЦНС), а также возрастание семейных и идиопатических форм несахарного диабета (НД), с одной стороны, несвоевременный учет и отсроченная диагностика различных его форм, с другой, обусловливает высокую частоту сердечно-сосудистых (кардиомиопатии, аритмии), нефрологических (пиелонефриты, хроническая почечная недостаточность) и эндокринных (задержка физического, полового развития, СД и др.) осложнений [1–3].
Отсутствие данных об истинной распространенности НД усугубляет процесс бесперебойного обеспечения больных НД препаратами антидиуретического гормона (АДГ) и способствует развитию осложненных форм и неблагоприятных исходов болезни. Следует отметить, что состояние здоровья больных с такой наиболее распространенной формой болезни, как центральный НД, при отсутствии органических причин болезни и бесперебойном, правильном приеме препаратов АДГ не отличается от здоровой популяции. В связи с этим создание регистра НД у детей и взрослых является своевременным и обоснованным [4, 5].
Более того, возникновение СД у больных, страдающих НД, объясняют одновременным поражением близко расположенных центров гипоталамуса, регулирующих водный и углеводный обмен, т.к. существуют доказательства структурно-функционального сходства нейронов гипоталамических ядер, продуцирующих АДГ, и b-клеток поджелудочной железы. Однако у больных НД имеет место повышение глюкокортикоидной активности надпочечников, которое и является причиной возникновения у таких больных СД. Сочетание СД и НД у одного и того же больного встречается чрезвычайно редко, чаще среди семейных форм [6–8].
Сочетание двух патологий эндокринной системы — НД и СД является серьезным фактором риска их осложненного течения, создает проблемы в диагностике и лечении, ухудшает прогноз болезни [9–12].
Все вышеприведенное свидетельствует об обоснованности и целесообразности выполнения регистра больных с данной патологией.
Цель исследования — изучение клинико-эпидемиологических особенностей диабетических макроангиопатий при сочетании СД с несахарным диабетом.
Материалы и методы исследования
Обследовано 2208 больных с НД по РУз за 2006–2010 гг., а также проведены собственные наблюдения на примере 106 случаев сочетанного течения с СД. Распространенность НД в сочетании с СД оценивалась на основании анализа больных, находящихся на диспансерном учете в эндокринологических кабинетах, и рассчитывалась на 100 тысяч взрослого и детского населения. Заполнялись карты регистра СД и НД и вводились в компьютерную программу. Выполнялись исследование эндокринного и неврологического статусов, биохимические исследования крови и исследование плотности мочи (общий анализ мочи, анализ мочи по Зимницкому), радиоиммунное определение уровней тропных гормонов гипофиза (СТГ, ТТГ, ЛГ, ФСГ, ИФР-1, пролактин, кортизол и др.), ЭКГ, ЭхоКГ, ультра-звуковая допплерография, компьютерная томография турецкого седла, осмотр глазного дна, оценка полей зрения.
Результаты исследования и их обсуждение
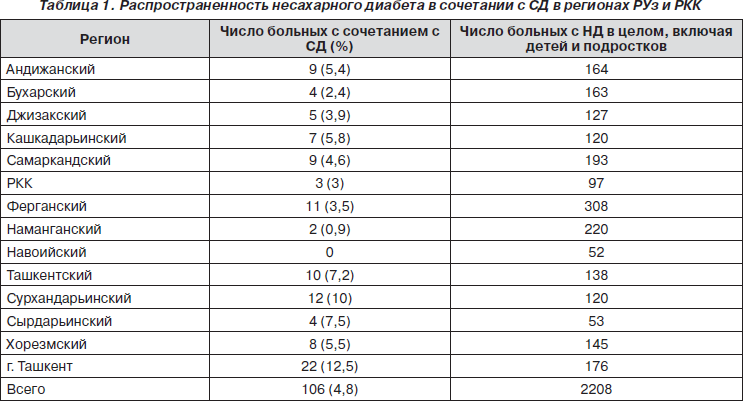
В Республике Узбекистан на 2010 год, по данным регистра, насчитывалось 2208 больных с НД, из них в сочетании с СД — 106 (в том числе 22 больных по г. Ташкенту), что составило 4,8 % случая от общего числа больных.
Частота встречаемости НД в целом по РУз составила 2208 больных, а его сочетание с СД — 0,1 % на 100 000 взрослого населения. У детей и подростков сочетание этих патологий не встречалось.
По данным регистра, в Андижанском ОЭД состоят на учете 164 больных с НД, из них у 9 в сочетании с СД (что составило 5,4 % от числа больных с НД), в Бухарском — 163, в том числе 4 с СД (2,4 % от числа больных с НД), в Джизакском — 127, из них 5 с СД (3,9 % от числа больных с НД), в Кашкадарьинском — 120, из них 7 с СД (5,8 % от числа больных с НД), в Навоийском — 52, в Наманганском — 220, в том числе 2 с СД (0,9 % от числа больных с НД), в Самаркандском — 193 и 9 (4,6 % от числа больных с НД), в Сурхандарьинском — 120 и 12 (10 % от числа больных с НД), в Ташкентском — 138 и 10 (7,2 % от числа больных с НД), в Ферганском — 308 и 11 (3,5 % от числа больных с НД), в Хорезмском — 145 и 8 (5,5 % от числа больных с НД), в Сырдарьинском — 53 и 4 (7,5 % от числа больных с НД), в РКК — 97 и 3 (3 % от числа больных с НД) и 176 больных с НД, в том числе 22 (12,5 %) с СД — в г. Ташкенте.
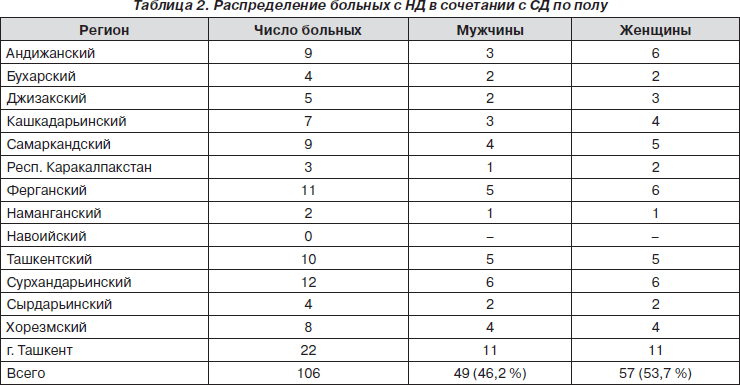
Из 106 больных с НД в сочетании с СД мужчин было 49 (46,2 %), а женщин — 57 (53,7 %), т.е. фактически не было гендерных различий. Но среди них преобладало число больных с давностью заболевания от 5 до 10 лет — 58 больных (53,7 %), при этом наибольшая длительность достигала 48 лет. Наибольшее число больных с сочетанным течением этих двух патологий были в возрасте 40–49 лет — 38 пациентов (35,5 %). Средний возраст больных составил 37,6 ± 2,6 года. За 2010 год показатель смертности — 0,0 % от числа больных, состоящих на диспансерном учете.
Следует сказать, что частота НД в сочетании с СД в различных регионах Республики Узбекистан значительно варьирует. Так, например, наименьшая частота болезни зарегистрирована в Навоийской области (0 больных), Республике Каракалпакия (РКК) (3 больных), несмотря на неблагоприятные климатогеографические условия этих областей. Наибольшее количество больных зарегистрировано в г. Ташкенте.
По данным литературы, на сегодняшний день до конца не изучены причины сочетанного развития и течения НД и СД.
Далее нами было изучено обеспечение больных НД препаратами (вазопрессин и др.), по данным ОЭД на 2010 год. На 1 больного в год требуется 24 флакона десмопрессина (в каплях), из расчета 2 флакона в месяц. На 2208 больных в год требуется 52 992 флакона десмопрессина. Фактическая обеспеченность десмопрессином по РУз на 2010 год составляет 12,2 % (7406 флаконов). При этом в четырех областях обеспеченность десмопрессином была плачевно низкой — 5–8 %. Это города Ташкент, Самарканд, Андижан и Кашкадарьинская область. В пяти регионах — РКК, Навои, Сурхандарье, Фергане и Намангане эта цифра составила 10–12 % от потребности. Более 85 % больных нуждались в десмопрессине и приобретали препарат по мере возможности самостоятельно, т.е. почти 85–88 % больных c НД находились в декомпенсации.
Как видно из табл. 1, сочетание сахарного и несахарного диабета в областях республики встречается неравномерно и только среди взрослого населения. Среди детей и подростков данное сочетание не зарегистрировано. Причем в Навоийской области больных с сочетанием СД и НД не выявлено.
Из данных, представленных в табл. 2, следует, что явной разницы встречаемости данной патологии у женщин и мужчин не было.
Как показывают результаты, встречаемость вторичного или сопутствующего СД, развившегося на фоне НД, увеличивается у лиц с давностью заболевания от 5 до 10 лет. Возможно, эти больные находились в возрасте, когда манифестация СД 2-го типа имеет самую высокую частоту.
По нашим данным, в большинстве наблюдений отмечалась нефрогенная форма НД — у 53 больных (50 %) и центральная — у 32 (30,1 %), идиопатическая — у 19 (17,9 %), гестагенная форма — 0 случаев, наследственная форма — у 2 больных (1,8 %).
Для уточнения природы СД при НД нами проводился анализ субъективной симптоматики и истории развития болезни. При этом наблюдались следующие жалобы: головные боли у 53 больных (50 %), головокружение у 41 (38,6 %), сухость во рту у 75 (70,7 %), жажда у 74 (69,8 %), полиурия (более 6 литров) у 72 (67,9 %), снижение зрения у 34 (32,05 %), лакторея у 2 (1,8 %), дисменорея у 5 (4,7 %), боли в сердце у 13 (12,2 %), общая слабость у 48 (45,2 %). Более того, преобладающее большинство — 76 больных (71,6 %) имели жалобы сердечно-сосудистого характера, 42 (39,6 %) — полинейропатического характера. Почти все больные жаловались на инсомнию, обусловленную полиурией-полидипсией даже на фоне приема препаратов десмопрессина, резкое ухудшение качества жизни, частые депрессии, витальные фобии.
Было установлено, что факторами риска развития НД в сочетании с СД в РУз оказались следующие: в 40,7 % случаев начало заболевания больные ни с чем не связывали, 20,3 % больных связывали со стрессом, 36,2 % больных — c нейровирусной инфекцией и 4,6 % больных — с заболеваниями почек. Анализ факторов, предшествовавших развитию СД на фоне уже имеющегося НД, обнаружил также ряд факторов, таких как токсическая энцефалопатия (1,8 %), постлучевой период (2,3 %), объемные образования головного мозга (1,8 %), состояние после транскраниальной гипофизэктомии (2,3 %), состояние после трансназальной аденомэктомии (1,8 %), травмы головного мозга (5,7 %), микроаденомы гипофиза — 1,8 %, прием различных антибиотиков — 1,6 %, идиопатический НД — 2,8 %, различные заболевания гипоталамо-гипофизарной системы — 3,1 % и другие причины — 4,6 %, способствовавшие, по мнению больных, манифестированию СД.
При изучении характера сопутствующих заболеваний у 106 больных с НД в сочетании с СД было выявлено, что чаще всего встречались: холецистит — 12 (11,3 %), гипоацидный гастрит — 14 (13,2 %), анемия — 30 (28,3 %), пиелонефрит — 18 (16,9 %), выраженные симптомы дегидратации — 5 (4,7 %), психомоторное возбуждение — 5 (4,7 %), дисменорея — 6 (5,6 %), почечные осложнения — 12 (11,3 %).
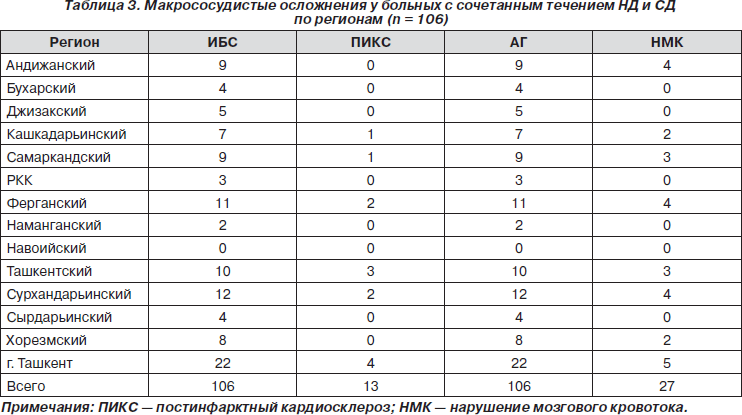
Необходимо особо подчеркнуть, что у данного контингента пациентов зарегистрирована высокая частота сердечно-сосудистых патологий, что послужило причиной проведения настоящих исследований. При этом НД как самостоятельное заболевание редко ассоциировалось с кардиоваскулярной патологией (табл. 3).
Мы подвергли сравнительному анализу 106 больных с НД в сочетании с СД (1-я группа) и 25 больных с НД (2-я группа). При этом у 84 (79,2 %) больных первой группы зарегистрировано наличие сердечной недостаточности, у 53 (50 %) — атеросклероза сосудов сердца и мозга, у 106 (100 %) — ИБС, у 106 (100 %) — АГ, у 13 (12,2 %) — постинфарктного кардиосклероза (ПИКС), у 82 (77,4 %) — нарушения мозгового кровообращения (НМК) с диабетической энцефалопатией (ДЭ). В то же время среди больных с НД сердечная недостаточность выявлена у 5 (20 %), атеросклеротическое поражение сердца и мозга — у 7 (27,5 %), ИБС — у 4 (17, 5 %), ПИКС — у 1 (5 %), АГ — у 7 (27,5 %) и НМК — у 6 (22,5 %). Сравнительный анализ показывает достоверно высокую частоту развития кардиоваскулярных осложнений у больных первой группы (табл. 4).
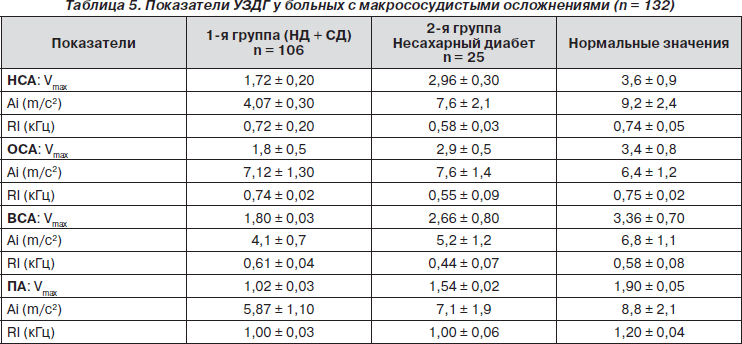
Для уточнения генеза подобных нарушений всем больным (106) выполнено ультразвуковое исследование сосудов мозга и ЭхоКГ в сравнительном аспекте, группой сравнения были 25 больных с несахарным диабетом. По УЗДГ оценивали максимальный объем (Vmax) и скорость кровотока (Ai, m/с2), реографический индекс (кГц) по 8 мозговым сосудам (НСА, ОСА, ВСА, ПА) с двух сторон и по четырем показателям ЭхоКГ (УСО, УДО, ОК, ФВ).
Установлено, что у 87 (82 %) больных первой группы был атеросклероз сосудов головного мозга, у 14 (13,2 %) — начальные проявления атеросклероза и у 95 (89,6 %) — снижение ламинарной скорости кровотока. В то время как у 9 (36 %) больных второй группы не выявлено патологии, у 7 (28 %) — снижение магистрального кровотока и у 9 (36 %) — начальные проявления атеросклероза сосудов мозга.
Результаты анализа показали, что у больных первой группы имело место значительное снижение скорости кровотока по основным сосудам мозга, особенно по позвоночной и внутренней сонной артерии и ее ветвям, стенозирующие атеросклеротические поражения сосудов мозга отмечены у 72 (67,9 %). Об этом свидетельствует снижение амплитуды реографического индекса по сравнению с больными второй группы, у которых зарегистрировано незначительное его снижение.
Далее мы анализировали результаты эхокардиографических исследований и выявили, что у больных с сочетанным течением СД имеет место достоверное снижение ударного систолического объема крови (УСО) в сочетании с уменьшением фракции выброса левого желудочка у 38 больных (35,8 %) .
Эхокардиографическая характеристика больных первой группы отличалась снижением локальной сократимости миокарда левого желудочка у 24 (48 %) больных, признаки диастолической дисфункции наблюдались у 16 (32 %) пациентов, систолической дисфункции — у 8 (16 %) и признаки митральной регургитации — у 2 (4 %). Напротив, в группе контроля превалировали признаки митральной регургитации (17 (68 %)), явления клапанной недостаточности — у 6 (24 %) и нормальные показатели встречались у 2 (4 %).
Как показывают результаты клинико-инструментальных исследований, у больных первой группы имеются частые макрососудистые осложнения, обусловленные ускорением процессов атеросклероза сосудов в целом, а также прогрессированием сердечной недостаточности, усугубленной АГ и недостаточностью сократительной способности миокарда.
Таким образом, проведенные исследования показывают, что СД является серьезным фактором риска сердечно-сосудистых осложнений у больных с НД. Присоединение СД сопровождается повышением частоты развития АГ и атеросклероза и учащает развитие осложнений инфаркта миокарда (у 12,2 против 5 %) и НМК (у 77,4 против 22,5 %). Подобные осложнения сочетанного течения двух тяжелых заболеваний эндокринной системы обусловлены прогрессирующим развитием атеросклероза со стенозированием сосудов сердца и мозга на фоне снижения сократительной способности миокарда с перегрузкой левого предсердия за счет увеличения минутного объема крови при несахарном диабете. Это подтверждается наличием сердечной недостаточности у преобладающего большинства больных с НД.
Таким образом, анализ факторов риска, распространенности и осложнений несахарного диабета в сочетании с СД в регионах РУз и Республике Каракалпакстан по данным карт регистра на 2010 год показал, что по этиологии данное заболевание является гетерогенным и при сочетании с СД преобладают макрососудистые осложнения.
НД часто проявляется на фоне других обменно-эндокринных нарушений, реже эти синдромы возникают одновременно, и лишь изредка НД предшествует другим формам эндокринной патологии.
Таким образом, анализируя собственные результаты наблюдения сочетанного течения НД с другими эндокринными нарушениями, можем заключить, что клинически эти случаи создают определенные диагностические трудности. Каждый случай сложен патогенетически и требует большой клинической тщательности, которая способствует эффективным вариантам компенсации нарушений обмена веществ.
Далее нами по ходу исследования была изучена частота сопутствующих эндокринных заболеваний у больных НД по регистру (рис. 1).
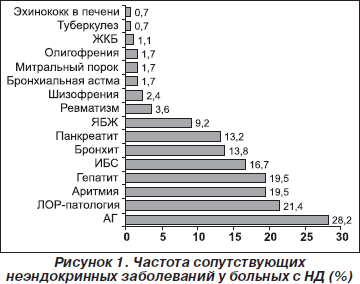
В большинстве случаев у больных фиксировались болезни уха, горла и носа — в 37 (21,4 %) случаях (гайморит, сфеноидит, синусит и этмоидит), ИБС — в 29 (16,7 %), аритмия сердца — в 34 (19,5 %), АГ — в 49 (28,2 %), гепатит — в 34 (19,5 %), бронхит — в 24 (13,8 %), панкреатит — в 23 (13,2 %), язвенная болезнь желудка (ЯБЖ) — в 16 (9,2 %), ревматизм — в 6 (3,4 %), шизофрения — в 4 (2,3 %), ОНМК — в 4 (2,3 %), митральный порок сердца — в 3 (1,7 %), олигофрения — в 3 (1,7 %), бронхиальная астма — в 3 (1,7 %), желчнокаменная болезнь (ЖКБ) — в 2 (1,1 %), туберкулез — в 1 (0,6 %), эхинококкоз печени и легких — в 1 (0,6 %), болезнь Паркинсона, синдром Фобрса — Олбрайта, синдром Такаясу, болезнь Микулича, лептоменингит, мукополисахаридоз, эмфизема легких, псориаз, подагра, спина бифида — в единичных случаях. Из новообразований была саркома глазной орбиты, меланома радужки, гемангиома печени в единичных случаях.
Диагностика НД не представляет особых клинических трудностей и основывается на характерных симптомах: полидипсии и полиурии с низкой относительной плотностью мочи. Сложнее уточнять природу явления, для чего требуются всесторонние клинико-инструментальные, биохимические исследования и проведение функциональных тестов. Следует отметить, что зачастую НД манифестирует в рамках ряда эндокринных и неэндокринных заболеваний, которые нивелируют проявления НД и являются причиной поздней его диагностики. При этом 90 % больных НД имели два и более эндокринных расстройства, среди которых преобладали случаи АГ, АИТ, демиелизирующего заболевания, ожирение на момент развития болезни. После развития НД увеличилась частота СД, задержки физического развития и гипогонадизма.
Более того, важным фактором развития осложненных форм НД является обеспеченность больных препаратами АДГ. Так, по г. Ташкенту фактическая обеспеченность АДГ в течение последних 5 лет снизилась с 21,7 до 13,3 %, причем заболеваемость НД имела тенденцию к увеличению. Все это способствовало развитию полиорганных поражений НД с высокой частотой осложнений со стороны ЦНС (63 %), ССС (42 %) и ЖКТ (36,4 %). При этом с увеличением длительности НД частота осложнений возрастает в 1,5–2 раза, что указывает на хроническую декомпенсацию НД.
Выводы
1. Разработанная система регистра у взрослых больных с НД по РУз с учетом и наблюдением позволяет правильно диагностировать форму НД, оценить тяжесть состояния больного, корригировать лечение и обеспечивает долгосрочное наблюдение и прогнозирование исходов болезни. Частота НД по РУз составила 7,9 случая на 100 тыс. населения с однозначным уровнем (соотношение одинаково — 1 : 1,1) у лиц обоих полов. Удельный вес НД среди всей эндокринопатии по РУз в 2006–2010 гг. составлял 0,46 и 0,37 %.
2. Установлено, что НД имеет мультифакториальную природу, с высокой частотой таких факторов, как ВЧГ — 77 (44,5 %), стрессы — 60 (34,5 %), опухоли гипофиза —55 (31,8 %), ЧМТ — 53 (30,5 %), СПТС — 39 (22,5 %), нейровирусные инфекции — 29 (16,7 %), аутоиммунные процессы — 36 (20,7 %) и послеоперационный НД — 16 (9,2 %) больных. Манифестация болезни, течение и исходы в основном зависели от фактора, способствующего развитию НД, возраста и пола больных. Более того, НД имел мультиорганные осложнения с преимущественным поражением ССС, ЦНС и ЖКТ.
3. Манифестация НД в 65,5 % нивелируется сочетанным течением эндокринных и в 28 % неэндокринных заболеваний, которые усугубляют течение и исходы болезни. Отмечается высокая частота осложнений со стороны ЦНС (74 %), ССС (42 %) и ЖКТ (36,4 %).
4. Сочетанное течение НД с СД приводит к взаимному утяжелению клинических проявлений и усугублению исходов двух основных заболеваний, раннему развитию сосудистых осложнений, о чем свидетельствует достоверно высокая частота кардиоваскулярных осложнений — инфаркта миокарда и мозговых инсультов.
5. Обеспеченность больных с НД препаратами десмопрессина по РУз составляет 12,25 % в среднем. При этом в большинстве регионов уровень обеспеченности варьирует от 5 до 12 %, и только в четырех областях (Бухарская, Сырдарьинская, Джизакская и Ташкентская) имеется 20–28% обеспеченность. Подобная ситуация является причиной декомпенсации НД и развития необратимых и тяжелых осложнений, инвалидизирующих данный контингент населения.
6. СД является серьезным фактором риска сердечно-сосудистых осложнений у больных с НД. Присоединение СД сопровождается повышением частоты развития особенно АГ и атеросклероза, и учащает развитие осложнений инфаркта миокарда (у 12,2 против 5 %) и НМК (у 77,4 против 22,5 %). Подобные осложнения двух сочетанных заболеваний обусловлены прогрессирующим развитием атеросклероза со стенозированием сосудов сердца и мозга на фоне снижения сократительной способности миокарда с перегрузкой левого предсердия за счет увеличения минутного объема крови при НД. Это подтверждается наличием сердечной недостаточности у преобладающего большинства больных с НД.
1. Лавина Н. Эндокринология. — Москва, 1999. — C. 117-131.
2. Марова Е.И. Нейроэндокринология. — Ярославль: ДИА-пресс, 1999. — C. 403-421.
3. Central diabetes insipidus due to cytomegalovirus infection of the hypothalamus in a patient with acquired immunodeficiency syndrome: a clinical, pathological, and immunohistochemical case study / Moses A.M., Thomas D.G., Canfield M.C., Collins G.H. // J. Clin. Endocrinol. Metab. — 2003. — Vol. 88, № 1. — P. 51-54.
4. Clinical manifestations and diagnostic delay of Wolfram’s syndrome/ Esteban Bueno G., Gomez Trujillo F.M. // Rev. Clin. Esp. — 2006. — Vol. 206, № 7. — P. 332-335.
5. Endocrine dysfunction in patients operated for non-pituitary intracranial tumours / Schneider H.J., Rovere S., Corneli G. et al. // Eur. J. Endocrinol. — 2006. — Vol.155, № 4. — P. 559-566.
6. Endocrine failure after traumatic brain injury in adults / Powner D.J., Boccalandro C., Alp M.S, Vollmer D.G. // Neurocrit. Care. — 2006. — Vol. 5, № 1. — P. 61-70.
7. Erdheim-Chester disease: a non-Langerhans cell histiocytosi. A clinical-case review of the literature / Valentini D., Cappelli C., Mizzoni F. et al. // Clin. Ther. — 2004. — Vol. 155, № 5. — P. 205-208.
8. Improved outcome in the treatment of pediatric multifocal Langerhans cell histiocytosis: Results from the Japan Langerhans Cell Histiocytosis Study Group-96 protocol study / Morimoto A., Ikushima S., Kinugawa N., Ishii E. // Cancer. — 2006. — Vol. 107, № 3. — P. 613-619.
9. Lymphocytic hypophysitis: disease spectrum and approach to diagnosis and therapy /Rivera J.A. // Pituitary. — 2006. — Vol. 9, № 1. — P. 35-45.
10. Nephrogenic diabetes insipidus associated with mutation of vasopressin V2 receptors and aquaporin / Ishikawa S.E. // Nippon Rinsho. — 2002. — Vol. 60, № 2. — P. 350.
11. Predictors of diabetes insipidus after transsphenoidal surgery: a review of 881 patients / Nemergut E.C., Zuo Z., Jane J.A.Jr., Laws E.R. Jr // J. Neurosurg. — 2005. — Vol. 103, № 3. — P. 448-454.
12. Posterior pituitary dysfunction after traumatic brain injury / Agha A., Thornton E., O’Kelly P., Phillips J. // J. Clin. Endocrinol. Metab. — 2004. — Vol. 89, № 12. — P. 5987-5992.