Международный эндокринологический журнал 5 (37) 2011
Вернуться к номеру
Динамика функции щитовидной железы у детей с нейроинфекциями
Авторы: Аникеева Н.А., Государственное образовательное учреждение высшего профессионального образования «Рязанский государственный медицинский университет имени академика И.П. Павлова» Министерства здравоохранения и социального развития Российской Федерации
Рубрики: Эндокринология
Версия для печати
Введение
В настоящее время наблюдается неуклонный рост эндокринной патологии, особенно заболеваний щитовидной железы (ЩЖ), как во взрослой, так и в детской популяции. Распространенность тиреоидной патологии представляет собой глобальную социальную, экономическую и медицинскую проблему [1]. В связи с этим оценка состояния ЩЖ у детей и подростков относится к приоритетным направлениям развития тиреоидологии [2]. Большое количество исследований посвящено изучению тиреоидной патологии у детей [3].
Недостаточно изученной остается проблема изменения функционального состояния ЩЖ при нетиреоидных заболеваниях [4]. Во взрослой клинической практике известно об изменении тиреоидного гомеостаза (синдром нетиреоидных заболеваний) при соматической и инфекционной патологии, характеризующемся снижением уровней тиреоидных гормонов в крови [5]. Это понятие отражает однотипные реакции, развивающиеся в гипофизарно-тиреоидной системе при разнообразных воспалительных, травматических и неопластических процессах, а также при энергетической недостаточности. Существует мнение, что характер сдвигов в динамике тиреоидных гормонов при нетиреоидном заболевании определяется лишь его тяжестью и длительностью. Инфекционные заболевания у детей часто сопровождаются токсическим состоянием (инфекционным токсикозом — ИТ), которое во многом определяет тяжесть патологического процесса и его исход. Менингиты и другие нейроинфекции характеризуются выраженным ИТ и вовлеченностью в патологический процесс ЦНС, что делает возможным повреждение гипоталамо-гипофизарно-тиреоидной системы.
На настоящем этапе недостаточно изучена взаимосвязь тиреоидного статуса с объективными критериями выраженности ИТ у детей. Работы, посвященные изучению влияния перенесенного ИТ на формирование тиреоидной дисфункции у детей, единичны. Таким образом, несмотря на проводимые исследования, проблема остается актуальной и малоизученной.
Цель исследования — оценка функционального состояния ЩЖ и тяжести состояния у детей с менингитами для раннего прогноза развития основного заболевания и оптимизации диагностики и профилактики тиреоидной патологии.
Материалы и методы исследования
Исследование состояло из четырех этапов: на первом этапе производилось формирование групп на основании критериев включения/исключения, на втором — клинико-инструментальное обследование пациентов, на третьем — анализ результатов с использованием методов непараметрической статистики, на четвертом — обсуждение результатов, формирование выводов и практических рекомендаций. Всего обследовано 62 ребенка в возрасте от 1 года до 17 лет, которые на основании клинико-лабораторных и инструментальных данных были разделены на группы.
По нозологической форме заболевания были выделены 4 группы: первую группу составили 20 детей с серозными менингитами неустановленной этиологии, во вторую группу включены 29 детей с гнойными менингитами и менингоэнцефалитами неуточненной этиологии, третью группу составили 8 детей с менингококковой инфекцией, менингококцемией, четвертую — 5 детей с энцефалитами. Диагнозы «менингит неуточненный», «менингоэнцефалит неуточненный», «энцефалит», «менингококковая инфекция, генерализованная форма, менингококцемия» ставились на основании МКБ-10 и общепринятых клинических классификаций.
Кроме того, пациенты были разделены на группы в соответствии с традиционной классификацией тяжести течения заболевания: 33 человека — со среднетяжелым течением, 15 человек — с тяжелым, с крайне тяжелым течением заболевания — 14 человек, у пяти из которых зарегистрирован летальный исход.
Критерии включения в исследование: возраст пациентов 1–17 лет, диагнозы «менингит неуточненной этиологии», «менингоэнцефалит неуточненной этиологии», «энцефалит», «менингококковая инфекция, генерализованная форма, менингококцемия», суммарная балльная оценка по шкалам Pediatric Risk of Mortality Score — PRISM (M. Pollak et al., 1988) и Pediatric Risk of Mortality Score III — PRISM III (M. Pollak et al., 1992) более 0 баллов, острый период заболевания, наличие информированного согласия пациента или его законного представителя.
Критерии исключения: эндокринная патология у пациента в анамнезе, тяжелая сопутствующая патология, в том числе заболевания печени, почек, психические болезни, травмы и повреждения черепа в анамнезе, калорическая недостаточность, голодание, анорексия, длительная гормонотерапия в течение 30 дней до момента включения в исследование.
Контрольную группу составили 20 практически здоровых детей, сопоставимых по возрасту и полу, не имеющие эндокринной патологии в анамнезе.
При поступлении осуществлялся осмотр ребенка, сбор жалоб и физикальное обследование с анализом клинических симптомов заболевания, проводились общеклинические лабораторные и специальные исследования.
Оценка тяжести состояния детей с ИТ, обусловленным нейроинфекциями, производилась с помощью неспецифических систем оценки тяжести состояния PRISM и PRISM III — шкал предсказания риска развития летального исхода у ребенка. Их информационная ценность была доказательно обоснована в ходе ряда мультицентровых исследований, в том числе проведенных в России. Оценка тяжести состояния определялась путем подсчета суммы баллов в первые 24 ч интенсивной терапии и затем — каждые сутки нахождения ребенка в отделении реанимации и интенсивной терапии, до перевода в специализированное отделение. Исходя из условий работы отделения при расчете индексов тяжести состояния по шкалам PRISM и PRISM III исключали показатели, характеризующие газовый состав крови.
Выраженность синдрома эндогенной интоксикации (СЭнИ) оценивалась по показателям лейкоцитарной формулы с расчетом лейкоцитарного индекса интоксикации (ЛИИ) по Я.Я. Кальф-Калифу (1941), сорбционной способности эритроцитов (ССЭ) по методу А.А. Тогайбаева (1988), концентрации веществ низкой и средней молекулярной массы в эритроцитах (ВНСММэр) и плазме (ВНСММпл) по методу М.Я. Малаховой (1995) в модификации О.Л. Гребневой (2005). Рассчитывалось соотношение ВНСММпл/ВНСММэр — индекс распределения (К1) и величина катаболического пула (КП) ВНСММпл, равная сумме экстинций в интервале длин волн от 238 до 258 нм, умноженной на шаг длины волны.
Для оценки функционального состояния ЩЖ определялись сывороточные уровни свободного тироксина (T4св), общего тироксина (Т4общ), свободного трийодтиронина (Т3св), общего трийодтиронина (Т3общ) и тиреотропного гормона (ТТГ).
Оценка тяжести состояния пациента по шкалам PRISM и PRISM III проводилась ежедневно. Повторное исследование функционального состояния ЩЖ и показателей СЭнИ проводилось в динамике заболевания при изменении тяжести состояния на основании балльной оценки по шкалам PRISM и PRISM III, для большинства детей это 2–4-е сутки лечения. Детям с осложненным, волнообразным течением заболевания повторное исследование проводилось несколько раз (на 2–4, 5–8-е сутки и далее при изменении состояния).
В катамнезе (через 3–6 мес. после выписки ребенка из стационара): повторный осмотр ребенка, оценка тиреоидного статуса, антитиреоидного иммунитета, УЗИ ЩЖ и осмотр эндокринолога.
Исследование уровней гормонов проводилось методом иммуноферментного анализа (ИФА) с использованием стандартных наборов фирм «Алкор Био» (Россия) — для ТТГ, Т4св, Т4общ; Randox (Великобритания) — для Т3общ; Adaltis (Италия) — для Т3св. Измерения осуществлялись на приборе Roche Elecsys 1010. Для оценки антитиреоидного иммунитета определяли титр циркулирующих в сыворотке крови аутоантител к тиреоидной пероксидазе (AT-ТПО) методом ИФА с использованием стандартных наборов фирмы «Иммунотех» (Москва). Референтные интервалы: для ТТГ — 0,5–4,0 мкМЕ/л, Т4св — 10–25 пмоль/л, Т4общ — 53–158 нмоль/л, Т3св — 1,4–4,7 пмоль/л, Т3общ — 1,2–2,9 нмоль/л, АТ-ТПО — 0–100 Ед/мл.
Измерение спектральных показателей проводилось на спектрофотометре СФ-46 («ЛОМО», Санкт-Петербург). УЗИ ЩЖ — на аппарате Acuson 128 ХР датчиком 7,5 МГц.
Для сбора и систематизации исходных данных было создано оригинальное программное обеспечение — «Информационно-справочная система комплексной оценки тяжести состояния детей и подростков с инфекционным токсикозом», разработанное средствами пакета программ Microsoft Visual Studio 2005 (свидетельство о государственной регистрации программы для ЭВМ № 2009611889 от 13.04.2009). В качестве локальной системы управления базой данных использовался программный пакет Firebird 2.0.
Статистическая обработка полученных данных осуществлялась пакетом прикладных программ Statistica 6,0 на персональном компьютере Pentium IV. В связи с тем что распределение анализируемых данных отличалось от нормального, использовались методы непараметрической статистики. Для сравнения независимых выборок использовался критерий Манна — Уитни и метод Краскела — Уоллиса, сравнение двух зависимых групп производилось с помощью критерия Вилкоксона. Для сравнения относительных показателей использовался точный критерий Фишера, фи-коэффициент и критерий c2. Для корреляционного анализа производился расчет рангового коэффициента корреляции Спирмена (r) с оценкой уровня значимости (p). Данные в тексте и табл. 1–2 представлены в виде Me [25; 75] (медиана; 1-й и 3-й квартили). Различия сравниваемых показателей принимались за достоверные при р < 0,05.
Результаты исследования и их обсуждение
В результате сопоставления традиционной оценки тяжести заболевания с индексами, рассчитываемыми по шкалам PRISM и PRISM III при поступлении ребенка в отделение, выявлено, что при нарастании тяжести заболевания от среднетяжелой к крайне тяжелой возрастали балльные оценки по используемым шкалам.
У детей со среднетяжелым течением заболевания при поступлении превалировали менингеальные, общемозговые и интоксикационные симптомы (PRISM — 2,0 [2; 4]; PRISM III — 3,0 [3; 6] балла). У детей с тяжелым течением заболевания наблюдалась более выраженная менингеальная и общемозговая симптоматика, существовала угроза возникновения отека головного мозга, инфекционно-токсического шока (ИТШ), ДВС-синдрома (PRISM — 5,0 [4; 6]; PRISM III — 5,0 [4; 7] балла). Дети с крайне тяжелым течением заболевания характеризовались наличием декомпенсированных осложнений, таких как отек-набухание головного мозга, мозговая кома, дислокационный синдром, ИТШ, ДВС-синдром (PRISM — 10,0 [8; 12]; PRISM III — 12,0 [11; 15] балла). У умерших детей оценки по используемым шкалам были значительно выше, чем у выживших пациентов (PRISM — 29,0 [27; 29]; PRISM III — 23,0 [23; 26] балла). С помощью метода Краскела — Уоллиса между сравниваемыми группами выявлены достоверные различия тяжести состояния пациентов, оцениваемой по шкалам PRISM (p = 0,0001) и PRISM III (p = 0,0001) при поступлении.
Результаты сопоставления индексов тяжести состояния по шкалам PRISM и PRISM III с клинической картиной и традиционной оценкой тяжести заболевания подтверждают высокую информационную ценность данных шкал в плане оценки тяжести ИТ у детей с менингитами и другими нейроинфекциями. Оценки выше 20 баллов зарегистрированы у умерших детей, что позволяет рассматривать этот уровень в качестве прогностически неблагоприятного признака для жизни пациента.
Оценка выраженности СЭнИ в зависимости от тяжести течения заболевания выявила достоверное повышение ЛИИ, лейкоцитоза крови, ВНСММпл, К1 относительно аналогичных показателей контрольной группы у всех наблюдаемых пациентов. Уровень ЛИИ у детей с тяжелым течением заболевания был в 2 раза выше, чем в группе с крайне тяжелым течением, и в 3 раза выше, чем у детей со среднетяжелым течением заболевания (p = 0,0001, метод Краскела — Уоллиса). Уровень лейкоцитов периферической крови у детей с тяжелым течением заболевания превосходил аналогичный показатель в группе со среднетяжелым течением в 1,3 раза, в группе с крайне тяжелым течением заболевания — в 1,4 раза (p = 0,006, метод Краскела — Уоллиса). Более низкие значения ЛИИ и лейкоцитоза крови при крайне тяжелом течении заболевания объясняются выраженной иммунодепрессией у этой группы пациентов.
Максимальный уровень ВНСММпл наблюдался у детей с крайне тяжелым течением заболевания, он превышал аналогичный показатель у детей со среднетяжелым течением заболевания в 1,4 раза (p = 0,0001, метод Краскела — Уоллиса). К1 во всех группах превышал контрольные значения в 1,4–1,6 раза (p < 0,05, критерий Манна — Уитни). Повышение ВНСММпл и К1, вероятно, объясняется развитием синдрома полиорганной недостаточности (СПОН) с накоплением в крови продуктов дисметаболизма на фоне нарушения функции органов детоксикации.
Величина КП, характеризующая функциональное состояние таких органов детоксикации, как печень и почки, имела тенденцию к повышению при нарастании тяжести течения заболевания. Наиболее высокие значения показателя выявлялись у детей с крайне тяжелым течением ИТ, осложненным развитием СПОН.
Уровни ВНСММэр и ССЭ во всех группах достоверно не отличались от показателей здоровых детей, что объясняется ограниченной сорбционной емкостью форменных элементов крови, гемолизом, снижением гематокрита, увеличением проницаемости мембран эритроцитов.
По нашим данным, наибольшей информативной ценностью для определения тяжести ИТ при поступлении ребенка в стационар обладают такие маркеры эндогенной интоксикации, как ЛИИ, лейкоцитоз крови, ВНСММпл, К1.
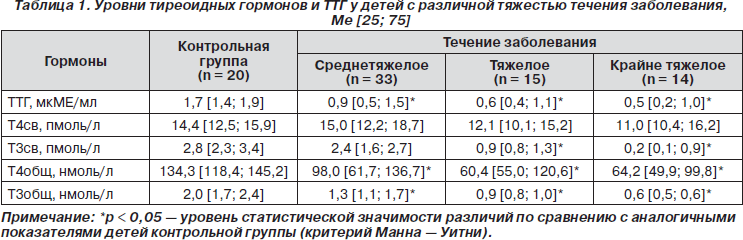
Оценка тиреоидного статуса в зависимости от тяжести заболевания выявила во всех группах достоверное снижение уровней ТТГ, Т3св, Т4общ и Т3общ относительно аналогичных показателей контрольной группы (табл. 1).
При нарастании тяжести заболевания от среднетяжелой к крайне тяжелой наблюдается снижение уровня ТТГ в 1,8 раза (p = 0,002, метод Краскела — Уоллиса). Уровень Т3св у детей со среднетяжелым течением заболевания в 2,7 раза превышал аналогичный показатель у детей с тяжелым течением заболевания и в 12 раз — у детей с крайне тяжелым течением заболевания (p = 0,0001, метод Краскела — Уоллиса). Уровень Т3общ у детей со среднетяжелым течением заболевания был в 1,4 раза выше, чем у детей с тяжелым течением, и в 2,2 раза выше, чем у пациентов с крайне тяжелым течением заболевания (p = 0,003, метод Краскела — Уоллиса).
Выявлено снижение уровней ТТГ и тиреоидных гормонов при нарастании тяжести течения заболевания: у детей с крайне тяжелым течением заболевания определялись наиболее низкие значения исследуемых показателей.
Выявленные изменения могут свидетельствовать о взаимосвязи тяжести течения заболевания с функциональным состоянием ЩЖ.
Анализ тяжести состояния пациентов в зависимости от нозологии, проведенный с помощью оценочных шкал, показал, что состояние детей с серозными менингитами (первая группа) при поступлении характеризовалось как среднетяжелое (PRISM — 2,0 [2; 4]; PRISM III — 5,0 [3; 6] балла). Выявлена статистически значимая разница в индексах тяжести по шкалам PRISM и PRISM III между первыми и вторыми сутками терапии (р < 0,001, критерий Вилкоксона). В этот период оценка по шкале PRISM — 0,0 [0; 2], PRISM III — 3,0 [0; 5] балла. Улучшение состояния отмечалось за счет снижения внутричерепного давления и купирования симптомов интоксикации.
Состояние детей с гнойными менингитами и менингоэнцефалитами (вторая группа) оценивалось как тяжелое и крайне тяжелое (PRISM — 6,0 [4; 10]; PRISM III — 8,0 [7; 15] балла). У детей с неосложненным течением заболевания статистически значимая разница в индексах тяжести по шкале PRISM обнаружена на вторые сутки (р < 0,005, критерий Вилкоксона), по шкале PRISM III (р < 0,05, критерий Вилкоксона) — на третьи сутки лечения, что соответствовало клинической картине заболевания (PRISM — 2,5 [0; 5], PRISM III — 4,5 [3; 5] балла). Улучшение происходило за счет купирования тахикардии, одышки, уменьшения степени расстройств сознания, нормализации уровней мочевины и креатинина, показателей коагулограммы. У одного ребенка с вторичным гнойным менингитом зарегистрирован летальный исход на 4-е сутки лечения, при этом его состояние в течение всего времени пребывания в отделении оценивалось как крайне тяжелое, что подтверждалось оценками по шкалам PRISM (26–34 балла) и PRISM III (29–33 балла).
Тяжелое или крайне тяжелое состояние при поступлении наблюдалось и у пациентов с менингококковой инфекцией, менингококцемией (третья группа) (PRISM — 5,0 [4; 12]; PRISM III — 5,0 [3; 11] балла). Выявлена статистически значимая разница в индексах тяжести по шкале PRISM — на третьи (р < 0,01, критерий Вилкоксона), PRISM III — на вторые сутки лечения (р < 0,05, критерий Вилкоксона). Снижение баллов по используемым шкалам (PRISM — 2,0 [0; 4]; PRISM III — 2,0 [0; 5] балла) происходило за счет купирования ДВС-синдрома, стабилизации гемодинамических показателей, уменьшения степени расстройств сознания, нормализации уровней мочевины и креатинина. У трех пациентов, несмотря на проводимую терапию, наблюдалась отрицательная динамика. Летальный исход наступал на 1–4-е сутки в результате развития синдрома Уотерхауса — Фридериксена (PRISM — 36–40, PRISM III — 30–35 баллов).
Наиболее тяжелое состояние при поступлении выявлено у детей с энцефалитами (четвертая группа) (PRISM — 8,0 [8; 10]; PRISM III — 11,0 [9; 12] балла). Один ребенок был доставлен в отделение в состоянии клинической смерти (PRISM — 29, PRISM III — 23 балла). После проведенных реанимационных мероприятий гемодинамику удалось восстановить, однако состояние оставалось крайне тяжелым вследствие комы III–IV. В течение следующих 4 суток отмечалась отрицательная динамика за счет нарастания СПОН (PRISM — 26–48, PRISM III — 27–39 баллов), в результате чего на 5-е сутки лечения наступил летальный исход.
У детей четвертой группы, а также у детей второй группы с осложненным течением инфекционного процесса заболевание протекало длительно, волнообразно, периоды улучшения состояния сменялись ухудшением. Отмечено соответствие изменения состояния пациента балльной оценке по используемым шкалам, что подтверждает их высокую информативность.
По результатам исследования выявлена сопоставимость индексов тяжести состояния по шкалам PRISM и PRISM III с клинико-лабораторной картиной динамики заболевания.
Анализ показателей СЭнИ в зависимости от нозологии выявил, что при первичном исследовании у всех больных было увеличено количество лейкоцитов периферической крови, ЛИИ, ВНСММпл, К1 по сравнению с таковыми у детей контрольной группы (p < 0,05).
Наибольшие изменения отмечены со стороны ЛИИ, отражающего остроту воспалительного процесса в организме. Его значения у больных детей в 3–12 раз превышали контрольные показатели. Максимальные значения ЛИИ зарегистрированы у детей второй группы (19,8; 28,3 усл.ед.).
В динамике заболевания на фоне улучшения состояния отмечено достоверное снижение ЛИИ и количества лейкоцитов в периферической крови у пациентов 1-й и 2-й групп (p < 0,05). Наибольшие изменения зарегистрированы у больных второй группы: ЛИИ снизился в 9,7 раза по сравнению с исходным уровнем, что объясняется достаточно высокой чувствительностью патогенных микроорганизмов к проводимой антибиотикотерапии. Не удалось зарегистрировать значимых изменений в динамике заболевания со стороны ВНСММпл, К1, КП, ВНСММэр и ССЭ как при благоприятном, так и неблагоприятном течении заболевания независимо от нозологии.
У детей второй и четвертой группы с осложненным течением заболевания при ухудшении состояния отмечались высокий лейкоцитоз или выраженная лейкопения в периферической крови (от 3,2•109/л до 32,4•109/л). Изменения остальных исследуемых показателей были разнонаправленными, не имеющими определенных тенденций.
У умерших пациентов при первичном исследовании выявлялись те же изменения со стороны исследуемых показателей, что и у выживших детей.
При повторном исследовании на фоне нарастания клиники СПОН и усуглубления метаболических нарушений наблюдались тенденция к росту концентраций ВНСММпл и ВНСММэр, увеличение К1 и КП в сравнении с исходными данными.
В результате сопоставления динамики клинических проявлений инфекционного процесса, индексов шкал PRISM и PRISM III, а также ВНСММпл, ВНСММэр, КП, К1 и ССЭ во всех группах установлено, что содержание ВНСММ в данных биологических средах (на длинах волн от 238 до 282 нм), КП, К1 и ССЭ не вполне отражают динамику и направленность развития инфекционного процесса у детей с менингитами и другими нейроинфекциями. Использование индексов шкал PRISM и PRISM III оказалось наиболее информативно для оценки динамики инфекционного процесса у этих детей.
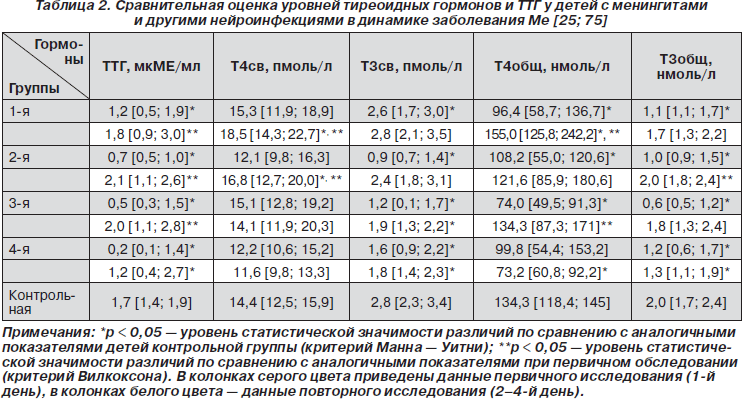
Анализ тиреоидного статуса в динамике заболевания показал, что на высоте проявлений ИТ у всех детей выявлена гипофункция ЩЖ, которая проявлялась снижением уровней ТТГ, Т3св, Т3общ и Т4общ в сыворотке крови в 2–3 раза по сравнению с показателями контрольной группы (табл. 2).
Наиболее низкие уровни Т3св, Т3общ и Т4общ выявлены у детей третьей группы. Снижение уровня Т3св можно объяснить нарушением внетиреоидной продукции трийодтиронинов за счет снижения активности печеночной 5-дейодиназы типа I, торможением поступления Т4 в клетки или наличием ингибиторов связывания йодтиронинов в условиях инфекционного стресса. Снижение концентраций Т3общ и Т4общ объясняется как нарушением связывающей функции транспортных белков, так и уменьшением продукции тироксина ЩЖ.
Наши данные подтверждают значительную роль выраженности инфекционного стресса в снижении уровней йодтиронинов в сыворотке крови. Так, наи- более низкие концентрации Т3св (0,7 [0,3; 1,1] пмоль/л), Т3общ (0,6 [0,5; 0,6] нмоль/л), Т4общ (52,0 [38,0; 81,3] нмоль/л) выявлены у больных, поступивших в отделение в наиболее тяжелом состоянии. Четверо из них умерли в 1–4-е сутки лечения.
Со стороны ТТГ вместо ожидаемого повышения концентрации по принципу обратной связи в ответ на снижение тиреоидных гормонов наблюдалась тенденция к снижению его уровня (более чем у половины пациентов). При этом наиболее низкие значения (0,1–0,4 мкМЕ/мл) отмечены у пациентов, поступивших в отделение в крайне тяжелом состоянии. По некоторым данным, ингибиторами секреции ТТГ являются глюкокортикоиды, как эндогенно выделяющиеся при инфекционном стрессе, так и вводимые экзогенно, а также цитокины и другие биологически активные вещества, участвующие в патогенезе инфекционного процесса. Снижение уровня ТТГ не исключает влияния токсических и ликвородинамических нарушений на тиреотропную функцию гипофиза, однако механизм этих изменений недостаточно изучен. Широкий диапазон колебаний индивидуальных показателей уровня ТТГ (0,1–7,2 мкМЕ/мл) свидетельствует о функциональной нестабильности гипофизарно-тиреоидной системы на фоне ИТ. Однонаправленные изменения с тенденцией к снижению уровней ТТГ и тиреоидных гормонов на высоте ИТ, вероятно, объясняются угнетением активности гипофизарно-тиреоидной оси в условиях инфекционного стресса с целью ограничения катаболизма.
Выявленные изменения носили транзиторный характер. При улучшении состояния (в большинстве случаев это 2–4-й дни лечения) отмечалось возрастание уровней исследуемых гормонов относительно исходных данных. Выявлено увеличение концентрации Т3св и Т3общ в 1,5–2 раза, однако их значения оставались ниже контрольных. Подобные изменения, возможно, связаны с нивелированием факторов, вызывающих депрессию исследуемых гормонов. В период улучшения состояния отмечался рост уровня ТТГ до референтных значений и выше, что объясняется активацией гипофизарно-тиреоидной оси в условиях необходимой стимуляции процессов репарации.
У впоследствии умерших детей при повторных исследованиях на фоне отрицательной динамики заболевания выявлялись низкие уровни ТТГ (0,1–0,4 мкМЕ/мл) и тиреоидных гормонов: Т3св (0,1–1,2 пмоль/л), Т3общ (0,5–0,9 нмоль/л), Т4общ (26,4–49,5 нмоль/л) при относительно стабильном уровне Т4св (19,4–25,1 пмоль/л).
У детей с осложненным, волнообразным течением заболевания наблюдались колебания уровня ТТГ в зависимости от тяжести состояния: при клиническом ухудшении он снижался до 0,1–0,4 мкМЕ/мл, при улучшении — повышался до референтных значений. Подобные колебания отмечались и со стороны тиреоидных гормонов.
Преходящий характер гипофункции ЩЖ может свидетельствовать о нецелесообразности ее медикаментозной коррекции, однако этот вопрос требует дальнейшего изучения.
Полученные результаты, а также отсутствие клинических проявлений эндокринной патологии у обследованных детей до болезни позволили отнести выявленные изменения функционирования гипофизарно-тиреоидной системы к адаптивной реакции организма на инфекционное заболевание.
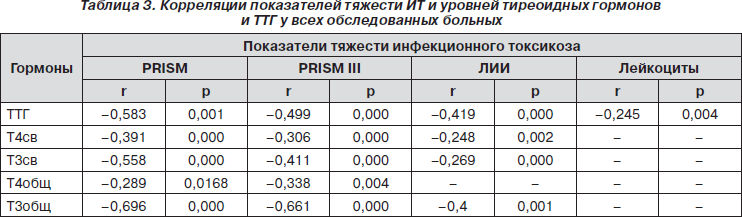
Однонаправленное снижение ТТГ и тиреоидных гормонов при нарастании тяжести ИТ во всех группах позволило предположить наличие взаимосвязей между уровнями тиреоидных гормонов и ТТГ, тяжестью состояния ребенка и выраженностью СЭнИ. В результате корреляционного анализа во всех четырех группах выявлены однотипные умеренные статистически значимые отрицательные корреляции между исследуемыми гормонами, показателями тяжести состояния и СЭнИ. У детей четвертой группы выявлены значимые корреляции между уровнем ТТГ и оценками по шкалам PRISM (r = –0,61, p = 0,03) и PRISM III (r = –0,64, p = 0,02). Установлена обратная корреляционная связь между уровнем Т4общ и ВНСММпл (r = –0,9, p = 0,04), уровнем Т3общ и ВНСММпл (r = 0,9, p = 0,04), уровнем Т3св и ВНСММэр (r = –0,9, p = 0,04).
Полученные данные свидетельствуют о снижении уровней исследуемых гормонов при нарастании тяжести ИТ более чем у трети обследованных детей. Наличие подобных взаимосвязей позволило предположить, что уровни тиреоидных гормонов и ТТГ не взаимосвязаны с рассматриваемыми нозологиями, а определяются лишь тяжестью ИТ. Для подтверждения этого предположения проверена гипотеза об отсутствии взаимосвязи функционального состояния ЩЖ с рассматриваемыми нозологиями. Для этого было произведено попарное сравнение аналогичных коэффициентов корреляции между группами пациентов, т.е. установлено, случайны ли различия между полученными коэффициентами. Гипотеза не была отклонена, что позволило считать изучаемую выборку пациентов однородной, принадлежащей к одной генеральной совокупности по изучаемому признаку. На этом основании была оценена взаимосвязь состояния гипофизарно-тиреоидной системы и показателей тяжести ИТ среди всей выборки пациентов в динамике заболевания (табл. 3).
Полученные данные, включающие в себя подтвержденные корреляционным анализом статистически значимые взаимосвязи между уровнями исследуемых гормонов и показателями тяжести состояния ребенка, свидетельствуют о взаимосвязи тяжести инфекционного процесса с функциональным состоянием ЩЖ: при нарастании тяжести ИТ снижается уровень тиреоидных гормонов и ТТГ.
В катамнезе обследовано 28 пациентов (через 3–6 месяцев после выписки из стационара). Выявлено, что у детей, перенесших нейроинфекции, в 82 % случаев определялись неврологические нарушения в виде цереброастенического, неврозоподобного, гипертензионного, гипоталамического синдромов, очагового поражения ЦНС.
При оценке тиреоидного статуса выявлено, что у 15 детей уровень ТТГ превышал 2,0 мкМЕ/мл при нормальных значениях Т4св, что было расценено как скрытая гипотироксинемия или минимальная тиреоидная недостаточность (МТН). Что касается антитиреоидного иммунитета, то повышенный уровень АТ-ТПО выявлен лишь у 2 детей, что не позволяет сделать достоверное заключение о наличии аутоиммунного повреждения ЩЖ вследствие перенесенной инфекции.
Выявленные нарушения продукции ТТГ и тиреоидных гормонов в остром периоде заболевания, а также наличие дисфункции в системе «гипофиз — ЩЖ» в исходе нейроинфекции у 58 % обследованных указывают на необходимость более ранней и направленной диагностики субклинических форм нарушения функционального состояния ЩЖ. В связи с этим была предпринята попытка поиска факторов риска формирования МТН методом анализа таблиц сопряженности с расчетом классического критерия c2 по Пирсону, фи-коэффициента и точного критерия Фишера. Проводилась проверка нулевой гипотезы об отсутствии различий между группами детей с МТН и без МТН по частоте изучаемого признака. В качестве изучаемых признаков были рассмотрены: пол, возраст, отягощенный перинатальный анамнез, обвитие пуповиной вокруг шеи в родах, патологическое течение периода новорожденности, перинатальная энцефалопатия, эндокринные заболевания у родителей, частые ОРВИ в анамнезе, особенности течения перенесенного заболевания (характер течения, наличие неврологической симптоматики, тяжесть заболевания, низкие уровни тиреоидных гормонов и ТТГ в остром периоде заболевания), особенности эхо-структуры ЩЖ и увеличение ее объема.
Выявлено, что такие факторы, как тяжелое или крайнетяжелое течение заболевания (фи-коэффициент, р = 0,004; точный критерий Фишера, p = 0,006), затяжной характер перенесенной инфекции (фи-коэффициент, р = 0,002), низкие уровни ТТГ (менее 0,4 мкМЕ/мл) (фи-коэффициент, p = 0,03; точный критерий Фишера, p = 0,04) и Т3св (ниже 1,3 пмоль/л) (фи-коэффициент, р = 0,009) в остром периоде заболевания достоверно чаще встречаются в группе детей с МТН в катамнезе. Наблюдение эндокринолога за детьми, перенесшими менингит и другие нейроинфекции, в анамнезе у которых имеются данные факторы, позволит своевременно диагностировать и проводить коррекцию выявленных нарушений.
Выводы
1. Динамику инфекционного процесса у детей с менингитами и другими нейроинфекциями наиболее полно отражают такие показатели, как индексы тяжести, рассчитываемые по шкалам PRISM, PRISM III. С нарастанием тяжести инфекционного процесса происходит возрастание их значений. Неблагоприятный прогноз для жизни ребенка наиболее вероятен при значении индексов более 20 баллов.
2. Функциональное состояние щитовидной железы у детей с менингитами и другими нейроинфекциями характеризуется однонаправленным транзиторным снижением уровней тиреоидных гормонов и ТТГ на высоте инфекционного токсикоза. При купировании явлений инфекционного токсикоза наблюдается рост уровней исследуемых гормонов.
3. Выявлены взаимосвязи между гормонами гипофизарно-тиреоидной системы, показателями тяжести состояния и выраженностью синдрома эндогенной интоксикации у детей с менингитами и другими нейроинфекциями. При нарастании тяжести состояния и выраженности синдрома эндогенной интоксикации снижаются уровни тиреоидных гормонов и ТТГ.
4. Не выявлено взаимосвязи функционального состояния щитовидной железы с нозологической формой заболевания.
5. Более чем у половины детей, перенесших менингит или другие нейроинфекции, в катамнезе выявляется минимальная тиреоидная недостаточность. Группу риска по формированию МТН составляют дети с тяжелым или крайне тяжелым течением заболевания, затяжным характером перенесенной инфекции, низкими уровнями ТТГ (менее 0,4 мкМе/мл) и Т3св (ниже 1,3 нмоль/л) на высоте заболевания.
1. Браверман Л.И. Болезни щитовидной железы. — М.: Медицина, 2000. — 417 с.
2. Казьмин В.Д. Болезни щитовидной железы. Диагностика, профилактика, лечение. — Ростов-на-Дону: Феникс, 2001. — 223 с.
3. Кубарко А.И. Щитовидная железа. Фундаментальные аспекты. — Минск; Нагасаки, 1998. — 452 с.
4. Burrow G., Fisher D., Larsen P. Maternal and fetal thyroid function // Engl. J. Med. — 1994. — Vol. 331, № 16. — P. 1072-1078.
5. Liu C., Yin F., Zhang Z. Detection of thyroid stimulating antibodies and TSH-binding inhibitor immunoglobulins in patients with thyroid diseases and its clinical applications // Chinese J. of Intern. Med. — 1995. — Vol. 34, № 2. — P. 105-107.