Международный эндокринологический журнал 7 (39) 2011
Вернуться к номеру
Научное обоснование гигиенических и медико-организационных мероприятий по совершенствованию профилактики и коррекции микронутриентной недостаточности йода и железа на эндемичных территориях
Авторы: ШАРУХО Г.В., Государственное образовательное учреждение высшего профессионального образования «Тюменская государственная медицинская академия» Министерства здравоохранения и социального развития Российской Федерации
Рубрики: Эндокринология
Версия для печати
Введение
На территории многих государств существуют регионы, где помимо общих факторов риска на здоровье населения действует избыток или недостаток микро-элементов в окружающей среде, приводящий к формированию специфических донозологических и патологических состояний [1]. Особенно актуальной является эта проблема для многих эндемичных территорий Российской Федерации с выраженной нутриентной недостаточностью йода и железа [2]. Кроме геохимических особенностей таких территорий, на развитие массовых йододефицитных состояний влияют медико-социальные и антропогенные факторы.
Дефицит в питании микронутриентов йода и железа приводит к развитию йододефицитных заболеваний и железодефицитной анемии, воздействуя на здоровье популяции, на умственный потенциал нации, физическое развитие детей, репродуктивное и соматическое здоровье [3]. Однако до настоящего времени профилактические мероприятия в стране не имеют системного и комплексного характера, не охватывают основную часть населения эндемичных территорий, а средства и методы профилактики нередко не соответствуют международным стандартам.
Фундаментальные эколого-гигиенические исследования по изучению названной проблемы за последние десятилетия в России не проводились. Имеющиеся фрагментарные данные, связанные в основном с определением концентрации йода и железа в окружающей среде, не могут отразить комплексного воздействия и управлять состоянием здоровья жителей эндемичных территорий. Не разработан алгоритм медико-профилактических мероприятий, направленных на уменьшение неблагоприятного воздействия абиотических факторов риска при недостатке йода и железа в среде обитания. Разработка и научное обоснование комплексных мероприятий по первичной и вторичной профилактике заболеваний особенно актуальны для Тюменской области, которая является территорией тяжелой зобной эндемии, требующей массовой йодной профилактики. Создание и внедрение новой организационной модели по профилактике и коррекции микронутриентной недостаточности йода и железа среди населения способствуют социально-ориентированной политике в области здорового питания, улучшению медико-демографических показателей.
Цель исследования — научное обоснование, разработка, внедрение и оценка эффективности системы профилактики и коррекции микронутриентной недостаточности йода и железа как основы сохранения здоровья населения эндемичных территорий.
Материалы и методы исследования
На протяжении 1995–2010 гг. исследование йодного дефицита в Тюменской области проводилось в соответствии с рекомендациями ВОЗ, Детского фонда Организации Объединенных Наций (ЮНИСЕФ), Международного совета по контролю за йододефицитными заболеваниями (МСКЙДЗ) (WHO, 2001) с использованием унифицированной системы идентификации йододефицитных состояний (ВОЗ, 1994), а также рекомендованных ВОЗ (2004) стандартизованных методов исследования железа, эпидемиологических и статистических методов.
В соответствии с поставленными задачами в структуре исследования выделены 3 основных этапа. Первый этап исследования посвящен изучению результатов медико-биологического мониторинга и внедрению программы профилактики йододефицитных состояний (ЙДС) в Тюменской области. Йодо- и железодефицитные состояния патогенетически связаны. Микронутриент железо входит в состав гема тиреопероксидазы, и при его дефиците снижается эффективность йодной профилактики (M.B. Zimmerman et al., 2002).
Вместе с тем латентный дефицит железа (ЛДЖ), так же как ЙДС, формируется в условиях недостаточности данных микронутриентов в пищевом рационе. На втором этапе принимались управленческие решения по контролю и коррекции программы профилактики микронутриентной недостаточности, связанной с дефицитом йода и железа. На третьем этапе исследования проводилось научное обоснование и создание новой организационно-функциональной модели сочетанной профилактики и коррекции микронутриентной недостаточности йода и железа в питании детей и подростков в организованных коллективах.
В соответствии с индикаторами тяжести зобной эндемии (ВОЗ, 1994 г.) в исследовании референтной группой по изучению йодного дефицита являются дети препубертатного возраста (7–12 лет), дополнительно обследованы школьники пубертатного возраста (14–16 лет) как группа риска по дефициту железа. Медико-биологический мониторинг осуществлен экспедиционным методом с выездом в населенные пункты бригады врачей в составе эндокринолога, педиатра, врача функциональной диагностики, врача-гигиениста. Всего за период 1995–2010 гг. обследовано 6983 школьника.
Выбор территорий для медико-биологического мониторинга проводился пропорционально генеральной совокупности населения (с использованием кластерного анализа). В период с 2008 по 2010 г. (76 недель) реализован пилотный проект нутритивной профилактики состояний, обусловленных дефицитом микроэлементов йода и железа, на территории Тюменской области. Выбор административных территорий (2008–2010 гг.) Тюменской области при пилотном исследовании осуществлялся с учетом трех условий: частоты зоба у детей препубертатного возраста выше среднего уровня по области, уровня заболеваемости анемией беременных женщин выше среднего уровня по области, наличия на территории школ-интернатов общего типа как модели йодной профилактики, гарантированной государствомя, для сравнения с домашней моделью. Всем таким условиям отвечали: г. Тобольск, с. Байкалово Тобольского района, с. Ярково и г. Ялуторовск. В качестве пилотной территории избран г. Тобольск, где детям, обучающимся в общеобразовательных учреждениях и школе-интернате, в течение периода с октября 2008 по май 2010 года (76 недель) проводилась сочетанная профилактика ЙДС и латентного дефицита железа. В пилотной территории носителем йода выбрана йодированная соль, носителем железа выбран хлеб, произведенный на основе муки, обогащенной премиксами железа. Дети контрольной территории (г. Ялуторовск, с. Байкалово, с. Ярково) в этот же период использовали в пищу йодированную соль. Промежуточный контроль осуществлен в апреле — мае 2009 г., окончание проекта — май 2010 г. Всего в пилотное исследование вошло 660 школьников. Сформированы группы по территориям, по возрасту, выделены группы детей, проживающих в школах-интернатах.
Все обследования детей (согласно Хельсинкской декларации о проведении научных исследований, ст. 32 Основ законодательства Российской Федерации об охране здоровья граждан) выполнялись после подписания родителями и законными представителями информированных согласий. Протокол пилотного проекта согласован и одобрен этической комиссией ТюмГМА, департаментом образования и науки и департаментом здравоохранения Тюменской области. В соответствии с индикаторами тяжести зобной эндемии (ВОЗ, 1994 г.) в работе использованы методы медико-биологического мониторинга: антропометрическое обследование детей с измерением роста и веса, с проведением оценки физического развития с помощью перцентильных таблиц стандартов роста и массы тела; пальпаторное исследование щитовидной железы (ЩЖ) с использованием классификации ВОЗ 2001 г.; ультразвуковое исследование ЩЖ с определением размеров, объема и структуры с помощью портативного УЗ-сканера Pic Medical с датчиком 7,5 МГц. Объем ЩЖ оценивался с учетом площади поверхности тела. Для оценки динамики зобной эндемии по результатам УЗИ применен сравнительный анализ с использованием нормативов ВОЗ 2003 г. (M. Zimmermann, 2003). Определение уровня экскреции йода с мочой с помощью церий-арсенитового метода в лаборатории клинической биохимии ФГУ ЭНЦ Минздравсоцразвития РФ г. Москвы (директор — академик РАН и РАМН И.И. Дедов). Медиана йодурии ниже 100 мкг/л является пороговым значением, указывающим на дефицит йода в популяции (WHO/NUT/93.1).
Исследовались лабораторные показатели железодефицитных состояний (ЖДС) — количество эритроцитов, содержание гемоглобина в крови, содержание сывороточного железа. Оценка латентного дефицита железа проведена в соответствии с протоколом ВОЗ (2004) с определением показателей сывороточного ферритина и растворимых рецепторов к трансферрину методом иммуноферментного анализа ELISA.
Картографический анализ данных в разрезе территорий проведен по показателям заболеваемости ЙДС (диффузный, многоузловой зоб), железодефицитной анемией (ЖДА); по социально-экономическим показателям (среднемесячная заработная плата, обеспеченность населения медицинскими кадрами); по результатам лабораторного контроля за качеством йодированной соли.
При изучении потребления основных продуктов питания использовались МР 2.3.1.2432-08 «Нормы физиологических потребностей в энергии и пищевых веществах для различных групп населения Российской Федерации», приказ МЗиСР РФ от 2 августа 2010 года № 593н «Об утверждении рекомендаций по рациональным нормам потребления пищевых продуктов, отвечающим современным требованиям здорового питания».
Для оценки динамики медико-социальных факторов, влияющих на эффективность реализации программ профилактики, проведено медико-социологическое исследование среди 1876 родителей школьников обследованных территорий (2005–2010 гг.). Одновременно было проведено медико-социологическое исследование среди школьников (n = 1150).
Лабораторные методы определения калорийности пищевого рациона или приема пищи, а также определения жиров, белков и углеводов применялись согласно «Методическим указаниям по контролю за питанием в организованных коллективах № 4237-86 от 29.12.86 г.».
Контроль за содержанием йода в поваренной соли из домашних хозяйств и в образцах, взятых из школьных столовых, организован согласно ГОСТ Р 51575-2000 «Соль поваренная пищевая йодированная. Методы определения йода и тиосульфата натрия». В норме концентрация йода в соли составляет 40 ± 15 мг/кг.
Содержание минеральных веществ (железа, йода) в обогащенных хлебобулочных изделиях на предприятиях-изготовителях контролировалось по фактической закладке витаминно-минеральных комплексов с использованием расчетного метода. Определение массовой доли йода в пищевых продуктах и сырье проводилось титриметрическим методом согласно МУК 4.1.1106-02 «Определение массовой доли йода в пищевых продуктах и сырье титриметрическим методом».
Определение массовой доли йода в питьевой воде проводилось колориметрическим методом согласно МУК 4.1.2223-4.1.2225-07 «Определение йода и трийодметана (йодоформа) в воде».
Исследование наличия и качества йодированной соли проводились согласно методике ЮНИСЕФ и Международной конфедерации общества потребителей: на I этапе проведено анонимное посещение торговых точек, расположенных в разных районах г. Тюмени, и муниципальных образований с занесением информации о наличии в продаже йодированной соли, ценовом ряде, осведомленности продавцов о профилактическом значении йодированной соли в анкеты «Результаты посещения торговых точек» и закупкой образцов йодированной соли. На II этапе проведено лабораторное исследование образцов соли.
Статистическая обработка результатов проводилась на IBM Pentium III с применением пакета компьютерных программ Statistica 6.0, SPSS 12.0, а также программ статистического анализа Microsoft Excel, версия 5.1. Для принятия решения о виде распределения применялись критерии Шапиро — Уилка (SW-W). Внутригрупповой анализ проведен с использованием критерия Манна — Уитни (Т) для сравнения независимых выборок. Для сравнения более двух независимых выборок использован тест Крускала — Уоллиса (Н). Для оценки значимости различий между качественными признаками был использован критерий хи-квадрат (c2). Для изучения зависимостей применен корреляционный анализ. В качестве коэффициента корреляции применен коэффициент корреляции Спирмена. Данные в тексте и в таблицах представлены в виде M ± SD (где M — среднее арифметическое, SD — среднее квадратическое отклонение) либо Me (5 %; 95 %) (где Ме — медиана, 5 %, 95 % — 5-й и 95-й перцентиль). При выполнении статистического анализа критический уровень значимости (р) нулевой статистической гипотезы принимался равным 0,05.
Результаты исследования и их обсуждение
Результаты первичных эпидемиологических исследований, проведенных в Тюменской области в 1995–1996 гг., показали наличие на всех обследованных территориях природно-обусловленного йодного дефицита. До начала проведения йодной профилактики по критерию йодурии в 70 % случаев определялась йодная недостаточность во всех районах области, включая г. Тюмень: медиана йодурии (МЙ) не соответствовала нормативным значениям и составляла 71 мкг/л. По данным пальпации, частота зоба составляла от 38 до 80 % у 8–10-летних и 46 % у 11–12-летних школьников, по данным УЗИ (нормативы ВОЗ, 2003 г.), 87 % у 8–10-летних и 85 % у 11–12-летних школьников, что определяло Тюменскую область как регион тяжелой зобной эндемии.
Постановление главного государственного санитарного врача по Тюменской области от 15.09.1997 г. № 17 «О профилактике йододефицитных состояний» и распоряжение губернатора Тюменской области от 30.10.1997 г. № 694-р «О профилактике йододефицитных состояний» положили начало профилактике заболеваний, связанных с дефицитом йода. Носителем йода, согласно рекомендациям ВОЗ, выбрана йодированная соль. Потребность в йодированной соли в Тюменской области составляет 4036 т/год.
В области достигнуто стопроцентное обеспечение йодированной солью детских, лечебных и оздоровительных учреждений. В динамике по данным социологического исследования общее количество семей, использующих йодированную соль в питании, увеличилось с 49 % в 2005 г. до 68,8 % в 2010 г.
В ходе исследований, проведенных в 2010 г. в соответствии с методикой ЮНИСЕФ и Международной конфедерации общества потребителей на наличие и качество йодированной соли в торговой сети Тюменской области, подтверждено наличие йодированной соли в 90 % объектов торговли. Во всех отобранных образцах (100 %) соли предприятий оптовой торговли содержание йода соответствовало требованию СанПиН 2.3.2.1078-01, в пробах соли из предприятий розничной торговли — в 98,6 %.
Ценовой ряд йодированной соли шире, чем нейодированной (от 8,00 до 61,89 рубля — йодированная соль и от 6,5 до 28,59 рубля — обычная, нейодированная соль). Вопрос цены йодированной соли имеет важное значение для семей с низким уровнем дохода. Плохо информированный потребитель чаще выбирает нейодированную соль и, следовательно, не получает йод. Поэтому важно контролировать использование йодированной соли в системе общественного питания и пищевой промышленности, осуществлять просвещение населения.
На фоне увеличения с 1997 года использования йодированной соли в Тюменской области произошла нормализация потребления йода с питанием, что отразилось в увеличении экскреции йода с мочой у детей препубертатного возраста (ДПВ). По результатам медико-биологического мониторинга медиана йодурии увеличилась с 1995 г. у ДПВ с 71,4 до 117,0 мкг/л в 2006 г. (c2, р: 84/0,000/df = 3). Более того, увеличилось количество детей с йодурией выше 100 мкг/л с 30,8 % в 1995 г. до 61,6 в 2006 г. (c2, р: 291/0,000/df = 3) и снизилось с йодурией ниже 100 мкг/л с 40,1 % в 1995 г. до 32,6 % в 2006 г. (c2, р: 85/0,000/ df = 3). С 2000 г. у ДПВ не определяются уровни экскреции йода с мочой ниже 20 мкг/л. Приведенные данные свидетельствуют, согласно рекомендациям ВОЗ (1994 г.), об улучшении обеспечения ДПВ йодом.
Увеличение потребления йода с питанием привело к снижению доли детей с зобом, по результатам УЗИ, в четыре раза за период с 1995 по 2008 г. — с 87 до 16 % (c2, p: 291/0,00/df = 4). При этом, по данным пальпации ЩЖ, у ДПВ доля зоба снизилась до 10,2 % к 2008 г.
Не исключено, что значительную роль в завышении частоты зоба по данным УЗИ играет и несовершенство рекомендованных ВОЗ нормативов объема ЩЖ у детей.
Проводимая с 1997 г. профилактика ЙДС в Тюменской области привела к снижению отдаленных индикаторов тяжести йодного дефицита. По данным официальной статистики департамента здравоохранения Тюменской области, произошло снижение заболеваемости эндемическим и многоузловым зобом у взрослых.
Улучшение йодной обеспеченности по критерию йодурии и наличия зобной эндемии обусловило поиск дополнительных факторов, влияющих на эффективность йодной профилактики, изучение распространенности состояния ЛДЖ для разработки сочетанной программы профилактики дефицита йода и железа.
Распространенность анемии в России традиционно изучается в группах детей возрастных интервалов 0–14, 15–17 лет и беременных женщин. Согласно данным статистики, в течение последних лет, до 2009 г., наблюдалось увеличение распространенности анемии в группе детей 0–14 лет. Аналогичные тенденции отмечаются и в группе подростков.
Удельный вес женщин, страдающих анемией (из числа закончивших беременность), остается стабильно высоким и составляет 35,9 % (2009 г.).
По данным экспертов ВОЗ (2004 г.), на каждый случай выявленных ЖДА приходится 2,5–3 случая ЛДЖ, особенно в детской популяции.
Основными индикаторами ЛДЖ по рекомендации ВОЗ являются сывороточный ферритин и уровень трансферриновых рецепторов. Низкий уровень ферритина сыворотки указывает на исчерпанные запасы железа и, следовательно, является показателем латентного дефицита. Общепринятый уровень снижения для ферритина сыворотки, ниже которого депо железа являются исчерпанными, составляет < 15 мкг/л (ВОЗ, 2004). Критическим уровнем ЛДЖ, по определению ВОЗ (2002), является 20% частота определения проб сывороточного ферритина меньше референтных значений. По показателю сывороточного ферритина ниже референтных значений частота латентного дефицита железа у школьников юга Тюменской области составила 45 %, в г. Тюмени — 24 %, что определяет значимую для популяции проблему.
Согласно рекомендациям ВОЗ (2004), пониженный уровень трансферриновых рецепторов при латентном дефиците железа отражает реакцию истощения компенсаторных механизмов, за которым следует развитие анемии. При повышении в сыворотке крови уровня растворимых трансферриновых рецепторов выше референтных значений в организме отмечается включение адаптивных, компенсаторных механизмов в ответ на латентный дефицит железа. В пробах школьников Тюменской области частота повышенных значений составила 13,7 %.
Таким образом, по совокупности показателей (WHO, 2004) сывороточного ферритина (частота проб с пониженными значениями больше 20 %) и растворимых рецепторов к трансферрину (частота проб с повышенными значениями больше 10 %) на территории Тюменской области определена высокая частота латентных железодефицитных состояний у школьников, которая рассматривается как самостоятельная проблема, в дополнение к зобной эндемии.
Причиной широкого распространения ЙДС и ЛДЖ, несомненно, является недостаточное потребление населением продуктов, содержащих йод и железо, часто сочетающееся с низкой обеспеченностью витаминами, прежде всего витаминами С и группы В, необходимыми для усвоения железа в организме и включения его в состав гемоглобина. Была проведена гигиеническая оценка фактического питания населения и отдельных организованных групп.
При анализе питания населения отмечены изменения, которые претерпела структура питания с 1998 по 2010 г., и положительным в ее изменении является увеличение потребления овощей на душу населения (с 72 до 88 кг в год), фруктов (с 24,6 до 54,3 кг), мяса и мясопродуктов (с 62,3 до 74,1 кг), рыбы и морепродуктов (с 15,9 до 25,1 кг). Данные группы продуктов выделены как источники микроэлементов, в т.ч. йода и железа, а также источники витаминов, необходимые для лучшего усвоения микроэлементов. В то же время остается дисбаланс между рекомендуемыми нормами и фактическим потреблением продуктов по таким группам, как овощи и бахчевые, фрукты и ягоды, молоко и молочные продукты, сахар, хлеб и макаронные изделия.
С целью гигиенической оценки питания организованных групп детей и подростков проведено изучение фактического питания в дошкольных образовательных, общеобразовательных учреждениях, стационарных учреждениях интернатного типа. Также изучено домашнее потребление пищевых продуктов, поскольку питание детей, наряду с организованным питанием, осуществляется в семьях по сложившемуся семейному рациону.
При изучении питания использовались анкетно-опросный, расчетный методы исследований и данные лабораторных исследований — определение энергетической ценности (калорийности) и основных питательных веществ рационов.
В дошкольном учреждении ребенок находится в среднем 10,5 часа, получает завтрак, обед и полдник, при этом в завтрак потребляется 25 % суточного рациона, в обед — 35 %, в полдник — 15 %. В итоге организованным питанием восполняется 75 % от суточной нормы потребления основных пищевых веществ и энергии.
Анализ рационов питания показал, что энергетическая ценность рациона в дошкольном учреждении составляет в среднем 1610 ккал, что превышает нормы физиологических потребностей в энергии (1350 ккал, 75 % от суточной нормы). Фактическое соотношение белки : жиры : углеводы составляет 1 : 0,9 : 3,4, что не соответствует рекомендуемому соотношению 1 : 1 : 4.
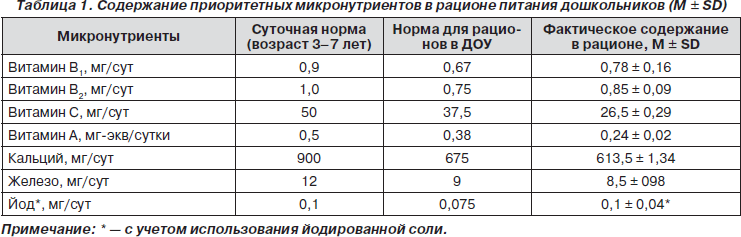
Анализ содержания макро- и микроэлементов, витаминов в среднесуточном рационе питания в дошкольном учреждении показал, что удовлетворяется потребность в витаминах В1, В2 и йоде (при использовании йодированной соли). Рацион питания является дефицитным по содержанию железа, кальция, витаминов С, А (табл. 1).
Питание детей школьного возраста осуществляется в основном в общеобразовательных учреждениях и домашних условиях. В общеобразовательных учреждениях ребенок получает одно- или двухразовое питание, что удовлетворяет 25 и 50 % суточной потребности в основных пищевых веществах и энергии соответственно.
Для определения пищевого статуса детей и подростков в образовательных учреждениях проведены расчеты пищевой и энергетической ценности на основе двухнедельных меню-раскладок с использованием таблиц химического состава пищевых продуктов и лабораторные исследования блюд в школьных столовых на соответствие их разработанным меню-раскладкам. Сбор и обработка данных, анализ и оценка питания школьников проводились в двух возрастных группах: 7–11 и 12–17 лет.
В результате исследований установлено, что энергетическая ценность школьных рационов занижена по отношению к рекомендуемым нормам и составляет 87,6 % у детей 7–11 лет и 76,3 % у детей 12–17 лет. Процент удовлетворения физиологических потребностей школьников в белках и жирах также занижен, при наибольшем проценте удовлетворения по углеводам (117 и 92,6 % в возрасте 7–11 лет и 12–17 лет соответственно).
Школьные рационы не удовлетворяют нормам физиологических потребностей по содержанию в них микроэлементов и витаминов.
Таким образом, питание детей и подростков в большинстве общеобразовательных учреждений области носит несбалансированный характер.
Сформированная дома и в школе модель питания школьников привела к дефициту поступления с рационом микронутриентов, особенно витаминов В1, В2, А, С, к снижению потребления кальция, йода, железа.
Дети, проживающие в школах-интернатах, получающие сбалансированное и полноценное питание, обогащенные витаминами и микронутриентами продукты, имеют лучшие показатели обеспеченности микронутриентами, в т.ч. йодом и железом, в сравнении с детьми, получающими основное питание в общеобразовательных школах.
В ходе проведения социально-гигиенического мониторинга ЙДС исследованы пробы домашней соли школьников, обследованных в 2005–2006 гг. (n = 575). При этом нормальная концентрация йода — 40,5 ± ± 12,0 мкг/кг — установлена в 41 % проб домашней соли, пониженная концентрация — 23,2 ± 8,0 мкг/кг — в 9 %. Одновременно установлено, что концентрация йода в образцах соли, взятых из школьных столовых г. Тюмени и южных районов области, в 100 % случаев соответствует нормативным показателям. При повторном исследовании образцов соли, принесенных школьниками из дома, в 2008 г. в 53 % проб отмечалась нормальная концентрация йода, в 5,4 % — пониженная.
Проведенные лабораторные исследования соли из домашних хозяйств школьников позволили сделать вывод о недостаточном использовании йодированной соли населением и нарушении условий хранения соли в домашних условиях, что является следствием недостаточной просветительской работы.
Для оценки социальных факторов, отражающих состояние питания в семьях и влияющих на эффективность йодной профилактики, в процессе исследования проанализированы данные анкет родителей школьников и законных представителей воспитанников школ-интернатов различных районов юга Тюменской области, обследованных в 2005, 2009 и 2010 годах.
В процессе анкетирования проведена оценка частоты употребления основных продуктов питания в домашних условиях (молока и молочных продуктов, мяса и мясных продуктов, морской рыбы и продуктов моря). Так, употребление молока и молочных продуктов каждый день практикуют 41–56 % семей, через день — 24–29 %, раз в неделю — 13–19 %.
По мясу и мясным продуктам, содержащим железо, есть положительные изменения, поскольку каждый день их употребляли в 2005 году 48,0 %, а в 2010 году — уже 64,0 % опрошенных жителей области. Как следствие уменьшилась частота более редкого употребления мяса: через день — с 31,0 % в 2005 году до 21,0 % в 2010 году, раз в неделю — с 15,0 % в 2005 году до 9,0 % в 2010 году. И только совсем редкое употребление мяса остается с прежней частотой: 2,0 %, без изменения с 2005 по 2010 г.
Употребление овощей и фруктов (кроме картофеля) в динамике не меняется, при этом выяснено, что каждый день их используют в питании 52–64 % семей, через день — 25–21 %, раз в неделю — 11–15 % из числа опрошенных.
По результатам анкетирования и оценки домашнего питания определено, что морскую рыбу и морепродукты потребляют каждый день 3–12 % респондентов, через день — 7–9 %, раз в неделю 51–53 %, 1 раз в месяц — 21–28 %. Поэтому данная группа не может использоваться в качестве продукта для популяционной профилактики йодной недостаточности.
Проведенные исследования показали необходимость разработки и внедрения организационно-функциональной модели по оптимизации питания, включающей в себя элементы государственного регулирования профилактических мер с последующей оценкой эффективности (с участием основных организаторов и исполнителей).
В рамках программы ликвидации йододефицитных и железодефицитных состояний в период с 2008 по 2010 г. реализована программа нутритивной профилактики состояний, обусловленных дефицитом микроэлементов (йода и железа) на территории г. Тобольска (пилот). Дети получали в организованном питании в школах обогащенные премиксами («Амитон-4», «Фортамин-2», «Валетек-8») хлеб и хлебобулочные изделия. Приготовление пищи осуществлялось исключительно с использованием йодированной соли. Обогащенные хлеб и хлебобулочные изделия имелись в свободной реализации в торговой сети. На территории г. Ялуторовска, с. Байкалово, с. Ярково (контроль) проводилась монопрофилактика в виде использования йодированной соли.
Из проведенного анализа питания в школах можно установить, что в организованных коллективах оно является сбалансированным по основным пищевым веществам и энергии, удовлетворяет 25 % суточной потребности детского организма в кальции и фосфоре в оптимальном соотношении 1 : 1, магнии, витамине С, В1, железе.
В питании детей ежедневно используется хлеб, обогащенный витаминно-минеральной смесью «Валетек-8» с содержанием железа в количестве 4,4–5,9 мг/100 г; булочка, обогащенная витаминно-минеральной смесью «Фортамин-2» с содержанием железа в количестве 2,1 мг/100 г, а также хлеб «Рябинушка», обогащенный витаминно-минеральной смесью «Амитон-4», с включением йода в количестве 0,03 мг/100 г.
Производство обогащенных продуктов питания (хлеба и хлебобулочных изделий) на пилотной территории осуществляется несколькими хлебопекарнями, в среднем по 3–4 наименования (хлеб «Рябинушка», «Российский», йодированный и др.). Обогащенные хлеб и хлебобулочные изделия имеются в свободной продаже в торговой сети г. Тобольска, и в динамике количество реализованных продуктов за период с 2008 по 2010 г. выросло.
На контрольной территории организованное питание осуществляется в соответствии с примерным двухнедельным меню, согласованным с территориальным отделом Управления Роспотребнадзора по Тюменской области. Энергетическая ценность рациона составила 536,2–587,00 ккал при физиологической потребности в 525–725 ккал. Соотношение белки : жиры : углеводы составляет 20,2 : 17,1 : 83,63, что не является сбалансированным (оптимальное соотношение 1 : 1 : 4).
Питание детей в общеобразовательных учреждениях на пилотной и контрольной территориях отличалось по содержанию железа, которое восполнили на пилотной территории хлебом и хлебобулочными изделиями, обогащенными витаминно-минеральными комплексами.
В соответствии с задачами исследования на третьем этапе проведена оценка эффективности организационно-функциональной модели сочетанной профилактики микронутриентной недостаточности йода и железа на пилотной территории. Всего за период с 2008 (76 недель) по 2010 г. — время окончания пилотного проекта — обследовано 660 школьников. Из них на территории пилотного проекта обследовано 217 детей трех групп: 122 школьника препубертатного возраста 7–12 лет, 25 детей из школы-интерната и 70 подростков. На контрольной территории обследовано 443 школьника, из них из села: 124 ребенка препубертатного периода 7–12 лет, 37 школьников из школы-интерната и 30 подростков; контрольные городские группы: 141 ребенок препубертатного возраста, 20 детей из школы-интерната и 91 подросток. Исходно для старта пилотного проекта выбраны территории с более тяжелой йодной недостаточностью и зобной эндемией. В то время как по данным медико-биологического мониторинга 2006 г. МЙ ДПВ в целом по области соответствовала 117 мкг/л, в городских средних школах МЙ составила 69,3 мкг/л у ДПВ пилотной территории и 75 мкг/л в контрольной группе. Обращает на себя внимание исходно высокий уровень йодного обеспечения ДПВ из школ-интернатов по сравнению с домашними детьми (р = 0,000), что является подтверждением эффективности государственной модели йодной профилактики.
На фоне проведения пилотного проекта в 2009 г. мониторинг результатов йодурии показал улучшение ситуации с йодным потреблением в группах детей 7–12 лет. При оценке МЙ определено улучшение йодного потребления на пилотной и контрольной территориях. При промежуточном контроле во всех группах детей 7–12 лет определены МЙ более 100 мкг/л, которые составили на фоне монопрофилактики йодированной солью в городской контрольной группе 109,1 мкг/л, в контрольной группе сельских школьников — 141,1 мкг/л, на фоне сочетанной профилактики — 168,2 мкг/л. При этом в школах-интернатах, по данным промежуточного контроля 2009 года, сохранялись высокие показатели МЙ во всех группах.
Исходно в 2008 г. процент йододефицитных проб в группе ДПВ пилотной территории составил 74,8 % против 21 % у детей из школ-интернатов этой же территории. Точно так же в контрольной группе пробы йодурии ДПВ в 73,7 % оказались йододефицитными против 38,8 % у детей из школ-интернатов.
Соответственно, среди проб мочи детей, проживающих в домашних условиях, имеются пробы с показателями йодурии средней и даже тяжелой йодной недостаточности. В пробах мочи у детей из школ-интернатов таковые отсутствуют, что еще раз подтверждает эффективность гарантированной государством модели йодного обеспечения. В ходе реализации пилотного проекта в 2009 г. определено снижение удельного веса йододефицитных проб в группах ДПВ на пилотной и контрольной территориях.
Таким образом, на фоне монопрофилактики йодированной солью и при сочетанном варианте профилактики отмечается улучшение йодного обеспечения детей, отражаемое в улучшении показателей йодурии.
В 2008 году по результатам УЗИ легкая зобная эндемия определялась у ДПВ пилотной территории (19,8 %) и группы этого же возраста контрольной территории (12,5 %) (р > 0,05). Сравнение удельного веса зоба исходно в 2008 г. показало, что контрольная и пилотная территории однородны. В дальнейшем на фоне сочетанной профилактики йодированной солью и обогащенным премиксами железа хлебом произошло снижение удельного веса зоба с 19,8 до 5,5 % на пилотной территории (р = 0,0002). В то же время в контрольной группе ДПВ только на фоне массовой йодной профилактики снижения удельного веса зоба, по результатам УЗИ, не произошло (р = 0,948).
Аналогичная закономерность прослеживается в группах ДПВ из школ-интернатов.
В процессе мониторинга 2010 г. определено, что снижение зобной эндемии продолжается и интенсивность динамики зависит от реализуемых на территориях мероприятий в рамках программы. Наиболее интенсивная динамика снижения удельного веса зоба отмечается на фоне сочетанной профилактики в группе городских домашних детей (до 6,42 % в 2010 г.) по сравнению с данными контрольной группы, получавшей монопрофилактику йодированной солью (до 10,1 % в 2010 г.).
Разница объема ЩЖ у ДПВ на фоне сочетанной профилактики и монопрофилактики подтвержает большую эффективность применения продуктов, обогащенных йодом и железом. Однако, несмотря на снижение показателей объема ЩЖ, рассчитанных по УЗИ, которое более интенсивно произошло на фоне сочетанной профилактики, у школьников Тюменской области к 2011 г. сохраняется легкая зобная эндемия, что является основанием для продолжения реализации программных мероприятий по сочетанной профилактике ЙДС и ЖДС.
Анализ динамики латентного дефицита железа в группах риска, выполненный в ходе пилотного проекта, показал, что в 2008 году на обследованных территориях в группах ДПВ ЖДА средней и тяжелой степени не выявлено. Доля случаев легкой ЖДА составила 1,58 % в группе городских детей 7–12 лет пилотной территории и 2,0 % в контрольной группе сельских школьников этой же возрастной группы. Дети с верифицированным диагнозом ЖДА были переданы для лечения и наблюдения участковым педиатрам и из дальнейшего анализа исключались. В группах школьников из школ-интернатов этих же территорий случаев ЖДА не выявлено. В то же время в четыре раза чаще, чем у ДПВ, ЖДА диагностировалась у девушек-подростков 14–16 лет.
Экспертами ВОЗ (2002) ЖДА отнесена к третьей по значимости среди болезней, связанных с дефицитом питания. Диагностика и лечение ЖДА относятся к разделам клинической дисциплины. Анемия является клиническим проявлением тяжелого дефицита железа. Диагностика скрытого дефицита железа — более сложная задача, поскольку отсутствуют клинические симптомы патологии (донозологическая диагностика), а общепринятые лабораторные тесты (гемоглобин, сывороточное железо) не позволяют оценить ЛДЖ. В процессе реализации профилактических программ необходимы чувствительные индикаторы эффективности. В соответствии с рекомендациями ВОЗ (2004) в ходе выполнения пилотного проекта анализировались показатели сывороточного ферритина менее 15 мкг/л и растворимые рецепторы трансферрина.
При анализе показателей сывороточного ферритина (SF) популяционно значимый уровень наличия ЛДЖ выявлен у детей 7–12 лет в сельской группе (22 %).
Таким образом, более высокий удельный вес SF < 15 мкг/л выявлен у детей сельских территорий. Показатели городских школьников и контрольной, и пилотной территорий более благополучные по сравнению с данными детей из сельской местности, что может быть обусловлено особенностями быта и питания в семьях.
Средний уровень сывороточного ферритина у девушек 14–16 лет значимо ниже, чем у ДПВ (Р < 0,000), а удельный вес подростков с SF < 15 мкг/л выше, достигая в группе пилотной территории 48,48 %, а в группе контроля — 28,9 % (c2 = 1,80; р = 0,18).
При оценке корреляционных взаимоотношений между показателями обмена железа у обследованных детей выявлена достоверная обратная корреляция между значениями возраста и уровня сывороточного ферритина (r = 0,51; p = 0,001). Таким образом, у школьников от 7 до 16 лет удельный вес ЛДЖ нарастает и достигает максимума в подростковом периоде.
При исследовании растворимых рецепторов к трансферрину имеют значение пробы выше нормативных значений, отражающие стадию компенсированного дефицита железа. Средние значения растворимых рецепторов к трансферрину в пробах обследованных территорий находятся в пределах нормативных значений. Между показателями растворимых рецепторов к трансферрину ДПВ Тюменской области выявлено отсутствие значимых различий (c2 = 5,12, df = 3; p = 0,163). С другой стороны, ценность определения растворимых рецепторов к трансферрину состоит в уточнении ситуации по ЛДЖ в популяции. По частоте проб sRTr > 1,7 мкг/мл (компенсаторное увеличение рецепторов к трансферрину на фоне выраженного латентного дефицита железа) более высокие показатели в группе подростков пилотной территории и в группах сельских домашних детей, что отражает адаптационную стадию напряжения. Данный факт является дополнительным подтверждением эпидемиологической ситуации по железодефицитным состояниям в группах сельских детей и группе подростков независимо от территории проживания.
Таким образом, у детей сельских территорий и девушек независимо от территории проживания выявлены как случаи ЖДА, так и высокий удельный вес латентного дефицита железа, что требует незамедлительных профилактических действий и управленческих решений.
На фоне проведения сочетанной профилактики обогащенным хлебом и йодированной солью через 76 недель исследования произошли сдвиги в удельном весе показателей ЛДЖ в группах школьников ДПВ пилотной территории и группах подростков пилотной территории. В группе ДПВ пилотной территории отмечается статистически значимое увеличение показателя гемоглобина против исходного уровня 2008 г. (р = 0,000). Напротив, в контрольной группе изменений уровня гемоглобина не произошло (р = 0,115).
В группах подростков пилотной территории отмечается уменьшение удельного веса анемии с 27,9 % в 2008 г. до 15,6 % в 2010 г., при этом средние значения показателя гемоглобина изменились статистически значимо (р = 0,001).
При анализе критериев ЛДЖ через 76 недель исследования оказалось, что в группе детей 7–12 лет на фоне сочетанной профилактики значимых улучшений сывороточного ферритина не произошло. В контрольной группе на фоне монопрофилактики йодированной солью закономерно динамики сывороточного ферритина не выявлено. Напротив, в группе подростков на фоне сочетанной микронутриентной профилактики удельный вес проб ферритина менее 15 мкг/л снизился за 76 недель в два раза, при этом средние показатели в 2010 году выше, чем в 2008 году (р = 0,312). В группе подростков контрольной территории на фоне монопрофилактики йодом удельный вес пониженных проб ферритина остается высоким без динамики.
Таким образом, проведение двухгодичной сочетанной профилактики микронутриентной недостаточности йода и железа оказывает положительное влияние на восстановление железа в организме детей. Проводимые в течение первого года (2009 г.) профилактические мероприятия вызывают активацию защитно-приспособительных механизмов компенсации дефицита железа на уровне рецепторного аппарата клеток. Это проявляется повышением содержания растворимых рецепторов трансферрина в крови у девушек и ДПВ. Использование при питании детей обогащенного железом хлеба не только ведет к повышению активности адаптивных реакций, но и способствует поддержанию резервных запасов железа, что проявляется снижением частоты анемии у подростков.
Проведение микронутриентной профилактики в течение второго года (2010 г.) оказывает более благоприятное воздействие на процессы метаболизма железа. У ДПВ достигнута устойчивая компенсация скрытого дефицита железа, характеризующаяся стабилизацией значений растворимых рецепторов трансферрина и удельного веса проб с повышенным значением данного показателя. Данное состояние также подтверждается увеличением концентрации гемоглобина в крови и снижением значений удельного веса анемии.
Наибольший положительный эффект двухгодичной микронутриентной профилактики получен у девушек 14–16 лет, у которых исходно наблюдалось большее число случаев железодефицитной анемии. У подростков происходит восстановление внутриклеточных запасов железа, подтверждающееся как увеличением среднего содержания СФ в крови, так и значительным снижением частоты проб с уровнем сывороточного ферритина < 15 мкг/л. Нормализацию процессов обмена железа у девушек характеризует дальнейшее снижение удельного веса анемии на фоне стабилизации среднего значения концентрации растворимых рецепторов трансферрина. Эти данные убедительно свидетельствуют о том, что микронутриентная профилактика наиболее эффективна у тех детей, которые испытывают больший дефицит железа.
Выводы
1. Гигиеническая оценка фактического питания детей и подростков, пребывающих в организованных коллективах (детские дошкольные учреждения, общеобразовательные учреждения) показала несбалансированность рационов по основным пищевым веществам и микроэлементам. Питание не полностью обеспечивает физиологическую потребность в железе и йоде, витаминах С и группы В. Использование йодированной соли и хлеба, обогащенного премиксами железа, позволяет снизить проявления железо- и йододефицита.
2. Недостаточное потребление населением продуктов, содержащих микронутриенты йод и железо, привело к высокой частоте ЙДС (тяжелой зобной эндемии) и ЛДЖ (42 % детей имеют уровень сывороточного ферритина ниже референтных значений), что в соответствии с рекомендациями ВОЗ определяет значимую для популяции проблему.
3. Внедрение в Тюменской области с 1997 года программы профилактики заболеваний, связанных с дефицитом йода, обеспечило нормализацию потребления йода с питанием, что подтверждается увеличением экскреции йода с мочой у ДПВ с 71,4 мкг/л в 1995 году до 142,2 мкг/л в 2009 году. На фоне увеличения потребления йода с продуктами питания снизился удельный вес зоба у ДПВ с тяжелой до легкой зобной эндемии с 85 % в 1995 г. до 10 % в 2010 г. У взрослого населения Тюменской области заболеваемость гипотиреозом снизилась с 0,63 в 2007 г. до 0,46 в 2010 г., эндемическим — с 1,48 в 2007 г. до 0,58 в 2010 г. и многоузловым зобом — с 0,95 в 2007 г. до 0,39 в 2010 г. (соответственно).
4. Межведомственная координация способствовала принятию программ социально-экономического развития, включающих меры по выполнению рациональных норм потребления пищевых продуктов, наращиванию производства новых обогащенных видов продукции, активному привлечению средств массовой информации, освещающих проблемы здорового питания. Реализация пилотного проекта сочетанной микронутриентной профилактики дефицита йода и железа в течение 76 недель позволила установить улучшение йодного обеспечения детей, отражаемое в снижении удельного веса зоба у ДПВ с 19,8 % в 2008 г. до 6,4 % в 2010 г. (р < 0,05).
5. На фоне сочетанной микронутриентной профилактики дефицита йода и железа у девочек-подростков наблюдалось снижение удельного веса проб сывороточного ферритина менее 15 мкг/л в два раза — от 48,48 % в 2008 г. до 25,5 % в 2010 г., при этом отмечается увеличение показателя среднего значения гемоглобина как в группе ДПВ, так и подростков, что подтверждает положительное влияние проводимой сочетанной профилактики на восстановление железа в организме детей и подростков.
6. Приоритетными социально-экономическими факторами, влияющими на эффективность проводимых профилактических мероприятий, являются социальное положение и образование членов семьи, уровень ее доходов, сложившиеся внутрисемейные пищевые пристрастия, информированность населения о пользе продуктов, обогащенных йодом и железом, и др.
1. Шарухо Г.В. Эпидемиология дефицита микроэлементов йода и железа на фоне йодной профилактики в условиях легкой зобной эндемии / Л.А. Суплотова, Е.Ф. Туровинина, Г.В. Шарухо и др. // Клиническая и экспериментальная тиреоидология. — 2005. — Т. 1, № 1. — С. 32-35.
2. Суплотова Л.А. Результаты медико-биологического мониторинга при ликвидации йодного дефицита в Тюменской области / Л.А. Суплотова, Е.Ф. Туровинина, Г.В. Шарухо и др. // Гигиена и санитария. — 2006. — № 4. — С. 22-25.
3. Шарухо Г.В. Ассоциация латентной зобной эндемии и латентного дефицита железа в Западно-Сибирском регионе / Л.А. Суплотова, Е.Ф. Туровинина, Г.В. Шарухо и др. // Проблемы эндокринологии. — 2007. — № 5. — С. 18-21.