Международный эндокринологический журнал 8 (40) 2011
Вернуться к номеру
Анализ факторов риска и клинических особенностей задержки пубертата у подростков (мальчиков)
Авторы: Урманова Ю.М., Мавлонов У.Х., Республиканский специализированный научно-практический медицинский центр эндокринологии МЗ РУз, Ташкентский педиатрический медицинский институт, Бухарский государственный медицинский институт
Рубрики: Эндокринология
Версия для печати
Авторы анализируют факторы риска задержки пубертата у 97 больных с различными формами заболевания: 1-я группа — конституциональная форма — 54 больных, 2-я группа — объемные образования гипофиза с задержкой пубертата — 18 больных, 3-я группа — синдром «пустого» турецкого седла — 25 больных. Установлено, что частыми факторами риска у мальчиков с конституциональной формой задержки пубертата являются низкорослость в роду — 45 (84 %), черепно-мозговые травмы — 19 (76 %), перинатальная травма — 23 (42,5 %), ИМТ > 30 — 16 (29,6 %), частые стрессы — 15 (28 %). У больных 2-й группы среди факторов риска задержки пубертата чаще всего наблюдались черепно-мозговые травмы (35 %), родовая травма (25 %), стрессы (18 %), курение (5 %). В 3-й группе больных среди факторов риска задержки пубертата доминировали ЧМТ (35 %), осложненное течение беременности у матери (32 %), родовая травма (31 %) и частые ОРВИ (16 %).
Задержка пубертата, подростки, мальчики, факторы риска.
Актуальность
Основным мужским половым гормоном, который определяет функционирование мужского организма, является тестостерон. Структура тестостерона была впервые расшифрована в 1935 г. Леопольдом Ружичкой, получившим за работу в этом направлении в 1939 г. Нобелевскую премию по химии, которую он разделил с Адольфом Бутенандтом, одним из главных соперников в области химии половых гормонов [1–4].
Вместе с дигидротестостероном, андростендионом и их метаболитами тестостерон создает соответствующий тонус центральной нервной системы, подкорковых образований, центров автономной нервной системы, поддерживая функциональную активность половых желез и обеспечивая копулятивную функцию [5–7].
При выявлении клинических признаков гипогонадизма необходимо провести гормональное обследование, включающее определение уровня тестостерона, а также глобулина, связывающего половые стероиды [7–10].
Поскольку тестостерон имеет циркадные ритмы (колебания в течение дня могут доходить до 35 %, пик секреции приходится на утренние часы), рекомендуется определение уровня общего тестостерона в 8–9 часов утра [11].
Кроме того, на уровень тестостерона могут оказывать влияние следующие факторы [12–18]: генетические и окружающей среды (стресс); уровень инсулина; индекс массы тела (ИМТ) и лептин; гормоны щитовидной железы; физическая активность (легкие упражнения способствуют повышению уровня гормона на 39 %, а силовые, напротив, снижению на 19 %); сексуальная активность; особенности диеты (употребление пищи с высоким содержанием белка способствует повышению тестостерона, вегетарианская диета, напротив, способствует снижению тестостерона); алкоголь (употребление алкоголя в малых дозах повышает уровень гормона в среднем на 19 %, в больших дозах уменьшает на 25 %); наркотики и лекарственные препараты; курение и др.
Вместе с тем обзор литературы показал, что работ, посвященных этой теме, недостаточно. Все это подчеркивает актуальность данной темы исследования.
Цель исследования: выполнить анализ факторов риска и клинических особенностей задержки пубертата у подростков (мальчиков).
Материал и методы исследования
Нами был выполнен анализ данных мальчиков-подростков, находившихся под нашим амбулаторным наблюдением в РСНПМЦ эндокринологии МЗ РУз в период с 2009 по 2010 г. Нами обследовано 97 мальчиков-подростков. Средний возраст составил 13,8 года. Больные были распределены на 3 группы: 1-я группа — конституциональная форма задержки пубертата (КФЗП) — 54 больных, 2-я группа — объемные образования гипофиза с задержкой пубертата — 18 больных, 3-я группа — синдром «пустого» турецкого седла (СПТС) — 25 больных.
Всем больным был выполнен спектр исследований, включавший исследование эндокринного статуса, общеклинические, биохимические, гормональные (ГР, ЛГ, ФСГ, пролактин, ТТГ, тестостерон и др.), рентгенологические (рентгенограмма кисти и турецкого седла, КТ/МРТ турецкого седла у 18 больных), антропометрические исследования (целевой рост, центиль, скорость роста, SDS роста и веса и др.) на основе международной росто-весовой карты Таннера — Вайтхауза, оценки стадии полового развития по Таннеру, кариотипирование и другие исследования.
Результаты исследования и их обсуждение
Наиболее частыми жалобами больных 1-й группы были головокружения (32 %), утомляемость (30 %), головные боли (29 %), общая слабость (28 %), снижение памяти (25 %), раздражительность (24 %), нарушения сна (17,4 %) и др.
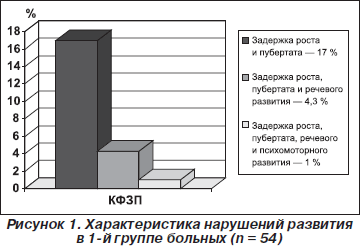
По степени выраженности нарушений развития больные 1-й группы распределялись следующим образом: задержка роста и пубертата — 17 %, задержка роста, пубертата и речевого развития — 4,3 %, задержка роста, пубертата, речевого и психомоторного развития — 1,06 %. Среди сопутствующих заболеваний преобладали: ночной энурез (45 %), хронический пиелонефрит (31 %), астеноневротический синдром (30 %), вегетососудистая дистония (28 %), хронический тонзиллит (23 %), хронический гепатит (10 %).
На рис. 1 представлена характеристика нарушений развития в 1-й группе больных.
На рис. 2 представлена характеристика нарушений развития во 2-й группе больных.
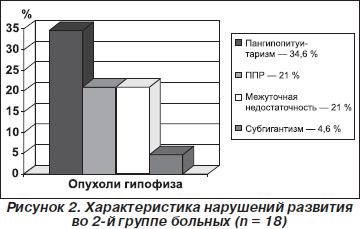
Во 2-й группе больных наблюдались такие нейроэндокринные нарушения, как пангипопитуитаризм (34,6 %), преждевременное половое развитие (ППР) (21 %), межуточная недостаточность (21 %), субгигантизм (4,6 %).
На рис. 3 представлена характеристика нарушений развития в 3-й группе больных.
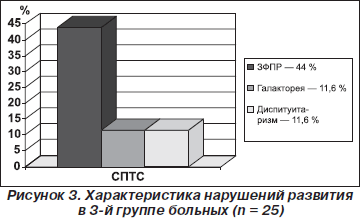
В 3-й группе больных наблюдались такие нейроэндокринные нарушения, как задержка физического и полового развития (ЗФПР) (44 %), галакторея (11,6 %), диспитуитаризм (11,6 %).
По нашим данным, у мальчиков в среднем стадия полового развития соответствовала первой стадии по Таннеру, хотя в норме должна быть 3-я стадия. Объем яичек в среднем был 4,98 ± 3,63. Средний рост мальчиков был в пределах 125,5 см, что соответствует SDS > –2.
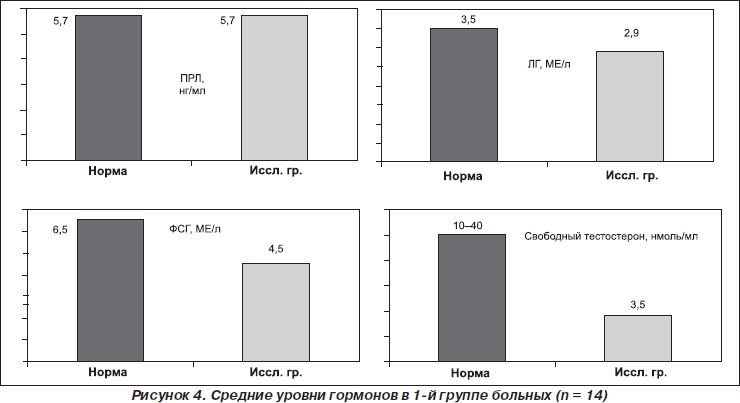
Исследование гормонального профиля показало, что в 1-й группе больных средние уровни гормонов были следующими: свободный тестостерон — 3,5 нмоль/л, ЛГ — 2,9 мМЕ/л, ФСГ — 4,5 мМЕ/л, ГР — 2,3 нг/мл, ТТГ — 2,4 мМЕ/л, кортизол — 106,5 нг/мл, тироксин — 96,9 нмоль/л, трийодтиронин — 1,7 нг/мл, пролактин — 5,7 нг/мл.
На рис. 4 показаны средние уровни гормонов в 1-й группе больных.
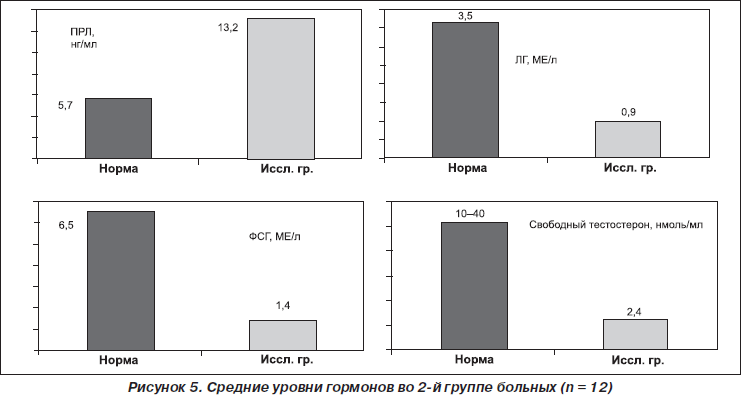
Исследование гормонального профиля показало, что во 2-й группе больных средние уровни гормонов были следующими: свободный тестостерон — 2,4 нмоль/л, ЛГ — 0,9 мМЕ/л, ФСГ — 1,4 мМЕ/л, ГР — 0,3 нг/мл, ТТГ — 2,0 мМЕ/л, кортизол — 96,3 нг/мл, тироксин — 87,6 нмоль/л, трийодтиронин — 1,6 нг/мл, пролактин — 13,2 нг/мл.
На рис. 5 показаны средние уровни гормонов во 2-й группе больных.
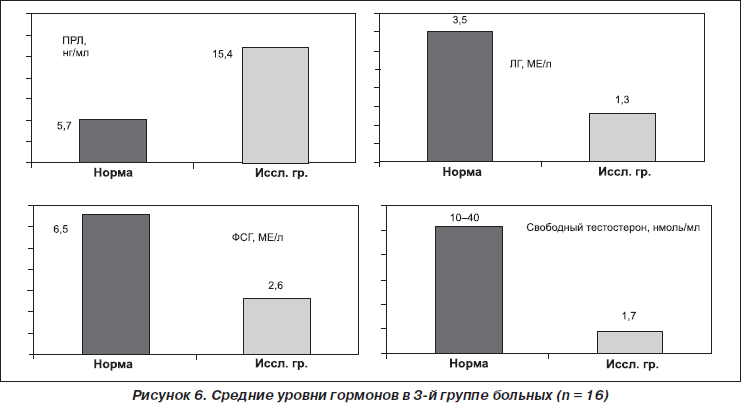
Исследование гормонального профиля показало, что в 3-й группе больных средние уровни гормонов были следующими: свободный тестостерон — 1,7 нмоль/л, ЛГ — 1,3 мМЕ/л, ФСГ — 2,6 мМЕ/л, ГР — 0,5 нг/мл, ТТГ — 1,8 мМЕ/л, кортизол — 88,3 нг/мл, тироксин — 112,7 нмоль/л, трийодтиронин — 1,9 нг/мл, пролактин — 15,4 нг/мл.
На рис. 6 показаны средние уровни гормонов в 3-й группе больных.
Таким образом, исследование гормонального профиля во всех 3 группах выявило особенности, характерные для каждой из них. Так, для больных 1-й группы это снижение уровня свободного тестостерона при сохранности функции гонадотропинов, для больных 2-й и 3-й групп были характерны признаки гипогонадотропного гипогонадизма: снижение ЛГ, ФСГ и свободного тестостерона на фоне функциональной гиперпролактинемии и дефицита ГР.
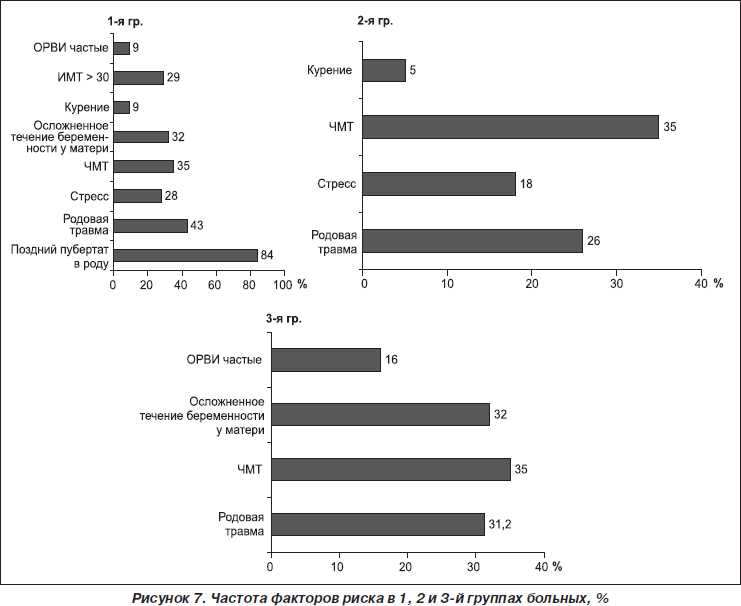
На рис. 7 показана частота факторов риска в 1-й группе больных.
Таким образом, было установлено запаздывание активации гипоталамо-гипофизарно-гонадной системы.
Было выявлено, что среди факторов риска заболевания у мальчиков с КФЗП преобладали низкорослость в роду — 45 (84 %), перинатальная травма — 23 (42,5 %), черепно-мозговые травмы — 19 (35,1 %), осложненное течение беременности у матери — 17 (31,4 %). ИМТ > 30 — 16 (29,6 %), частые стрессы — 15 (28 %), курение — 5 (9,2 %), частые простудные заболевания — 5 (9,2 %). У больных 2-й группы среди факторов риска ЗП чаще всего наблюдались черепно-мозговые травмы (35 %), родовая травма (25 %), стрессы (18 %), курение (5 %). В 3-й группе больных среди факторов риска ЗП доминировали ЧМТ (35 %), осложненное течение беременности у матери (32 %), родовая травма (31 %) и частые ОРВИ (16 %).
По характеру нейроэндокринных нарушений больные 2-й и 3-й групп (всего 43 человека) были распределены следующим образом: задержка физического и полового развития — 19 (44,2 %), пангипопитуитаризм — 15 (34,6 %), истинное преждевременное половое развитие — 9 (20,9 %), межуточная недостаточность — 9 (20,9 %), диспитуитаризм — 5 (11,6 %), галакторея — 5 (11,6 %), субгигантизм — 2 (4,6 %).
Выводы
1. Установлено, что наиболее частыми факторами риска у мальчиков с КФЗП являются низкорослость в роду — 45 (84 %), черепно-мозговые травмы — 19 (76 %), перинатальная травма — 23 (42,5 %), ИМТ > 30 — 16 (29,6 %), частые стрессы — 15 (28 %). У больных 2-й группы чаще всего среди факторов риска ЗП наблюдались черепно-мозговые травмы (35 %), родовая травма (25 %), стрессы (18 %), курение (5 %). В 3-й группе больных среди факторов риска ЗП доминировали ЧМТ (35 %), осложненное течение беременности у матери (32 %), родовая травма (31 %) и частые ОРВИ (16 %).
2. Конституциональная форма задержки пубертата у мальчиков характеризуется многообразием клинических проявлений. В структуре нейроэндокринных нарушений у детей и подростков 2-й и 3-й групп наиболее часто встречались нарушения полового и физического развития — 28 больных (43 %) и гипопитуитаризм — 24 больных (36,9 %).
1. Исмаилов С.И. Эндокринологические аспекты диа- гностики мужского бесплодия / С.И. Исмаилов, К.К. Узбеков, Ш.П. Исамухамедова, Г.А. Фроянченко, Ш.Т. Султанова // Журн. теоретической и клинической медицины. — 2006. — № 4. — C. 95-99.
2. Камилова Р.Т. Характеристика развития вторичных половых признаков мальчиков г. Нукуса Республики Каракалпакстан / Р.Т. Камилова, Г.Т. Ниязова // Педиатрия. — 2007. — № 3–4. — C. 50-54.
3. Камилова Р.Т. Характеристика сдвигов в половом развитии школьников / Р.Т. Камилова, Г.Т. Ниязова // Реформирование санитарно-эпидемиологической службы: Мат-лы науч.-практ. конф. — Ташкент, 2008. — C. 72-73.
4. Камилова Р.Т. Влияние социально-гигиенических факторов условий жизни детей школьного возраста на уровень их физического развития / Р.Т. Камилова // Гигиена и санитария. — 2001. — № 6. — C. 52-55.
5. Антонова И.В. Анализ частоты и структуры пороков развития органов мочевой и половой системы у новорожденных детей г. Омска / И.В. Антонова // Педиатрия (журнал имени Г.Н. Сперанского). — 2010. — № 3. — C. 135-137.
6. Ахмедова И.М. Состояние физического и полового развития детей при хронической гастродуоденальной патологии / И.М. Ахмедова, М.Б. Ахмеджанова // Вестник врача. — 2009. — № 4. — C. 19-22.
7. Баранов А.А. Репродуктивное здоровье детей Российской Федерации: проблемы и пути их решения / А.А. Баранов, С.М. Шарков, С.П. Яцык // Российский педиатрический журнал. — 2010. — № 1. — C. 4-7.
8. Маликова Р.М. Диагностика нарушений половой дифференцировки / Р.М. Маликова // Вестник врача общей практики. — 2004. — № 3. — C. 69-71.
9. Patterns of inheritance of constitutional delay of growth and puberty in families of adolescent girls and boys referred to specialist pediatric care / Wehkalampi K., Widйn E., Laine T., Palotie A., Dunkel L. // J. Clin. Endocrinol. Metab. — 2008 Mar. — 93 (3). — 723-8. — Epub. 2007 Dec. 26.
10. Diagnosis of delayed puberty / Busiah K., Belien V., Dallot N., Fila M., Guilbert J., Harroche A., Leger J. // Arch. Pediatr. — 2007 Sep. — 14 (9). — 1101-10. — Epub. 2007 Jul. 19.
11. Krajewska-Siuda E., Małecka-Tendera E., Krajewski-Siuda K. Influence of different parameters on final height of boys with constitutional delay of growth and puberty // Endokrynol. Diabetol. Chor. Przemiany Materii Wieku Rozw. 2006. — 12 (3). — 159-62.
12. Nathan B.M., Sedlmeyer I.L., Palmert M.R. Impact of body mass index on growth in boys with delayed puberty // J. Pediatr. Endocrinol. Metab. — 2006 Aug. — 19 (8). — 971-7.
13. Han J.C., Balagopal P., Sweeten S., Darmaun D., Mauras N. Evidence for hypermetabolism in boys with constitutional delay of growth and maturation // J. Clin. Endocrinol. Metab. — 2006 Jun. — 91 (6). — 2081-6. — Epub 2006 Mar. 21.
14. Traggiai C., Stanhope R. Delayed puberty // Best Pract. Res. Clin. Endocrinol. Metab. — 2002 Mar. — 16 (1). — 139-51.
15. Sedlmeyer I.L., Palmert M.R. Delayed puberty: analysis of a large case series from an academic center // J. Clin. Endocrinol. Metab. — 2002. — Vol. 87 (4). — P. 1613-1620.
16. Puberty in perinatal HIV-1 infection: a multicentre longitudinal study of 212 children / de Martino M., Tovo P.A., Galli L., Gabiano C., Chiarelli F., Zappa M., Gattinara G.C., Bassetti D., Giacomet V., Chiappini E., Duse M., Garetto S., Caselli D.; Italian Register for HIV infection in Children // AIDS. — 2001 Aug. 17. — 15 (12). — 1527-34.
17. Growth and pubertal development following pediatric heart transplantation / de Broux E., Huot C.H., Chartrand S., Vobecky S., Chartrand C. // Ann. Chir. — 2001 Nov. — 126 (9). — 881-7.
18. Spontaneous and GnRH-provoked gonadotropin secretion and testosterone response to human chorionic gonadotropin in adolescent boys with thalassaemia major and delayed puberty / Soliman A.T., el Zalabany M.M., Ragab M. et al. // J. Trop. Pediatr. — 2000 — Vol. 46 (2). — P. 79-85.