Газета «Новости медицины и фармации» Гастроэнтерология (419) 2012 (тематический номер)
Вернуться к номеру
Місце ГЕРХ у структурі кислотозалежних захворювань та фармакоекономічний аналіз антисекреторної терапії
Авторы: Г.В. Осьодло, Т.В. Куц, М.А. Калашніков, С.М. Прокопчук, О.В. Сапожнікова - Українська військово-медична академія МО України, м. Київ,
Головний військово-медичний клінічний центр «ГВКГ» МО України, м. Київ
Версия для печати
Оптимізація антисекреторної терапії гастроезофагеальної рефлюксної хвороби (ГЕРХ) сьогодні виходить за рамки гастроентерологічної проблеми. В умовах значного поширення захворювання, наявності численних стравохідних і позастравохідних проявів, що різко знижують якість життя (ЯЖ) хворих, особливої актуальності набирає проблема вибору оптимальної лікувальної стратегії серед альтернативних варіантів.
ГЕРХ відноситься до найпоширеніших захворювань органів травлення у розвинених країнах та охоплює 30–40 % дорослої популяції [1, 5, 10]. У нашій країні поширеність цієї хвороби серед цивільного населення досягає 30 % [4], а серед військовослужбовців — 42,4 %. Фармакоекономічний аналіз становить невід’ємну частину процесу курації пацієнта й покликаний забезпечити раціональне використання фінансових ресурсів для досягнення максимальної ефективності й безпечності терапії в поєднанні з якістю надання медичної допомоги. При проведенні фармакоекономічного аналізу враховують витрати, пов’язані з проведенням лікування, а в поняття «вартість» включають 3 основних компоненти — пряму, побічну та нематеріальну вартість [2].
Серед найбільш ефективних антисекреторних препаратів для лікування хворих на ГЕРХ виступають інгібітори протонної помпи (ІПП). Завдяки унікальному механізмові дії інгібітори Н+/К+-АТФази, блокуючи фінальну фазу секреції протонів водню незалежно від виду стимуляції парієтальної клітини є найбільш ефективними кислотоінгібувальними препаратами. Їх ефективність доведена в численних контрольованих багатоцентрових дослідженнях, а молекулярний механізм дії зумовлює низьку частоту побічних ефектів, при цьому підтверджено безпечність ІПП при довготривалому застосуванні. Проте різні групи ІПП відрізняються за своїми фармакокінетичними, фармакодинамічними властивостями та за клінічним ефектом, що залежить від їх хімічної структури [1, 3, 5, 8, 17].
Найбільша швидкість настання антисекреторного ефекту в рабепразолу порівняно з іншими ІПП показана в багатьох клінічних дослідженнях [3, 6, 8, 9, 16], що демонструють найшвидший інгібувальний вплив рабепразолу на секрецію хлоридної кислоти, переважаючи в цьому омепразол, лансопразол і пантопразол. Це зумовлено різним часом перетворення окремих ІПП із неактивної в активну сульфенамідну форму, що спричиняє найскорішу акумуляцію рабепразолу в секреторному канальці парієтальної клітини порівняно з іншими ІПП завдяки найвищому рівню рКа [8, 15].
При лікуванні ГЕРХ важливою характеристикою препарату є здатність пригнічувати кислотопродукцію в перший день застосування. Порівняння антисекреторного ефекту п’яти ІПП (рабепразолу, лансопразолу, пантопразолу, омепразолу й омепразолу МАПС) у перший день їх прийому в стандартній добовій дозі за допомогою езофаго-рН-моніторингу в рандомізованому подвійному сліпому плацебо-контрольованому дослідженні показало переваги рабепразолу поряд з іншими зазначеними препаратами [15].
При виборі препарату важливою характеристикою ІПП є тривалість антисекреторного ефекту. У дослідженні P. Miner Jr. et al. (2003) показано переваги стандартної дози рабепразолу порівняно з омепразолом, лансопразолом та пантопразолом [13]. При дослідженні впливу на шлункову секрецію рабепразолу й езомепразолу в дозі 20 мг було виявлено статистично вірогідну відмінність у більш високій ефективності рабепразолу як у перший день (38,5 проти 19,4 %), так і на п’ятий день прийому (52,8 проти 42,5 %) [18]. Застосування рабепразолу при лікуванні хворих на пептичну виразку, асоційовану з ГЕРХ, викликає не лише зниження кислотопродукуючої функції парієтальними клітинами, а й підсилення синтезу протективних білків слизового бар’єра езофагогастродуоденальної зони [7].
Призначаючи ІПП, необхідно враховувати метаболізм препаратів в організмі хворого. Відомо, що всі блокатори протонної помпи за винятком рабепразолу піддаються окислювальному метаболізму в печінці через ізоензими системи цитохрому CYP 2C19 та CYP 3A4. Наявність генетичного поліморфізму CYP 2C19 у популяції визначає існування швидких, проміжних і повільних метаболізаторів, що передбачає можливість підсиленого метаболізму і швидкого кліренсу препаратів у швидких метаболізаторів. При цьому може відзначатися недостатній ефект на прийом окремих ІПП та виникнути потреба в підвищенні дози препарату [11]. Залежність метаболізму ІПП від ферментних систем CYP 2C19 є такою: омепразол > пантопразол > лансопразол > рабепразол [17]. Отже, елімінація рабепразолу меншою мірою залежить від ізоферментів системи CYP 2C19, завдяки чому антисекреторний ефект препарату є більш передбачуваним, а застосування більш безпечним [14, 17].
Таким чином, із позицій доказової медицини, рабепразол є одним із найбільш ефективних і безпечних препаратів для лікування ГЕРХ. Однак практика показує, що лікарі нерідко замінюють рабепразол на інші ІПП, зокрема на дешевший омепразол. При аналізі літератури нам не зустрічались дослідження з вивчення поширеності та фармакоекономічної ефективності лікування ГЕРХ у військовослужбовців.
Метоюдослідження було вивчення рівня і структури кислотозалежної патології серед військовослужбовців та порівняння ефективності рабепразолу й омепразолу у хворих на ГЕРХ на підставі динаміки клінічної картини, ендоскопічного дослідження стравоходу, внутрішньостравохідного рН-моніторування та фармакоекономічного аналізу.
Матеріал і методи дослідження
Для дослідження захворюваності на хвороби стравоходу вихідним матеріалом служили дані статистичної звітності за період 2001–2010 років (форма 2/мед), внесені в автоматизовану інформаційну систему «Контингент», проаналізовані та узагальнені фахівцями Військово-медичного департаменту Міністерства оборони України. Для уточнення місця ГЕРХ у структурі кислотозалежних захворювань (КЗЗ) серед пацієнтів Головного військово-медичного клінічного центру «ГВКГ» проводився ретроспективний аналіз 4078 діагностичних ФЕГДС, виконаних у клініці гастроентерології протягом 2008–2009 років.
Для проведення фармакоекономічного аналізу різних варіантів антисекреторної терапії гастроезофагеальної рефлюксної хвороби обстежено й проліковано 40 хворих на ГЕРХ ступеня А за Лос-Анджелеською класифікацією (1996 р.) віком від 19 до 47 років. Контрольну групу становили 20 практично здорових осіб, порівнянних за статтю і віком. Діагноз ГЕРХ установлювали на підставі клінічних проявів захворювання, результатів діагностичної ФЕГДС, внутрішньостравохідного рН-моніторування за методикою професора В.М. Чернобрового. Статистичному аналізу піддавались: загальна кількість кислотних гастроезофагеальних рефлюксів (ГЕР), кількість тривалих кислотних ГЕР (> 5 хв), час із внутрішньостравохідним рН < 4, рівень мінімального рН (min pH) та максимального рН (max pH), показники моди рН (Мо рН) й медіани рН (Ме рН). Під час лікування 20 хворих І групи отримували рабепразол 20 мг по 1 капсулі 2 рази на день упродовж 4–8 тижнів із переходом на прийом препарату 20 мг щодня впродовж 4 тижнів після загоєння ерозій, а надалі на підтримуючу дозу препарату 10 мг у режимі «за вимогою». Хворі ІІ групи приймали омепразол 20 мг по 1 капсулі 2 рази на день упродовж 4–8 тижнів із переходом на однократний прийом препарату впродовж 4 тижнів після загоєння ерозій, після чого омепразол 20 мг призначався в режимі «за вимогою».
Для оцінки клінічної та фармакоекономічної ефективності різних схем терапії проводилось вивчення показників якості життя згідно із шкалою MOS SF-36 і розрахунок фармакоекономічних параметрів. При аналізі вартісної ефективності (cost-effectiveness analysis) порівнювались витрати, необхідні для досягнення клінічного ефекту з урахуванням витрат лікувальних систем із рабепразолом та омепразолом. Аналіз корисності витрат (cost-utility analysis) включав порівняння співвідношення вартості витрат із покращенням стану здоров’я хворого для різних варіантів терапії. При цьому інтегральний показник ефективності лікування, що комплексно враховує динаміку клінічних проявів і ЯЖ, обчислювали за формулою А.П. Градова, В.Б. Гриневича [2]:
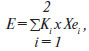
де ei; i = 2 — показник ефективності з балом від 1 до 7; Кi; i = 2 — коефіцієнт значимості (К1 + К2 = 1).
Формула для визначення інтегрального показника ефективності лікування була такою: Е = клінічна ефективність (бали) х 0,7 + ЯЖ х 0,3, де ЯЖ — приріст якості життя обстежених у балах. Основним критерієм ефективності терапії була епітелізація ерозій у дистальному відділі стравоходу. Вартість препаратів в аптечній мережі на момент проведення дослідження становила для рабепразолу (20 мг № 30) 35 грн, омепразолу (20 мг № 30) — 18 грн.
Результати та їх обговорення
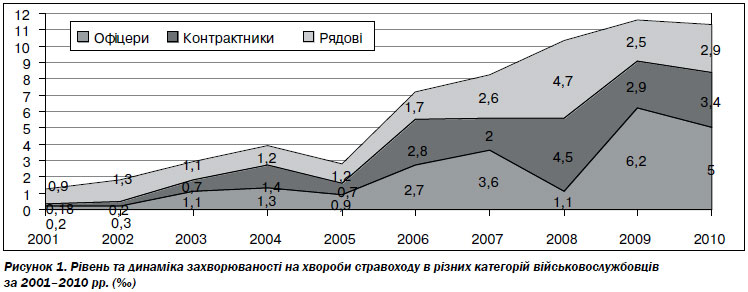
При аналізі структури захворюваності згідно з даними статистичної звітності за 2001–2010 рр. привертають увагу високі темпи росту хвороб стравоходу серед різних категорій військовослужбовців (рис. 1). Так, у 2010 році порівняно з 2005 роком захворюваність на хвороби стравоходу серед офіцерів зросла у 5,6 раза (з 0,9 до 5,0 ‰), серед військовослужбовців контрактної служби — у 4,9 раза (з 0,7 до 3,4 ‰), а серед військовослужбовців строкової служби — у 2,4 раза (з 1,2 до 2,9 ‰). Можна припустити, що це відбувається як за рахунок ГЕРХ, зростання частоти якої спостерігається в розвинених країнах світу, так і кращої діагностики хвороб стравоходу останніми роками.
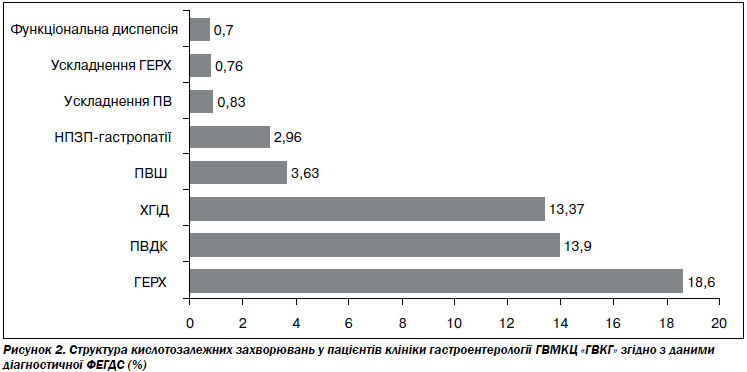
Для вивчення структури КЗЗ та поширеності ГЕРХ серед пацієнтів ГВМКЦ «ГВКГ» проаналізована ретроспективна клінічна оцінка скарг чоловіків із диспептичним синдромом та аналіз 4078 ФЕГДС, які проводилися в клініці гастроентерології протягом 2008–2009 рр. За даними ФЕГДС ендоскопічні ознаки ГЕРХ виявлені у 18,6 % (760 із 4078) хворих, стравохід Барретта — у 0,52 % (21 хворого), виразки стравоходу — у 0,25 % (10 хворих), що відображено на рис. 2. Пептична виразка дванадцятипалої кишки (ПВДК) і шлунка (ПВШ) констатована у 17,5 % (713 із 4078) пацієнтів: ПВДК — у 13,9 % (565 хворих), ПВШ — у 3,63 % (148 хворих), ускладнений перебіг пептичної виразки у вигляді кровотечі й перфорації спостерігався у 0,83 %. Хронічний антральний гастрит і дуоденіт (ХГіД) діагностовано в 13,37 % хворих, НПЗП-асоційовані ерозивні гастропатії — у 2,96 %, а функціональну диспепсію — в 0,7 % пацієнтів.
Для вивчення клінічної ефективності різних варіантів фармакотерапії ГЕРХ та фармакоекономічного аналізу проводилось обстеження й лікування 40 хворих на ГЕРХ військовослужбовців. Під впливом рабепразолу у 12 (60 %) хворих І групи клінічні прояви захворювання — печія і ретростернальний біль зникали чи зменшувалися через добу від початку призначення препарату; у решти (40 %) хворих — відповідно до 3,20 ± 0,45 дня. На фоні застосування омепразолу у хворих ІІ групи зменшення печії та ретростернального болю в першу добу спостерігалось у 3 (15 %) хворих; у решти — до 5,7 ± 1,2 дня. Кращої позитивної динаміки під впливом рабепразолу зазнавали й інші прояви хвороби: швидше зменшувались відрижка, дисфагія, одинофагія, а також позастравохідні прояви у вигляді сухого непродуктивного кашлю та болю в ділянці серця, що спостерігались в окремих пацієнтів.
При цьому відрізнялись показники внутрішньостравохідного рН у групах порівняння. Так, у пацієнтів І групи, які отримували рабепразол, рівень мінімального рН (min pH) на третю добу сягнув 3,62 ± 0,24, Р < 0,001, порівняно з вихідними даними — 1,98 ± 0,14 та даними контрольної групи — 2,63 ± 0,12. У пацієнтів, які приймали омепразол, min pH на третю добу становив 2,85 ± 0,40, Р < 0,05, порівняно з вихідними даними — 2,11 ± 0,25. Кращої позитивної динаміки під впливом рабепразолу зазнавала загальна кількість кислотних ГЕР, що зменшилась із 66,5 ± 7,2 до 4,19 ± 0,51, Р < 0,001, порівняно з контрольною групою — 18,21 ± 3,90 %; при застосуванні омепразолу — із 65,7 ± 6,9 до 28,11 ± 3,10, Р < 0,01. Кількість тривалих кислотних ГЕР (> 5 хв) зменшилась із 3,8 ± 1,3 до 0,62 ± 0,13, Р < 0,05, у групі рабепразолу та із 3,7 ± 1,4 до 0,85 ± 0,13, Р > 0,05, у групі омепразолу порівняно з контрольною групою — 0,33 ± 0,17. Це підтверджує зменшення часу закислення дистальних відділів стравоходу на 3-й день прийому рабепразолу майже до норми та дещо нижчу ефективність омепразолу.
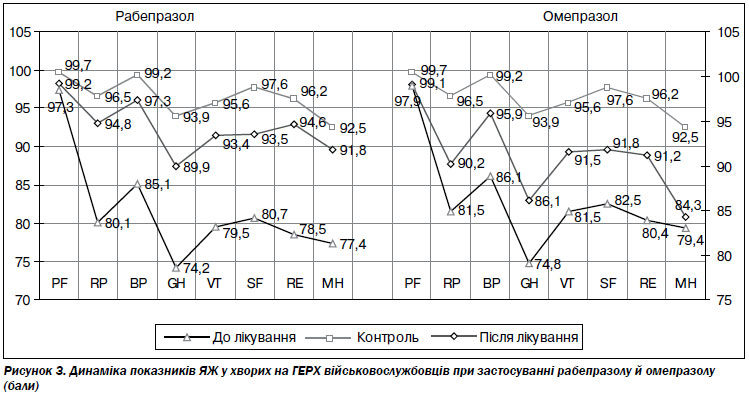
Аналізуючи вплив різних варіантів фармакотерапії на ЯЖ пацієнтів встановлено позитивний вплив рабепразолу та омепразолу на перебіг захворювання. Сумарний показник ЯЖ пацієнтів у групі рабепразолу зріс на 13 балів, а в групі омепразолу — на 8 балів (рис. 3).
Загоєння ерозій у хворих обох груп оцінювали через 2, 4 та 8 тижнів прийому вказаних ІПП. При цьому у І групі пацієнтів, які отримували рабепразол, епітелізацію ерозій констатовано у 17 (85 %) із 20 хворих через 4 тижні, у ІІ групі із 20 хворих ерозії загоїлись у 12 (60 %), Р < 0,05. Через 8 тижнів у решти пацієнтів обох груп відбулася епітелізація ерозій дистального відділу стравоходу. Середні терміни епітелізації ерозій у І групі хворих становили 18,2 ± 6,2 дня, у другій групі — 27,2 ± 8,6 дня, Р < 0,05. Загальна клінічна ефективність у першій групі становила 6,0 бала, у другій групі — 4,2 бала.
При аналізі витрат на різні варіанти антисекреторної терапії ГЕРХ у військовослужбовців складається враження про перевищення вартості лікування у першій групі хворих порівняно з другою за рахунок більш високої ціни рабепразолу порівняно з омепразолом (табл. 1).
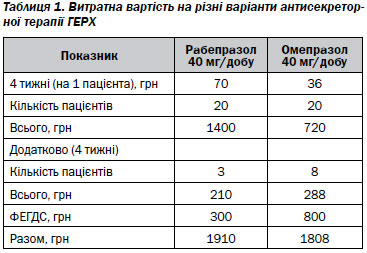
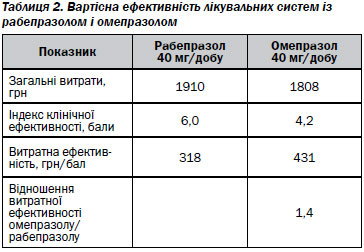
Однак при аналізі вартісної ефективності та корисності витрат лікувальних систем з рабепразолом та омепразолом встановлено вищий в 1,4 раза показник витратної ефективності у групі хворих, які отримували омепразол (табл. 2).
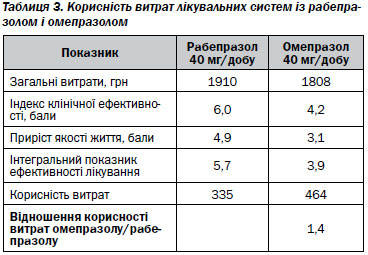
Водночас показано, що корисність витрат на курсове лікування рабепразолом у 1,4 раза перевищує таку при лікуванні омепразолом (табл. 3).
Висновки
1. Статистичний аналіз рівня, структури та динаміки захворюваності хворобами езофагогастродуоденальної зони у військовослужбовців упродовж 2001–2010 рр. свідчить про зростання хвороб стравоходу починаючи з 2006 року. Згідно з результатами діагностичної ФЕГДС виявлено, що домінуючою патологією езофагогастродуоденальної зони на сьогодні є ГЕРХ, яка зустрічається в 18,6 % пацієнтів.
2. Проведені порівняльні дослідження ефективності рабепразолу та омепразолу у військовослужбовців з ГЕРХ ступеня А свідчать про вищу терапевтичну ефективність рабепразолу порівняно з омепразолом як за повнотою та швидкістю купірування клінічної симптоматики (до 3,20 ± 0,45 дня лікування рабепразолом та до 5,7 ± 1,2 дня лікування омепразолом), так і за швидкістю епітелізації дефектів слизової оболонки стравоходу (до 18,2 ± 6,2 дня лікування рабепразолом та до 27,2 ± 8,6 дня лікування омепразолом).
3. При застосуванні рабепразолу, на відміну від омепразолу, спостерігається більш суттєве підвищення мінімального рН у стравоході на третю добу лікування з 1,98 ± 0,12 до 3,62 ± 0,24 та зниження кількості кислих рефлюксів з 66,5 ± 7,2 до 4,19 ± 0,51 за даними багатогодинного рН-моніторування.
4. При застосуванні рабепразолу поруч зі швидшим зменшенням клінічних проявів ГЕРХ та епітелізацією ерозій більш суттєво підвищується якість життя пацієнтів та досягається нижча витратна ефективність та вищий рівень корисності витрат у 1,4 раза порівняно з омепразолом, що підтверджує більшу економічність антисекреторної терапії рабепразолом.
5. Застосування у хворих на ГЕРХ препаратів, найбільш оптимальних з точки зору клініко-економічного аналізу, сприятиме не тільки підвищенню ефективності та якості лікування, але й дозволить уникнути невиправданих бюджетних витрат на лікування.
1. Бабак О.Я. Гастроэзофагеальная рефлюксная болезнь / Бабак О.Я., Фадеенко Г.Д. — К.: Интерфарма, 2000. — 175 с.
2. Градов А.П. Концептуальные основы определения медико-экономической эффективности лечебных процессов / Градов А.П., Гриневич В.Б. // Гедеон Рихтер в СНГ. — 2000. — Выпуск 3. — С. 5-9.
3. Дегтярева И.И. Принципы классификации ингибиторов протонной помпы и место рабепразола в лечении гастроэзофагеальной рефлюксной болезни / Дегтярева И.И., Оседло Г.В., Куц Т.В. и др. // Сучасні аспекти військової медицини. — Київ, 2005. — Випуск 10. — С. 497-504.
4. Острогляд А.В. Перший досвід вивчення епідеміології гастроезофагеальної рефлюксної хвороби в Україні // Сучасна гастроентерологія. — 2006. — № 1. — С. 30-32.
5. Передерий В.Г. Кислотозависимые заболевания / Передерий В.Г., Ткач С.М., Кузенко Ю.Г., Скопиченко С.В.: монография. — К.: ООО «Тиса ЛТД», 2008. — 425 с.
6. Свинцицкий А.С. Применение барола в лечении гастроэзофагеальной рефлюксной болезни / Свинцицкий А.С., Соловьева Г.А., Ревенок Е.В., Кваченюк Е.Л // Сучасна гастроентерологія. — 2007. — № 4. — С. 78-83.
7. Скрипник І.М. Роль резистентності слизового бар’єра верхніх відділів шлунково-кишкового тракту в патогенезі ерозивно-виразкових уражень езофагогастродуоденальної зони у військовослужбовців / Скрипник І.М., Осьодло Г.В. // Сучасна гастроентерологія. — 2011. — № 3. — С. 26-33.
8. Степанов Ю.М. Лечение кислотозависимых заболеваний: современный взгляд на проблему / Степанов Ю.М., Будзак И.Я., Лафтулина А.В., Заиченко Н.Г. // Здоров’я України. — 2005. — № 22 (131). — С. 34-35.
9. Чернобровий В.М. Новітні досягнення у вивченні патогенезу гастроезофагальної рефлюксної хвороби за результатами експрес-гастро-рН-моніторингу / Чернобровий В.М., Заїка С.В., Колісник С.П., Кавка С.О., Морозова О.І. // Міжвід. збірник «Гастроентерологія». — 2007. — Вип. 38. — С. 183-191.
10. Щербинина М.Б. Гастроэзофагеальная рефлюксная болезнь / Щербинина М.Б. — Киев: Медкнига, 2009. — 100 с.
11. Ichizaki T. Review article: cytochrome P450 and the metabolisme of proton pump inhibitors: emphasis on rabeprazole / Ichizaki T., Horai Y. // Aliment. Pharmacol. Ther. — 1999. — Vol. 13. — P. 27-36.
12. Kuipers E. PPI: Are They All The Same? «The art of GORD treatment: Evolution Towards reflection». An interactive Symposium. 9 UEGW. — Amsterdam, 2001. — Abstract Book: 10-11.
13. Miner P. Jr. Gastric acid control with esomeprazole, lansoprazole, omeprazole, pantoprazole, and rabeprazole: a five-way crossover study / Miner P. Jr, Katz P.Q., Chen Y., Sostek M . // Am. J. Gastroenterol. — 2003. — Vol. 98, № 12. — P. 2616-2620.
14. Nielsen G.L., Sorensen H.T., Thulstrup A.M. et al. // Aliment. Pharmacol. Ther. — 1999. — Vol. 13. — P. 1085-1089.
15. Pantoflickova D. Acid inhibition on the first day of dosing; comparison of four proton pump inhibitors / Pantoflickova D., Dorta G., Ravic M et al. // Aliment. Pharmacol. Ther. — 2003. — Vol. 17. — P. 1507-1514.
16. Prakash A. Rabeprazole: Adis New Drug Profile / Prakash A., Faulds D. // Drugs. — 1998. — Vol. 55(2). — P. 261-267.
17. Robinson M. Clinical pharmacology of proton pump inhibitors / Robinson M., Horn G. // Drugs. — 2003. — Vol. 63. — P. 1-15.
18. Warrington S.J. Rabeprazole is more potent than esomeprazole in control of gastric pH in healthy volunteers / Warrington S.J. et al. // Gut. — 2001. — № 49 (suppl. III). — P. 2800.