Газета «Новости медицины и фармации» Гастроэнтерология (434) 2012 (тематический номер)
Вернуться к номеру
Внекишечные проявления у больных неспецифическими воспалительными заболеваниями кишечника
Авторы: Ю.В. Линевский, д.м.н., профессор, К.Ю. Линевская, к.м.н., доцент, К.А. Воронин, аспирант, Донецкий национальный медицинский университет им. М. Горького, Кафедра внутренней медицины им. А.Я. Губергрица, Кафедра внутренней медицины № 2
Рубрики: Гастроэнтерология
Разделы: Справочник специалиста
Версия для печати
Авторы приводят характеристику частоты встречаемости и клинических внекишечных проявлений наиболее распространенных неспецифических воспалительных заболеваний кишечника — болезни Крона, неспецифического язвенного колита, а также схемы медикаментозной коррекции данных заболеваний.
Болезнь Крона, неспецифический язвенный колит, воспаление.
К внекишечным проявлениям (ВКП) у больных неспецифическими воспалительными заболеваниями кишечника (НВЗК) — неспецифическим язвенным колитом (НЯК) и болезнью Крона (БК) относится группа патологических состояний, которые патогенетически связаны с основным патологическим процессом и сопутствуют клиническим проявлениям, обусловленным изменениями в кишечнике [2, 3]. ВКП могут быть связаны и не связаны с активностью воспалительного процесса в кишечнике. В последнем случае они могут быть обусловлены мальабсорбцией или метаболическими изменениями [6]. ВКП определяют течение патологического процесса, качество жизни пациента и особенности лечения. Вместе с тем ВКП нередко трудно отличить от сопутствующих заболеваний. Они могут быть следствием использования некоторых лекарственных средств для лечения НВЗК (медикаментозно-индуцированными). Наличие ВКП в ряде случаев может быть поводом для освидетельствования больных соответствующими узкими специалистами.
Частота встречаемости ВКП по данным различных авторов существенно варьирует: при НЯК от 5–10 до 65 % [21], при БК от 35 до 62 % [22]. Чаще они касаются кожных покровов, суставов, печени, реже нервной системы и психического статуса, почек и др. Выраженность этой патологии может быть различной. Чаще встречаются полиорганные поражения [4].
Поражения кожи при НВЗК могут быть по типу узловой эритемы, гангренозной пиодермии [15], некротизирующего васкулита, синдрома Свита (острого нейтрофильного дерматоза), который характеризуется образованием на коже болезненных эритематозных бляшек и узелков в сочетании с лихорадкой и лейкоцитозом [11, 13]. При БК возможны узелковый панартериит, буллезный эпидермолиз, у больных НЯК везикулопустулезная экзантема. Кожные изменения встречаются чаще у больных НЯК с большей распространенностью, активностью и тяжестью процесса [4]. При НВЗК изменения кожи могут быть дефицитно-метаболического характера на почве недостаточности витаминов, микроэлементов и других питательных веществ.
Поражение слизистой полости рта чаще встречается при БК в виде афт. Могут иметь место линейные язвы в виде трещин с плотными краями, эритематозные бляшки, отек и язвы губ. При гистологическом исследовании биоптатов из пораженных участков слизистой оболочки полости рта могут выявляться гранулемы.
Вовлечение в процесс печени и желчевыводящих путей встречается чаще при НЯК, чем при БК [1]. Чаще выявляется стеатоз печени. Он, в частности, может быть связан с синдромом мальабсорбции, парентеральным питанием, использованием глюкокортикостероидных препаратов. Возможны неалкогольный стеатогепатит [5], существенно реже гранулематоз печени, аутоиммунный гепатит (АГ), первичный склерозирующий холангит (ПСХ) (чаще при НЯК), первичный билиарный цирроз печени (ПБЦ) и совсем редко аденокарцинома желчных протоков (в основном при НЯК). Образование гранулем в печени может быть связано с использованием салазосульфопиридина [1].
В целом аутоиммунные заболевания печени (АГ, ПБЦ, ПСХ) встречаются у 7,5–12,8 % больных НВЗК [4].
Частой патологией желчевыводящих путей при БК является желчнокаменная болезнь [9], которая обычно формируется в связи с дефицитом содержания в желчи желчных кислот на почве их потери при диарее и недостаточной реабсорбции при вовлечении в процесс подвздошной кишки. При этом холестерин желчи не может удерживаться в растворенном состоянии и образуются холестериновые камни.
Поражение суставов имеет место не менее чем у 1/3 больных НВЗК [4]. Возможны периферические артриты, сакроилеит, анкилозирующий спондилоартрит — болезнь Бехтерева (чаще у мужчин), артралгии [7], остеопороз [19].
У больных НВЗК предложено выделять два типа артритов [20]. Артриты 1-го типа характеризуются поражением менее 5 преимущественно крупных суставов нижних конечностей. При этом отмечается четкая корелляция с активностью и распространенностью процесса в кишечнике. Их длительность в основном до 5 недель. Возможно рецидивирование при последующих обострениях. Этот тип артритов чаще ассоциируется с HLA-DRB1* 103, HLAB*27 и HLAB*35. Артриты 2-го типа характеризуются симметричным поражением более 5 мелких суставов. Они не связаны с обострением НВЗК и продолжаются от нескольких месяцев до нескольких лет. Последний тип артритов чаще ассоциируется с HLA-B* и геном А MHC класса I, который является не классическим HLA-геном и находится в 6-й хромосоме рядом с HLA-B.
Артриты при НВЗК могут сочетаться с поражением сухожилий в месте их прикрепления к кости (ахиллово, связки надколенника) и не приводят к деформации и деструкции суставов [8]. При БК с толстокишечной локализацией поражение суставов встречается чаще, чем при БК с изолированным поражением тонкой кишки [4].
Обнаружена более частая высеваемость из кала и в большем количестве условно-патогенных микроорганизмов типа Enterobacter, Staphylococcus, Klebsiella, Proteus у больных НЯК с суставным синдромом, чем у больных НЯК без ВКП и здоровых [4], что может модифицировать проницаемость слизистого барьера толстой кишки с повышением антигенной нагрузки и изменять местный иммунный ответ [1, 20].
Поражение нервной системы наблюдается у 1/5 больных [4] и чаще касается центральной нервной системы. Изменение периферической нервной системы по типу нейропатии чаще с нарушением чувствительности встречается в 3 раза реже и в основном наблюдается при БК. Относительно редко поражения центральной и периферической нервной системы могут сочетаться.
Электроэнцефалография констатирует изменение электрической активности в виде дезорганизации a-активности или периодов амплитудной асимметрии [4].
Клиническая манифестация патологии нервной системы больных НЯК констатирована А.Э. Дорофеевым [4] по типу дисметаболической энцефалопатии (10,6 %), энцефалита (2,8 %) или ишемических инсультов на почве тромбоза мозговых артерий (1,1 %), который расценивали как проявление антифосфолипидного синдрома.
Нарушение психоэмоционального статуса в основном в виде тревожности и депрессии чаще встречается при НВЗК, чем в общей популяции [9].
Поражение глаз встречается примерно у 4–10 % больных НВЗК [1], в основном по типу эписклерита, ирита, иридоциклита, кератита. Они чаще исчезают по мере наступления ремиссии [4].
Поражение сердца отмечается у каждого десятого больного НЯК [4], чаще по типу метаболической и реже — дилатационной кардиомиопатии. Редко возможно вовлечение в процесс перикарда, в основном по типу адгезивного перикардита [4].
В числе прочих ВКП — васкулиты, гломерулонефрит, анемия, амилоидоз, мочекаменная болезнь (МКБ), тромбозы и эмболии [18] и др.
МКБ с формированием оксалатных конкрементов наблюдается примерно у 10 % пациентов с БК, преимущественно с поражением терминального отдела подвздошной кишки. Это обусловлено повышенной резорбцией оксалатов в кишечнике в сочетании с синдромом мальабсорбции. В норме оксалаты пищи связываются в просвете кишечника с кальцием с последующим выделением с калом в виде нерастворимого оксалата кальция. У пациентов с БК при стеаторее в толстую кишку попадает избыточное количество жирных кислот, которые связывают кальций. В связи с этим увеличивается всасывание в кишечнике свободных оксалатов.
Количество ВКП у больных НВЗК чаще возрастает по мере увеличения распространенности процесса в кишечнике.
Целесообразно дифференцировать ВКП, связанные в большей или меньшей степени с обострением и активностью НВЗК (узловатая эритема, кожные васкулиты, артриты, артралгии, миокардиты, перикардиты, афты и язвы на слизистой рта, гангренозная пиодермия) и не связанные (дилатационная кардиомиопатия, ПБЦ, неалкогольный стеатогепатит, ПСХ) или мало связанные со степенью активностью НВЗК (артропатии, дефицитные поражения кожи, неалкогольный стеатогепатит, метаболическая кардиомиопатия).
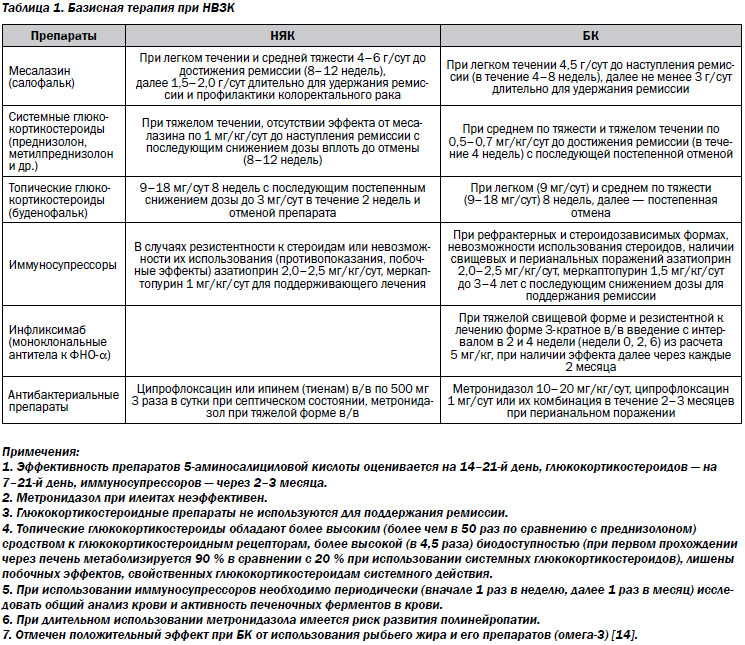
Лечение, показанное при активации НВЗК (табл. 1), способствует уменьшению выраженности или устранению ВКП, связанных с обострением и степенью активности НЯК или БК [10, 16].
Для оптимизации устранения ВКП у больных с НВЗК целесообразно увеличивать дозу месалазина (салофалька) на 30–50 % и для увеличения его доступности не менее 25 % суточной дозы вводить ректально (свечи, пена, клизмы), с целью поддержания постоянной концентрации препаратов в крови отдавать предпочтение высокодозированным стикерам с гранулами месалазина (салофалька) [4,12].
При использовании глюкокортикостероидных препаратов у больных с ВКП следует отдавать предпочтение формам системного действия, так как топические глюкокортикоидные препараты для внутреннего использования действуют в основном локально в кишечнике (конечный отдел подвздошной кишки и правая половина толстой кишки), и только 10 % от принятой дозы оказывает системное действие. Впрочем, при воспалительных поражениях кожи и глаз может быть эффективным местное использование глюкокортикостероидов.
Для устранения ВКП, не связанных или мало связанных с активностью НЯК и БК, следует назначать лечение, показанное при соответствующих патологических состояниях.
1. Адлер Г. Болезнь Крона и язвенный колит. — М.: Гэотар Медицина, 2001. — 500 с.
2. Белоусова Е.А. Язвенный колит и болезнь Крона. — Тверь: ООО «Изд-во «Триада», 2002. — 128 с.
3. Бойко Т.И. Внекишечные проявления воспалительных заболеваний кишечника // Новости медицины и фармации. — 2010. — 18 (341).
4. Дорофеев А.Э. Внекишечные проявления у больных воспалительными заболеваниями кишечника // Заболевания кишечника / Под ред. А.Э. Дорофеева, Т.Д. Звягинцевой, Н.В. Харченко. — Донецк, 2010. — С. 254-275.
5. Звягинцева Т.Д., Глущенко С.В. Внекишечные проявления неспецифического язвенного колита: поражения печени и методы коррекции // Ліки України. — 2011. — № 3 (149). — С. 76-80.
6. Златкина А.Р. Внекишечные проявления воспалительных заболеваний кишечника // Рос. журн. гастроэнтерол., гепатол., колопроктол. — 1998. — № 6. — С. 58-63.
7. Крылов А.А., Козлович И.В., Столов С.В. Внекишечные проявления неспецифического язвенного колита // Тер. арх. — 1993. — № 3. — С. 80-82.
8. Кушнир И.Э. Внекишечные проявления хронических воспалительных заболеваний кишечника // Здоровья України. — 2007. — № 7 (1). — С. 64-67.
9. Неспецифические воспалительные заболевания кишечника: глобальные перспективы // Ліки України. — 2010. — № 7 (143). — С. 22-28.
10. Неспецифические воспалительные заболевания кишечника / Под ред. Г.И. Воробьева, И.А Халифа. — М.: Миклош, 2008. — 400 с.
11. Румянцев В.Г. Язвенный колит: Руководство для врачей. — М.: ООО «Медицинское информационное агентство», 2009. — 424 с.
12. Ситкин С.И. Возможности повышения эффективности терапии и комплайенса у пациентов с воспалительными заболеваниями кишечника с помощью инновационных препаратов перорального месалазина // Гастроэнтерология Санкт-Петербурга. — 2011. — № 1. — С. 2-5.
13. Cohnen P.R. Sweet’s syndrome — a comprehensive review of an acute febrile neutrophilic dermatosis // Orphanet J. Rare Dis. — 2007. — V. 2. — P. 34.
14. Feagan B.G., Sanborn W.J., Mittmann V. et al. Omega-3 free fatty acids for the maintenance of remission in Chron’s disease // Cochrane Database Syst. Rev. — 2009. — V. 1. — CD006320.
15. Freeman H.J. Erythema nodosum and pyoderma gangrenosum in 50 patients with Chron’s disease // Can. J. Gastroenterol. — 2005. — V. 19. — Р. 603-605.
16. Gary R., Steppen B., William J. Лечение болезни Крона у взрослых // Am. J. Gastroenterol. — 2009. — V. 104. — P. 465-483.
17. Nguyen G.C., Sam J. Rising prevalence of venous thromboembolism and its impact an mortality among hospitalized inflammatory bowel disease patients // Am. J. Gastroenterol. — 2007. — V. 102. — P. 174-186.
18. Orchard T.R., Holt H., Bradbury L. et al. The prevalence, clinical features and association of HLA-B27 in sacroiliitis associated with established Chron’s disease // Abiment. Pharmacol. Ther. — 2009. — V. 29. — P. 193-197.
19. Reinshagen M. Osteoporosis in inflammatory bowel disease // Journal of Chron’s and colitis. — 2008. — V. 2. — P. 202-207.
20. Rothfuss K.S., Strange E.F., Herrlinger K.R. Extraintestinal manifestations and complications in inflammatory bowel diseases // World J. Gastroenterol. — 2006. — Vol. 14. — 12 (30). — P. 4819-4831.
21. Sartor R.B., Sandborn W.J. Kirsner’s inflammatory bowel disease. — London: Saundrs, 2004. — 754 p.
22. Satsangi J., Satherland L.R. Inflammatory Bowel Disease. — Elsevier, 2003. — 792 p.