Газета «Новости медицины и фармации» Гастроэнтерология (446) 2013 (тематический номер)
Вернуться к номеру
Диспепсія Уніфікований клінічний протокол первинної медичної допомоги
Рубрики: Гастроэнтерология
Разделы: Руководства
Версия для печати
Перелік скорочень, що використовуються в протоколі
ГЕРХ — Гастроезофагеальна рефлюксна хвороба
ГК — Глюкокортикостероїди
ДПК — Дванадцятипала кишка
ЕГДС — Езофагогастродуоденоскопія
ІВМТ — Схема лікування, яка включає інгібітор протонної помпи, вісмуту субцитрат, метронідазол, тетрациклін
ІКА — Схема лікування, яка включає інгібітор протонної помпи, кларитроміцин, амоксицилін
ІКМ — Схема лікування, яка включає інгібітор протонної помпи, кларитроміцин, метронідазол
ІПП — Інгібітор протонної помпи
КТ — Комп’ютерна томографія
НПЗЗ — Нестероїдні протизапальні засоби
H.рylori — Helicobacter рylori
СПК — Синдром подразненого кишечника
ЦНС — Центральна нервова система
ф. 025/о — Медична карта амбулаторного хворого (форма 025/о), затверджена наказом МОЗ України від 27.12.1999 № 302 «Про затвердження форм облікової статистичної документації, що використовується в поліклініках (амбулаторіях)»
А. Загальна частина
А.1. Паспортна частина
А.1.1. Діагноз: диспепсія.
А.1.2. Шифр згідно з МКХ-10: К30.
А.1.3. Потенційні користувачі: лікарі загальної практики — сімейні лікарі, дільничні терапевти.
А.1.4. Мета протоколу: надання первинної медичної допомоги пацієнтам старше 18 років з диспепсією.
А.1.5. Дата складання протоколу: 2012 рік.
А.1.6. Дата перегляду протоколу: 2015 рік.
А.1.7. Список та контактна інформація осіб, які брали участь у розробці протоколу.
Хобзей М.К., директор Департаменту лікувально-профілактичної допомоги МОЗ України, голова робочої групи;
Харченко Н.В., головний позаштатний спеціаліст МОЗ України зі спеціальності «гастроентерологія», чл.-кор. Національної академії медичних наук України, професор, д.м.н., завідувач кафедри гастроентерології, дієтології та ендоскопії Національної медичної академії післядипломної освіти ім. П.Л. Шупика, заступник голови робочої групи з клінічних питань;
Ліщишина О.М., директор Департаменту стандартизації медичних послуг Державного підприємства «Державний експертний центр МОЗ України», к.м.н., заступник голови робочої групи з методології;
Веждел М.І., магістр медицини Державного вищого навчального закладу «Ужгородський національний університет», лікар загальної практики — сімейний лікар;
Воробець М.Ю., магістр медицини Державного вищого навчального закладу «Ужгородський національний університет», лікар загальної практики — сімейний лікар;
Горбенко Г.В., лікар загальної практики — сімейний лікар Житомирської центральної районної лікарні;
Дебрецені К.О., аспірант кафедри терапії та сімейної медицини факультету післядипломної освіти Державного вищого навчального закладу «Ужгородський національний університет», магістр медицини, лікар загальної практики — сімейний лікар;
Колесник П.О., завідувач курсу сімейної медицини, доцент кафедри терапії та сімейної медицини факультету післядипломної освіти Державного вищого навчального закладу «Ужгородський національний університет», к.м.н.;
Корендович В.С., завідувач відділення гастроентерології Житомирської обласної клінічної лікарні ім. О.Ф. Горбачевського, головний гастроентеролог Управління охорони здоров’я Житомирської обласної державної адміністрації;
Куцин О.О., магістр медицини Державного вищого навчального закладу «Ужгородський національний університет», лікар загальної практики — сімейний лікар;
Матюха Л.Ф., головний позаштатний спеціаліст МОЗ України — координатор груп спеціальності «загальна практика — сімейна медицина», доцент кафедри загальної практики — сімейної медицини Національної медичної академії післядипломної освіти ім. П.Л. Шупика, д.м.н.;
Михалко Я.О., аспірант кафедри терапії та сімейної медицини факультету післядипломної освіти Державного вищого навчального закладу «Ужгородський національний університет», лікар загальної практики — сімейний лікар;
Нікішаєв В.І., головний позаштатний спеціаліст МОЗ України зі спеціальності «Ендоскопія», завідувач відділення ендоскопічної діагностики і малоінвазивної хірургії Київської міської клінічної лікарні швидкої медичної допомоги, головний науковий співробітник Українського науково-практичного центру екстреної медичної допомоги та медицини катастроф, д.м.н.;
Парій В.Д., професор кафедри менеджменту охорони здоров’я Національного медичного університету ім. О.О. Богомольця, медичний директор клініки «Оберіг», д.м.н.;
Поліщук В.Т., завідувач хірургічного центру Житомирської обласної клінічної лікарні ім. О.Ф. Горбачевського;
Ростока-Резнікова М.В., аспірант кафедри пульмонології та фтизіатрії з курсами інфекційних хвороб та дерматовенерології факультету післядипломної освіти Державного вищого навчального закладу «Ужгородський національний університет»;
Скуртов А.М., завідувач кардіоаритмологічного центру Житомирської обласної клінічної лікарні ім. О.Ф. Горбачевського;
Чемет О.А., головний фахівець Головного управління охорони здоров’я Закарпатської обласної державної адміністрації, головний терапевт Головного управління охорони здоров’я Закарпатської обласної державної адміністрації;
Чопей І.В., завідувач кафедри терапії та сімейної медицини факультету післядипломної освіти Державного вищого навчального закладу «Ужгородський національний університет», професор, д.м.н.;
Чопей К.І., асистент кафедри терапії та сімейної медицини факультету післядипломної освіти Державного вищого навчального закладу «Ужгородський національний університет»;
Швець О.В., головний позаштатний спеціаліст МОЗ України зі спеціальності «Дієтологія», директор Державного підприємства «Державний науково-дослідний центр з проблем гігієни харчування МОЗ України», доцент кафедри внутрішньої медицини № 1 Національного медичного університету ім. О.О. Богомольця, к.м.н.;
Щербиніна М.Б., заступник директора Державної установи «Інститут гастроентерології АМН України», д.м.н., професор
За методичної підтримки та експертизи
Степаненко А.В., консультант Державного підприємства «Державний експертний центр МОЗ України», радник Міністра охорони здоров’я, д.м.н., професор;
Шилкіна О.О., начальник відділу методичного забезпечення нових технологій в охороні здоров’я Департаменту стандартизації медичних послуг Державного підприємства «Державний експертний центр МОЗ України»;
Кравець О.М., начальник відділу доказової медицини Департаменту стандартизації медичних послуг Державного підприємства «Державний експертний центр МОЗ України»;
Горох Є.Л., начальник відділу якості медичної допомоги та інформаційних технологій Департаменту стандартизації медичних послуг Державного підприємства «Державний експертний центр МОЗ України», к.техн.н.
Адреса для листування: Департамент стандартизації медичних послуг Державного підприємства «Державний експертний центр МОЗ України», м. Київ. Електронна адреса: omlstand@gmail.com
Електронну версію документа можна завантажити на офіційному сайті Міністерства охорони здоров’я: http://www.moz.gov.ua та http://www.pharma-center.kiev.ua/view/b_smd
Рецензенти
Свінцицький А.С., проректор з науково-педагогічної, лікувальної роботи та післядипломної освіти Національного медичного університету ім. О.О. Богомольця, завідувач кафедри внутрішньої медицини № 3, д.м.н., професор;
Лисенко Г.І., Директор Інституту сімейної медицини Національної медичної академії післядипломної освіти ім. П.Л. Шупика, д.м.н., професор.
А.1.8. Коротка епідеміологічна інформація
Диспептичні розлади належать до найбільш поширених гастроентерологічних скарг. У США та Великобританії диспептичні скарги спостерігаються у 26 та 41 % населення відповідно.
У 3 % пацієнтів, які вперше звернулися за медичною допомогою, основна скарга — диспепсія. За результатами опитування, лише 25 % пацієнтів з диспепсією звертаються до лікаря. Функціональні розлади шлунка як самостійна нозологічна форма частіше зустрічаються у чоловіків молодого віку, складаючи від 1,5 до 58,8 % випадків захворювання серед гастродуоденальної патології в осіб молодого віку. Розбіжність даних про частоту функціональних розладів шлунка відображає різні погляди авторів на сутність захворювання, а також рівень проведеного обстеження, що не дозволяє розмежувати функціональні розлади шлунка від інших захворювань гастродуоденальної системи (хронічного гастриту, дуоденіту). Порушення різних функцій шлунка можна виявити практично у кожного пацієнта з різноманітними захворюваннями шлунково-кишкового тракту, однак вони рідко перебігають самостійно і, як правило, не діагностуються [5].
На сьогодні в Україні поширеність функціональної диспепсії сягає 30–40 %, однак реальна кількість пацієнтів може бути значно більшою, оскільки значна частина населення з подібними скаргами до лікаря не звертається, а у звітах лікарів первинної медичної допомоги з диспансерної патології домінує діагноз «хронічний гастрит», який є неправомірним без гістологічного дослідження гастробіоптатів, чого здебільшого не проводиться. Отже, слід очікувати, що поширеність диспепсії в Україні значно перевищує дані офіційної статистики. Приблизно 50 % пацієнтів практикують самолікування, у більшості випадків користуючись порадами фармацевта місцевої аптеки, і лише один з чотирьох пацієнтів звертається за консультацією до лікаря.
А.2. Загальна частина
Діагноз «функціональна диспепсія» рекомендується застосовувати для визначення захворювання неорганічної природи, що перебігає з типовим синдромом диспептичних скарг (епігастральний біль, раннє насичення, відчуття переповнення після їжі, епігастральна печія), які турбують пацієнта не менше, ніж 12 тижнів (не обов’язково послідовних) протягом останніх 6 місяців, і яка не є проявом органічної патології, що могла б спричинити вказані диспептичні симптоми.
А.2.1. Для установ, що надають первинну медичну допомогу
1. Первинна профілактика
Положення протоколу
До заходів первинної профілактики відносяться рекомендації щодо способу життя і дієти та певні психологічні настанови:
1.1. Збалансоване харчування, корекція маси тіла, уникнення переїдання.
1.2. Уникнення факторів, які провокують порушення травлення: паління, надмірне вживання алкоголю, шоколаду, надмірне вживання жирної, гострої, незвичної їжі, кави, чаю.
1.3. Уникнення стресових ситуацій у житті.
Обґрунтування
На сьогодні не існує переконливих доказів, які підтверджують ефективність рекомендацій щодо ролі дієти, психотерапії і способу життя при лікуванні функціональної диспепсії, але, на думку експертів, вони мають входити до завдань загального цільового консультування пацієнтів сімейним лікарем.
Необхідні дії лікаря
Обов’язкові методи первинної профілактики:
Відсутні.
Бажані методи первинної профілактики:
Надати Інформаційний листок для пацієнтів (див. Додаток № 1), в якому подані рекомендацій щодо здорового способу життя і дієти.
2. Діагностика
Положення протоколу
2.1. Збір анамнезу.
2.2. Лабораторна діагностика.
2.3. Фізикальне обстеження.
2.4. Консультації спеціалістів: гастроентеролога, психотерапевта (за показаннями).
Обґрунтування
Доведено, що неінвазивне тестування на наявність H.рylori з подальшим лікуванням є так само ефективним, як і проведення ендоскопії, для визначення тактики ведення пацієнтів з функціональною диспепсією при відсутності тривожних ознак і сумі балів до 5 за шкалою обтяжуючих факторів.
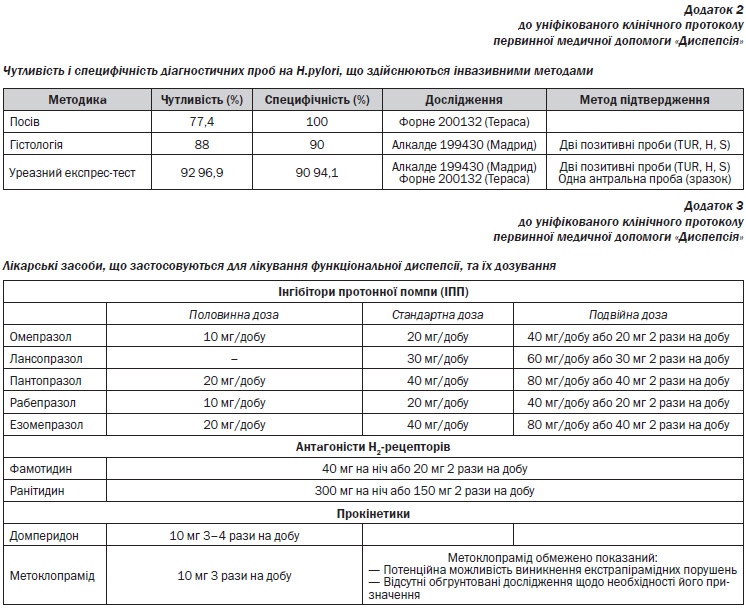
Для попередньої діагностики наявності H.рylori у пацієнтів рекомендується провести С-сечовинний дихальний тест, дихальний хелік-тест або каловий антигенний тест. Застосування менш точних серологічних тестів у клінічних умовах також можливе в рамках стратегії, що передбачає неінвазивне тестування та лікування.
Для визначення ефективності ерадикації бактерії H.рylori рекомендується провести С-сечовинний дихальний, хелік-тест або каловий антигенний тест.
Існують дослідження, які доводять, що диспепсія є значно поширенішим захворюванням на відміну від диспептичного синдрому, спричиненого органічними захворюваннями, тому для більшості пацієнтів у віці молодше 35 для чоловіків, молодше 45 для жінок (даний віковий ліміт для проведення ендоскопії доцільно запровадити, враховуючи епідеміологічну ситуацію щодо раку шлунка в Україні) за відсутності тривожних ознак і обтяжуючих факторів немає необхідності у проведенні ендоскопічного дослідження. Існують докази, які вказують, що повторне або інвазивне дослідження з метою виявлення органічних причин прояву симптомів може бути не тільки зайвим, а й дати суперечливі результати.
Необхідні дії лікаря
Обов’язкові методи діагностики:
Особливості збору анамнезу:
1. Оцінити типові симптоми функціональної диспепсії.
2. Оцінити наявність тривожних симптомів або симптомів «червоних прапорців».
3. Оцінити симптоми та фактори ризику інших проявів органічної патології стравоходу (ГЕРХ) та шлунка (виразки, раку шлунка, гастриту тощо), диспепсії, індукованої прийомом медикаментів, інших функціональних захворювань шлунково-кишкового тракту (СПК, аерофагія, функціональне блювання тощо).
Лабораторні методи обстеження:
1. Загальний аналіз крові.
2. Аналіз калу на приховану кров (при підозрі на шлунково-кишкову кровотечу).
3. Скринінговий метод діагностики інфекції H.рylori:
3.1. Каловий антигенний тест.
3.2. Серологічне дослідження.
3.3. С-сечовинний дихальний тест.
3.4. Дихальний хелік-тест.
Інструментальне обстеження:
Направити на ЕГДС, обов’язкове для чоловіків старше 35 років, жінок старше 45 років та/або за наявності у пацієнта тривожних симптомів («червоних прапорців»). У пацієнтів молодого віку з коротким анамнезом без тривожних симптомів проведення ЕГДС не обов’язкове.
Консультації спеціалістів:
Направити на консультацію до гастроентеролога при виявленні тривожних симптомів (симптомів «червоних прапорців»).
3. Методи лікування
Положення протоколу
3.1. Немедикаментозне лікування
3.1.1. Дотримання режиму праці та відпочинку.
3.1.2. Дієта.
3.1.3. Психологічна корекція.
3.2. Медикаментозне лікування
3.2.1. Ерадикаційна антигелікобактерна терапія за наявності Н.pylori 7–10–14 денними курсами залежно від схеми.
3.2.2. Симптоматичне лікування.
Обґрунтування
Відсутні переконливі докази, які підтверджують ефективність рекомендацій щодо ролі дієти, психотерапії і способу життя при лікуванні функціональної диспепсії, але, на думку експертів, вони мають входити до завдань загального цільового консультування пацієнтів сімейним лікарем.
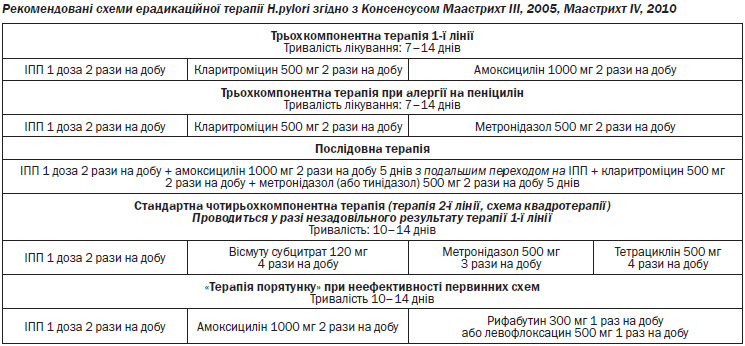
Схеми ерадикаційної терапії, рекомендовані до застосування Міжнародним консенсусом Маастрихт ІІІ, Маастрихт ІV, мають високу ефективність.
Доведено, що подовження тривалості стандартних схем ерадикаційної терапії до 10–14 днів, а також застосування послідовної терапії призводить до вірогідно більш високого відсотка успішної ерадикації, однак може супроводжуватись збільшенням частоти побічних ефектів медикаментозної терапії.
Необхідні дії лікаря
Обов’язкові методи лікування:
1. Надати загальні рекомендації щодо режиму праці та відпочинку, дієти.
2. Провести ерадикаційну антигелікобактерну терапію однією із схем першої лінії (трьохкомпонентна терапія) протягом 7–10–14 днів або послідовну терапію протягом 10 днів за наявності H.рylori. У разі неефективності вказаних вище схем рекомендовано застосування чотирьохкомпонентної схеми протягом 10–14 днів або послідовної терапії, якщо вона не застосовувалась в терапії першої лінії. В разі неефективності вищезазначених схем — «терапія порятунку».
3. Призначити ІПП та/або стимулятори перистальтики (зважаючи на клінічний варіант диспепсії) протягом 4 тижнів при негелікобактерній диспепсії з подальшою оцінкою стану пацієнта.
4. Симптоматичне лікування за необхідності.
Бажані методи лікування:
Проведення роз’яснювальної роботи з пацієнтом щодо суті його захворювання з акцентуванням уваги на тому, що зміни з боку органів ШКТ мають функціональний характер.
4. Подальше спостереження
Положення протоколу
4.1. Пацієнти з функціональною диспепсією не потребують диспансеризації.
4.2. Заходи вторинної профілактики:
4.2.1. Інформувати пацієнта про доцільність повторного звернення та обстеження при нових симптомах.
4.2.2. Рекомендувати уникати порушень режиму харчування, паління, надмірного вживання жирної, гострої, незвичної їжі, кави, чаю.
4.2.3. Рекомендувати уникати стресових ситуацій.
Обґрунтування
Відсутні докази щодо доцільності диспансеризації пацієнтів з функціональною диспепсією.
Необхідні дії лікаря
Обов’язкові:
Проводити опитування пацієнта при повторних візитах щодо наявності тривожних симптомів (симптомів «червоних прапорців»), оцінка обтяжуючих факторів і вирішення питання про доцільність його обстеження в закладах, які надають вторинну (спеціалізовану) медичну допомогу.
А.3. Етапи діагностики і лікування
А.3.1. Загальний алгоритм діагностики та диференційної діагностики
Діагностика функціональної диспепсії
Діагностичні критерії функціональної диспепсії (Римські критерії III):
1. Одна або декілька скарг, якщо вони активні протягом останніх 3 місяців перебігу захворювання щонайменше 6 місяців:
1.1. Неприємне постпрандіальне переповнення.
1.2. Швидке перенасичення.
1.3. Епігастральний біль.
1.4. Епігастральна печія.
2. Брак даних щодо органічної патології, в т.ч. результатів верхньої ендоскопії, які могли б пояснити генез скарг.
Встановлення робочого діагнозу диспепсії найбільш доцільне для більшості пацієнтів з диспептичними проявами, у яких відсутні тривожні ознаки (табл. 1) та обтяжуючі фактори (табл. 2), з негативними результатами початкових обстежень.
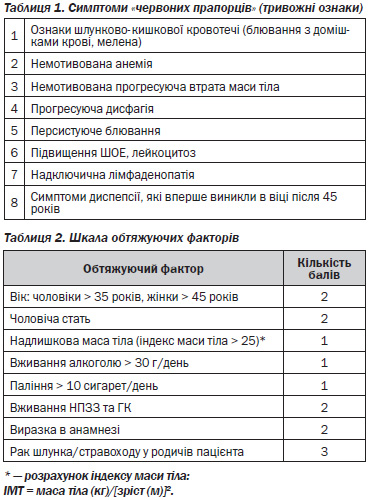
За наявності у пацієнта з диспептичним синдромом одного або декількох з наведених вище симптомів йому обов’язково рекомендується проведення ендоскопічного обстеження з гастробіопсією (при необхідності) та гістологічним дослідженням гастробіоптатів, оскільки функціональний характер диспепсії є сумнівним і свідчить про наявність органічної природи синдрому.
Якщо сума балів за шкалою обтяжуючих факторів перебільшує 5, пацієнту з диспепсією рекомендується проведення ендоскопічного обстеження з гастробіопсією та гістологічним дослідженням гастробіоптатів.
Діагноз «диспепсія»: при визначенні захворювання вперше рекомендовано встановлювати діагноз «недосліджена диспепсія». Після встановлення діагнозу захворювання визначається як «функціональна диспепсія» та згідно з Римськими критеріями ІІІ може розподілятися на «постпрандіальний дистрес-синдром» (який перебігає з переважанням симптомів гастростазу) та «синдром епігастрального болю» (який характеризується переважанням больової симптоматики), що може мати значення для диференційованого призначення патогенетичної терапії.
Диференціальна діагностика
Виявлення у пацієнта тривожних симптомів, або симптомів «червоних прапорців», до яких належать дисфагія, блювання з домішками крові, мелена, лихоманка, немотивоване схуднення, анемія, лейкоцитоз, підвищення ШОЕ, ставить під сумнів діагноз функціональної диспепсії і вказує на наявність диспептичного синдрому як прояву органічної патології шлунка (виразки, раку шлунка, гастриту тощо).
Характерними типовими симптомами ГЕРХ є печія та відрижка кислим (регургітація). Пацієнти, в яких симптоми з’являються з частотою 2 рази на тиждень протягом 4–8 тижнів та більше, повинні розглядатись як ті, що мають ГЕРХ. Для підтвердження діагнозу застосовують тест з ІПП, ЕГДС та результати 24-годинного стравохідного рН-моніторингу.
Диспепсію часто доводиться диференціювати з іншими функціональними захворюваннями шлунково-кишкового тракту: СПК, аерофагія, функціональне блювання тощо. СПК проявляється болями в животі, які зникають після дефекації, і супроводжується метеоризмом, проносами, закрепами, відчуттям неповного спорожнення кишечника. Аерофагія визначається як повторна відрижка, обумовлена заковтуванням повітря, що викликає дискомфорт, і відзначається впродовж не менше ніж 12 тижнів протягом року. Діагноз ставиться на підставі анамнезу та об’єктивного підтвердження наявності підвищеного заковтування повітря. Пацієнти з аерофагією потребують обов’язкової консультації психіатра для виключення депресії і підвищеної тривоги. Функціональне блювання діагностується тільки після ретельного обстеження пацієнта з проведенням гастродуоденоскопії, рентгенологічного дослідження ДПК і тонкої кишки, КТ, визначенням вмісту електролітів, оцінки евакуаторної функції шлунка, а також після ретельного вивчення стану ЦНС.
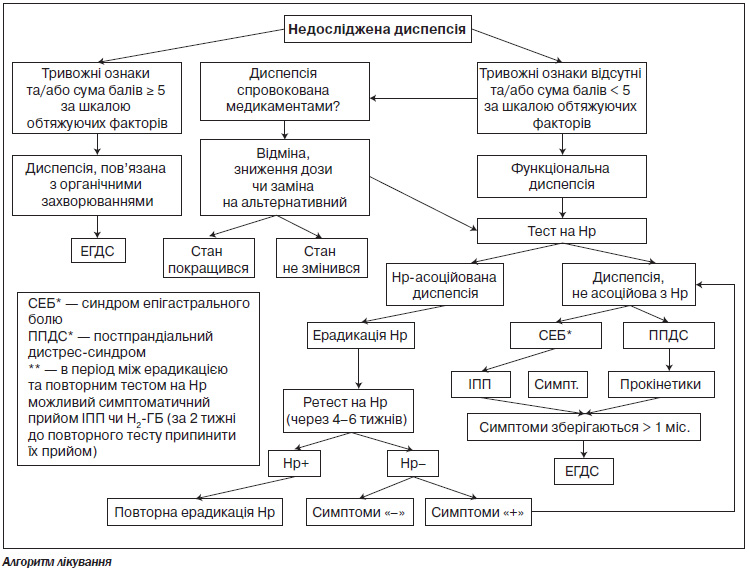
А.3.2. Алгоритм лікування
А.3.3. Алгоритм медикаментозного лікування
Крім класичних схем трьох- та чотирьохкомпонентної терапії для лікування диспепсії, асоційованої з Н.рylori, описані також альтернативні схеми ерадикації, ефективність яких може виявитися вищою за класичні.
На початку терапії для проведення ерадикації Н.рylori доцільно використовувати стандартні схеми (суворо дотримуватись переліку препаратів і термінів лікування).
Лікування розпочинати із застосування класичної трьохкомпонентної або послідовної схем ерадикаційної терапії.
Контроль ерадикації повинен проводитися через 4–6 тижнів каловим антигенним або дихальним тестами.
При наявності функціональної диспепсії, що перебігає за типом постпрандіального дистрес-синдрому, рекомендовано застосовувати стимулятори перистальтики, хоча значення цих препаратів у лікуванні функціональної диспепсії згідно з наявною доказовою базою є непевним.
При функціональній диспепсії, що перебігає за типом синдрому епігастрального болю, рекомендовано призначати ІПП чи антагоністи Н2-рецепторів.
Лікування негелікобактерної диспепсії ІПП або антагоністами Н2-рецепторів та/або стимуляторами перистальтики (прокінетиками) повинно призначатися на 4 тижні, після чого слід оглянути пацієнта. Якщо впродовж даного проміжку часу симптоми захворювання зникли, лікування припинити. Якщо спостерігається частковий ефект, лікування продовжити ще на 4 тижні з подальшою оцінкою стану пацієнта.
Якщо поліпшення не відбулося, необхідно направити пацієнта на дообстеження до лікувального закладу, який надає вторинну (спеціалізовану) медичну допомогу.
А.4. Ресурсне забезпечення виконання протоколу
А.4.1. Кадрові ресурси
Лікар загальної практики — сімейний лікар, який має сертифікат, пройшов післядипломну підготовку в дворічній інтернатурі або на 6-місячному циклі спеціалізації, лікар-терапевт дільничний, медична сестра загальної практики.
А.4.2. Матеріально-технічні ресурси
Оснащення. Ваги медичні, ростомір, тонометр, трубка для аускультації, пристрої для експрес-діагностики хелікобактеріозу дихальним методом та/або за уреазною активністю, тест-система для проведення серологічного скринінгового тесту на Н.рylori, тест для швидкого імунохроматографічного аналізу на виявлення прихованої крові у калі, лабораторне та інше обладнання відповідно до Табеля оснащення.
Лікарські засоби (нумерація не визначає порядок призначення)
1. Інгібітори протонної помпи: езомепразол, лансопразол, омепразол, пантопразол, рабепразол.
2. Антагоністи Н2-рецепторів: ранітидин, фамотидин.
3. Стимулятори перистальтики (прокінетики): домперидон, метоклопрамід.
4. Антибактеріальні засоби: амоксицилін, кларитроміцин, левофлоксацин, метронідазол, рифабутин, тетрациклін, тинідазол.
5. Вісмуту субцитрат.
А.5. Клінічні індикатори
Перелік індикаторів
1. Наявність у лікаря загальної практики — сімейного лікаря локального протоколу ведення пацієнта з диспепсією.
2. Відсоток пацієнтів, яким було надано інформацію щодо модифікації стилю життя та Інформаційний лист пацієнта.
3. Відсоток пацієнтів, яким проведено визначення інфекції H.рylori.
5.1.1. Назва індикатора. Наявність у лікаря загальної практики — сімейного лікаря локального протоколу ведення пацієнта з диспепсією.
5.1.2. Зв’язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги. Індикатор ґрунтується на положеннях Уніфікованого клінічного протоколу медичної допомоги «Диспепсія» (первинна медична допомога).
5.1.3. Організація (заклад охорони здоров’я), яка має обчислювати індикатор. Структурні підрозділи з питань охорони здоров’я місцевих державних адміністрацій.
5.1.4. Організація (заклад охорони здоров’я), яка надає необхідні вихідні дані. Дані надаються лікарями загальної практики — сімейними лікарями (амбулаторіями сімейної медицини, центрами первинної медико-санітарної допомоги), розташованими в районі обслуговування, до структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій.
5.1.5. Характеристики знаменника індикатора.
5.1.5.1. Джерело (первинний документ). Звіт структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій, який містить інформацію про кількість лікарів загальної практики — сімейних лікарів (амбулаторій сімейної медицини, центрів первинної медико-санітарної допомоги), зареєстрованих в районі обслуговування.
5.1.5.2. Опис знаменника. Знаменник індикатора складає загальна кількість лікарів загальної практики — сімейних лікарів (амбулаторій сімейної медицини, центрів первинної медико-санітарної допомоги), зареєстрованих в районі обслуговування.
5.1.6. Характеристики чисельника індикатора.
5.1.6.1. Джерело (первинний документ). ЛПМД, наданий лікарем загальної практики — сімейним лікарем (амбулаторією сімейної медицини, центром первинної медико-санітарної допомоги).
5.1.6.2. Опис чисельника. Чисельник індикатора складає загальна кількість лікарів загальної практики — сімейних лікарів (амбулаторій сімейної медицини, центрів первинної медико-санітарної допомоги), зареєстрованих в районі обслуговування, для яких задокументований факт наявності локального протоколу медичної допомоги пацієнтам із диспепсією (наданий екземпляр ЛПМД).
5.1.7. Алгоритм обчислення індикатора.
5.1.7.1. Тип підрахунку. Ручне обчислення.
5.1.7.2. Детальний опис алгоритму.
Індикатор обчислюється структурними підрозділами з питань охорони здоров’я місцевих державних адміністрацій після надходження інформації від всіх лікарів загальної практики — сімейних лікарів (амбулаторій сімейної медицини, центрів первинної медико-санітарної допомоги), зареєстрованих у районі обслуговування. Значення індикатора обчислюється як відношення чисельника до знаменника та наводиться у відсотках.
5.1.8. Зауваження щодо інтерпретації та аналізу індикатора. Даний індикатор характеризує організаційний аспект запровадження сучасних медико-технологічних документів (ЛПМД).
Бажаний рівень значення індикатора:
2012 р. — 50 %.
2013 р. — 90 %.
2014 р. та подальший період — 100 %.
5.2.1. Назва індикатора. Відсоток пацієнтів, яким надані рекомендації щодо модифікації стилю життя та Інформаційний лист пацієнта.
5.2.2. Зв’язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги. Індикатор ґрунтується на положеннях Уніфікованого клінічного протоколу медичної допомоги «Диспепсія» (первинна медична допомога).
5.2.3. Організація (заклад охорони здоров’я), яка має обчислювати індикатор. Лікар загальної практики — сімейний лікар (амбулаторія сімейної медицини, центр первинної медико-санітарної допомоги). Структурні підрозділи з питань охорони здоров’я місцевих державних адміністрацій.
5.2.4. Організація (заклад охорони здоров’я), яка надає необхідні вихідні дані. Дані про кількість пацієнтів, які складають чисельник та знаменник індикатора, надаються лікарями загальної практики — сімейними лікарями (амбулаторіями сімейної медицини, центрами первинної медико-санітарної допомоги), розташованими в районі обслуговування, до структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій.
5.2.5. Характеристики знаменника індикатора.
5.2.5.1. Джерело (первинний документ). Медична карта ф. 025/о.
5.2.5.2. Опис знаменника. Знаменник індикатора складає загальна кількість пацієнтів лікаря загальної практики — сімейного лікаря (амбулаторії сімейної медицини, центру первинної медико-санітарної допомоги), з діагнозом «диспепсія», вперше зареєстрованих протягом звітного періоду.
5.2.6. Характеристики чисельника індикатора.
5.2.6.1. Джерело (первинний документ). Медична карта ф. 025/о.
5.2.6.2. Опис чисельника. Чисельник індикатора складає загальна кількість пацієнтів лікаря загальної практики — сімейного лікаря (амбулаторії сімейної медицини, центру первинної медико-санітарної допомоги), з діагнозом «диспепсія», вперше зареєстрованих протягом звітного періоду, для яких в Медичній карті амбулаторного хворого наведена інформація про надання Інформаційного листа.
5.2.7. Алгоритм обчислення індикатора.
5.2.7.1. Тип підрахунку. Ручне обчислення. При наявності автоматизованої технології ЗОЗ, у якій обробляються формалізовані дані щодо медичної допомоги в обсязі, що відповідає Медичній карті ф. 025/о — автоматизована обробка.
5.2.7.2. Детальний опис алгоритму. Індикатор обчислюється лікарем загальної практики — сімейним лікарем (амбулаторією сімейної медицини, центром первинної медико-санітарної допомоги) шляхом ручного або автоматизованого аналізу інформації Медичних карт ф. 025/о, для пацієнтів з діагнозом «диспепсія», вперше зареєстрованим протягом звітного періоду. Індикатор обчислюється структурними підрозділами з питань охорони здоров’я місцевих державних адміністрацій після надходження від всіх лікарів загальної практики — сімейних лікарів (амбулаторій сімейної медицини, центрів первинної медико-санітарної допомоги), зареєстрованих у регіоні обслуговування, інформації щодо загальної кількості пацієнтів лікаря загальної практики — сімейного лікаря (амбулаторії сімейної медицини), з діагнозом «диспепсія», вперше зареєстрованим протягом звітного періоду, а також тих з них, для яких в Медичній карті амбулаторного хворого наведена інформація про надання Інформаційного листа.
Значення індикатора обчислюється як відношення чисельника до знаменника та наводиться у відсотках.
5.2.8. Зауваження щодо інтерпретації та аналізу індикатора. Аналіз індикатора дозволить виявити проблеми, пов’язані з недостатньою увагою лікарів до проблеми інформування пацієнтів, а також відсутністю роздрукованих примірників Інформаційного листа.
5.3.1. Назва індикатора. Відсоток пацієнтів, яким проведено визначення інфекції H.рylori.
5.3.2. Зв’язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги. Індикатор ґрунтується на положеннях Уніфікованого клінічного протоколу медичної допомоги «Диспепсія» (первинна медична допомога).
5.3.3. Організація (заклад охорони здоров’я), яка має обчислювати індикатор. Лікар загальної практики — сімейний лікар (амбулаторія сімейної медицини, центр первинної медико-санітарної допомоги). Структурні підрозділи з питань охорони здоров’я місцевих державних адміністрацій.
5.3.4. Організація (заклад охорони здоров’я), яка надає необхідні вихідні дані. Дані про кількість пацієнтів, які складають чисельник та знаменник індикатора, надаються лікарями загальної практики — сімейними лікарями (амбулаторіями сімейної медицини, центрами первинної медико-санітарної допомоги), розташованими в районі обслуговування, до структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій.
5.3.5. Характеристики знаменника індикатора.
5.3.5.1. Джерело (первинний документ). Медична карта ф. 025/о.
5.3.5.2. Опис знаменника. Знаменник індикатора складає загальна кількість пацієнтів лікаря загальної практики — сімейного лікаря (амбулаторії сімейної медицини, центру первинної медико-санітарної допомоги), з діагнозом «диспепсія», вперше зареєстрованих протягом звітного періоду.
5.3.6. Характеристики чисельника індикатора.
5.3.6.1. Джерело (первинний документ). Медична карта ф. 025/о.
5.3.6.2. Опис чисельника. Чисельник індикатора складає загальна кількість пацієнтів лікаря загальної практики — сімейного лікаря (амбулаторії сімейної медицини, центру первинної медико-санітарної допомоги), з діагнозом «диспепсія», вперше зареєстрованих протягом звітного періоду, для яких в Медичній карті амбулаторного хворого наведена інформація про визначення інфекції H.рylori та результати відповідних досліджень.
5.3.7. Алгоритм обчислення індикатора.
5.3.7.1. Тип підрахунку. Ручне обчислення. При наявності автоматизованої технології ЗОЗ, в якій обробляються формалізовані дані щодо медичної допомоги в обсязі, що відповідає Медичній карті ф. 025/о — автоматизована обробка.
5.3.7.2. Детальний опис алгоритму. Індикатор обчислюється лікарем загальної практики — сімейним лікарем (амбулаторією сімейної медицини, центром первинної медико-санітарної допомоги) шляхом ручного або автоматизованого аналізу інформації Медичних карт ф. 025/о, для пацієнтів з діагнозом «диспепсія», вперше зареєстрованим протягом звітного періоду.
Індикатор обчислюється структурними підрозділами з питань охорони здоров’я місцевих державних адміністрацій після надходження від всіх лікарів загальної практики — сімейних лікарів (амбулаторій сімейної медицини, центрів первинної медико-санітарної допомоги), зареєстрованих в регіоні обслуговування, інформації щодо загальної кількості пацієнтів лікаря загальної практики — сімейного лікаря (амбулаторії сімейної медицини), з діагнозом «диспепсія», вперше зареєстрованим протягом звітного періоду, а також тих з них, для яких в Медичній карті амбулаторного хворого наведена інформація про визначення інфекції H.рylori та результати відповідних досліджень. Значення індикатора обчислюється як відношення чисельника до знаменника та наводиться у відсотках.
5.3.8. Зауваження щодо інтерпретації та аналізу індикатора. Визначення інфекції H.рylori має бути проведене на етапі встановлення діагнозу «диспепсія» за допомогою відповідних досліджень (каловий антигенний тест, серологічні методи), результати яких мають бути занесені до амбулаторної картки пацієнта.
Додаток 1 до уніфікованого клінічного протоколу первинної медичної допомоги «Диспепсія»
Інформація для пацієнта
Що таке диспепсія?
Диспепсія — це узагальнений термін, який використовується для опису відчуття дискомфорту або болю у верхньому відділі черевної порожнини. Дані симптоми можна також назвати порушенням травлення. Зазвичай вони проходять досить швидко, однак іноді виявляються більш стійкими.
Що ви можете зробити?
Ви можете піти в аптеку, де провізор (фармацевт) порадить вам препарати для полегшення болю. Якщо біль все-таки буде продовжувати турбувати вас, вам слід звернутися до сімейного лікаря.
Що може зробити лікар?
Іноді диспепсія може бути викликана одним з декількох захворювань, тому лікар спробує визначити їх наявність у вас.
За останні роки було відмічено, що бактерія (звана Helicobacter рylori) провокує розвиток диспепсії у деяких пацієнтів, таким чином, лікар може вважати доцільним проведення аналізів на наявність даної бактерії. Зазвичай для цього беруть аналіз крові або калу або проводять дихальний тест (проста процедура, яка полягає у видиханні повітря в маленькі тестові пробірки або мішки). До того часу, як результати будуть готові, лікар може призначити препарат для полегшення болю. У разі якщо бактерія буде виявлена, лікар може призначити вам антибіотики з метою її знищення.
Якщо у вас спостерігаються які-небудь інші симптоми крім болю у шлунку, лікар може прийняти рішення направити вас на стаціонарне обстеження. У лікарні може бути прийнято рішення провести внутрішнє дослідження за допомогою ендоскопії, камери, яка вводиться у шлунок через рот. Залежно від результатів даного дослідження буде запропоновано подальше лікування. Добре, якщо не буде підтверджено присутність бактерії в організмі і/або не буде відмічено ніяких відхилень у шлунку.
У 70 % пацієнтів з диспепсією не виявляється ніякого захворювання. Це означає, що скарги є несерйозними, однак біль може бути присутній.
Хоча не підтверджена висока ефективність жодного препарату, лікар усе ж може запропонувати і виписати один з них, який, можливо, допоможе вам.
Лікар обговорить з вами вашу дієту і спосіб життя, а також може для поліпшення вашого стану запропонувати наступне:
— кинути палити;
— зменшити кількість уживаного алкоголю та кави або чаю;
— уникати вживання продуктів, які провокують у вас порушення травлення;
— вживати збалансовану і здорову їжу;
— уникати стресових ситуацій у вашому житті.
1. Електронний документ «Адаптована клінічна настанова, заснована на доказах. Диспепсія», 2012.
2. Наказ МОЗ України від 05.05.2004 № 191 «Про затвердження тимчасових державних соціальних нормативів за спеціальністю «Загальна практика — сімейна медицина».
3. Наказ МОЗ України від 13.06.2005 № 271 «Про затвердження протоколів надання медичної допомоги за спеціальністю «Гастроентерологія».
4. Наказ МОЗ України від 06.02.2008 № 56 «Про затвердження клінічних протоколів санаторно-курортного лікування в санаторно-курортних закладах (крім туберкульозного профілю) для дорослого населення».
5. Наказ МОЗ України від 28.03.2012 № 209 «Про затвердження четвертого випуску Державного формуляра лікарських засобів та забезпечення його доступності».
6. Наказ МОЗ України від 05.10.2011 № 646 «Про затвердження нормативно-правових актів Міністерства охорони здоров’я України щодо реалізації Закону України «Про порядок проведення реформування системи охорони здоров’я у Вінницькій, Дніпропетровській, Донецькій областях та місті Києві».
7. Наказ МОЗ України від 02.03.2011 № 127 «Про затвердження примірних табелів оснащення медичною технікою та виробами медичного призначення центральної районної (районної) та центральної міської (міської) лікарень».
8. Наказ МОЗ України від 31.10.2011 № 734 «Про затвердження табелів оснащення медичною технікою та виробами медичного призначення структурних підрозділів лікарні планового лікування».
9. Наказ МОЗ України від 31.10.2011 № 735 «Про затвердження табелів оснащення медичною технікою та виробами медичного призначення структурних підрозділів лікарні інтенсивного лікування».
10. Наказ МОЗ України від 31.10.2011 № 739 «Про затвердження табелів оснащення медичною технікою та виробами медичного призначення структурних підрозділів консультативно-діагностичного центру».
11. Наказ МОЗ України від 19.02.2009 № 102/18 «Про затвердження методичних рекомендацій «Уніфікована методика з розробки клінічних настанов, медичних стандартів, уніфікованих клінічних протоколів медичної допомоги, локальних протоколів медичної допомоги (клінічних маршрутів пацієнтів) на засадах доказової медицини (частина перша)».
12. Наказ МОЗ України від 03.11.2009 № 795/75 «Про затвердження методичних рекомендацій «Уніфікована методика з розробки клінічних настанов, медичних стандартів, уніфікованих клінічних протоколів медичної допомоги, локальних протоколів медичної допомоги (клінічних маршрутів пацієнтів) на засадах доказової медицини (частина друга)».
13. Наказ МОЗ України від 23.02.2012 № 132 «Про затвердження Примірного табеля оснащення лікувально-профілактичних підрозділів закладів охорони здоров’я, що надають первинну медичну (медико-санітарну) допомогу».
14. Алексеенко С.А. Соответствие Римских критериев II и III в диагностике функциональной диспепсии и сравнительная оценка эффективности ее лечения малыми дозами фамотидина / С.А. Алексеенко [и др.]. // Клин. перспективы гастроэнтерол. и гепатол. — 2006. — № 5. — С. 25-27.
15. Ивашкин В.Т. Избранные лекции по гастроэнтерологии / Под ред. В.Т. Ивашкина, А.А. Шептулина. — М.: МЕДпресс, 2008. — С. 34-52.
16. Український канцер-реєстр. Режим доступу до ресурсу: http://users.iptelecom.net.ua/~ucr/
17. Харченко Н.В. Международный конресс гастроэнтерологов «Гастро-2009» / Н.В. Харченко, Н.Д. Опанасюк, И.Я. Лопух // Здоров’я України. — 2009. — № 23(228). — С. 17-19.