Газета «Новости медицины и фармации» Антимикробная терапия (448) 2013 (тематический номер)
Вернуться к номеру
Уніфікований клінічний протокол первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Туберкульоз» 2012
Рубрики: Фтизиатрия
Разделы: Официальная информация
Версия для печати
Затверджено
Наказ Міністерства охорони здоров’я
21.12.2012 № 1091
Члени робочої групи:
Ханюков Є.В. - Перший заступник Голови Державної служби України з питань протидії ВІЛ-інфекції/СНІДу та інших соціально небезпечних захворювань — голова робочої групи
Хобзей М.К. - Директор Департаменту лікувально-профілактичної допомоги МОЗ України — заступник голови робочої групи
Фещенко Ю.І. - Головний позаштатний спеціаліст МОЗ України та НАМН України зі спеціальності «пульмонологія та фтизіатрія», д.мед.н., професор, академік НАМН України, директор Інституту фтизіатрії і пульмонології ім. Ф.Г. Яновського НАМН України
Черенько С.О. - Д.мед.н., професор, завідувач відділення фтизіатрії ДУ «Національний інститут фтизіатрії і пульмонології ім. Ф.Г. Яновського НАМН України»
Сакальська О.П. - Начальник управління соціально небезпечних хвороб Державної служби України з питань протидії ВІЛ-інфекції/СНІДу та інших соціально небезпечних захворювань — заступник голови робочої групи
Білогорцева О.І. - Д.мед.н., професор, головний позаштатний спеціаліст МОЗ зі спеціальності «дитяча фтизіатрія», завідувач відділення дитячої фтизіатрії ДУ «Національний інститут фтизіатрії і пульмонології ім. Ф.Г. Яновського НАМН України»
Барбова А.І. - К.мед.н., стар. наук. співр., директор Центральної референс-лабораторії з мікробіологічної діагностики МОЗ України
Ковальова Г.Г. - Заступник головного лікаря Донецької обласної туберкульозної лікарні, головний позаштатний фтизіатр Головного управління охорони здоров’я Донецької обласної держадміністрації
Большак Л.В. - Заступник головного лікаря Луганського обласного протитуберкульозного диспансеру
Бондар В.Є. - Головний спеціаліст Управління контролю якості медичних послуг МОЗ України
Василькова А.М. - Начальник відділу організації медико-соціальної допомоги управління протидії ТБ Державної служби України з питань протидії ВІЛ-інфекції/СНІДу та інших соціально небезпечних захворювань
Гелюх Є.П. - Програмний спеціаліст туберкульоз/ВІЛ, МБФ «Міжнародний альянс з ВІЛ/СНІД в Україні»
Гордієнко Л.М. - Лікар загальної практики — сімейний лікар Хотівської АЗПСМ
Жидко Т.І. - Головний дитячий фтизіатр ГУОЗ Харківської області
Коваль Г.В. - Заступник головного лікаря з диспансерної роботи Херсонського обласного протитуберкульозного диспансеру, головний позаштатний фтизіатр Управління охорони здоров’я Херсонської обласної держадміністрації
Колісник Н.С. - Доцент кафедри фтизіатрії і пульмонології Запорізького державного медичного університету. Лікар — дитячий фтизіатр, к.мед.н., доцент
Литвиненко Н.А. - К.мед.н., старший науковий співробітник ДУ «Національний інститут фтизіатрії та пульмонології ім. Ф.Г. Яновського НАМН України»
Манів Л.Я. - Лікар-фтизіатр Івано-Франківського фтизіопульмонологічного центру
Матюха Л.Ф. - Доцент кафедри сімейної медицини Національної медичної академії післядипломної освіти ім. П.Л. Шупика, головний позаштатний спеціаліст МОЗ України — координатор груп спеціальностей «загальна практика — сімейна медицина»
Мойсеєва Н.М. - Менеджер з ВІЛ/ТБ Фонду «Розвиток України»
Мотрич І.В. - Менеджер відділу моніторингу та оцінки програми «Зупинимо ТБ в Україні» проекту Глобального фонду з боротьби зі СНІДом, ТБ та малярією
Новохатній Ю.О. - Завідувач відділу особливо небезпечних інфекцій Центральної санітарно-епідеміологічної станції МОЗ України
Павленко О.М. - Перший заступник директора ДЗ «Всеукраїнський центр контролю за туберкульозом МОЗ України» — секретар робочої групи
Павлова О. В. - Спеціаліст із упровадження медичних программ організації РАТН (програма оптимальних технологій в охороні здоров’я) в Україні
Рубан І.Л. - Головний лікар Київської міської дитячої клінічної туберкульозної лікарні
Серговський В.Ю. - Заступник голови Національного комітету Товариства Червоного Хреста України
Сіренко І.О. - Завідувачка кафедри дитячої фтизіатрії і пульмонології ХМАПО, д.мед.н., професор
Сметаніна О.Р. - Програмний менеджер з ТБ/ВІЛ МБФ «Міжнародний альянс з ВІЛ/СНІД в Україні»
Стельмах О.М. - Директор ДЗ «Всеукраїнський центр контролю за туберкульозом МОЗ України»
Сторожук Л.А. - Заступник директора Українського центру профілактики та боротьби зі СНІДом МОЗ України
Суханова Л.А. - Доцент кафедри дитячої фтизіатрії і пульмонології ХМАПО, к.мед.н., доцент
Худошина О.В. - Заступник начальника Управління контролю якості медичних послуг МОЗ України
Царенко А.В. - Доцент кафедри паліативної і хоспісної медицини НМАПО імені П.Л. Шупика
Щербак-Верлань Б.Ю. - Спеціаліст відділу інфекційних захворювань Бюро ВООЗ в Україні
Методичний супровід та інформаційне забезпечення:
Степаненко А.В. - Радник Міністра охорони здоров’я, консультант ДП «Державний експертний центр МОЗ України», д.мед.н., професор
Ліщишина О.М. - Директор Департаменту стандартизації медичних послуг ДП «Державний експертний центр МОЗ України», к.мед.н.
Горох Є.Л. - Начальник відділу якості медичної допомоги та інформаційних технологій ДП «Державний експертний центр МОЗ України», к.т.н.
Шилкіна О.О. - Начальник відділу методичного забезпечення нових технологій в охороні здоров’я ДП «Державний експертний центр МОЗ України»
Мельник Є.О. - Експерт відділу якості медичної допомоги та інформаційних технологій ДП «Державний експертний центр МОЗ України»
Адреса для листування: Департамент стандартизації медичних послуг ДП «Державний експертний центр МОЗ України», м. Київ. Електронна адреса: omlstand@gmail.com
Електронну версію документа можна завантажити на офіційному сайті Міністерства охорони здоров’я: http://www.moz.gov.ua та http://www.pharma-center.kiev.ua/view/b_smd
Рецензенти:
Крижановський Д.Г. - Зав. кафедрою фтизіатрії Дніпропетровської державної медичної академії, директор Дніпропетровського обласного комунального клінічного лікувально-профілактичного об’єднання (ДОККЛПО) «Фтизіатрія», професор, д.мед.н.
Процюк Р.Г. - Професор кафедри фтизіатрії Національного медичного університету імені О.О. Богомольця, професор, д.мед.н.
Мельник В.П. - Зав. кафедрою інфекційних хвороб, фтизіатрії і пульмонології та шкірних та венеричних хвороб Київського медичного університету УАНМ, професор, д.мед.н.
М’ясніков В.Г. - Професор кафедри фтизіатрії і пульмонології Національної медичної академії післядипломної освіти ім. П.Л. Шупика, професор, д.мед.н.
Вступ
Сучасний розвиток медицини передбачає постійне удосконалення заходів щодо діагностики, лікування та профілактики захворювань з урахуванням вимог доказової медицини. Система стандартизації медичної допомоги орієнтована на розробку медико-технологічних документів, які допомагають лікарю ефективно діяти в конкретних клінічних ситуаціях, уникаючи неефективних та помилкових втручань.
Уніфікований клінічний протокол медичної допомоги (УКПМД) «Туберкульоз» за своєю формою, структурою та методичними підходами щодо використання вимог доказової медицини створено відповідно до Наказу МОЗ України № 795/75 від 03.11.2009 «Про затвердження Уніфікованої методики з розробки клінічних настанов, медичних стандартів, уніфікованих клінічних протоколів медичної допомоги, локальних протоколів медичної допомоги (клінічних маршрутів пацієнтів) на засадах доказової медицини (частина друга)».
УКПМД розроблений на основі клінічної настанови «Туберкульоз. Адаптована клінічна настанова, заснована на доказах».
В УКПМД зосереджено увагу на основних етапах надання медичної допомоги пацієнтам із туберкульозом, а саме:
а) туберкульозом із збереженою чутливістю мікробактерії туберкульозу до хіміотерапії;
б) хіміорезистентним туберкульозом, у тому числі мультирезистентним туберкульозом.
Використання такого підходу до лікування пацієнтів з туберкульозом рекомендується клінічними настановами:
1. NICE (Tuberculosis. Clinical diagnosis and management of tuberculosis, and measures for its prevention and control. Clinical guideline 117. March 2011).
2. Всесвітньої організації охорони здоров’я (WHO Treatment of tuberculosis: guidelines — 4th ed., 2009; WHO Rapid advice: treatment of tuberculosis in children, 2010; WHO Guidelines for the programmatic management of drug-resistant tuberculosis, 2008; WHO Guidelines for the programmatic management of drug-resistant tuberculosis, 2011 update; WHO policy on collaborative TB/HIV activities: guidelines for national programmes and other stakeholders. Geneva, WHO, 2012; WHO policy on collaborative TB/HIV activities: guidelines for national programmes and other stakeholders (Annexes for webposting and CD-Rom distribution with the policy guidelines). Geneva, WHO, 2012; WHO. Treatment of Tuberculosis: guidelines for national programmes (Fourth edition). WHO, 2010; WHO. Guidance on couples HIV testing and counselling, including antiretroviral therapy for treatment and prevention in serodiscordant couples. Geneva, WHO, 2012; UNAIDS/WHO Policy Statement on HIV Testing. 2004; WHO, UNAIDS. Guidance on provider-initiated HIV testing and counselling in health facilities. WHO, 2007).
А.1. Паспортна частина
А.1.1. Діагноз — Туберкульоз
А.1.2. Код МКХ-10 — A15-A19
А.1.3. Для кого призначений протокол — Протокол призначений для лікарів загальної практики — сімейних лікарів (ЗП-СЛ), лікарів терапевтів та педіатрів дільничних, лікарів-фтизіатрів, лікарів — дитячих фтизіатрів, лікарів медицини невідкладних станів, інших медичних працівників, які беруть участь у наданні медичної допомоги хворим на ТБ.
А.1.4. Мета — застосування медико-організаційних та лікувально-діагностичних підходів, які відповідають положенням доказової медицини, в процесі надання медичної допомоги хворим на ТБ в Україні. Організація медичної допомоги хворим на ТБ. Медична допомога хворим на ТБ та поєднані інфекції, зокрема ВІЛ-інфекцію, надається за відповідними медико-технологічними документами.
А.1.5. Дата складання протоколу — 2012 р., грудень
А.1.6. Дата наступного перегляду — 2015 р., грудень
А.1.7. Члени робочої групи
А.1.8. Епідемічна ситуація
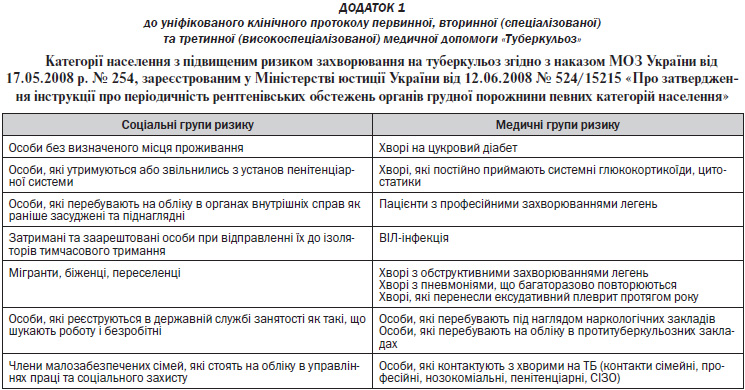
З 1995 року в Україні проголошена епідемія туберкульозу — захворюваність на туберкульоз стрімко збільшувалась і перевищила епідемічний поріг — 50 випадків на 100 тис. населення. З 1995 року рівень захворюваності на туберкульоз збільшився майже удвічі і в 2005 році, коли реєстрували найвищий рівень цього показника, становив — 84,1 випадку на 100 тис. населення. В результаті реалізації Загальнодержавної програми протидії захворюванню на туберкульоз на 2007–2011 роки в Україні досягли суттєвих позитивних зрушень щодо епідеміологічної ситуації з туберкульозу. З 2006 року відзначається повільне зменшення показників захворюваності та смертності. У 2011 році захворюваність на туберкульоз становила 67,2 випадку на 100 тис. населення, смертність від туберкульозу — 15,3 на 100 тис. населення [17]. Відповідно до соціальної структури хворих із уперше діагностованим туберкульозом у 2011 році: 50,3 % — це непрацюючі особи працездатного віку, 12,1 % — особи, які зловживають алкоголем, 3,9 % — особи, які споживають ін’єкційні наркотики. Водночас, на фоні поступової стабілізації епідемічного процесу, на сьогодні загрозу становить поширення мультирезистентного туберкульозу. За даними ВООЗ, в Україні мультирезистентний туберкульоз мають 16 % хворих, яким уперше встановили діагноз туберкульозу, та 44 % хворих із рецидивом захворювання. У 2011 році кількість випадків уперше діагностованого підтвердженого мультирезистентного туберкульозу становила 4305 (у 2010 р. — 4056, у 2009 р. — 3225), із них розпочали лікування за 4-ю категорією 3829 (3859 і 3145 відповідно).
Захворюваність дітей на органний туберкульоз в Україні складала в останні роки 7,8–8,0 на 100 тис. (у 2011 р. — 8 на 100 тис.). Завдяки системі ранньої діагностики і профілактики туберкульозу у дітей відсоток вперше діагностованих хворих дітей серед загальної кількості вперше діагностованих хворих у країні складає 1,6–1,8 %, що значно нижче, ніж у більшості країн (за даними ВООЗ цей відсоток коливається від 3 до 25 % і вище). Захворюваність на туберкульоз у дітей підліткового віку в 3 рази вища, ніж у дітей до 14 років, і складала в останні роки 28–30 на 100 тис. (у 2011 р. — 27,7 на 100 тис.). В умовах епідемії має місце висока інфікованість дітей. З них щорічно виділяють групу ризику щодо захворювання на туберкульоз (160–180 тис.) та здійснюють комплекс профілактичних заходів з метою попередження туберкульозу.
Незважаючи на тенденцію щодо зниження показників захворюваності на туберкульоз та смертності від цієї хвороби, епідемічна ситуація з туберкульозу в Україні все ще залишається складною. В Україні щорічно на туберкульоз захворює близько 32 тисяч людей та понад 6 тисяч людей помирає від цієї недуги. Виліковується від туберкульозу в результаті основного курсу хіміотерапії (ОКХТ) (до 12 міс. від початку лікування) приблизно 60 % від захворілих (через 24 (36) міс. — до 75 %, у т.ч. з урахуванням вилікуваних від мультирезистентного туберкульозу). Близько 8 % вперше захворілих перериває лікування, 12 % — помирає.
Одним із важливих проблемних питань у контролі за туберкульозом в Україні є постійне збільшення захворюваності та смертності від ко-інфекції туберкульоз/ВІЛ, оскільки з кожним роком збільшується кількість людей, які живуть із ВІЛ/СНІДом. З 2001 року показники захворюваності та смертності від поєднаної інфекції збільшилися у 10 разів.
А.2. Загальна частина
А.2.1. Для закладів, що надають первинну медичну допомогу
1. Організація надання первинної медичної допомоги (ПМД)
Обґрунтування
Виявлення хворих із підозрою на ТБ проводиться в лікувальних закладах первинної медичної допомоги (ПМД) і в будь-яких інших медичних закладах персоналом цих установ. Діагноз ТБ підтверджується у спеціалізованому протитуберкульозному закладі.
Необхідні дії лікаря
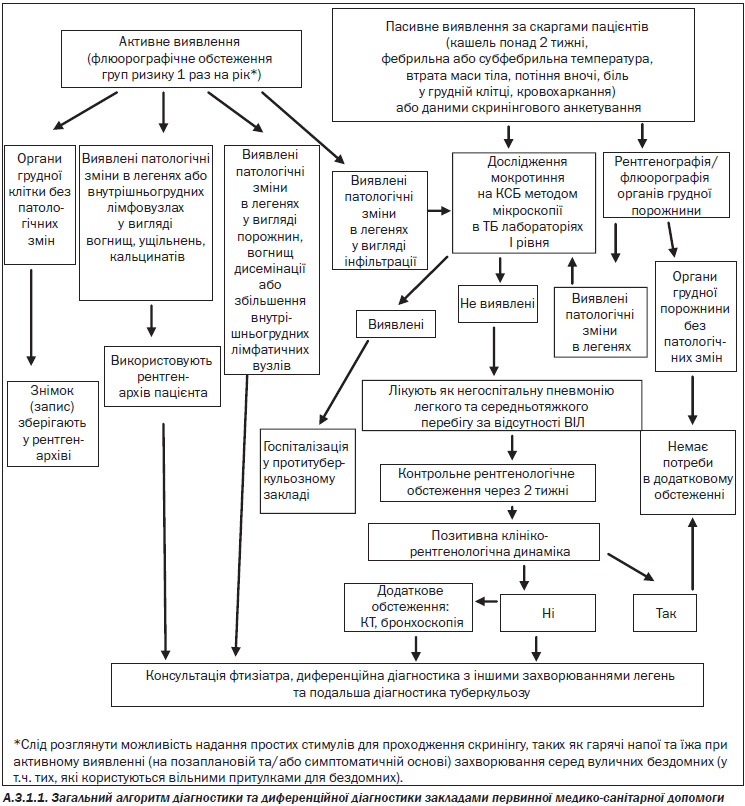
— Активне виявлення ТБ у групах ризику шляхом призначення скринінгового флюорографічного обстеження 1 раз на рік (Додаток 1);
— Профілактичне обстеження дітей із використанням проби Манту з метою виявлення ЛТІ (активного ТБ), обстеження дітей з груп ризику (Додаток 6);
— Пасивне виявлення ТБ — при зверненні громадян у медичні заклади за будь-якою медичною допомогою при наявності симптомів, що можуть свідчити про ТБ, наявність скарг, що відповідають інтоксикаційному та бронхо-легенево-плевральному синдромам;
— Скерування пацієнтів із підозрою на ТБ (за результатами алгоритму первинної діагностики) до лікаря-фтизіатра (Розділ А.3.1.1);
— Забезпечення транспортування мокротиння до лабораторії з мікробіологічної діагностики ТБ І рівня (пункт мікроскопії мокротиння);
— Проведення вакцинації, ревакцинації БЦЖ;
— Проведення ДОТ-лікування під безпосередньою курацією дільничного фтизіатра та виконання його рекомендацій;
— Інформування населення з питань профілактики, виявлення та лікування ТБ;
— Участь у здійсненні оздоровчих заходів, відстеженні контактів у вогнищах ТБ під курацією фтизіатра та лікаря-епідеміолога (Додаток 3).
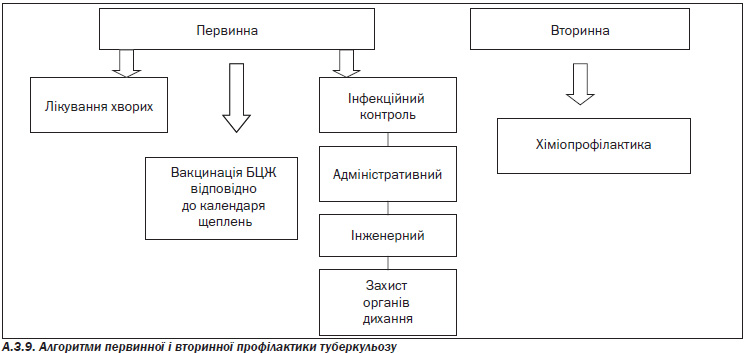
2. Первинна профілактика
Обґрунтування
Своєчасна діагностика, ізоляція хворих на ТБ із бактеріовиділенням, організація та проведення лікування є основними елементами первинної профілактики ТБ, яка спрямована на попередження інфікування МБТ здорових осіб.
Доведено, що щеплення БЦЖ дозволяє знизити захворюваність на генералізовані форми ТБ та летальність від нього.
Скринінгове обстеження дітей із використанням туберкулінових проб дозволяє здійснювати ранню діагностику ТБ (ЛТІ та активного ТБ).
Проведення профілактичних заходів у групах ризику щодо захворювання на ТБ значно знижує захворюваність.
Необхідні дії лікаря
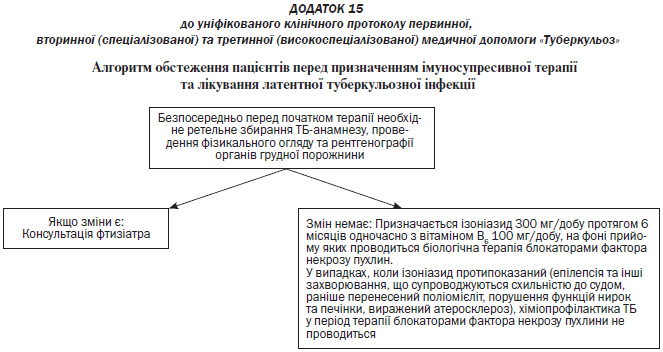
Лікування ЛТІ в осіб, які отримують імуносупресивну терапію (Додаток 15).
Обов’язкові:
— Виявлення осіб, які мають симптоми, що вимагають обов’язкового обстеження на ТБ за результатами клінічного скринінгу (продуктивний кашель із виділенням мокротиння, що триває понад 2 тижні, втрата маси тіла, підвищення температури тіла, спітніння вночі, кровохаркання, біль у грудній клітці);
— Організація доставки хворих із позитивним мазком мокротиння для ізоляції в спеціалізований протитуберкульозний заклад на період дообстеження;
— Формування та щорічний перегляд груп ризику серед дорослого та дитячого населення щодо захворювання на ТБ та направлення їх на скринінгові променеві обстеження та туберкулінодіагностику (Додаток 1);
— Проведення щеплення проти ТБ згідно з національним календарем щеплень (вакцинація новонароджених, які не отримали щеплення у пологових будинках, ревакцинація в 7 років);
— Облік та динамічне спостереження (клінічний скринінг та туберкулінодіагностика) за дітьми, які не були вакциновані при народженні;
— Ведення новонароджених із вогнищ туберкульозної інфекції (Додаток 12);
— Активне виявлення випадків ТБ та ЛТІ у дітей в умовах епідемії туберкульозу: щорічна туберкулінодіагностика (проба Манту з 2 ТО) проводиться практично здоровим дітям віком від 4 до 14 років, у першу чергу — у групах ризику захворювання на ТБ.
Дітям до 4 років та дітям підліткового віку туберкулінодіагностика (проба Манту) проводиться за бажанням батьків, у групах ризику щодо захворювання на ТБ та за епідпоказниками (у вогнищах). В областях (містах) із високою захворюваністю на ТБ питання про доцільність проведення щорічної туберкулінодіагностики у вказаних вікових групах може вирішуватись індивідуально та закріплюватись відповідним наказом на місцевому рівні.
— В організованих колективах туберкулінодіагностика (проба Манту) проводиться спеціально навченим медичним персоналом установи або бригадним методом, якому слід надавати перевагу. Дітям, які не відвідують навчальні заклади, пробу Манту з 2 ТО проводять у кабінетах щеплень лікувально-профілактичних закладів);
— Направлення дітей до фтизіатра, якщо результати проби Манту не дозволяють зробити остаточний висновок щодо наявності ЛТІ;
— Організація профілактичного обстеження шляхом променевої діагностики дітям у віці від 15 років. Повторне обстеження дітей підліткового віку проходить у 17 років (школярі — перед закінченням школи). В областях (містах) з високою захворюваністю на ТБ питання про частоту проведення профілактичного рентгенологічного обстеження у вказаній віковій групі може вирішуватись індивідуально та закріплюватись відповідним наказом на місцевому рівні;
— З метою мінімізації променевого навантаження слід проводити профілактичні рентгенівські обстеження дітей підліткового віку, максимально використовуючи наявні в області (місті) рентгенівські апарати з цифровою обробкою зображення;
— До планів профілактичних рентгенівських обстежень не включаються діти до 15 років та вагітні жінки. Забороняється рентгеноскопія органів грудної порожнини з метою профілактичного огляду;
— Надання інформації населенню щодо раннього виявлення, профілактики та симптомів ТБ, особливо групам ризику.
3. Діагностика
Обґрунтування
Встановлення попереднього діагнозу ТБ необхідне для відбору осіб з підозрою на ТБ.
Діагноз ТБ в осіб із підозрою на нього далі підтверджують (скасовують) у спеціалізованих протитуберкульозних закладах (спеціалізованих структурних підрозділах закладів охорони здоров’я) вторинної/третинної медичної допомоги на підставі лабораторних даних (позитивний результат мікроскопії мазка мокротиння на КСБ, культурального дослідження, молекулярно-генетичних методів), клінічних симптомів та/або рентгенологічних, та/або морфологічних даних (біопсія ураженого органа).
Діагностику МР ТБ здійснюють у спеціалізованих протитуберкульозних закладах третинної (високоспеціалізованої) медичної допомоги.
Необхідні дії лікаря
— Діагностика ЛТІ: проведення проби Манту з 2 ТО в стандартному розведенні для виявлення інфікованих МБТ дорослих і дітей;
— Для виявлення підозрілих на ТБ лікар ЗП-СЛ/дільничний терапевт чи педіатр, фельдшер ФАПу застосовує:
Методи діагностики:
— Цілеспрямований збір анамнезу: за прямими ознаками (є відомості про наявність хворого на ТБ в оточенні або хворих на ТБ тварин); за непрямими ознаками (наявність осіб, які кашляють; наявність у родині осіб із хронічними бронхо-легеневими захворюваннями; випадків смерті від легеневого захворювання; літніх людей із залишковими посттуберкульозними змінами; осіб, звільнених з місць позбавлення волі, осіб, які страждають від алкоголізму, наркоманії; осіб, які тимчасово проживають у родині, з регіонів, неблагополучних щодо ТБ);
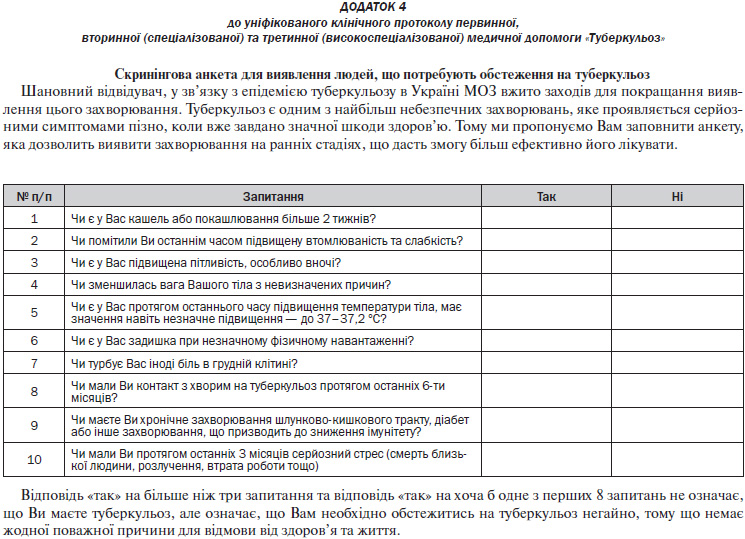
— Клінічні методи: визначення скарг, що відповідають інтоксикаційному і бронхо-легенево-плевральному синдромам, та збирання анамнезу (контакт із хворими на ТБ, захворювання на ТБ у минулому, визначення факторів ризику щодо ТБ), проведення скринінгового анкетування на ТБ (Додаток 4);
— Фізикальне обстеження: огляд, перкусія, пальпація, аускультація;
— Проведення проби Манту з 2 ТО в стандартному розведенні для виявлення хворих на ТБ дітей;
— Променева діагностика: забезпечити направлення на рентгенологічне/флюорографічне обстеження органів грудної порожнини для дорослих та неповнолітніх осіб;
— Бактеріоскопічний метод: забезпечити 2-разовий збір і транспортування мокротиння в лабораторію з мікробіологічної діагностики ТБ І рівня (пункт мікроскопії мокротиння) для дослідження на КСБ методом мікроскопії мазка (у разі наявності кашлю). Правила збирання мокротиння (Додаток 5);
— Лікар/фельдшер повинен пояснити пацієнту правила збирання мокротиння і добитись правильного виконання цієї процедури під контролем медичного працівника (Додаток 5);
— Слід одержувати спонтанно виділене мокротиння; в іншому разі слід використовувати індукцію мокротиння або скеровувати хворого на другий рівень медичної допомоги для отримання бронхоальвеолярного лаважу (у дітей, які не можуть відхаркати мокротиння, слід застосувати індукцію мокротиння, якщо це можна зробити безпечно, або шлункові змиви) (Додаток 5);
— Пацієнту, який має результати рентгенівського дослідження грудної клітки з підозрою на ТБ, провести збір мокротиння для мікробіологічного дослідження (Додаток 5);
— Негайно забезпечити ізоляцію для дообстеження у протитуберкульозному закладі хворого у разі отримання позитивного результату дослідження мазка мокротиння на КСБ;
— У разі виявлення на рентгенограмі порожнин розпаду, дрібновогнищевої дисемінації пацієнт скеровується до фтизіатра для дообстеження з результатами бактеріоскопії мазка мокротиння;
— У разі негативних мазків мокротиння і виявлення вогнищевих або інфільтративних змін на рентгенограмі легень пацієнту з підозрою на ТБ призначають антибіотики широкого спектра дії (за виключенням рифампіцину, аміноглікозидів і фторхінолонів) до 2 тижнів, після чого повторюють рентгенограму легень. При відсутності позитивної динаміки вогнищ запалення пацієнта негайно скеровують до фтизіатра;
— Негайно направити до фтизіатра при підозрі на позалегеневі форми ТБ пацієнтів, у тому числі дітей;
— При неможливості проведення лікарем ЗП-СЛ/дільничним терапевтом чи педіатром, фельдшером ФАПу будь-яких методів діагностики — термінове скерування пацієнта на другий рівень медичної допомоги та/або до фтизіатра;
— За результатами обстеження, з урахуванням факторів ризику щодо захворювання на ТБ, клінічних ознак і результатів туберкулінодіагностики направляються на консультацію до дитячого фтизіатра такі особи:
– діти, в яких встановлено контакт із хворою на ТБ людиною або твариною (як тісний сімейний або квартирний контакт, так і випадковий), незалежно від строків попереднього обстеження на ТБ;
– діти зі встановленим фактом «віражу» за результатами проби Манту (ранній період первинної ТБ інфекції);
– діти із гіперергічними реакціями на пробу Манту з 2 ТО, незалежно від наявності факторів ризику щодо захворювання на ТБ;
– діти із наростанням розмірів папули на пробу Манту з 2 ТО на 6 мм і більше, незалежно від розміру реакції й від наявності факторів ризику щодо захворювання на ТБ;
– діти із поступовим наростанням чутливості до туберкуліну протягом декількох років, незалежно від наявності факторів ризику щодо захворювання на ТБ;
– діти з монотонною чутливістю до туберкуліну в поєднанні з двома й більше неспецифічними факторами ризику щодо захворювання на ТБ, які не були обстежені у фтизіатра;
– діти, інфіковані МБТ, із хронічними захворюваннями різних органів і систем при плановій щорічній диспансеризації з приводу основного процесу або при неефективності проведених традиційних методів лікування;
– діти, інфіковані МБТ, при тривалому прийомі (більше місяця) цитостатичних, глюкокортикоїдних препаратів, імунодепресантів;
– діти з ВІЛ-інфекцією або з перинатальним контактом щодо ВІЛ-інфекції — при плановій щорічній диспансеризації з приводу основного процесу;
– діти із симптомами, схожими на ТБ, — для проведення диференціальної діагностики ТБ й нетуберкульозних захворювань (кашель, що триває понад 2 тижні, наявність інтоксикаційного симптомокомплексу неясного генезу, поліаденія периферичних лімфатичних вузлів (особливо у туберкулінопозитивних осіб), втрата маси тіла, підвищення температури тіла, спітніння вночі, кровохаркання, біль у грудній клітці);
– діти, інфіковані МБТ, із соціальних груп ризику (Додаток 6).
— Попередня діагностика ускладнень БЦЖ та скерування до дитячого фтизіатра (Додаток 7).
4. Лікування
Обґрунтування
Лікування хворих на ТБ проводиться в спеціалізованих протитуберкульозних закладах за інформованою згодою пацієнта (додаток 2). У закладах ПМД проводиться контрольоване лікування за місцем проживання під контролем фтизіатра.
Лікування хворих на ТБ у дітей і підлітків повинно здійснюватися під контролем фтизіопедіатра за тими ж принципами, що й у дорослих, та з урахуванням вікових особливостей.
На даному етапі може проводитися превентивне лікування дітей груп ризику (додатки 6, 7, 8): із контактів із хворими на ТБ або хворими на ТБ тваринами; з різними проявами ЛТІ; із ЗЗТБ. Перевагу в таких випадках слід надавати лікуванню в умовах санаторію або спеціалізованих загальноосвітніх закладів для дітей груп ризику.
Необхідні дії лікаря
— Дільничний фтизіатр (спеціалізований протитуберкульозний заклад, тубкабінет), який лікує і спостерігає пацієнта, повинен передати лікарю ЗП-СЛ/дільничному терапевту чи педіатру або відповідальному медичному працівнику закладу ПМД необхідні препарати на місяць (які будуть зберігатись у відповідальної особи закладу ПМД) і індивідуальну карту обліку хворого (ТБ01), в якій медична сестра лікаря ЗП-СЛ/дільничного терапевта чи педіатра, фельдшер ФАПу відмічає прийом хворим на ТБ ПТП у її присутності;
— Лікар ЗП-СЛ/дільничний терапевт чи педіатр, медичний працівник закладу ПМД забезпечує організацію чіткого контролю за прийняттям ПТП, проводить опитування щодо виникнення побічних реакцій і відмічає прийом ліків у карті ТБ01;
— Якщо пацієнт протягом 2–3 днів не з’явився на прийом, медична сестра повинна вжити заходів для розшуку пацієнта, повідомити лікаря ЗП-СЛ/дільничного терапевта чи педіатра, а він, у свою чергу, повідомити про такий випадок дільничного (міського/районного) фтизіатра та/або призначеного хворому куратора;
— Не рідше ніж 1 раз на місяць пацієнт, який одержує контрольоване лікування в закладах ПМД, має бути оглянутий дільничним фтизіатром для моніторингу та корекції лікування;
— Якщо виникли побічні реакції під час лікування, медична сестра та лікар ЗП-СЛ/дільничний терапевт чи педіатр негайно повідомляє дільничного фтизіатра та виконує його рекомендації (Розділ А.3.3.13.2);
— Після завершення контрольованого лікування скерувати пацієнта до дільничного фтизіатра і передати йому форму ТБ 01.
4.1. Медикаментозне лікування
Обґрунтування
Існують докази, що в ІФ ОКХТ ТБ ефективним є використання 4 ПТП протягом 2 місяців, а у ПФ — 2 ПТП протягом 4 місяців.
Існують докази, що хворі з обмеженими формами ТБ без бактеріовиділення можуть лікуватися амбулаторно протягом всього основного курсу антимікобактеріальної терапії за умови забезпечення чіткої контрольованості лікування. Протягом амбулаторного лікування лікар ПМД сприяє організації необхідної соціальної підтримки хворих на ТБ, яка мотивує їх до дотримання режиму лікування та завершення повного курсу протитуберкульозної ХТ.
Лікування хворих на ТБ з бактеріовиділенням вдома можливе лише за умов наявності окремої кімнати для хворого на ТБ, відсутності у квартирі дітей віком до 18 років та дотримання правил інфекційного контролю вдома.
Необхідні дії лікаря
— Здійснення контрольованого лікування ПТП (ДОТ послуги) в дозах, що призначені фтизіатром. Препарати приймаються перорально за один прийом або за призначенням фтизіатра. Комбіновані ПТП з фіксованими дозами можна застосовувати у будь-якому режимі лікування ТБ;
— Використання ДОТ зазвичай не є необхідним у веденні усіх випадків активного ТБ. Для всіх пацієнтів слід проводити оцінку ризиків щодо дотримання режиму лікування, і застосування ДОТ слід розглядати для пацієнтів, які мають в оцінці ризиків негативні фактори, зокрема: для бездомних людей з активним ТБ, які живуть на вулиці або у притулках; для пацієнтів з імовірним поганим дотриманням режиму лікування, зокрема тих, у кого в анамнезі є факти недотримання режиму лікування;
— Повідомити кожному пацієнту з ТБ прізвище його куратора і його контактні дані. Куратор повинен проводити навчання та залучення пацієнта з ТБ до лікування, формування прихильності до нього на амбулаторному етапі;
— Використовувати наступні форми втручання з метою покращення дотримання режиму лікування ТБ, якщо пацієнт його порушує:
– листи-нагадування;
– медично-просвітні консультації;
– бесіда, орієнтована на пацієнта, та інформаційно-освітній буклет;
– відвідування вдома;
– щоденник пацієнта;
– допомога або поради щодо того, як отримувати соціальну допомогу, житлові та соціальні послуги;
— Прийом препаратів проводиться в умовах ДОТ-кабінетів, стаціонару на дому або за допомогою куратора (медичний працівник, соціальний працівник, волонтер, член родини тощо) для пацієнтів із низькою прихильністю до лікування. Якщо лікування проводиться в умовах ДОТ, застосовуються способи пом’якшення фінансових і психосоціальних факторів, які можуть погіршити дотримання режиму лікування, зокрема щодо стабільного житла, витрат на препарати та транспорт. Умови лікування і періодичність лікування слід організувати так, щоб лікування було якомога зручнішим для хворого на ТБ. Хворий на ТБ та призначений йому куратор повинні брати участь у прийнятті рішення з цього питання. ДОТ слід підтримувати частими контактами з куратором;
— Форма надання ДОТ послуг визначається з урахуванням прихильності пацієнта до лікування. Пацієнтам, які мають високу прихильність до лікування, препарати можуть видаватися на руки на термін до 10 діб (з відповідною відміткою у ф. ТБ-01);
— Сприяти проведенню превентивного лікування (хіміопрофілактики) у дітей (Додаток 8) та дорослих — за призначенням дільничного фтизіатра та з використанням отриманих від нього препаратів.
5. Подальше спостереження
Обґрунтування
Існують докази, що призначення глюкокортикостероїдів, цитостатиків, антагоністів фактора некрозу пухлини або захворювання на ВІЛ-інфекцію призводять до рецидиву ТБ.
Необхідні дії лікаря
Обов’язкові:
— Здійснення запису в медичній документації хворого про захворювання на ТБ;
— Збереження документальної інформації про перенесене пацієнтом захворювання на ТБ та хід його лікування для забезпечення його наступності на всіх етапах при проведенні антимікобактеріальної терапії;
— Проведення ХП в осіб, яким планується призначення імуносупресивної терапії (глюкокортикостероїдів у високих дозах на тривалий час, цитостатиків, інгібіторів фактора некрозу пухлини пацієнтам, які мали в анамнезі ТБ або захворювання на ВІЛ-інфекцію після виліковування ТБ). Ізоніазид 0,3 г (або 5 мг/кг маси тіла) 1 раз на добу протягом 6 міс. раз на рік на фоні проведення біологічної терапії з блокаторами фактора некрозу пухлини. При проведенні інших видів супресивної терапії одним курсом профілактичне лікування застосовують один раз на фоні цієї терапії (Додаток 15);
— Організація консультації фтизіатра для вирішення питання про призначення ХП ТБ у разі необхідності;
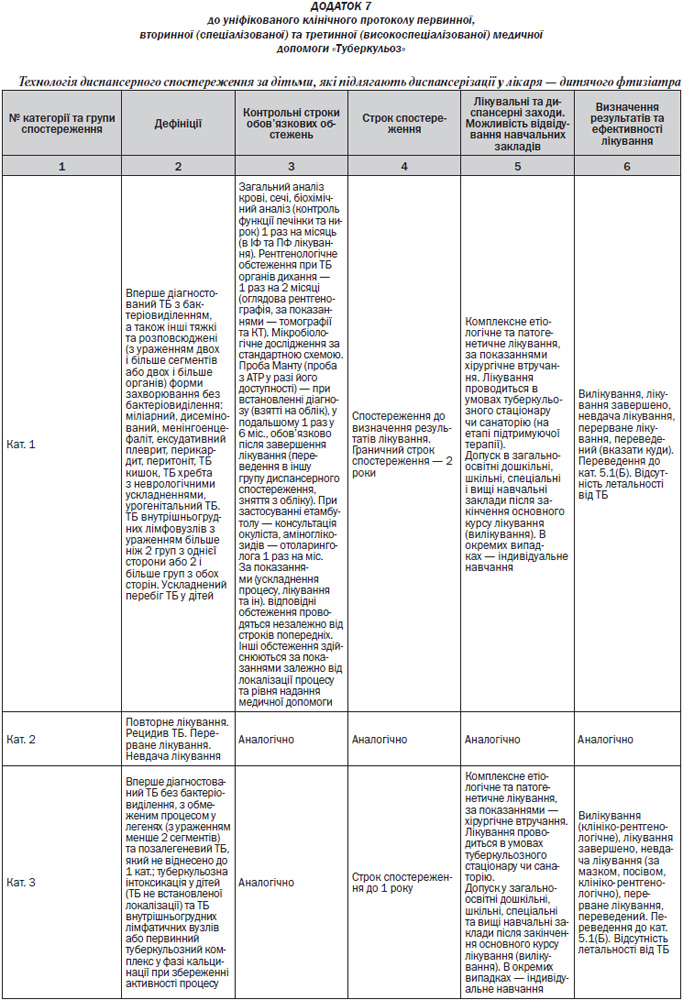
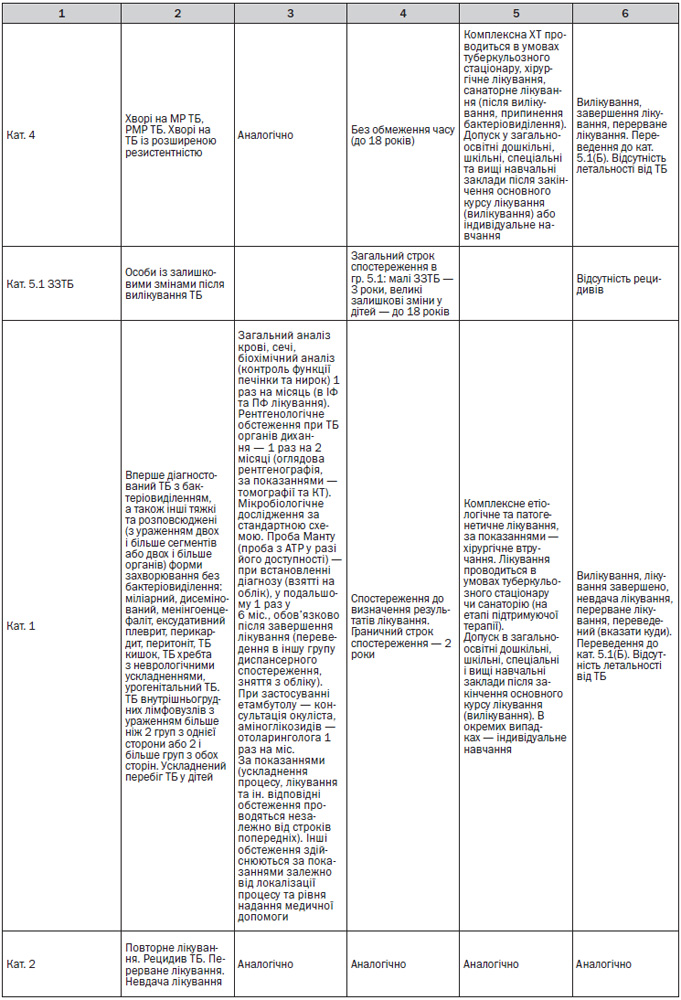
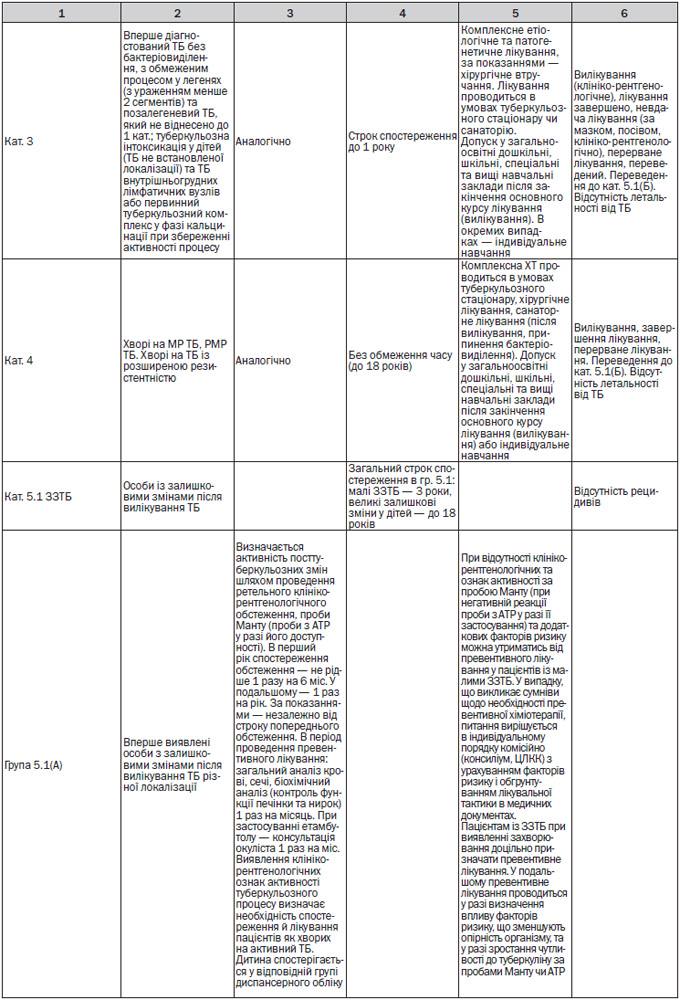
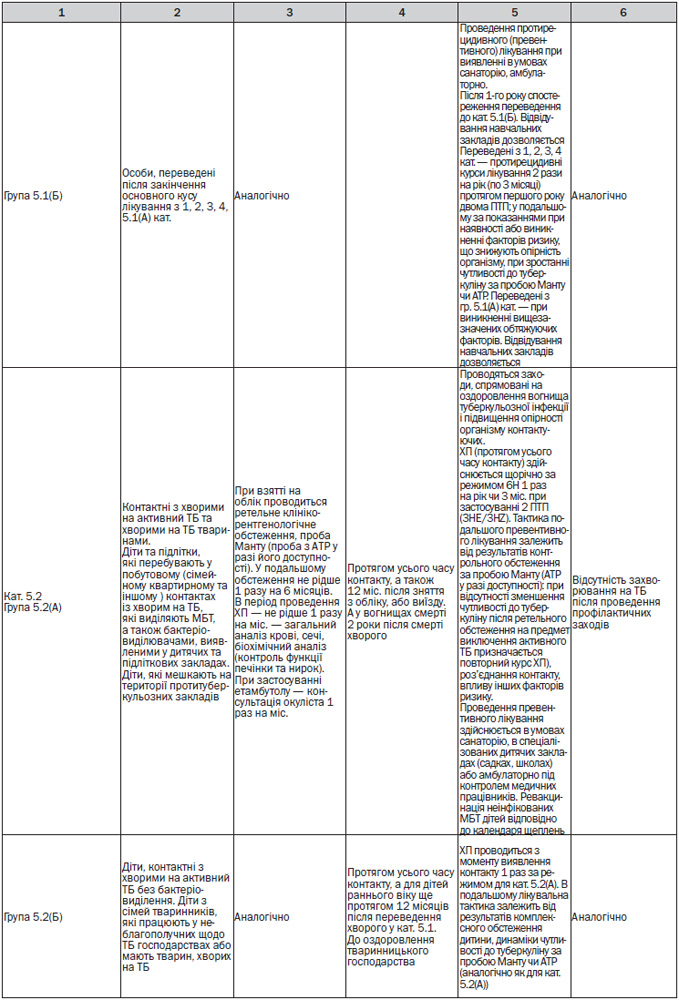
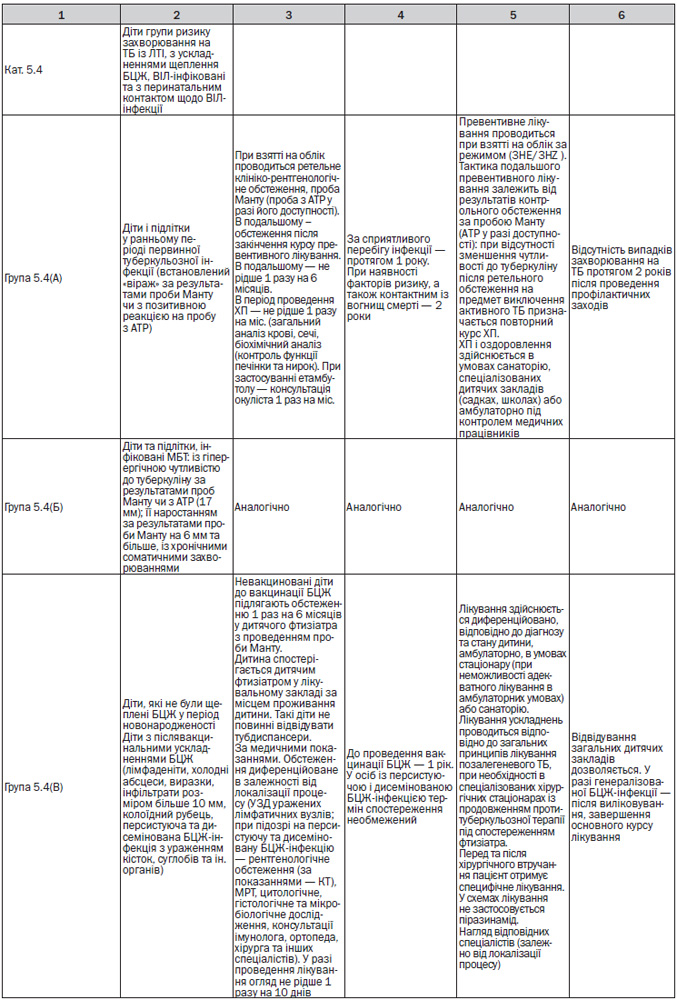
— Діти з груп ризику: з контактів, з ЛТІ та ЗЗТБ, спостерігаються у дільничого фтизіатра (та у сімейного лікаря (педіатра) у групі ризику). З малими ЗЗТБ спостерігаються до 3 років, з великими ЗЗТБ — до 18 років (Додаток 7). При виникненні додаткових факторів ризику дитина скеровується до фтизіатра для обстеження та призначення превентивного лікування (Додаток 6).
А.2.2. Для неспеціалізованих закладів вторинної медичної допомоги
1. Організація надання медичної допомоги
Обґрунтування
Виявлення хворих із підозрою на ТБ проводиться в лікувальних закладах персоналом цих установ. Діагноз ТБ підтверджується у спеціалізованому протитуберкульозному закладі.
Необхідні дії лікаря
— Пасивне виявлення ТБ — при зверненні громадян у медичні заклади за будь-якою медичною допомогою при наявності симптомів, що можуть свідчити про ТБ, наявність скарг, що відповідають інтоксикаційному та бронхо-легенево-плевральному синдромам;
— Дообстеження (лабораторне, інструментальне, променеве тощо) пацієнтів з ураженнями органів дихання (з негативним мазком мокротиння) та інших органів, скерованих з першого рівня медичної допомоги для виключення іншої (нетуберкульозної) етіології захворювання;
— Скерування пацієнтів із підозрою на ТБ за результатами алгоритму первинної діагностики до лікаря-фтизіатра (Розділ А.3.1.1);
— При необхідності — забезпечення збору та транспортування мокротиння та іншого матеріалу до лабораторії з мікробіологічної діагностики ТБ І та/або ІІ рівня (Додаток 5);
— Гістологічне дослідження біопсійного матеріалу уражених органів на ТБ (лімфовузли; гній, що аспірований із лімфовузлів; плевральний біоптат; хірургічний зразок; матеріал, який узятий під контролем рентгенологічного обстеження);
— Скеровування гістологічних зразків на консультацію до спеціалізованих закладів (у разі підозри на ТБ).
2. Первинна профілактика
Обґрунтування
Своєчасна діагностика, ізоляція хворих на ТБ із бактеріовиділенням, організація та проведення лікування є основними елементами первинної профілактики ТБ, яка спрямована на попередження інфікування мікобактеріями ТБ здорових осіб.
Необхідні дії лікаря
Обов’язкові:
— Виявлення осіб, які мають симптоми, що вимагають обов’язкового обстеження на ТБ за результатами клінічного скринінгу (продуктивний кашель із виділенням мокротиння, що триває понад 2 тижні, втрата маси тіла, підвищення температури тіла, спітніння вночі, кровохаркання, біль у грудній клітці);
— Надання інформації населенню щодо раннього виявлення, профілактики та симптомів ТБ, особливо групам ризику;
— Проведення ХП в осіб, яким планується призначення імуносупресивної терапії (глюкокортикостероїдів у високих дозах на тривалий час, цитостатиків, інгібіторів фактора некрозу пухлини пацієнтам, які мали в анамнезі ТБ або захворювання на ВІЛ-інфекцію після виліковування ТБ). Ізоніазид 0,3 г (або 5 мг/кг маси тіла) 1 раз на добу протягом 6 міс. раз на рік на фоні проведення біологічної терапії з блокаторами фактора некрозу пухлин. При проведенні інших видів супресивної терапії одним курсом профілактичне лікування застосовують один раз на фоні цієї терапії (Додаток 15).
3. Діагностика
Обґрунтування
Встановлення попереднього діагнозу ТБ необхідне для відбору осіб із підозрою на ТБ.
Необхідні дії лікаря
Методи діагностики:
— Цілеспрямований збір анамнезу: за прямими ознаками (є відомості про наявність хворого на ТБ в оточенні або хворих на ТБ тварин); за непрямими ознаками (наявність осіб, які кашляють; наявність у родині осіб із хронічними бронхолегеневими захворюваннями; випадків смерті від легеневого захворювання; літніх людей із залишковими посттуберкульозними змінами; осіб, звільнених із місць позбавлення волі, осіб, які страждають від алкоголізму, наркоманії; осіб, які тимчасово проживають у родині, з регіонів, неблагополучних щодо ТБ);
— Клінічні методи: визначення скарг, що відповідають інтоксикаційному і бронхо-легенево-плевральному синдромам та збирання анамнезу (контакт із хворими на ТБ, захворювання на ТБ у минулому, визначення факторів ризику щодо ТБ), проведення скринінгового анкетування на ТБ (Додаток 4);
— Фізикальне обстеження: огляд, перкусія, пальпація, аускультація;
— Проведення проби Манту з 2 ТО в стандартному розведенні для виявлення ЛТІ у дітей (за клінічними показаннями);
— Променева діагностика: рентгенологічне/флюорографічне обстеження органів грудної порожнини для дорослих та неповнолітніх осіб;
— Бактеріоскопічний метод: забезпечити 2-разовий збір і транспортування мокротиння в лабораторію з мікробіологічної діагностики ТБ І рівня (пункт мікроскопії мокротиння) для дослідження на КСБ методом мікроскопії мазка (у разі наявності кашлю) (Додаток 5);
— Медична сестра/фельдшер повинен пояснити пацієнту правила збирання мокротиння і добитись правильного виконання цієї процедури під контролем медичного працівника (Додаток 5);
— Біопсійний, аспіраційний, аутопсійний матеріал для культурального дослідження на ТБ збирається з урахуванням певних умов (Додаток 5);
— Пацієнту, який має результати рентгенівського дослідження грудної клітки з підозрою на ТБ, провести збір мокротиння для мікробіологічного дослідження (Додаток 5);
— Негайно забезпечити ізоляцію для дообстеження у протитуберкульозному закладі у разі отримання позитивного результату дослідження мазка мокротиння на КСБ;
— У разі виявлення на рентгенограмі порожнин розпаду, дрібновогнищевої дисемінації пацієнт скеровується до фтизіатра для дообстеження з результатами бактеріоскопії мазка;
— У разі негативних мазків мокротиння і виявлення вогнищевих або інфільтративних змін на рентгенограмі легень пацієнту з підозрою ТБ призначають антибіотики широкого спектра дії (за виключенням рифампіцину, аміноглікозидів і фторхінолонів) до 2 тижнів, після чого повторюють рентгенограму легень. При відсутності позитивної динаміки вогнищ запалення пацієнта негайно скеровують до фтизіатра;
— Негайно направити до фтизіатра при підозрі на позалегеневі форми ТБ пацієнтів, у тому числі дітей;
— При неможливості проведення лікарем будь-яких методів діагностики — термінове скерування пацієнта до фтизіатра;
— За результатами обстеження, з урахуванням факторів ризику щодо захворювання на ТБ, клінічних ознак і результатів туберкулінодіагностики направляються на консультацію до дитячого фтизіатра такі особи:
– діти, в яких встановлено контакт із хворою на ТБ людиною або твариною (як тісний сімейний або квартирний контакт, так і випадковий), незалежно від строків попереднього обстеження на ТБ;
– діти зі встановленим фактом «віражу» за пробою Манту (ранній період первинної ТБ інфекції);
– діти із гіперергічними реакціями на пробу Манту з 2 ТО, незалежно від наявності факторів ризику щодо захворювання на ТБ;
– діти із наростанням розмірів папули на пробу Манту з 2 ТО на 6 мм і більше, незалежно від розміру реакції й від наявності факторів ризику щодо захворювання на ТБ;
– діти із поступовим наростанням чутливості до туберкуліну протягом декількох років, незалежно від наявності факторів ризику щодо захворювання на ТБ;
– діти з монотонною чутливістю до туберкуліну в поєднанні з двома й більше неспецифічними факторами ризику щодо захворювання на ТБ, які не були обстежені у фтизіатра;
– діти, інфіковані МБТ, із хронічними захворюваннями різних органів і систем при плановій щорічній диспансеризації з приводу основного процесу або при неефективності проведених традиційних методів лікування;
– діти, інфіковані МБТ, при тривалому прийомі (більше місяця) цитостатичних, глюкокортикоїдних препаратів, імунодепресантів;
– діти з ВІЛ-інфекцією або з перинатальним контактом щодо ВІЛ-інфекції — при плановій щорічній диспансеризації з приводу основного процесу;
– діти із симптомами, схожими на ТБ, — для проведення диференціальної діагностики ТБ й нетуберкульозних захворювань (кашель, що триває понад 2 тижні, наявність інтоксикаційного симптомокомплексу неясного генезу, поліаденія периферичних лімфатичних вузлів (особливо у туберкулінопозитивних осіб), втрата маси тіла, підвищення температури тіла, спітніння вночі, кровохаркання, біль у грудній клітці;
– діти, інфіковані МБТ, із соціальних груп ризику (Додаток 6);
— Попередня діагностика ускладнень БЦЖ та скерування до дитячого фтизіатра (Додаток 7).
— Після встановлення попереднього діагнозу активного ТБ лікар-клініцист, який відповідає за надання медичної допомоги, повинен направити даного пацієнта до фтизіатра (з результатами бактеріоскопічного та бактеріологічного дослідження мокротиння на іншу неспецифічну флору з метою виключення нетуберкульозної етіології захворювання).
А.2.3. Для спеціалізованих протитуберкульозних закладів (структурних підрозділів у складі закладів охорони здоров’я), що надають вторинну амбулаторну медичну допомогу
1. Організація надання медичної допомоги
Обґрунтування
Дільничний фтизіатр забезпечує діагностику та підтвердження діагнозу ТБ в осіб із підозрою на захворювання на ТБ у спеціалізованому протитуберкульозному закладі. При цьому пацієнти з клінічними чи рентгенологічними симптомами ТБ повинні бути обстежені для підтвердження або виключення діагнозу ТБ.
Лікування протягом основного курсу ХТ (при відсутності МБТ) або підтримуючої фази ХТ проводиться (за вибором хворого) у спеціалізованому протитуберкульозному закладі (тубкабінеті) або у закладах ПМД за місцем проживання під курацією дільничного (міського/районного) фтизіатра.
Необхідні дії лікаря
— Облік та диспансерне спостереження хворих на ТБ здійснює районний фтизіатр.
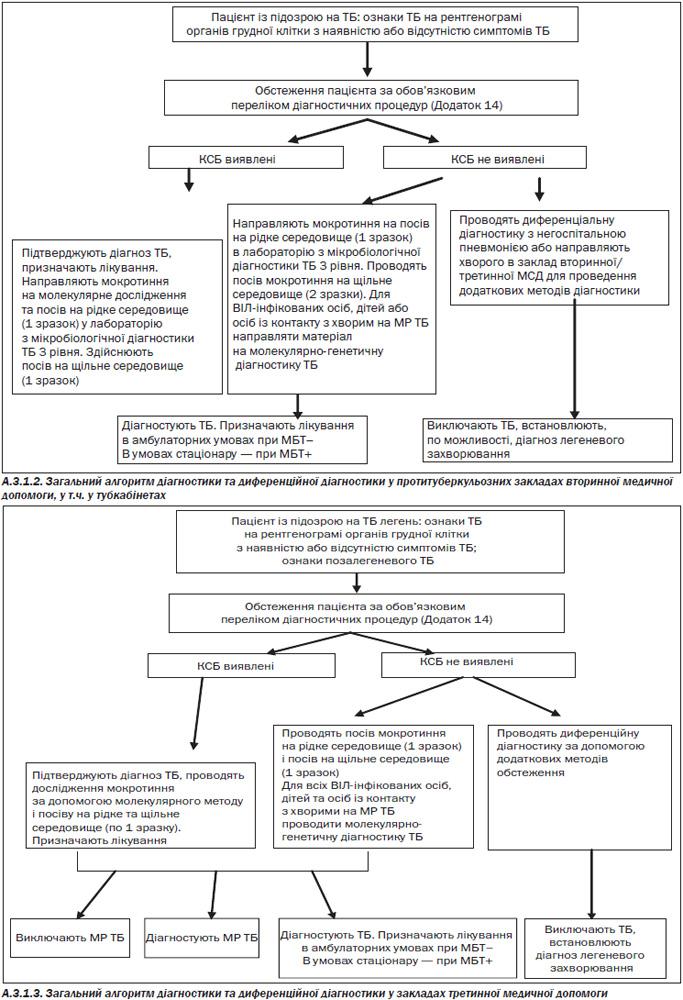
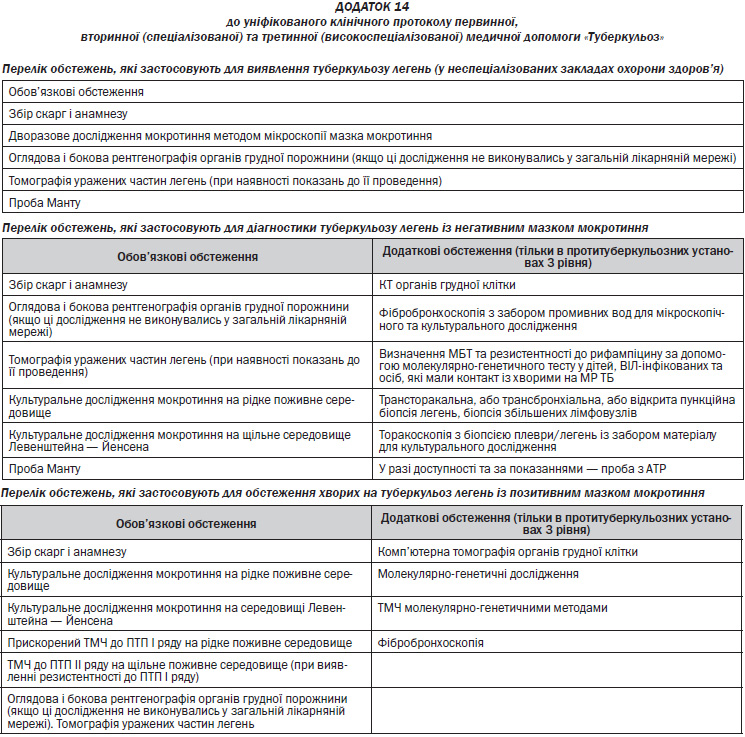
— Обстеження пацієнта з підозрою на ТБ за обов’язковим переліком діагностичних процедур (Додаток 14);
— Диференційна діагностика з іншими легеневими захворюваннями;
— Диференційна діагностика ЛТІ та активного ТБ у дітей за направленням лікарів ЗП-СМ (педіатрів) (Додаток 7).
— Організація бактеріологічної діагностики ТБ;
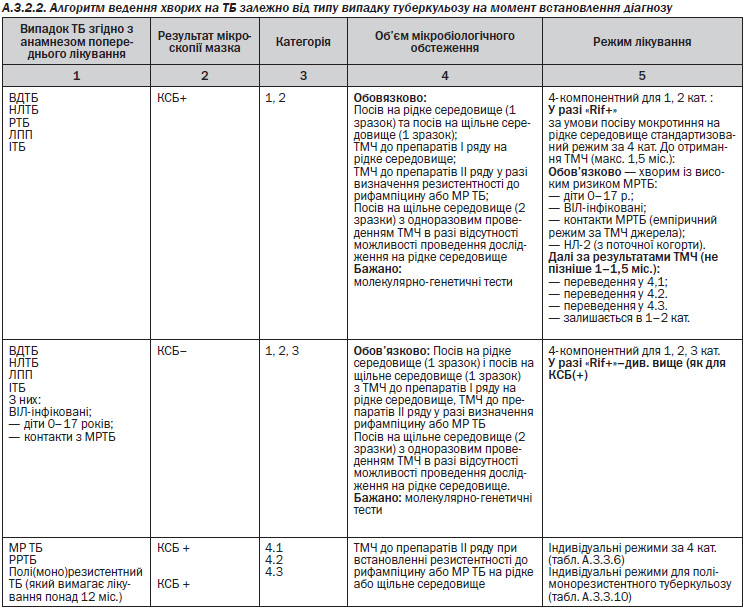
— Діагностика ТБ та визначення типу випадку (Розділ А.3.2.1);
— Оцінка ризику медикаментозної резистентності;
— Представлення документів на ЦЛКК для підтвердження (уточнення) діагнозу та реєстраційної категорії хворого;
— Представлення документів на ЦЛКК-ХРТБ для підтвердження (уточнення) діагнозу мультирезистентного ТБ або його ризику;
— Реєстрація випадків ТБ у журналі ТБ03;
— Скеровування пацієнта на дообстеження до протитуберкульозного закладу третинної медичної допомоги у разі необхідності (складні для діагностики випадки, підозра на позалегеневі форми або МР ТБ);
— Забезпечення госпіталізації хворих із підтвердженим діагнозом ТБ 1–2 кат. та 4 (ХР ТБ) кат. до регіонального профільного тубстаціонару вторинної/третинної медичної допомоги (забезпечення ізоляції пацієнтів з позитивним мазком мокротиння, генералізовані форми ТБ, тяжкі супутні захворювання, погана переносимість протитуберкульозних препаратів, необхідність хірургічного лікування);
— Організація та забезпечення проведення контрольованого лікування в ІФ і ПФ основного курсу протитуберкульозної ХТ (у т.ч. ДОТ-лікування у закладах ПМД);
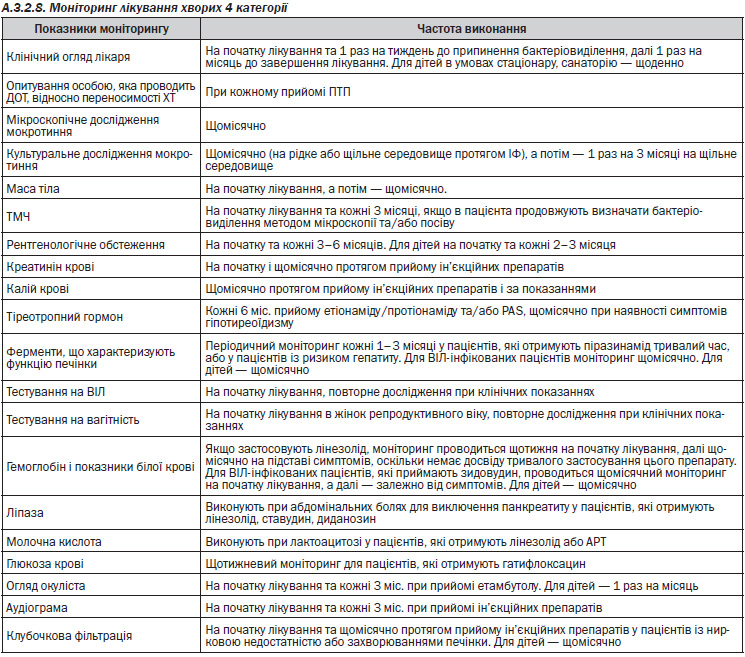
— Моніторинг лікування та побічних реакцій (направлення повідомлень до відділу моніторингу побічних реакцій ДП «Державний експертний центр МОЗ України»);
— Визначення непрацездатності, визначення протипоказань для проведення певних видів професійної діяльності;
— Ведення звітно-облікової документації щодо ТБ;
— Проведення когортного аналізу;
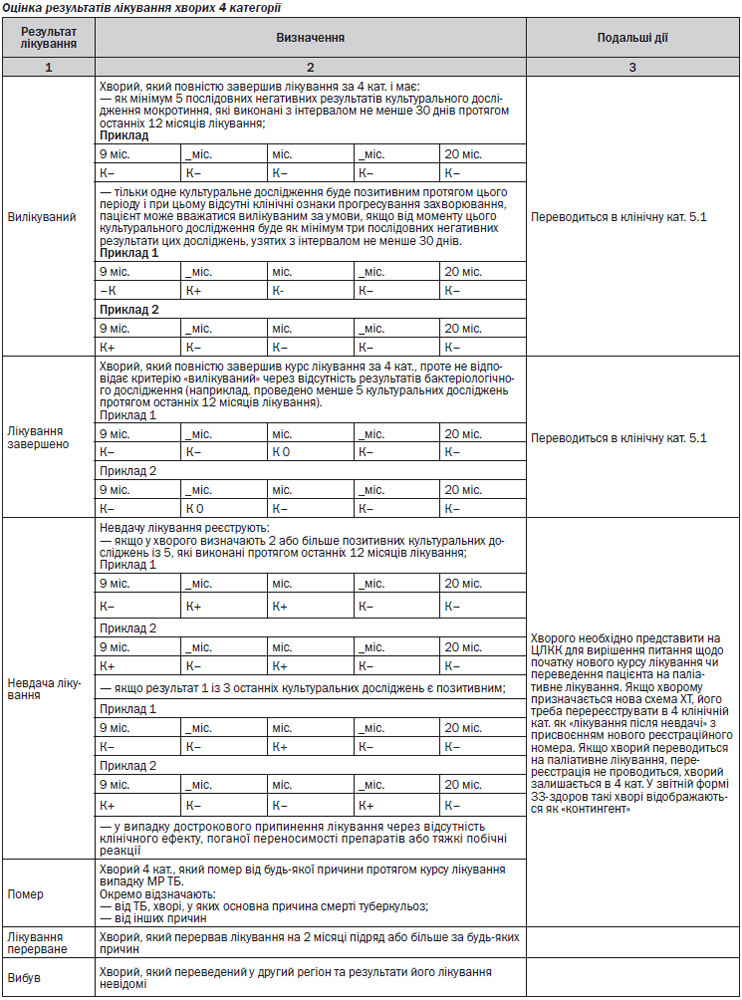
— Диспансерне спостереження за хворими, в тому числі за хворими 4 категорії, які отримують паліативне лікування;
— Диспансерне спостереження за особами з підвищеним ризиком захворювання (рецидиву) ТБ з 5.1 і 5.2 груп;
— Виявлення контактів, обстеження та проведення ХП у контактних осіб та проведення оздоровчих заходів у вогнищах туберкульозної інфекції (Додаток 3);
— Перш ніж починати масштабну ініціативу з відстеження контактів (наприклад, у школі чи лікарні), необхідно підтвердити наявність комплексу M.tuberculosis у матеріалі, позитивному за мікроскопією або культурою. Якщо тести не дають переконливих результатів або затримуються, слід застосовувати клінічну оцінку;
— Курація лікаря ЗП-СЛ, який проводить контрольоване лікування у ПФ у закладах ПМД;
— При виявленні у дитини локального ТБ або при необхідності проведення подальшого обстеження для уточнення діагнозу її скеровують до протитуберкульозного закладу третинної медичної допомоги;
— Диспансерне спостереження і профілактичне лікування дітей (Додаток 7). При виявленні осіб групи ризику із контакту з хворим, з ЛТІ та ЗЗТБ перевагу слід надавати лікуванню в умовах санаторію або спеціалізованих загальноосвітніх закладів для дітей груп ризику;
— Диспансерне спостереження і профілактичне лікування дітей (Додаток 7). При виявленні осіб групи ризику: із контакту з хворим, з ЛТІ та ЗЗТБ та інших перевагу слід надавати лікуванню в умовах санаторію або спеціалізованих загальноосвітніх закладів для дітей груп ризику;
— Навчання працівників закладів ПМД із питань ТБ та контроль за цією роботою.
2. Первинна профілактика
Обґрунтування
Своєчасна діагностика, ізоляція хворих на заразну форму ТБ та лікування є основними елементами первинної профілактики ТБ, яка спрямована на попередження інфікування МБТ здорових осіб.
Необхідні дії лікаря
Обов’язкові:
— Діагностика ТБ в осіб із підозрою на захворювання на ТБ, які мають симптоми, що вимагають обов’язкового обстеження на ТБ (кашель із виділенням мокротиння, що триває більше 2 тижнів, втрата маси тіла, підвищення температури тіла, потіння вночі, кровохаркання);
— Ведення новонароджених із вогнищ туберкульозної інфекції (Додаток 12);
— Негайна ізоляція пацієнта з позитивним мазком мокротиння у протитуберкульозні стаціонари, або в домашніх умовах, або із застосуванням примусової ізоляції згідно із законодавством;
— Негайний початок лікування у пацієнтів з встановленим діагнозом ТБ, у тому числі в амбулаторних умовах у хворих 3 клінічної категорії.
3. Діагностика
Обґрунтування
Діагноз ТБ встановлюють на підставі лабораторних даних (позитивна мікроскопія мокротиння на кислотостійкі бактерії), клінічних (симптоми) та/або рентгенологічних, та/або морфологічних даних (біопсія ураженого органа).
Необхідні дії лікаря
Для діагностики активного ТБ обов’язково:
— Збір скарг та анамнезу (контакт із хворими на ТБ, захворювання на ТБ у минулому, визначення факторів ризику ТБ);
— Рентгенологічне/флюорографічне обстеження органів грудної клітки (у разі відсутності рентгенограм), томографія легень за показаннями при підозрі на наявність деструкції в легенях за даними оглядової рентгенограми;
— Дворазове дослідження мокротиння на кислотостійкі бактерії методом мікроскопії мазка (у разі відсутності досліджень або при негативних результатах досліджень в лабораторії з мікробіологічної діагностики ТБ І рівня — пункті мікроскопії мокротиння) та дослідження мокротиння на рідке — 1 зразок і на щільне середовище — 1 зразок з проведенням ТМЧ на рідке середовище до ПТП І ряду (транспортують мокротиння до лабораторії з мікробіологічної діагностики ТБ ІІ або ІІІ рівня);
— При недоступності дослідження на рідке середовище проводять дворазове дослідження на щільне середовище з одноразовим визначенням ТМЧ до ПТП І ряду (транспортують позитивну культуру до лабораторії з мікробіологічної діагностики ІІІ рівня);
— Направлення мокротиння від хворих з М(+) (у першу чергу — з ризиком МРТБ) та від усіх ВІЛ-інфікованих осіб, дітей 0–17 років, контактних із хворим на МР ТБ, а також народжених в іноземній країні, особливо у країнах із високим рівнем захворюваності) на молекулярно-генетичну діагностику ТБ і МР ТБ.
— Під час очікування результату (1–3 доби) молекулярно-генетичних досліджень слід розпочати заходи інфекційного контролю та лікування за стандартною схемою для 1–2 кат. із подальшим визначенням тактики залежно від результату дослідження. У разі виявлення МБТ(+) та стійкості як мінімум до рифампіцину — негайне подання документів на обласну ЦЛКК-ХРТБ та госпіталізація хворого у профільний тубстаціонар (3 рівень).
— Культуральні і молекулярно-генетичні дослідження для визначення комплексу M.tuberculosis на біопсійному матеріалі слід проводити, тільки якщо зразок не був поміщений у формалін;
— Матеріал на мікроскопічне та культуральне дослідження необхідно направляти на дослідження до початку лікування; в іншому разі зразки слід направити протягом 7 днів від початку лікування;
— Слід одержувати спонтанно виділене мокротиння; в іншому разі слід використовувати індукцію мокротиння або бронхоальвеолярний лаваж; у дітей, які не можуть зібрати мокротиння, слід застосувати індукцію мокротиння, якщо це можна зробити безпечно, а третій варіант — шлункові змиви;
— У разі отримання позитивного мазка мокротиння на КСБ пацієнт негайно ізолюється до протитуберкульозного стаціонару або вдома (при відмові від лікування — подання позову до суду у встановленому законодавством порядку);
— У разі негативних мазків мокротиння і виявленні запальних вогнищевих або інфільтративних змін на рентгенограмі легень пацієнту призначають антибіотики широкого спектра дії (якщо це не було проведено на попередніх етапах надання медичної допомоги) за виключенням рифампіцину, аміноглікозидів і фторхінолонів на 10–14 днів, після чого повторюють рентгенограму легень. При відсутності розсмоктування патологічних змін (якщо є переконливі докази виключення іншої етіології захворювання) пацієнту встановлюють діагноз ТБ та розпочинають лікування;
— Якщо є клінічні ознаки та симптоми ТБ, гістологічне підтвердження діагнозу ТБ, лікування слід розпочати, не очікуючи результатів культурального дослідження. Для пацієнтів, у яких виявлені негативні результати культурального дослідження, слід продовжувати стандартну рекомендовану схему лікування;
— Гістологічне дослідження біопсійного матеріалу уражених органів на ТБ (лімфовузли; гній, який аспірований із лімфовузлів; плевральний біоптат; хірургічний зразок; матеріал, який узятий під контролем рентгенологічного обстеження);
— Усім пацієнтам із ПЗТБ слід зробити рентгенографію грудної клітки, щоб виключити або підтвердити наявність супутнього ТБ органів дихання; крім того, слід розглянути питання про проведення тестів, описаних вище;
— Діагноз ПЗТБ залишається у разі отримання негативних результатів культуральних і молекулярно-генетичних тестів (наприклад, у плевральній рідині, СМР та сечі). Клінічні ознаки та інші лабораторні результати, що відповідають туберкульозному менінгіту, є показаннями до лікування, навіть якщо результати культуральних та молекулярно-генетичних досліджень є негативними, тому що можливі наслідки для пацієнта є важкими;
— При підозрі на ПЗТБ пацієнт скеровується на додаткові обстеження (біопсію ураженого органа, КТ органів грудної або черевної порожнини, УЗД) до закладу третинної медичної допомоги, який проводить ці дослідження;
— Проведення проби Манту з 2 ТО в стандартному розведенні (у разі доступності та за протреби — проби з АТР) для уточнення діагнозу ЛТІ (активного ТБ), формування та диспансерного спостереження за дітьми з груп ризику захворювання на ТБ (Додаток 7);
— Консультування та пропозиція тестування на ВІЛ (Додаток 9);
— Діагностика ускладнень щеплення БЦЖ (Додаток 7).
4. Лікування
Обґрунтування
Стандартизоване контрольоване лікування всім хворим на ТБ проводиться за інформованою згодою пацієнта (додаток 2) з дотриманням вимог інфекційного контролю з метою попередження подальшого поширення захворювання на ТБ та попередження розвитку МР ТБ.
Наукові дослідження довели, шо превентивне лікування зменшує ризик захворювання на ТБ у дітей з ЛТІ в 5–7 разів.
Необхідні дії лікаря
— Пацієнтам 1, 2, 3 кат. в амбулаторних умовах призначають 4-компонентний стандартний курс ХТ за умов відсутності бактеріовиділення та клінічних показань до госпіталізації на 6 міс.;
— Використання ДОТ зазвичай не є необхідним для усіх випадків активного ТБ. Для всіх пацієнтів слід проводити оцінку ризиків щодо дотримання режиму лікування, і застосування ДОТ слід розглядати для пацієнтів, які мають в оцінці ризиків негативні фактори, зокрема: для бездомних людей із активним ТБ, які живуть на вулиці або у притулках; для пацієнтів із імовірним поганим дотриманням режиму лікування, зокрема тих, у кого в анамнезі є факти недотримання режиму лікування;
— Туберкульозна служба повинна повідомити кожному пацієнту з ТБ прізвище його куратора і його контактні дані. Цей куратор повинен проводити навчання та залучення пацієнта з ТБ у процес забезпечення дотримання режиму лікування;
— Туберкульозні служби повинні розглянути наступні заходи втручання з метою покращення дотримання режиму лікування активного або латентного ТБ, якщо пацієнт його порушує:
– листи-нагадування відповідними мовами;
– медично-просвітні консультації;
– бесіда, орієнтована на пацієнта, та інформаційно-освітній буклет;
– відвідання вдома;
– щоденник пацієнтів;
– заходи контролю (наприклад, підрахунок таблеток, опитування хворих);
– інформація про допомогу в оплаті приписаних ліків;
– допомога або поради щодо того, як отримувати соціальну допомогу, житлові та соціальні послуги.
— Прийом препаратів проводиться в умовах ДОТ або за допомогою куратора (медичний працівник, соціальний працівник, волонтер, член родини тощо) для пацієнтів із низькою прихильністю до лікування. Якщо лікування проводиться в умовах ДОТ, застосовуються способи пом’якшення фінансових і психосоціальних факторів, які можуть погіршити дотримання режиму лікування, зокрема щодо стабільного житла, витрат на препарати та транспорт. Умови лікування, роботу спостерігача і періодичність лікування слід організувати так, щоб лікування було якомога зручнішим для хворого на ТБ. Хворий на ТБ та призначений йому куратор повинні брати участь у прийнятті рішення з цього питання. Крім того, ДОТ слід підтримувати частими контактами з куратором;
— Пацієнтам, які мають високу прихильність до лікування, препарати можуть видаватися на руки на термін до 10 діб (у виключних випадках — до 30 діб);
— Пацієнтам 1, 2, 3 кат. призначають ХТ у підтримуючому режимі, яка включає 2 препарати щоденно або через день в умовах ДОТ або самостійного прийому у пацієнтів із високою прихильністю до лікування і мінімум 4 ПТП згідно з даними ТМЧ для хворих 4 кат. протягом 12 місяців;
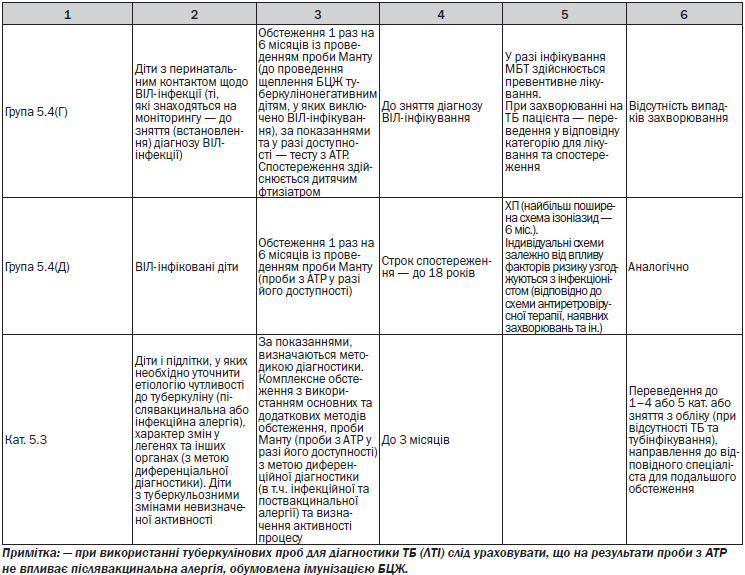
— Призначення та організаційне забезпечення ХП (у т.ч. передача медикаментів у заклади охорони здоров’я первинної медичної допомоги) за місцем проживання осіб, які її потребують. Показання до проведення ХП (Додаток 16, 8);
— Лікування дітей із локальними формами ТБ проводиться в умовах стаціонару та санаторію (Додатки 7, 10);
— Превентивне лікування у дітей здійснюється диференційовано залежно від результатів проби Манту (проби з АТР у разі її використання) та впливу факторів ризику (Додаток 8);
— Лікування ускладнень щеплення БЦЖ.
4.1. Медикаментозне лікування
Обґрунтування
Існують докази, що шестимісячний початковий режим із застосуванням чотирьох препаратів (ізоніазиду та рифампіцину протягом шести місяців з доданням у перші два місяці піразинаміду та етамбутолу) слід застосовувати для лікування активного ТБ органів дихання:
— у дорослих, в яких ВІЛ-статус негативний або невідомий;
— дорослих із ВІЛ-позитивним статусом;
— дітей.
Стандартизована терапія хворим на ТБ складається з двох фаз: інтенсивної (ІФ) та підтримуючої (ПФ). Хворі при проведенні ІФ лікування отримують від 4 до 6 ПТП (залежно від категорії). У ПФ хворі отримують від 2 до 4 ПТП залежно від категорії. Лікування хворих у ПФ (в ІФ — за умови відсутності бактеріовиділення) може бути організоване в амбулаторних та/або санаторних умовах, тому що такі хворі не становлять епідеміологічної загрози для оточуючих їх осіб.
Необхідні дії лікаря
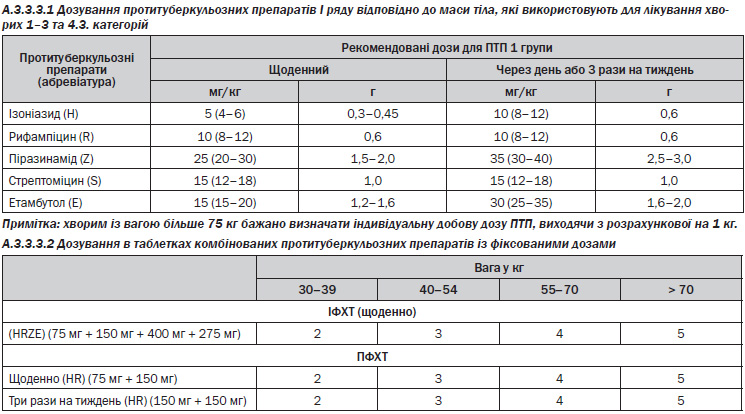
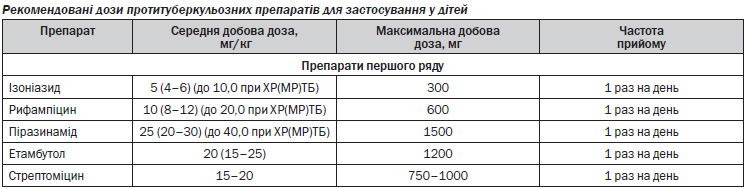
— Початкова хіміотерапія для хворих 1, 2, 3 категорій:
ізоніазид + рифампіцин + піразинамід + етамбутол — 2 місяці щоденно;
ізоніазид + рифампіцин — 4 місяці щоденно або через день. Режим дозування з прийомом тричі на тиждень допустимий тільки у разі ДОТ, але не застосовується для пацієнтів з ко-інфекцією ТБ/ВІЛ. Режим дозування з прийомом двічі на тиждень не застосовують для лікування ТБ.
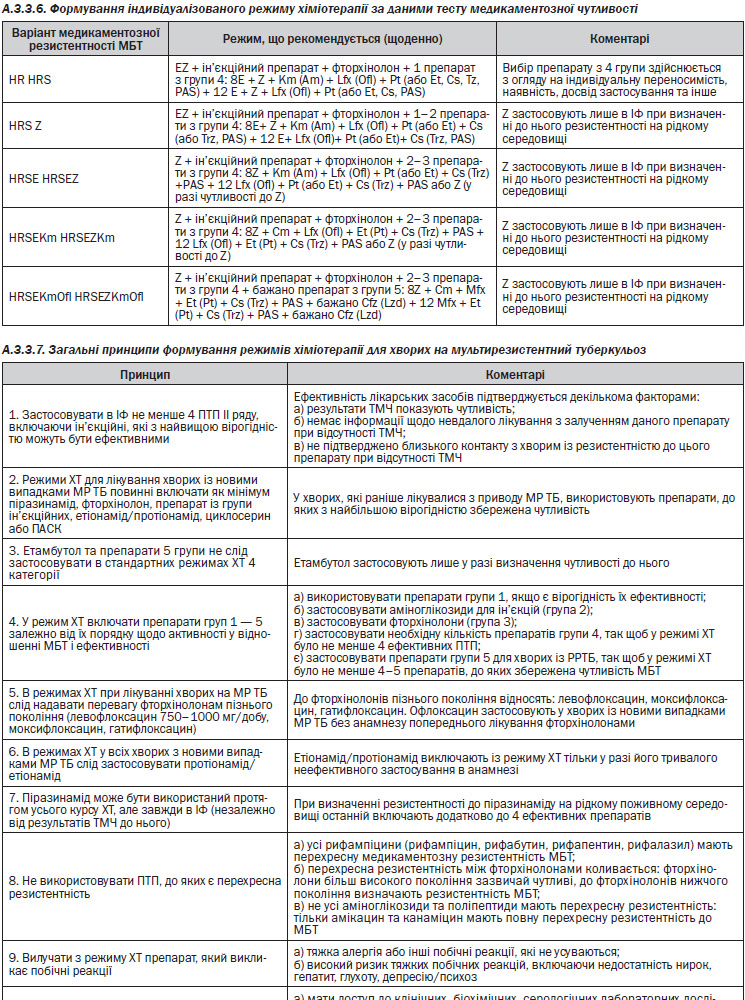
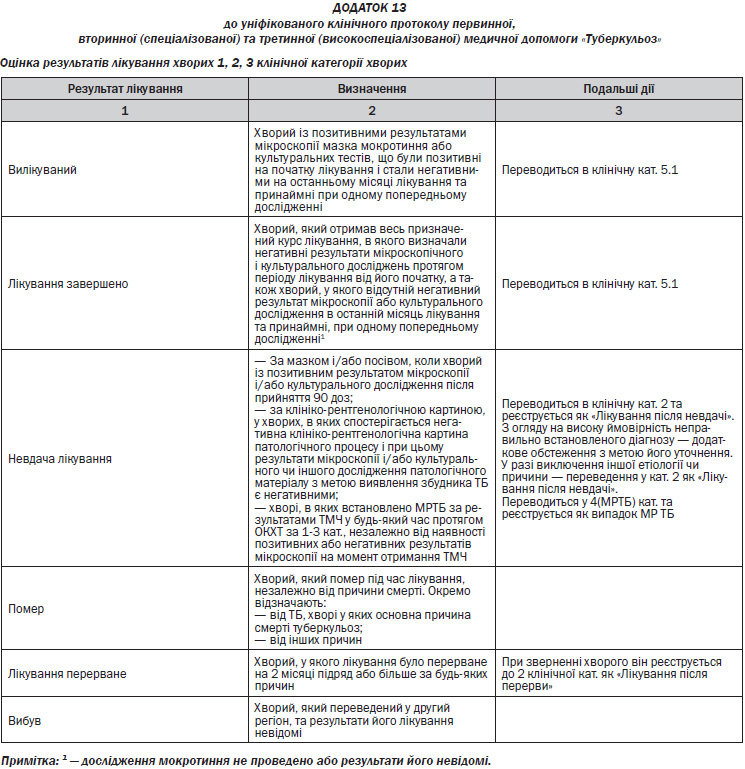
— За результатами ТМЧ або клінічними результатами при невдачі лікування здійснюється корекція схеми лікування (Розділ 3.3.6).
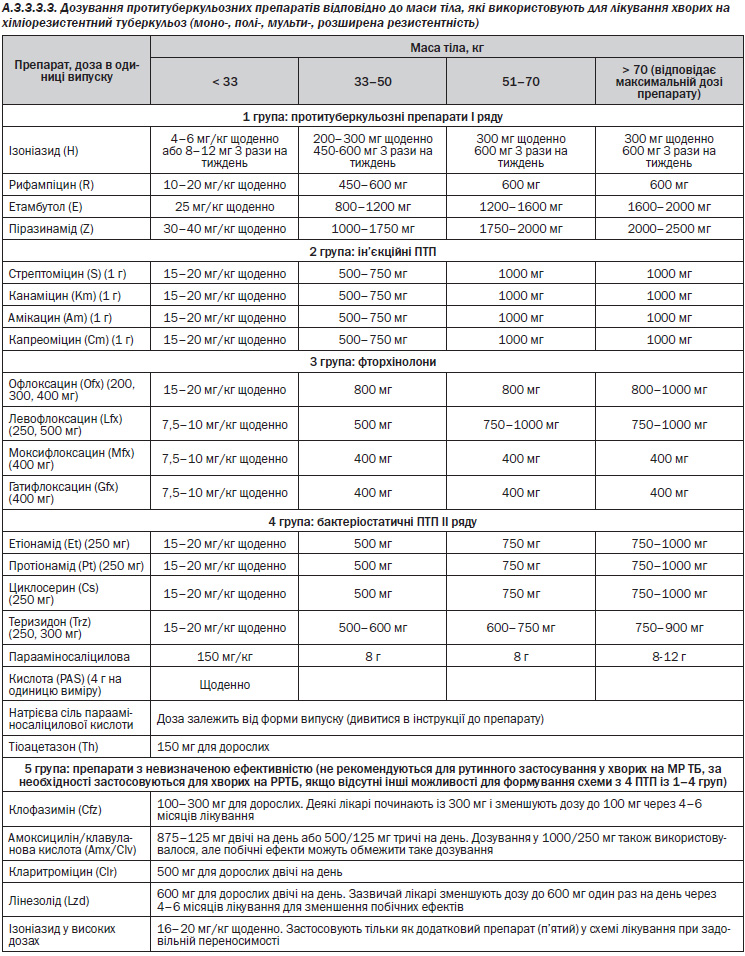
— Препарати приймаються за один прийом усередину із розрахунку відповідно до маси тіла. Комбіновані ПТП із фіксованими дозами у будь-якому режимі лікування ТБ (Розділ А.3.3.3).
— 4 категорія хворих (МР ТБ, РР ТБ, поліРезистТБ):
ПФ згідно з даними ТМЧ (за призначенням обласной ЦЛКК-ХРТБ) протягом 12 місяців із застосуванням не менше 4 ПТП (не менше 3 препаратів ІІ ряду).
— Режим хіміопрофілактики для контактних осіб та ВІЛ-інфікованих, за виключенням контактних із хворим на МР ТБ:
– особам до 35 років, яким рекомендовано лікування від ЛТІ і які не мають відомої ВІЛ-позитивності, — шестимісячний курс ізоніазиду;
– особам будь-якого віку з ВІЛ-інфекцією — шестимісячний курс ізоніазиду.
Особам, які відповідають критеріям лікування ЛТІ, але відмовляються проходити це лікування, слід надати інформацію за принципом «поінформуй та порадь» щодо ТБ та провести рентгенографію грудної клітки через 3 та 12 місяців.
Контактним із МР ТБ ХП не проводиться.
За показаннями може бути призначена ХП особам, які перехворіли на ТБ та спостерігаються у лікаря-фтизіатра при призначенні глюкокортикостероїдів у високих дозах на тривалий час, цитостатиків, інгібіторів фактора некрозу пухлини, або хворим на ВІЛ-інфекцію після виліковування ТБ. У цьому випадку застосовують ізоніазид протягом 6 місяців.
4.2. Моніторинг під час лікування
Обґрунтування
Необхідно здійснювати постійний моніторинг лікування хворих для своєчасного діагностування неефективного лікування. Протягом проведення протитуберкульозної ХТ можуть розвинутись побічні реакції з ураженням життєво важливих органів і систем.
Необхідні дії лікаря
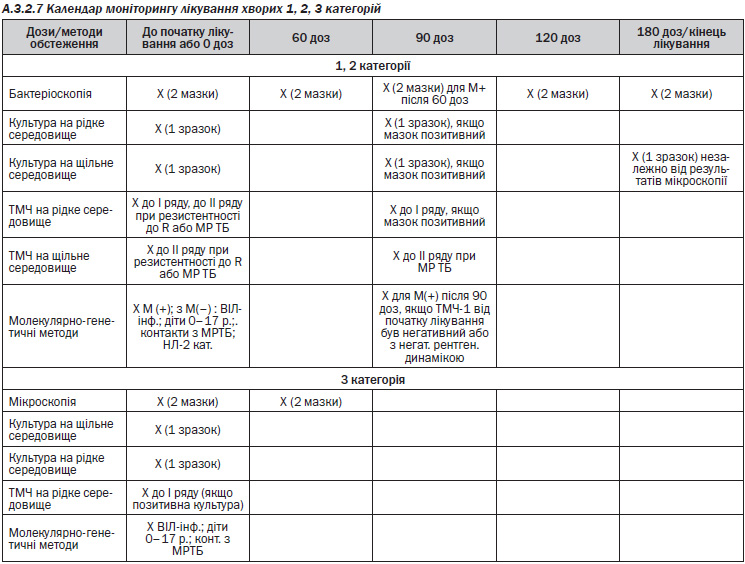
— Моніторинг результатів лікування у хворих 1, 2, 3 та 4 кат. шляхом дослідження мазка та культурального дослідження мокротиння (Розділ 3.2.7).
— Рентгенологічне дослідження проводять на початку лікування, наприкінці ІФ та наприкінці ОКХТ (після прийому 120 доз при позитивних мазках мокротиння);
— Аналіз крові, сечі, біохімічний аналіз крові здійснюється хворим 1 раз на місяць (Розділ А.3.2.7);
— Моніторинг лікування у дітей здійснюється згідно з Додатком 7.
5. Подальше спостереження
Обґрунтування
Існують докази, що у хворих, які перехворіли на ТБ, може виникнути повторне захворювання. Особи, які перебували в близькому контакті з хворими на ТБ, мають високий ризик захворювання на ТБ.
Необхідні дії лікаря
— Всі пацієнти, які перехворіли на ТБ, спостерігаються у лікаря-фтизіатра за місцем проживання протягом 3 років;
— Протягом періоду спостереження виконувати рентгенологічне обстеження 1 раз на рік;
— Дослідження мокротиння методом мікроскопії та посіву виконувати тільки у разі виникнення підозри на рецидив ТБ (бронхолегеневий синдром та/або динамічні зміни на рентгенограмі);
— Діти з малими ЗЗТБ спостерігаються у дільничного фтизіатра (та у сімейного лікаря (педіатра) — у групі ризику) до 3 років, з великими ЗЗТБ — до 18 років.
А.2.4. Для спеціалізованих протитуберкульозних закладів, що надають вторинну стаціонарну допомогу
1. Організація надання медичної допомоги
Обґрунтування
Діагностика або підтвердження діагнозу ТБ в осіб із підозрою на ТБ проводиться у спеціалізованому протитуберкульозному закладі. При цьому особи з клінічними чи рентгенологічними симптомами повинні бути обстежені для підтвердження або виключення діагнозу ТБ.
Необхідні дії лікаря
— Обстеження пацієнта за обов’язковим переліком діагностичних процедур (Додаток 14);
— Диференційна діагностика з іншими легеневими захворюваннями;
— Діагностика ТБ та визначення типу випадку (Розділ А.3.2.1);
— Представлення документів на ЦЛКК для підтвердження діагнозу та реєстрації випадку ТБ;
— Представлення документів на ЦЛКК-ХРТБ для реєстрації та призначення лікування за 4 (ХР ТБ) кат. (не пізніше тижня після отримання результатів ТМЧ культуральним та/або молекулярно-генетичними методами);
— Повідомлення районного фтизіатра про встановлення випадку ТБ (протягом не пізніше місяця від надходження до стаціонару);
— Повідомлення районного фтизіатра про зміну випадку ТБ, результати лікування попереднього випадку (протягом тижня після зміни типу випадку);
— Проведення контрольованого лікування в ІФ основного курсу протитуберкульозної ХТ;
— Оцінка ризику медикаментозної резистентності;
— Моніторинг лікування та побічних реакцій (направлення повідомлень до відділу моніторингу побічних реакцій ДП «Державний експертний центр МОЗ України»);
— Ведення форми ТБ01 та ТБ09;
— Повідомлення районного фтизіатра про виписку пацієнта зі стаціонару або перерву лікування (форма ТБ 01 та ТБ 09) по телефону за тиждень до виписки. Після завершення лікування в стаціонарі супроводжуючі документи (ТБ09, ТБ01) надіслати поштою. При перерві лікування більше 3 днів повідомити по телефону та надіслати виписку поштою;
— Організація та дотримання інфекційного контролю (Додаток 11).
2. Первинна профілактика
Обґрунтування
Своєчасна діагностика, ізоляція хворих на заразну форму ТБ та лікування є основними елементами первинної профілактики ТБ, яка спрямована на попередження інфікування МБТ здорових осіб.
Необхідні дії лікаря
Обов’язкові:
— Діагностика ТБ;
— Ізоляція пацієнта з позитивним мазком мокротиння та розподіл потоків пацієнтів за ступенем небезпеки відповідно до вимог інфекційного контролю;
— Негайний початок та проведення стандартизованого контрольованого лікування.
3. Діагностика
Обґрунтування
Діагноз ТБ встановлюють на підставі лабораторних даних (позитивних результатів мікроскопії мокротиння на кислотостійкі бактерії), клінічних симптомів та рентгенологічних, та/або морфологічних даних (біопсія ураженого органа).
Необхідні дії лікаря
Обов’язкові:
— Збір скарг та анамнезу (контакт із хворими на ТБ, захворювання на ТБ у минулому, визначення факторів ризику ТБ);
— Рентгенологічне обстеження органів грудної клітки у двох проекціях (у разі відсутності рентгенограм), томографія легень за показаннями при підозрі на наявність деструкції в легенях за даними оглядової рентгенограми;
— Дворазове дослідження мокротиння на КСБ методом мікроскопії мазка (у разі відсутності досліджень або негативних результатах досліджень в лабораторії з мікробіологічної діагностики ТБ І рівня) та дослідження мокротиння на рідке середовище — 1 зразок і на щільне середовище — 1 зразок із проведенням ТМЧ на рідке середовище до ПТП І ряду (транспортують мокротиння до лабораторії з мікробіологічної діагностики ТБ ІІІ рівня);
— При недоступності дослідження на рідке середовище проводять дворазове дослідження на щільне середовище з одноразовим ТМЧ до ПТП І ряду (транспортують позитивну культуру до лабораторії з мікробіологічної діагностики ТБ ІІІ рівня);
— У разі негативного мазка мокротиння в осіб з підозрою на туберкульоз — збір та направлення мокротиння від ВІЛ-інфікованих осіб, дітей, осіб, контактних із хворим на мультирезистентний ТБ; мігрантів з країн із високим рівнем захворюваності) на молекулярно-генетичну діагностику ТБ і МР ТБ;
— Під час очікування результату молекулярно-генетичних тестів у вищезазначених контингентів слід розпочати заходи інфекційного контролю;
— Молекулярно-генетичні діагностичні тести для визначення наявності комплексу M.tuberculosis слід проводити у пацієнтів із позитивними мазками мокротиння, а культуральні дослідження на рідке середовище — незалежно від результатів бактеріоскопії;
— Культуральні і молекулярно-генетичні діагностичні дослідження для визначення комплексу M.tuberculosis у біопсійному матеріалі виконують, тільки якщо зразок не був поміщений у формалін;
— Матеріал на мікроскопічне та культуральне дослідження необхідно направляти на дослідження до початку лікування; в іншому разі зразки слід направити не пізніше 7 діб від початку лікування;
— Слід одержувати спонтанно виділене мокротиння; в іншому разі слід використовувати індукцію мокротиння або бронхоальвеолярний лаваж; у дітей, які не можуть відхаркати мокротиння, слід застосувати індукцію мокротиння, якщо це можна зробити безпечно, а третій варіант — шлункові змиви (Додаток 5);
— Якщо є клінічні ознаки та симптоми ТБ, гістологічне підтвердження діагнозу ТБ — лікування слід розпочати, не очікуючи результатів культурального дослідження. Для пацієнтів, у яких виявлені негативні результати культурального дослідження, слід продовжувати стандартну рекомендовану схему лікування (за умови виключення іншої етіології захворювання);
— Гістологічне дослідження біопсійного матеріалу уражених органів на ТБ (лімфовузли; гній, який аспірований із лімфовузлів; плевральний біоптат; хірургічний зразок; матеріал, який узятий під контролем рентгенологічного обстеження);
— Дослідження вищезазначеного біологічного матеріалу методом посіву на МБТ (Додаток 5);
— Усім пацієнтам із ПЗТБ слід зробити рентгенографію грудної клітки, щоб виключити або підтвердити наявність супутнього ТБ органів дихання; крім того, слід розглянути питання про проведення тестів, описаних вище;
— Діагноз ПЗТБ залишається у разі отримання негативних результатів культуральних та/або молекулярно-генетичних тестів (наприклад, у плевральній рідині, СМР та сечі). Клінічні ознаки та інші лабораторні результати, що відповідають туберкульозному менінгіту, є показаннями до лікування, навіть якщо результати вищезазначених досліджень є негативними, тому що можливі наслідки для пацієнта є важкими;
— Консультування та пропозиція тестування на ВІЛ (Додаток 9);
— З метою діагностики, диференційної діагностики, визначення активності туберкульозного процесу у дітей використовується проба Манту (у разі доступності проба з АТР) (Додаток 7);
— Діагностика ускладнень щеплення БЦЖ (Додаток 7).
4. Лікування
Обґрунтування
Стандартизоване контрольоване лікування всім хворим на ТБ проводиться за інформованою згодою пацієнта (Додаток 2) з дотриманням вимог інфекційного контролю з метою попередження подальшого поширення захворювання на ТБ та попередження розвитку МР ТБ.
Необхідні дії лікаря
— У стаціонарних умовах проводять лікування пацієнтам 1, 2 кат. в ІФ основного курсу терапії. Призначають 4 препарати щоденно протягом 2–3 місяців, але не менше 60 та не більше 90 доз;
— Пацієнтам 3 категорії проведення лікування в стаціонарних умовах можливе при наявності медичних показань (тяжкі супутні захворювання, непереносимість ПТП);
— Лікування пацієнтів 4 (МР ТБ) категорії здійснюється в умовах спеціалізованих відділень (або ізольованих палат з негативним тиском);
— Стаціонарне лікування проводиться пацієнтам усіх категорій до припинення бактеріовиділення, що підтверджується методом мікроскопії мазка мокротиння;
— Лікування дітей із локальними формами ТБ проводиться в умовах стаціонару або спеціалізованого санаторію (Додатки 7, 10);
— Лікування ускладнень щеплення БЦЖ.
4.1. Медикаментозне лікування
Обґрунтування
Існують докази, що стандартизована терапія хворим на ТБ складається з двох фаз: ІФ та ПФ. Хворі при проведенні ІФ лікування отримують від 4 до 6 ПТП (залежно від категорії) та у разі бактеріовиділення потребують стаціонарного лікування або ізоляції на дому з дотриманням вимог інфекційного контролю. На ПФ хворі отримують від 2 до 4 ПТП залежно від категорії. Лікування хворих на ПФ може бути організоване в амбулаторних та/або санаторних умовах, тому що такі хворі не становлять епідеміологічної загрози для оточуючих їх осіб.
Необхідні дії лікаря
1, 2, 3 категорії хворих:
ізоніазид + рифампіцин + піразинамід + етамбутол 2–3 місяці (не менше 60 доз, максимально — 90).
Препарати приймаються за один прийом усередину із розрахунку відповідно до маси тіла. Комбіновані ПТП з фіксованими дозами можна застосовувати у будь-якому режимі лікування ТБ.
4 (ХР ТБ) категорія хворих:
5–6 ПТП за стандартизованим (емпіричним) або індивідуальним (згідно з даними ТМЧ) режимом протягом 8 місяців.
Препарати приймаються за один прийом усередину із розрахунку на масу тіла (Розділ А.3.3.3).
4.2. Моніторинг під час лікування
Обґрунтування
Необхідно здійснювати постійний моніторинг лікування хворих для своєчасного діагностування неефективного лікування. Протягом проведення протитуберкульозної ХТ можуть розвинутись побічні реакції з ураженням життєво важливих органів і систем.
Необхідні дії лікаря
— Моніторинг результатів лікування у хворих 1, 2, 3 та 4 кат. шляхом дослідження мазка та культурального дослідження мокротиння.
— Рентгенологічне дослідження проводять на початку лікування та на початку п’ятого місяця у разі невдачі лікування;
— Аналіз крові, сечі, біохімічний аналіз крові здійснюється хворим 1 раз на місяць (Розділ А.3.2.7).
— Моніторинг лікування у дітей здійснюється згідно з Додатком 7.
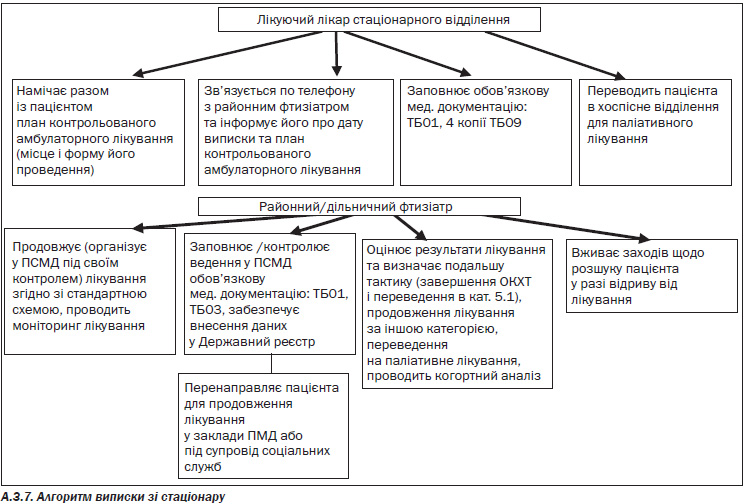
5. Виписка з рекомендаціями на післягоспітальний період
Обґрунтування
Існують докази, що безперервне лікування хворих на ТБ попереджує виникнення рецидивів захворювання та зменшує ризик виникнення хіміорезистентних форм ТБ.
Необхідні дії лікаря
— Завідувач або лікуючий лікар стаціонарного відділення інформує районного фтизіатра про виписку пацієнта. «Виписка з історії хвороби або амбулаторної картки (ТБ 09)» є доповненням до «Медичної картки лікування хворого на ТБ (ТБ 01)» і містить в собі необхідну інформацію про пацієнта, відсутню у картці. На кожного хворого, що знаходився на лікуванні у стаціонарі чи амбулаторно, потрібно заповнити «Виписки з історії хвороби або амбулаторної картки (ТБ 09)». Копії повинні бути: у хворого, що вибуває зі стаціонару чи амбулаторного лікування; у медичній установі, яка виписала хворого; у медичній установі, в яку хворий переходить для подальшого лікування;
— Пацієнтам слід указувати на необхідність контролю симптомів рецидиву ТБ та інформувати їх, що вони повинні якомога швидше зв’язатися з туберкульозною службою через заклад ПМД або районного фтизіатра. Куратори повинні забезпечити, щоб пацієнти з підвищеним ризиком рецидиву були особливо добре обізнані щодо симптомів;
— Пацієнти, в яких був хіміорезистентний ТБ, мають розглядатися на предмет подальшого спостереження в 5.1 кат. протягом трьох років після завершення лікування;
— Перш ніж приймати рішення щодо виписки пацієнта з підозрою на МР ТБ або відомим МР ТБ із лікарні, слід узгодити з пацієнтом і особою, що за ним доглядає, процедури контролю та проведення всього курсу протитуберкульозної терапії;
— Рішення щодо виписки пацієнта з підозрою на МР ТБ або відомим МР ТБ із лікарні слід обговорити з районним епідеміологом, місцевою протитуберкульозною службою.
А.2.5. Для високоспеціалізованих закладів, що надають третинну медичну допомогу
1. Організація надання медичної допомоги
Обґрунтування
Діагностика або підтвердження діагнозу ТБ в осіб із підозрою на ТБ проводиться у спеціалізованому протитуберкульозному закладі. Лікування хворих на МР ТБ в ІФ проводять у закладах третинної медичної допомоги, які мають відділення МР ТБ.
Необхідні дії лікаря
— Обстеження пацієнта за обов’язковим переліком діагностичних процедур (Додаток 14, 7);
— Диференційна діагностика з іншими легеневими захворюваннями;
— Діагностика ТБ та визначення типу випадку (Розділ А.3.2.1);
— Швидка діагностика МР ТБ за допомогою молекулярно-генетичних методів;
— Представлення документів на ЦЛКК-ХРТБ для підтвердження діагнозу, реєстрації випадку та призначення схеми лікування для ХР ТБ (не пізніше 7 діб від отримання результатів ТМЧ);
— Проведення ТМЧ до ПТП;
— Повідомлення районного фтизіатра про встановлення випадку ТБ (протягом першого місяця від надходження до стаціонару);
— Проведення контрольованого лікування в ІФ основного курсу протитуберкульозної ХТ;
— Оцінка ризику медикаментозної резистентності: високий ризик — захворілі з контактів підтвердженого МР ТБ та невдачі лікування першого у житті повторного курсу лікування, якщо достовірно не встановлені інші причини його неефективності — до визначення ТМЧ; середній ризик — решта випадків повторного лікування, у т.ч. невдача або перерва 1 курсу лікування, рецидиви; низький ризик — решта випадків ТБ. Якщо ризик вважається високим, необхідно терміново провести молекулярно-генетичні дослідження з визначенням резистентності на досліджуваному матеріалі або з культури;
— Моніторинг лікування та побічних реакцій (направлення повідомлень до відділу моніторингу побічних реакцій ДП «Державний експертний центр МОЗ України»);
— Ведення форми ТБ01 та ТБ09;
— Проведення хірургічних втручань (Розділ А.3.4);
— Повідомлення районного фтизіатра про виписку пацієнта зі стаціонару або перерву лікування (форма ТБ 01 та ТБ 09) по телефону за тиждень до виписки. Після завершення лікування в стаціонарі супроводжуючі документи (ТБ09, ТБ01) надіслати поштою. При перерві лікування більше 3 днів повідомити по телефону та надіслати виписку поштою;
— Організація допомоги хворим на ХР ТБ (консультування лікарів, які у подальшому будуть лікувати і спостерігати хворого). Слід ураховувати думку хворого, а також розглянути питання про спільний догляд;
— Організація та дотримання інфекційного контролю (Додаток 11).
2. Первинна профілактика
Обґрунтування
Своєчасна діагностика, ізоляція хворих на заразну форму ТБ та лікування є основними елементами первинної профілактики ТБ, яка спрямована на попередження інфікування МБТ здорових осіб.
Необхідні дії лікаря
Обов’язкові:
— Діагностика ТБ;
— Ізоляція пацієнта з позитивним мазком мокротиння та розподіл потоків пацієнтів за ступенем небезпеки відповідно до вимог інфекційного контролю;
— Негайний початок та проведення стандартизованого контрольованого лікування;
— Негайна ізоляція пацієнта з позитивним мазком мокротиння і хворого з ризиком або МР ТБ в окремих відділеннях;
— Негайний початок лікування.
3. Діагностика
Обґрунтування
Діагноз ТБ встановлюють на підставі лабораторних даних (позитивна мікроскопія мокротиння на КСБ), клінічних (симптоми) та/або рентгенологічних, та/або морфологічних даних (біопсія ураженого органа).
Необхідні дії лікаря
Обов’язково:
— Збір скарг та анамнезу (контакт із хворими на ТБ, захворювання на ТБ у минулому, визначення факторів ризику ТБ);
— Рентгенологічне/флюорографічне обстеження органів грудної клітки у 2 проекціях (у разі відсутності рентгенограм), томографія легень за показаннями при підозрі на наявність деструкції в легенях за даними оглядової рентгенограми;
— Проведення/скеровування на проведення КТ за показаннями (диференційна діагностика з іншими легеневими захворюваннями, визначення щільності вогнищевих уражень легень, діагностика інтраторакального ТБ, діагностика ПЗТБ, спірні питання щодо наявності патологічних змін на рентгенограмах/флюорограмах);
— Дворазове дослідження мокротиння на КСБ методом мікроскопії мазка (у разі відсутності досліджень або при негативних результатах досліджень в лабораторії з мікробіологічної діагностики ТБ І рівня) та дослідження мокротиння на рідке середовище — 1 зразок з проведеням ТМЧ до ПТП 1-го ряду і 1 зразок — на щільне середовище та 1 зразок з проведенням ТМЧ на рідке середовище до ПТП І ряду;
— Дослідження 2 зразків мокротиння культуральним та молекулярно-генетичними методами: 1 зразок мокротиння для молекулярно-генетичного методу діагностики та посіву на рідке середовище з подальшим визначенням ТМЧ цими методами, а другий зразок мокротиння — на щільне середовище з ТМЧ до препаратів ІІ ряду;
— При недоступності дослідження на рідке середовище проводять дворазове дослідження на щільне середовище з одноразовим визначенням ТМЧ до ПТП І та ІІ ряду;
— Направлення ВІЛ-інфікованих осіб, дітей або осіб із ризиком МР ТБ (попереднє медикаментозне лікування від ТБ, невдача лікування у минулому; контакт із хворим на хіміорезистентний ТБ; народження в іноземній країні, особливо у країнах із високим рівнем захворюваності) на молекулярно-генетичну діагностику ТБ і МР ТБ;
— Під час очікування результату молекулярно-генетичних тестів у вищезазначених контингентів слід розпочати заходи інфекційного контролю;
— Молекулярно-генетичні дослідження для визначення комплексу M.tuberculosis слід проводити у пацієнтів із позитивними мазками мокротиння та в усіх ВІЛ-інфікованих, дітей 0–17 років та осіб, контактних із вогнищ МРТБ;
— Культуральні та молекулярно-генетичні дослідження для визначення комплексу M.tuberculosis у біопсійному матеріалі виконують, тільки якщо зразок не був поміщений у формалін або в інший консервант;
— Матеріал на мікроскопічне та культуральне дослідження необхідно направляти на дослідження до початку лікування; в іншому разі зразки слід направити не пізніше 7 діб від початку лікування;
— Слід одержувати спонтанно виділене мокротиння; в іншому разі слід використовувати індукцію мокротиння або бронхоальвеолярний лаваж; у дітей, які не можуть зібрати мокротиння, слід застосувати індукцію мокротиння, якщо це можна зробити безпечно, а третій варіант — шлункові змиви;
— Якщо є клінічні ознаки та симптоми ТБ, гістологічне підтвердження діагнозу ТБ, лікування слід розпочати, не очікуючи результатів культурального дослідження. Для пацієнтів, у яких виявлені негативні результати культурального дослідження, слід продовжувати стандартну рекомендовану схему лікування;
— Гістологічне дослідження біопсійного матеріалу уражених органів на ТБ (лімфовузли; гній, який аспірований з лімфовузлів; плевральний біоптат; хірургічний зразок; матеріал, узятий під контролем рентгенологічного обстеження);
— Дослідження вищезазначеного біологічного матеріалу методом посіву на МБТ (Додаток 5);
— Усім пацієнтам із ПЗТБ слід зробити рентгенографію грудної клітки, щоб виключити або підтвердити наявність супутнього ТБ органів дихання; крім того, слід розглянути питання про проведення тестів, описаних вище;
— Діагноз ПЗТБ залишається у разі отримання негативних результатів культуральних та молекулярно-генетичних тестів (наприклад, у плевральній рідині, СМР та сечі). Клінічні ознаки та інші лабораторні результати, що відповідають туберкульозному менінгіту, є показаннями до лікування, навіть якщо результати зазначених досліджень є негативними, тому що можливі наслідки для пацієнта є важкими;
— Всім хворим на ТБ проводиться консультування та пропонується тестування на ВІЛ (Додаток 9);
— У разі отримання позитивного мазка мокротиння на КСБ та/або даних про наявність у хворого ХР ТБ пацієнт негайно ізолюється в окремому відділенні/палаті для хворих на заразну форму ТБ або у відділенні для лікування хворих на МР ТБ із дотриманням вимог інфекційного контролю;
— Туберкулінодіагностика з використанням проби Манту (у разі доступності та за потреби — проби з АТР) (Додаток 7);
— Діагностика ускладнень щеплення БЦЖ (Додаток 7).
Додатково:
— Фібробронхоскопія (при показаннях з проведенням браш або трансбронхіальної біопсії);
— Торакоскопія (при показаннях із проведенням біопсії);
— Трансторакальна біопсія легень;
— Відкрита біопсія легень;
— Біопсія інших уражених органів.
4. Лікування
Обґрунтування
Контрольоване лікування всім хворим на ТБ проводиться за інформованою згодою пацієнта (Додаток 2) з дотриманням вимог інфекційного контролю з метою попередження подальшого поширення захворювання на ТБ та попередження розвитку МР ТБ.
Необхідні дії лікаря
— У стаціонарних умовах проводять лікування пацієнтам 1, 2 кат. у ІФ основного курсу терапії. Призначають контрольовану ХТ в інтенсивному режимі, яка включає 4 препарати щоденно протягом 2–3 місяців, але не менше 60 та не більше 90 доз;
— Пацієнтам 3 кат. проведення лікування в стаціонарних умовах можливе при наявності медичних показань (тяжкі супутні захворювання, непереносимість ПТП);
— Лікування пацієнтів 4 (МРТБ) кат. здійснюється в умовах спеціалізованих відділень (палат із від’ємним тиском);
— У пацієнтів із підвищеним ризиком резистентності до антимікобактеріальних препаратів слід ретельно контролювати динаміку та ефективність лікування. Якщо клінічного покращення немає або якщо культури залишаються позитивними через максимум 90 доз стандартного лікування для 1–3 кат., встановлюють «невдачу лікування», здійснюють перереєстрацію хворого з переведенням на індивідуальний режим із урахуванням даних ТМЧ від початку лікування, у т.ч. за 4 (ХР ТБ) кат.;
— Стаціонарне лікування проводиться пацієнтам всіх категорій до припинення бактеріовиділення, що підтверджується методом мікроскопії мазка мокротиння;
— Лікування дітей із локальними формами ТБ проводиться в умовах стаціонару або спеціалізованого санаторію (Додатки 7, 10);
— Лікування ускладнень щеплення БЦЖ.
4.1. Медикаментозне лікування
Обґрунтування
Існують докази, що стандартизована терапія хворим на ТБ складається з двох фаз: ІФ та ПФ. Хворі при проведенні ІФ лікування отримують від 4 до 6 ПТП (залежно від категорії) та переважно потребують стаціонарного лікування. На ПФ хворі отримують від 2 до 4 ПТП залежно від категорії. Лікування хворих на ПФ може бути організоване в амбулаторних та/або санаторних умовах, тому що такі хворі не становлять епідеміологічної загрози для оточуючих їх осіб.
Необхідні дії лікаря
1, 2, 3 категорії хворих:
ізоніазид + рифампіцин + піразинамід + етамбутол — 2–3 місяці (не менше 60 доз та не більше 90).
Препарати приймаються за один прийом усередину із розрахунку відповідно до маси тіла. Таблетовані комбінації фіксованих доз слід застосовувати у будь-якому режимі лікування ТБ.
4 (МР ТБ) категорія хворих:
5–6 ПТП згідно з даними ТМЧ протягом 8 місяців.
Препарати приймаються за один прийом усередину із розрахунку на масу тіла (Розділ А.3.3.3).
4.2. Моніторинг під час лікування
Обґрунтування
Необхідно здійснювати постійний моніторинг лікування хворих для своєчасного діагностування неефективного лікування. Протягом проведення протитуберкульозної ХТ можуть розвинутись побічні реакції з ураженням життєво важливих органів і систем.
Необхідні дії лікаря
— Моніторинг результатів лікування у хворих 1, 2, 3 та 4 кат. шляхом дослідження мазка та культурального дослідження мокротиння. Рентгенологічне дослідження проводять на початку лікування та на початку 5 місяця при невдачі лікування. У хворих на МР ТБ на початку лікування та наприкінці ІФ;
— Аналіз крові, сечі, біохімічний аналіз крові здійснюється хворим 1 раз на місяць (Розділ А.3.2.7).
4.3. Хірургічне лікування
Обґрунтування
Існують докази, що хірургічне лікування поліпшує результати лікування хворих на МР ТБ.
Необхідні дії лікаря
— Хірургічне лікування є одним з етапів ОКХТ хворих на МР ТБ. Застосовують відповідно до показань/протипоказань як мінімум через 4–6 місяців проведення ІФ. Після хірургічного лікування основний курс продовжується відповідно до стандартної тривалості для 4 кат.;
— Хворим із новими або повторними випадками ТБ хірургічні втручання проводять лише за життєвими та абсолютними показаннями, не змінюючи стандартну тривалість ОКХТ для визначеної категорії (Розділ А.3.4);
— В окремих випадках хірургічні втручання проводять за прямими показаннями та з діагностичною метою;
— Якщо хірургічне лікування виконано після завершення ОКХТ, призначають протитуберкульозне лікування до 2 місяців відповідно до схеми попереднього лікування. Після отримання результату посіву матеріалу приймають рішення про завершення або продовження лікування. При необхідності продовження лікування хворого реєструють та лікують в рамках 2 кат. (інші) або відповідно до результатів ТМЧ.
5. Виписка з рекомендаціями на післягоспітальний період
Обґрунтування
Існують докази, що безперервне лікування хворих на ТБ попереджує виникнення рецидивів захворювання та зменшує ризик виникнення хіміорезистентних форм ТБ.
Необхідні дії лікаря
— Завідувач або лікуючий лікар стаціонарного відділення інформує районного фтизіатра про виписку пацієнта. «Виписка з історії хвороби або амбулаторної картки (ТБ 09)» є доповненням до «Медичної картки лікування хворого на ТБ (ТБ 01)» і містить у собі необхідну інформацію про пацієнта, відсутню у картці. На кожного хворого, який знаходився на лікуванні у стаціонарі чи амбулаторно, потрібно заповнити «Виписки з історії хвороби або амбулаторної картки (ТБ 09)». Копії повинні бути: у хворого, що вибуває зі стаціонару чи амбулаторного лікування; у медичній установі, яка виписала хворого; у медичній установі, в яку хворий переходить для подальшого лікування;
— Пацієнтам слід указувати на необхідність контролю симптомів рецидиву ТБ та інформувати їх, що вони повинні якомога швидше зв’язатися з туберкульозною службою через заклад ПМД або районного фтизіатра. Куратори повинні забезпечити, щоб пацієнти з підвищеним ризиком рецидиву були особливо добре обізнані щодо симптомів;
— Пацієнти, в яких був хіміорезистентний ТБ, мають розглядатися на предмет подальшого спостереження в 5.1 кат. протягом 12 місяців після завершення лікування;
— Перш ніж приймати рішення щодо виписки пацієнта з підозрою на МР ТБ або відомим МР ТБ із лікарні, слід узгодити з пацієнтом і особою, що за ним доглядає, процедури контролю та проведення всієї протитуберкульозної терапії;
— Рішення щодо виписки пацієнта з підозрою на МР ТБ або відомим МР ТБ із лікарні слід обговорити з районним епідеміологом, місцевою протитуберкульозною службою.
А.2.6. Особливості організації та надання медичної допомоги новоприбулим з країн із високою захворюваністю на туберкульоз
1. Організація надання медичної допомоги
Обґрунтування
Існують докази, що новоприбулі з країн з високою поширеністю ТБ є джерелом поширення ТБ інфекції.
Необхідні дії лікаря
— Скринінг ЛТІ;
— Визначення необхідності вакцинації БЦЖ;
— Складання плану скринінгу новоприбулих з метою виявлення активного ТБ;
— Лікування ЛТІ;
— Спрямування хворих на ТБ на лікування до протитуберкульозних закладів або фтизіатра.
2. Первинна профілактика
Обґрунтування
Своєчасна діагностика, ізоляція хворих на ТБ з бактеріовиділенням, організація та проведення лікування є основними елементами первинної профілактики ТБ, яка спрямована на попередження інфікування мікобактеріями ТБ здорових осіб.
Доведено, що щеплення БЦЖ дозволяє знизити захворюваність на генералізовані форми ТБ та летальність від нього.
Скринінгове обстеження дозволяє здійснювати своєчасну діагностику ТБ у дорослих і дітей і виявляти ЛТІ.
Застосування у разі доступності проби з АТР дозволяє диференціювати післявакцинальну та інфекційну алергію на туберкулін (за попередніми результатами проби Манту).
Проведення профілактичних заходів у групах ризику щодо захворювання на ТБ значно знижує захворюваність.
Необхідні дії лікаря
— Скринінг новоприбулих на активний ТБ та ЛТІ;
— Скринінг новоприбулих на предмет ТБ слід інтегрувати до ширших програм медичного огляду новоприбулих, прив’язаних до місцевих служб (закладів ПМД та спеціалізованих протитуберкульозних закладів);
— Оцінка на предмет ТБ у новоприбулих і ведення ТБ у них мають складатися з наступного:
– оцінка ризику щодо ВІЛ-інфекції, у т.ч. рівнів поширеності ВІЛ-інфекції у країні походження, яка потім враховується для проведення проб Манту та вакцинації БЦЖ;
– оцінка на предмет активного ТБ, якщо проба Манту (проба з АТР у разі її використання) позитивна, яка може включати рентгенографію грудної клітки;
— Виявлення активного ТБ (Розділ А.3.1.1);
— Термінове спрямування хворих на активний ТБ для лікування;
— Виявлення латентного ТБ і початок лікування;
— Проведення вакцинації БЦЖ осіб з груп високого ризику, які не інфіковані й раніше не були вакциновані. Вакцинацію БЦЖ слід пропонувати новоприбулим з негативним результатом проби Манту, які:
– прибули з країн з високою захворюваністю; та
– раніше не вакцинувалися (тобто не мають відповідного документа чи характерного рубця); та
– мають вік:
– менше 16 років або
– від 16 до 35 років та прибули з регіону Африки на південь від Сахари або з країни з захворюваністю на ТБ 500 випадків на 100 тис. населення.
— Надання всім новоприбулим інформації з питань ТБ;
— Лікування ЛТІ в осіб віком 35 років і менше, в яких виключено активний ТБ, позитивна проба Манту суперечить їхньому вакцинаційному анамнезу, а використана проба з АТР (у разі доступності) позитивна;
— Розгляд питання про вакцинацію БЦЖ невакцинованих осіб із негативною пробою Манту;
— Надання інформації за принципом «поінформуй та порадь» особам, в яких немає активного ТБ і яким не пропонується лікування ЛТІ;
— Новоприбулих слід виявляти для скринінгу на ТБ на основі наступної інформації:
– документації порту прибуття;
– нових випадків реєстрації у закладах первинної медичної допомоги;
– вступу до навчальних закладів (у т.ч. університетів);
– зв’язків із передбаченими законом і добровільними групами, працюючими з новоприбулими;
— Будь-який медичний спеціаліст, який працює з новоприбулими, повинен заохочувати їх до реєстрації у лікаря загальної практики.
3. Діагностика
Обґрунтування
Встановлення попереднього діагнозу ТБ необхідне для відбору осіб з підозрою на ТБ.
Діагноз ТБ встановлюють у протитуберкульозних диспансерах (тубкабінетах) вторинної/третинної медичної допомоги на підставі лабораторних даних (позитивні результати мікроскопії мазка мокротиння на КСБ, посіву на МБТ, молекулярно-генетичних тестів), клінічних симптомів та рентгенологічних та/або морфологічних даних (біопсія ураженого органа).
Необхідні дії лікаря
— Організація направлення мокротиння в лабораторії з мікробіологічної діагностики ТБ 1 рівня у пацієнтів з симптомами, які вимагають обов’язкового обстеження на ТБ (продуктивний кашель із виділенням мокротиння, що триває понад 2 тижні, втрата маси тіла, підвищення температури тіла, потіння вночі, кровохаркання, біль у грудній клітці) на дворазове дослідження методом мікроскопії мазка мокротиння;
— Забезпечення консультації фтизіатра для осіб, у яких виявлені зміни на рентгенограмі легень;
— Організація дообстеження осіб на предмет ТБ у закладах ПМД або спеціалізованих протитуберкульозних закладах.
4. Лікування
Обґрунтування
Лікування хворих на ТБ проводиться в спеціалізованих протитуберкульозних закладах за інформованою згодою пацієнта (Додаток 2). У закладах ПМД проводиться контрольоване лікування за місцем проживання під контролем фтизіатра.
Лікування хворих на ТБ у дітей і підлітків повинно здійснюватися під контролем фтизіопедіатра за тими ж принципами, що й у дорослих, та з урахуванням вікових особливостей.
Лікування ЛТІ у більшості випадків попереджає розвиток активного захворювання.
Необхідні дії лікаря
— Термінове направлення осіб із позитивним мазком мокротиння для ізоляції та лікування у спеціалізовані протитуберкульозні заклади;
— Лікування ЛТІ у дітей: ізоніазид 6 міс. (6Н).
А.2.7. Особливості організації та надання медичної допомоги в місцях позбавлення волі
1. Організація надання медичної допомоги
Обґрунтування
Існують докази, що особи, які перебувають під слідством/вартою, та засуджені мають підвищений ризик захворювання на ТБ та є джерелом інфекції для громадського суспільства при звільненні у разі недотримання наступності надання медичної допомоги цим особам при звільненні.
Необхідні дії лікаря
— Медичні працівники, які надають допомогу засудженим і особам, утримуваним під вартою, повинні знати про ознаки та симптоми активного ТБ. Туберкульозні служби повинні забезпечити, щоб обізнаність із цими ознаками та симптомами також заохочувалася серед засуджених і персоналу тюрем;
— Скринінг на активний ТБ;
— Діагностика ТБ;
— Лікування хворих на ТБ;
— Лікування ЛТІ;
— Організація безперервності лікування при звільненні осіб із місць позбавлення волі;
— Скринінг працівників пенітенціарних закладів на ТБ та ЛТІ при прийнятті на роботу та у процесі роботи;
— Ведення обліково-звітної документації щодо хворих на ТБ;
— Інтеграція роботи щодо виявлення, діагностики та лікування ТБ із закладами ПМД та спеціалізованими протитуберкульозними закладами;
— Складання плану надзвичайних заходів (дотримання вимог інфекційного контролю, забезпечення безперервності лікування, транспортування осіб) на випадок дострокового звільнення, яке може бути здійснено безпосередньо у залі суду.
2. Первинна профілактика
Обґрунтування
Своєчасна діагностика, ізоляція хворих на ТБ з бактеріовиділенням, організація та проведення лікування є основними елементами первинної профілактики ТБ, яка спрямована на попередження інфікування мікобактеріями ТБ здорових осіб.
Доведено, що щеплення БЦЖ дозволяє знизити захворюваність на генералізовані форми ТБ та летальність від нього.
Скринінгове обстеження дозволяє здійснювати ранню діагностику ТБ.
Застосування для діагностики рекомбінантних білків (ESAT, CFP) підвищує якість діагностики ЛТІ.
Проведення профілактичних заходів у групах ризику щодо захворювання на ТБ значно знижує захворюваність.
Проведення профілактичного лікування у ВІЛ-інфікованих осіб зменшує ймовірність розвитку активного захворювання.
Необхідні дії лікаря
— Скринінг в’язнів на ТБ слід проводити шляхом активного флюорографічного обстеження та опитування щодо захворювання на ТБ у минулому або на даний час при надходженні до пенітенціарної системи;
— Діагностика ТБ в осіб із підозрою захворювання на ТБ, які мають симптоми, що вимагають обов’язкового обстеження на ТБ (кашель із виділенням мокротиння, що триває більше 2 тижнів, втрата маси тіла, підвищення температури тіла, потіння вночі, кровохаркання) протягом 24 годин, у т.ч. ранкового зразка;
— Негайна ізоляція пацієнта з позитивним мазком мокротиння;
— Негайний початок лікування у пацієнтів із встановленим діагнозом ТБ;
— Лікування ЛТІ у контактних осіб із хворими на активний ТБ;
— Скринінг на ТБ та ЛТІ працівників пенітенціарних закладів та інших працівників, які регулярно контактують із засудженими (наприклад, інспектори з нагляду за умовно засудженими, працівники освіти та соціальні працівники).
3. Діагностика
Обґрунтування
Встановлення попереднього діагнозу ТБ необхідне для відбору осіб із підозрою на ТБ.
Діагноз ТБ встановлюють на підставі лабораторних даних (позитивні результати мікроскопії мазка мокротиння на КСБ, посіву на МБТ та молекулярно-генетичних тестів), клінічних симптомів та рентгенологічних, та/або морфологічних даних (біопсія ураженого органа).
Необхідні дії лікаря
— Збір скарг та анамнезу (контакт з хворими на ТБ, захворювання на ТБ у минулому, визначення факторів ризику ТБ);
— Рентгенологічне/флюорографічне обстеження органів грудної клітки, томографія легень за показаннями при підозрі на наявність деструкції в легенях за даними оглядової рентгенограми;
— Дворазове дослідження мокротиння на КСБ методом мікроскопії мазка та дослідження мокротиння на рідке середовище — 1 зразок із проведенням ТМЧ до ПТП 1-го ряду і 1 зразок — на щільне середовище (транспортують мокротиння до відомчої лабораторії з мікробіологічної діагностики);
— При недоступності дослідження на рідке середовище проводять дворазове дослідження на щільне середовище з ТМЧ до ПТП І ряду (транспортують позитивну культуру до відомчої лабораторії з мікробіологічної діагностики);
— Дослідження 2 зразків мокротиння культуральним та молекулярними методами: 1 зразок мокротиння для молекулярного методу діагностики і посіву на рідке середовище з визначенням ТМЧ цими методами, а другий зразок мокротиння — на щільне середовище з ТМЧ до препаратів ІІ ряду;
— При недоступності проведення ТМЧ на рідке середовище проводять дворазове дослідження на щільне середовище з визначенням ТМЧ до ПТП І та ІІ ряду;
— Організація транспортування мокротиння ВІЛ-інфікованих осіб або осіб з ризиком МР ТБ (попереднє медикаментозне лікування від ТБ, невдача лікування у минулому; контакт із хворим на хіміорезистентний ТБ; народження в іноземній країні, особливо у країнах із високим рівнем захворюваності) на молекулярно-генетичну діагностику ТБ і МР ТБ;
— Під час очікування результату молекулярно-генетичних тестів у вищезазначених контингентів слід розпочати заходи інфекційного контролю;
— Молекулярно-генетичні тести для визначення наявності комплексу M.tuberculosis у хворих на ТБ слід проводити у пацієнтів із позитивними мазками мокротиння;
— Матеріал на мікроскопічне та культуральне дослідження необхідно направляти на дослідження до початку лікування; в іншому разі зразки слід направити не пізніше 7 діб від початку лікування;
— Слід одержувати спонтанно виділене мокротиння; в іншому разі слід використовувати індукцію мокротиння або бронхоальвеолярний лаваж;
— Якщо є клінічні ознаки та симптоми ТБ, гістологічне підтвердження діагнозу ТБ — лікування слід розпочати, не очікуючи результатів культурального дослідження. Для пацієнтів, у яких виявлені негативні результати культурального дослідження, слід розпочинати стандартну рекомендовану схему лікування;
— Гістологічне дослідження біопсійного матеріалу уражених органів на ТБ (лімфовузли; гній, який аспірований з лімфовузлів; плевральний біоптат; хірургічний зразок; матеріал, який узятий під контролем рентгенологічного обстеження);
— Дослідження вищезазначеного біологічного матеріалу методом посіву на МБТ (Додаток 5);
— Усім пацієнтам із ПЗТБ слід зробити рентгенографію грудної клітки, щоб виключити або підтвердити наявність супутнього ТБ органів дихання; крім того, слід розглянути питання про проведення тестів, описаних вище;
— Діагноз ПЗТБ залишається у разі отримання негативних результатів культуральних і молекулярно-генетичних тестів (наприклад, у плевральній рідині, СМР та сечі). Клінічні ознаки та інші лабораторні результати, що відповідають туберкульозному менінгіту, є показаннями до лікування, навіть якщо результати зазначених досліджень є негативними, тому що можливі наслідки для пацієнта є важкими;
— Консультування та пропозиція тестування на ВІЛ (Додаток 9);
— Діагностика ЛТІ у працівників пенітенціарної служби за допомогою проби Манту (у разі доступності проби з АТР).
4. Лікування
Обґрунтування
Лікування хворих проводиться в умовах ДОТ за інформованою згодою пацієнта (додаток 2) з суворим дотриманням вимог інфекційного контролю.
Лікування ЛТІ в осіб, які перебувають у місцях позбавлення волі, проводиться в умовах ДОТ.
Необхідні дії лікаря
— Пацієнтам 1, 2, 3 кат. лікування проводять стандартним чотирикомпонентним режимом ХТ протягом 6 міс. ІФ основного курсу терапії триває 2–3 місяців, але не менше 60 доз. ПФ триває 4 міс, але не менше 120 доз. Лікування проводять виключно в умовах ДОТ;
— Лікування пацієнтів 4 кат. проводиться стандартизованим режимом ХТ для 4 категорії до отримання результатів ТМЧ, а далі згідно з профілем медикаментозної резистентності з дотриманням вимог інфекційного контролю щодо розподілення потоків хворих згідно з результатами бактеріоскопічного дослідження та ТМЧ;
— ХП контактних осіб та ВІЛ-інфікованих: ізоніазид протягом 6 міс. Показанння до ХП (Додаток 15);
— План надзвичайних заходів щодо дострокового звільнення засуджених або тих, що знаходяться під слідством/вартою, повинен містити процедури клінічного спостереження і моніторингу лікування у майбутньому районі проживання, а також ураховувати можливість відсутності постійного місця проживання засудженого після звільнення. Засудженому слід надати контактні дані призначеного куратора, який відвідуватиме та контролюватиме засудженого після звільнення і забезпечуватиме зв’язок між відповідними задіяними службами;
— Пенітенціарні медичні служби повинні мати процедури зв’язку та переведення, щоб забезпечити безперервність допомоги, перш ніж засуджений, який проходить лікування від ТБ, буде переведений до іншої тюрми. При цьому необхідно забезпечити дотримання вимог інфекційного контролю.
4.1. Медикаментозне лікування
Обґрунтування
Існують докази, що стандартизована терапія хворим на ТБ складається з двох фаз: ІФ та ПФ. Хворі при проведенні ІФ лікування отримують від 4 до 6 ПТП. На ПФ хворі отримують від 2 до 4 ПТП залежно від категорії.
Необхідні дії лікаря
1, 2, 3 категорії хворих:
ізоніазид + рифампіцин + піразинамід + етамбутол — 2–3 місяці (не менше 60 доз); ПФ ізоніазид + рифампіцин 4 міс. (не менше 120 доз).
Препарати приймаються за один прийом усередину із розрахунку відповідно до маси тіла під безпосереднім контролем. Комбіновані ПТП із фіксованими дозами можна застосовувати у будь-якому режимі лікування ТБ.
4 категорія хворих:
ІФ 5–6 ПТП згідно з даними ТМЧ протягом 8 місяців. ПФ — не менше 4 препаратів згідно з даними ТМЧ протягом 12 міс.
Препарати приймаються за один прийом усередину із розрахунку на масу тіла (Розділ А.3.3.3).
4.2. Моніторинг під час лікування
Обґрунтування
Необхідно здійснювати постійний моніторинг лікування хворих для своєчасного діагностування неефективного лікування. Протягом проведення протитуберкульозної ХТ можуть розвинутись побічні реакції з ураженням життєво важливих органів і систем.
Необхідні дії лікаря
— Моніторинг результатів лікування у хворих 1, 2, 3 та 4 кат. шляхом дослідження мазка та культурального дослідження мокротиння. Рентгенологічне дослідження проводять на початку лікування та на початку п’ятого місяця у разі невдачі лікування;
— Аналіз крові, сечі, біохімічний аналіз крові здійснюється хворим 1 раз на місяць (Розділ А.3.2.7).
— Моніторинг лікування у дітей здійснюється згідно з Додатком 7.
5. Подальше спостереження
Обґрунтування
Існують докази, що у хворих, які перехворіли на ТБ, може виникнути повторне захворювання. Особи, які перебували в близькому контакті з хворими на ТБ, мають високий ризик захворювання на ТБ.
Необхідні дії лікаря
— Всі пацієнти, які перехворіли на ТБ, перебувають під диспансерним спостереженням протягом усього періоду перебування у закладах позбавлення волі;
— Протягом періоду спостереження виконувати рентгенологічне обстеження 1 раз на рік;
— Дослідження мокротиння методом мікроскопії та посіву виконувати тільки у разі виникнення підозри на рецидив ТБ (бронхолегеневий синдом та/або зміни на рентгенограмі).
А.2.8. Особливості організації та надання медичної допомоги працівникам закладів охорони здоров’я
1. Організація надання медичної допомоги
Обґрунтування
Існують докази, що медичні працівники входять до групи ризику щодо захворювання на ТБ.
Необхідні дії лікаря
— Складання плану скринінгу медичних працівників при прийнятті на роботу та під час роботи з метою виявлення активного ТБ;
— Складання плану інфекційного контролю щодо ТБ в усіх закладах системи охорони здоров’я. Адміністрація закладу повинна бути поінформована через відділ охорони праці про підрозділи з підвищеним ризиком дії ТБ і про те, що вони становлять підвищений ризик для ВІЛ-позитивних медичних працівників;
— Скринінг ЛТІ;
— Визначення необхідності вакцинації БЦЖ;
— Лікування ЛТІ;
— Скерування хворих на ТБ на лікування до фтизіатра.
2. Первинна профілактика
Обґрунтування
Своєчасна діагностика, ізоляція хворих на ТБ з бактеріовиділенням, організація та проведення лікування є основними елементами первинної профілактики ТБ, яка спрямована на попередження інфікування мікобактеріями ТБ здорових осіб.
Доведено, що щеплення БЦЖ дозволяє знизити захворюваність на генералізовані форми ТБ та летальність від нього.
Скринінгове обстеження дозволяє здійснювати ранню діагностику ТБ у дорослих і дітей і виявляти ЛТІ.
Проведення профілактичних заходів у групах ризику щодо захворювання на ТБ значно знижує захворюваність.
Необхідні дії лікаря
— Скринінг медичних працівників при прийнятті на роботу на активний ТБ та ЛТІ. Нові працівники системи охорони здоров’я, які працюватимуть із пацієнтами або клінічними зразками, не повинні починати роботу доти, доки вони не пройдуть скринінг на ТБ або медичний огляд або доки не буде надано документальне свідчення проведення такого скринінгу у попередні 12 місяців. Якщо документальних доказів попереднього проведення скринінгу немає, то працівників, які контактують із пацієнтами або клінічним матеріалом та переводяться на інші місця роботи системи охорони здоровя, слід перевіряти так, як нових працівників;
— Скринінг медичних працівників на предмет ТБ слід інтегрувати до ширших програм медичного огляду населення, що здійснюється закладами ПМД;
— Медичні працівники, в яких встановлено ВІЛ-позитивний статус під час працевлаштування, повинні проходити медичну та професійну оцінку ризику ТБ, і для них може знадобитися внесення змін у роботу з метою зменшення ризиків інфікування ТБ;
— Студенти-медики, представники, тимчасовий персонал і контрактні допоміжні працівники, які контактують із пацієнтами або клінічними матеріалами, повинні проходити скринінг на ТБ за тим самим стандартом, що й нові працівники лікувальних закладів, згідно з викладеними вище рекомендаціями. Документальні свідчення проходження скринінгу за цим стандартом слід запитувати в агентств і підрядних організацій, які проводять власний скринінг;
— Приватні клініки, які організують надання медичної допомоги пацієнтам в установах, не підпорядкованих системі охорони здоров’я, повинні забезпечити, щоб медичні працівники, які контактують із пацієнтами або клінічними матеріалами в цих установах, проходили скринінг на ТБ за тим самим стандартом, що й нові працівники лікувальних закладів;
— Оцінка на предмет ТБ у медичних працівників і ведення ТБ у них мають складатися з наступного:
– оцінка особистого або сімейного анамнезу щодо ТБ;
– вияснення симптомів і ознак, наприклад, шляхом опитування;
– перевірка спеціалістом із професійної медицини документального свідчення проведення туберкулінового шкірного тесту та/або наявності рубця від БЦЖ, незалежно від особистої оцінки заявником;
– перевірка результатів проб Манту за останні п’ять років, якщо вони є, працівники, які працюватимуть з пацієнтами або клінічними зразками та мають негативну пробу Манту, повинні до вакцинації БЦЖ пройти індивідуальну оцінку ризику щодо ВІЛ-інфекції, що потім враховується для проведення вакцинації БЦЖ;
— оцінка на предмет активного ТБ, якщо проба Манту позитивна, яка може включати рентгенографію грудної клітки;
— щорічний скринінг на ТБ працівників медичних закладів проводять шляхом флюорографії;
— працівника слід направити до туберкульозної клініки для вирішення питання про лікування від ТБ, якщо на рентгенограмі присутні відхилення, або про лікування ЛТІ, якщо рентгенограма нормальна при позитивній пробі Манту;
— Термінове скерування хворих на активний ТБ для лікування;
— Лікування ЛТІ;
— Проведення вакцинації БЦЖ осіб, які не інфіковані й раніше не були вакциновані;
— Якщо потенційний або діючий медичний працівник, який має негативний результат на пробу Манту, відмовляється від вакцинації БЦЖ, слід роз’яснити ризики, причому усне пояснення треба доповнити письмовими порадами. Якщо даний працівник усе одно відмовляється від вакцинації, то він не повинен працювати там, де існує ризик дії ТБ. Роботодавцеві необхідно розглядати кожний випадок індивідуально, враховуючи зайнятість і зобов’язання щодо безпеки та гігієни праці;
— Надання всім медичним працівникам інформації з питань ТБ;
— План інфекційного контролю має містити заходи щодо нагадування медичним працівникам про симптоми ТБ та необхідність негайного повідомлення про такі симптоми.
3. Діагностика
Обґрунтування
Встановлення попереднього діагнозу ТБ необхідне для відбору осіб із підозрою на ТБ.
Діагноз ТБ встановлюють у протитуберкульозних диспансерах вторинної/третинної медичної допомоги на підставі лабораторних даних (позитивні результати мікроскопії мазка мокротиння на КСБ, посіву на МБТ та молекулярно-генетичних тестів), клінічних симптомів та рентгенологічних, та/або морфологічних даних (біопсія ураженого органа).
Необхідні дії лікаря
— Організація направлення мокротиння в лабораторії з мікробіологічної діагностики ТБ І рівня в осіб, які працюють у медичних закладах, з симптомами ТБ, що вимагають обов’язкового обстеження (продуктивний кашель із виділенням мокротиння, що триває понад 2 тижні, втрата маси тіла, підвищення температури тіла, спітніння вночі, кровохаркання, біль у грудній клітці), на дворазове дослідження методом мікроскопії мазка мокротиння;
— Забезпечення консультації фтизіатра для осіб, у яких виявлені зміни на рентгенограмі легень;
— Організація дообстеження осіб на предмет ТБ у закладах ПМД або спеціалізованих протитуберкульозних закладах.
4. Лікування
Обґрунтування
Лікування хворих на ТБ проводиться в спеціалізованих протитуберкульозних закладах за інформованою згодою пацієнта (Додаток 2). У закладах ПМД проводиться контрольоване лікування за місцем проживання під контролем фтизіатра.
Лікування ЛТІ у більшості випадків попереджає розвиток активного захворювання.
Необхідні дії лікаря
— Термінове направлення осіб із позитивним мазком мокротиння для ізоляції та лікування у спеціалізовані протитуберкульозні заклади;
— Лікування ЛТІ: ХП ізоніазидом 6 міс. (6Н).
А.3. Етапи діагностики і лікування
А.3.1. Загальний алгоритм діагностики та диференційної діагностики
А.3.1.1. Загальний алгоритм діагностики та диференційної діагностики закладами первинної медико-санітарної допомоги
А.3.1.2. Загальний алгоритм діагностики та диференційної діагностики у протитуберкульозних закладах вторинної медичної допомоги, у т.ч. у тубкабінетах
А.3.1.3. Загальний алгоритм діагностики та диференційної діагностики у закладах третинної медичної допомоги
А.3.2. Алгоритм ведення випадку туберкульозу на момент встановлення діагнозу
А.3.2.1. Випадки туберкульозу:
1. Нові випадки — вперше діагностований туберкульоз (ВДТБ) у хворих, які ніколи раніше не хворіли на туберкульоз або лікувалися ПТП менше 1 місяця. Вперше діагностований хворий може мати як негативні, так і позитивні результати мікроскопії мокротиння та культуральних досліджень. У таких хворих може діагностуватись ТБ різної локалізації.
2. Повторні випадки лікування — у хворих, які раніше лікувались один місяць чи більше із позитивними або негативними бактеріологічними результатами з будь-якою локалізацією туберкульозного процесу. Включає в себе наступні випадки ТБ:
2.1. Рецидив туберкульозу (РТБ) — підтверджений випадок захворювання на ТБ у пацієнта, який раніше успішно закінчив повний курс антимікобактеріальної терапії та вважався вилікуваним, або закінчив основний курс лікування з результатом «лікування завершено», і у нього повторно виявляється бактеріовиділення.
Рецидив ТБ реєструють лише при виділенні МБТ із зразка мокротиння методом мікроскопії мазка, культуральним або молекулярно-генетичним методом (МБТ+).
Якщо у пацієнта з повторним загостренням туберкульозного процесу не визначають МБТ (МБТ–) вищевказаними методами, то такий випадок ТБ реєструють як «інший» випадок повторного лікування.
2.2. Лікування після перерви (ЛПП) — випадок, коли хворий на ТБ перервав лікування більше ніж на 2 місяці поспіль до завершення ОКХТ і почав знову лікування незалежно від того, чи залишився мазок позитивним, чи дослідження мокротиння дало негативний результат (див. Розділ А.3.3.9).
2.3. Невдача лікування (НЛТБ) — випадок захворювання на ТБ у пацієнта, у якого зберігається або з’являється бактеріовиділення (за мазком або за посівом) та/або негативна клініко-рентгенологічна динаміка (якщо виключена інша етіологія захворювання) після завершення стандартної ІФ, яка при потребі може бути продовжена за рішенням ЦЛКК максимум до 90 доз. До 120 доз ІФ за рішенням ЦЛКК може бути продовжена виключно у хворих із чутливим ТБ (за результатами ТМЧ від початку лікування), якщо наявна об’єктивна позитивна динаміка (зменшення масивності бактеріовиділення).
2.4. Інший (ІТБ) — це хворий на ТБ, який не відповідає критеріям для інших типів пацієнтів (хворі, щодо яких немає даних про проведене раніше лікування та його результат; раніше ліковані хворі на ТБ легень із негативним результатом мікроскопії мокротиння, раніше ліковані хворі з позалегеневими формами ТБ із негативним результатом бактеріологічного дослідження, хворі з тривалим (хронічним) перебігом ТБ із чисельними епізодами неефективного (перерваного) лікування в анамнезі з М+).
3. Переведений (прибулий) — це хворий, який переведений (прибулий) з іншої адміністративної території (області) або з іншого відомства та зареєстрований для продовження лікування.
4. Хіміорезистентний туберкульоз (ХРТБ) — це форма ТБ, при якій пацієнт виділяє МБТ, резистентні до одного або більшої кількості ПТП, що підтверджено лабораторним методом у ТМЧ.
Розрізняють такі види медикаментозної резистентності МБТ:
4.1. Підтверджена монорезистентність — це ТБ у хворих, які виділяють МБТ із доведеною in vitro резистентністю до одного ПТП І ряду.
4.2. Підтверджена полірезистентність — це ТБ у хворих, які виділяють МБТ із доведеною in vitro резистентністю до більше ніж одного ПТП І ряду, за виключенням одночасної резистентності до ізоніазиду та рифампіцину.
4.3. Підтверджена мультирезистентність — це ТБ у хворих, які виділяють МБТ з доведеною in vitro резистентністю МБТ як мінімум до ізоніазиду та рифампіцину.
4.4. Підтверджена розширена медикаментозна резистентність — резистентність МБТ одночасно до ізоніазиду, рифампіцину та одного з препаратів із 2 груп ПТП ІІ ряду — аміноглікозидів та фторхінолонів.
5. Ризик мультирезистентного туберкульозу (РМР ТБ):
Високий: а) контактні з хворими на підтверджений випадок МР ТБ; б) «невдача лікування за 2 кат. за мазком/культурою» (якщо не встановлена інша ймовірна причина невдачі, а саме: неконтрольованість лікування, неадекватні схема або дози, неврахування моно- або полірезистентності, індекс дотримання режиму лікування менше 80 % тощо); в) хворі, в яких за результатами молекулярно-генетичних досліджень встановлена резистентність до рифампіцину;
Середній: решта випадків повторного лікування, невдача або перерва 1 курсу лікування;
Низький: решта нових випадків ТБ.
6. Мультирезистентний туберкульоз (МР ТБ) — це форма ТБ, коли пацієнт виділяє МБТ, резистентні як мінімум до ізоніазиду та рифампіцину, а часто і більшої кількості ПТП І та ІІ ряду, що підтверджено лабораторним методом у ТМЧ.
7. Туберкульоз із розширеною резистентністю МБТ (РР ТБ) — це форма ТБ, коли пацієнт виділяє МБТ, резистентні як мінімум до ізоніазиду та рифампіцину, будь-якого фторхінолону та принаймні одного з трьох препаратів — амікацин, канаміцин та капреоміцин.
А.3.2.2. Алгоритм ведення хворих на ТБ залежно від типу випадку туберкульозу на момент встановлення діагнозу
А.3.2.3. Категорії хворих на туберкульоз
До 1-ї категорії належать хворі на вперше діагностований ТБ різних локалізацій із бактеріовиділенням (ВДТБ МБТ+), а також хворі з іншими (тяжкими) формами захворювання різних локалізацій без бактеріовиділення (ВДТБ МБТ(–): міліарним, дисемінованим ТБ, деструктивним легеневим ТБ (при поодиноких порожнинах понад 3 см або при наявності більше ніж 3 порожнин меншого розміру); менінгітом, казеозною пневмонією,туберкульозним перикардитом, перитонітом, ТБ кишечника, ТБ хребта з неврологічними ускладненнями, урогенітальним ТБ. ТБ внутрішньогрудних лімфовузлів з ураженням більше ніж 2 груп із однієї сторони або 2 і більше груп із обох сторін. Ускладнений перебіг ТБ у дітей.
У випадку, коли ВДТБ із МБТ(+) або МБТ(–) має підтверджений контакт із хворим зі встановленим діагнозом MP ТБ (високий рівень ризику MP ТБ), такий випадок реєструється до 1 кат. і до моменту отримання ТМЧ МБТ (на рідке середовище або результатів щодо стійкості до рифампіцину, отриманих за допомогою молекулярно-генетичного тесту) лікується за режимом 4 кат. згідно з ТМЧ джерела (максимум 1–1,5 міс), залишаючись у 1 кат. Якщо МРТБ не підтверджується (для контактних із МБТ(+)), хворі або залишаються у своїй категорії та переводяться на режим лікування за 1 кат., або переводяться у кат. 4.3 (у разі виявлення резистентності, що потребує лікування більше 12 міс.). У разі підтвердження MP ТБ (для хворих із МБТ(+)) або при негативній культурі (для контактних із МБТ(–) — перереєстровуються у 4.1 кат. та продовжють розпочате лікування згідно з ТМЧ джерела або згідно з отриманими результатами ТМЧ. Такі випадки ТБ є пріоритетними з точки зору швидкого визначення наявності або відсутності мультирезистентності, тому мають бути в першу чергу продіагностовані за допомогою проведення ТМЧ МБТ (культуральним на рідке середовище, молекулярно-генетичними методами).
До 2-ї категорії відносяться будь-які випадки раніше лікованого легеневого і позалегеневого ТБ, що реєструють для повторного лікування: рецидив ТБ різної локалізації з бактеріовиділенням (РТБ з МБТ+); невдача лікування (НЛТБ з МБТ+) та лікування після перерви з бактеріовиділенням (ЛПП з МБТ+), інший (ІТБ) з МБТ(+/–) — див. Розділ А.3.2.1, пункт 2.
У випадку, коли раніше лікований хворий із МБТ(+) має високий ризик МРТБ (поточна невдача лікування за 2 кат. за мазком/культурою), а молекулярно-генетичні методи дослідження щодо визначення стійкості до рифампіцину недоступні, такий випадок залишається у 2 кат. і до моменту отримання ТМЧ МБТ (на рідких середовищах) лікується за стандартним режимом за 4 кат. (макс. 1–1,5 міс.). При відсутності MP ТБ залишається у 2 кат. та переводиться на режим лікування за 2 кат. або перереєстровується у 4.3 кат. (у разі виявлення профілю полірезистетності, яка потребує лікування комбінацією ПТП І та II рядів більше 12 міс. за індивідуалізованими схемами). У разі підтвердження МРТБ — перереєстровується у 4.1 кат. та продовжує лікування за режимом 4 кат. згідно з отриманими результатами ТМЧ. Такі випадки ТБ є пріоритетними з точки зору швидкого визначення наявності або відсутності мультирезистентності, тому мають бути в першу чергу продіагностовані за допомогою культурального дослідження на рідкому середовищі та молекулярно-генетичними методами.
Примітка: Згідно з рекомендаціями ВООЗ, на тимчасовий стандартизований режим лікування за 4 (MP ТБ) кат. переводяться лише хворі з високим ризиком МРТБ із бактеріовиділенням за мазком, а на індивідуальний — з культурально (молекулярно-генетично) підтвердженим МРТБ за результатами ТМЧ. У разі встановлення клініко-рентгенологічної «невдачі лікування» за 2 кат. (тобто у раніше лікованого хворого з непідтвердженим останнім випадком туберкульозу) стандартизований режим лікування за 4 (МР ТБ) кат. не призначається. У такому разі вживаються всі можливі заходи для виключення іншої етіології поточного захворювання, отримання діагностичного матеріалу (ендо-, торако-, плевроскопічні, хірургічні, біопсія тощо) для поглибленого мікробіологічного дослідження або виключаються інші можливі причини невдачі (неадекватність добових доз, порушення призначеного режиму лікування, недотримання ДОТ тощо). Виключенням із цього алгоритму можуть бути індивідуальні випадки та тільки за відповідальним рішенням обласної ЦЛКК-ХР ТБ.
До 3-ї категорії належать хворі з новими випадками (ВДТБ) без бактеріовиділення (ВДТБ МБТ–), яких не віднесено до 1 категорії.
У випадку, коли ВДТБ за МБТ– має підтверджений контакт з хворим зі встановленим діагнозом МР ТБ (високий рівень ризику МР ТБ) — див. Алгоритм дій для аналогічних випадків 1 кат.
До 4-ї категорії належать хворі на МР ТБ, РРТБ та хворі з підтвердженими випадками хіміорезистентного ТБ, які згідно з профілем резистентності вимагають лікування тривалістю понад 12 міс.
У зв’язку з включенням до 4 категорії різних категорій хворих, які будуть отримувати різні індивідуалізовані режими хіміотерапії (згідно з ТМЧ МБТ) або тільки паліативне лікування, з метою забезпечення коректності та прозорості розрахунків потреби у ПТП 2 ряду, а також епідпоказників щодо поширення зазначених форм ТБ 4 категорію розділено на підкатегорії, у т.ч.:
— 4.1 категорія — випадки мультирезистентного туберкульозу, що підтверджені ТМЧ (МР ТБ), у т.ч.:
4.1.А — (загальна лікувальна);
4.І.Б — (паліативна лікувальна) — для хворих, яким лікування не рекомендоване (тяжкі побічні реакції, тяжка супутня патологія. призначене паліативне лікування, доведена неприхильність тощо).
— 4.2 категорія — випадки ТБ із розширеною резистентністю МБТ до ПТП за результатами ТМЧ МБТ (РРТБ), у т.ч.;
4.2.А — (загальна лікувальна);
4.2.Б (паліативна лікувальна) — для хворих, яким лікування не рекомендоване (обтяжений профіль резистентності, тяжкі побічні реакції, тяжка супутня патологія, призначене паліативне лікування, доведена неприхильність тощо).
— 4.3 категорія — випадки хіміорезистентного ТБ (перереєстровані з кат. 1–2 та з числа хронічних хворих), які згідно з профілем резистентності вимагають лікування тривалістю більше 12 міс. (див. Розділ А.3.3.10), у т.ч.:
4.3.А — (загальна лікувальна);
4.3.Б — (паліативна лікувальна) — для хворих, яким лікування не рекомендоване (тяжкі побічні реакції, тяжка супутня патологія, призначене паліативне лікування, доведена неприхильність тощо).
У разі зміни в процесі лікування підкатегорій (А/В, 4.1/4.2) з різних причин (зміна профілю резистентності за ТМЧ МБТ, переведення на паліативне лікування (або навпаки) основний діагноз не змінюється, але зазнає змін його формулювання: після запису нової підкатегорії лікування у дужках вписується дата її зміни. Якщо підкатегорія не змінюється, дата у дужках не ставиться.
Примітка:
Хворі, які до виходу чинного УКПМД спостерігалися у 4 категорії як ХТБ, підлягають перереєстрації за результатами проведеної ревізії та обстеження з дотриманням наступного Алгоритму:
— перереєстрація до 5.1 кат. (для спостереження) — при відсутності бактеріовиділення та стабільній рентген-картині (продуктивні вогнища, циротичні зміни, стабільні порожнини розпаду, стабільні туберкуломи) протягом останніх 2 обстежень з інтервалом не менше 1 міс.;
— перереєстрація до 2 кат. (для лікування) — хворі з бактеріовиділенням із чутливим та хіміорезистентним ТБ, який вимагає схемного лікування тривалістю не більше 12 міс. (див. Розділ А.3.3.10), якщо вони не мають інших показань до паліативного лікування. У разі відмови від лікування або порушення його режиму такі хворі залучаються до лікування за рішенням суду у встановленому законодавством порядку;
— перереєстрація до 4 (4.1, 4.2, 4.3) кат. — хворі з хіміорезистентним ТБ, який передбачає схемне лікування тривалістю понад 12 міс., згідно з викладеними вище критеріями включення для лікування (підгрупи А) або спостереження (підгрупи Б). У підгрупи А включаються хворі з підтвердженим на момент ревізії (або у подальшому) бактеріовиділенням за мазком, якщо вони не мають визначених комісійно (ЦЛКК-хіміорезистентний ТБ) підстав для паліативного лікування. У разі відмови від лікування або порушенні його режиму такі хворі (за рішенням ЦЛКК-хіміорезистентний ТБ) залучаються до лікування за рішенням суду;
До категорії 5.1 (дорослі) відносяться особи з залишковими змінами після вилікування ТБ (ЗЗТБ) різної локалізації (час спостереження залежить від їх розміру). Протирецидивне лікування дорослим проводиться протягом 2 років тільки перехворілим на ко-інфекцію ТБ/ВІЛ або у яких ВІЛ-інфекція виявлена після вилікування ТБ.
До категорії 5.2 (дорослі) відносяться контактні особи з хворими на ТБ, які виділяють МБТ, а також із хворими на ТБ тваринами. ХП ТБ здійснюється при вперше встановленому контакті, у подальшому — у разі збереження контакту з бактеріовиділювачем (тваринами) щорічно, але не більше 2 років поспіль (за епідпоказниками або клінічними показаннями цей термін може бути продовжений).
Примітка: Категорія 5, група 5.3. «Дорослі особи з туберкульозними змінами в легенях та інших органах із невизначеною активністю процесу» ліквідується. Цим наказом скасовується розділ 2,3 та додаток 3 наказу МОЗ України від 09.06.2006 року № 385. Ці хворі спостерігаються у динаміці у 5.1 кат. або зараховуються у 3 кат. для лікування повним курсом.
Для дітей
Категорія 5.1 (залишкові зміни після вилікування ТБ (ЗЗТБ):
Група 5.1 (А). Вперше виявлені особи з залишковими змінами після вилікування ТБ різної локалізації.
Група 5.1 (Б). Особи, переведені після закінчення основного кусу лікування з 1, 2, 3, 4, 5.1 (А) категорій.
Категорія 5.2. Контактні з хворими на активний ТБ та хворими на ТБ тваринами.
Група 5.2 (А). Діти та підлітки, які перебувають у побутовому (сімейному, квартирному та іншому) контактах із хворим на ТБ, які виділяють МБТ, а також бактеріовиділювачами, виявленими у дитячих та підліткових закладах. Діти, які мешкають на території протитуберкульозних закладів.
Група 5.2 (Б). Діти, контактні з хворими на активний ТБ без бактеріовиділення. Діти з сімей тваринників, які працюють у неблагополучних щодо ТБ господарствах або мають тварин, хворих на ТБ.
Категорія 5.3. Діти і підлітки, у яких необхідно уточнити етіологію чутливості до туберкуліну (післявакцинальна або інфекційна алергія), характер змін у легенях та інших органах (з метою диференціальної діагностики).
Діти з туберкульозними змінами невизначеної активності.
Категорія 5.4. Діти групи ризику захворювання на ТБ з ЛТІ, ускладненнями щеплення БЦЖ, ВІЛ-інфіковані та з перинатальним контактом щодо ВІЛ-інфекції.
Група 5.4 (А). Діти і підлітки у ранньому періоді первинної туберкульозної інфекції (віраж туберкулінових реакцій за пробою Манту/позитивна реакція на пробу з АТР у разі її застосування).
Група 5.4 (Б). Діти та підлітки, інфіковані МБТ: з гіперергічною чутливістю до туберкуліну та з наростанням туберкулінової чутливості на 6 мм та більше за пробою Манту (гіперергічною рекцією на пробу з АТР), із хронічними соматичними захворюваннями.
Група 5.4 (В). Діти, які не були щеплені БЦЖ у період новонародженості, діти з ускладненнями щеплення БЦЖ.
Група 5.4 (Г). Діти з перинатальним контактом щодо ВІЛ-інфекції (ті, які знаходяться на моніторингу — до зняття (встановлення) діагнозу ВІЛ-інфекції).
Група 5.4 (Д). ВІЛ-інфіковані діти.
А.3.2.4. Реєстраційні групи хворих на мультирезистентний туберкульоз (туберкульоз із розширеною резистентністю) (4.1–4.2 кат.) згідно з анамнезом попереднього лікування або результатами когортного аналізу попереднього лікування
Новий випадок. Пацієнти, які ніколи не отримували протитуберкульозне лікування або лікувалися менше ніж 1 місяць. Ця група включає пацієнтів, в яких за результатами ТМЧ із зразка мокротиння, узятого на початку лікування (0–30 днів) за 1 клінічною кат., визначили мультирезистентність МБТ, і ці хворі перереєстровані в 4.1–4.2 кат.
Рецидив. Пацієнти, в яких визначають активацію туберкульозного процесу, які раніше хворіли на ТБ, завершили ОКХТ та вважалися вилікуваними. В них діагностовано МР ТБ за результатами ТМЧ від початку лікування (0–30 днів) за 2 кат., і ці хворі переєстрованіі в 4.1–4.2 кат.
Лікування після перерви. Пацієнти, які повернулись до лікування після перерви 2 та більше місяців та в яких уперше діагностовано МР ТБ за результатами ТМЧ від початку лікування за 2 та 4.3 кат. і ці хворі переєстровані в 4.1–4.2 кат.
Лікування після невдачі 1-го курсу хіміотерапії. Пацієнти, у яких вперше діагностовано МР ТБ з мокротиння, яке відбиралося при моніторингу лікування за 1 чи 3 кат., при збереженій чутливості (відсутності бактеріовиділення) на початку лікування, і ці хворі переєстровані в 4.1–4.2 категорій.
Лікування після невдачі повторного курсу лікування. Пацієнти, у яких вперше діагностовано МР ТБ з мокротиння, яке відбиралося при моніторингу лікування за 2 та 4.3 кат., при збереженій чутливості (відсутності бактеріовиділення) на початку лікування, і ці хворі переєстровані в 4.1–4.2 кат.
Переведений. Пацієнти 4.1–4.2 кат., які були переведені з іншої адміністративної категорії для продовження лікування випадку МР ТБ. Їх результати слід направити до місця їх попереднього лікування для внесення їх в когорту, де вони розпочали лікування за 4 (МР ТБ/РР ТБ) клінічною кат. Цих пацієнтів не включають до квартальних звітів когортного аналізу.
Інші. Пацієнти з підтвердженими випадками МР ТБ/РР ТБ, які не відповідають критеріям наведених вище дефініцій. Ця група включає пацієнтів 4.1–4.2 кат., у т.ч. хронічних хворих на ТБ, які раніше без ефекту і/або з перервами лікувалися ПТП І та ІІ ряду, у т.ч. епізодично та поза стандартними схемами.
А.3.2.5. Формулювання діагнозу при віднесенні хворих до 4 категорії
При віднесенні хворих до 4 кат. формулювати діагноз необхідно у такій послідовності:
— причина віднесення до 4 кат.: МР ТБ — РР ТБ легень/позалегеневий або
— дата (у дужках) віднесення до 4 категорії (реєстрація нового випадку 4 категорії);
Примітка: якщо у хворого встановлена невдача лікування за 4 категорією чи перерване лікування, але (у виключних випадках(!)) за рішенням ЦЛКК-ХРТБ прийняте рішення розпочати новий повторний курс лікування за 4 категорією, встановлюється нова дата (у дужках) віднесення до 4 категорії (з моменту початку новго курсу) та відповідна когорта лікування.
— локалізація ураження, клінічна форма;
— деструкція;
— метод підтвердження діагнозу: МБТ + М+ К + Резист. (І) Резист. (ІІ) (резистентність МБТ до ПТП І та ІІ ряду) ГІСТ 0, ГІСТ+ або ГІСТ–;
— підкатегорія (4.1А, 4.1Б, 4.2.А, 4.2.Б, 4.3.А, 4.3.Б) та у дужках реєстраційний випадок згідно з анамнезом попереднього лікування або результатами когортного аналізу попереднього лікування та визначення випадку відповідно до попереднього протитуберкульозного лікування препаратами І або ІІ ряду (наприклад: кат. 4.1.А (НЛ-1, І ряд));
У разі зміни в процесі лікування підкатегорії (А/Б, 4.1/4.2) з різних причин (зміна профілю резистентності за ТМЧ МБТ, переведення на паліативне лікування (або навпаки)) основний діагноз не змінюється (МР ТБ), але змінюється його формулювання (після запису нової підкатегорії лікування у дужках вписується дата її зміни). Якщо підкатегорія не змінюється, дата у дужках не ставиться (Кат. 4.1.А (01.02.2013), (НЛ-1, І ряд)).
— когорта (номер когорти та в дужках рік). Встановлюється по даті віднесення до (відповідної підкатегорії) 4 категорії (дата після визначення випадку).
Приклад 1. У хворого на ВДТБЛ (01.02.08) верхньої частки лівої легені (інфільтративний), Дестр. +, МБТ + М+ К +, Резист. 0, ГІСТ 0, Кат. 1 розпочато лікування 02.02.08. Раніше не лікувався. Після ІФ лікування у хворого продовжувалось бактеріовиділення. 01.05.2008 отриманий результат ТМЧ із зразка мокротиння, узятого від початку лікування за 1 кат. Визначена резистентність МБТ до HRS. Хворого рекомендовано перевести до 4 категорії. До результату лікування за 1 кат. необхідно вписати: «Невдача лікування».
Діагноз при реєстрації до 4 категорії: МР ТБ (01.05.2008) верхньої частки лівої легені (інфільтративний), Дестр. +, МБТ + М + К +, Резист. (І) HRS, Резист. (ІІ) 0, ГІСТ 0, Кат 4.1.А (ВДТБ), Ког. 2 (2008).
Якщо у подальшому у такого хворого змінився профіль резистентності МБТ згідно з ТМЧ МБТ (Резист. (І) HRS, Резист. (ІІ) OfxKm), хворий за рішенням ЦЛКК-ХРТБ консиліуму переводиться у підкатегорію 4.2.А та робиться відповідна зміна формулювання діагнозу із записами нової підкатегорії та дати її встановлення. Продовжує лікування за індивідуалізованим режимом хіміотерапії згідно з ТМЧ МБТ.
Діагноз при зміні 4 підкатегорії: РРТБ (05.09.2008) МР ТБ (01.05.2008) верхньої частки лівої легені (інфільтративний), Дестр. +, МБТ + М + К +, Резист. (І) HRS Резист. (ІІ) OfxKm, ГІСТ 0, Кат. 4.2.А (05.12.2008), (ЛН-1, І ряд), Ког. 3 (2008).
Приклад 2. У хворого на ВДТБЛ (01.02.08) верхньої частки лівої легені (інфільтративний), Дестр. +, МБТ + М+ К +, Резист. 0, Кат. 1 розпочато лікування 02.02.08. Раніше не лікувався. На початку 5 місяця лікування у хворого продовжувалось бактеріовиділення, яке визначалось методом мікроскопії та посіву. ТМЧ не проводили. Хворий переведений до 2 кат. як лікування після невдачі 1 курсу ХТ. 02.07.08 розпочато лікування за 2 кат. 05.09.2008 отриманий результат ТМЧ із зразка мокротиння, узятого від початку лікування за 2 кат. Визначена резистентність МБТ до HRSOfxKm. Хворого рекомендовано перевести до 4.2.А кат. У результат лікування за 2 кат. вписати: «Невдача лікування».
Діагноз при реєстрації до 4 категорії: МР ТБ/РРТБ (05.09.2008) верхньої частки лівої легені (інфільтративний), Дестр. +, МБТ + М + К +, Резист. (І) HRS Резист. (ІІ) OfxKm, ГІСТ 0, Кат. 4.2.А (НЛ-1, І ряд), Ког. 3 (2008).
Якщо у подальшому у такого хворого в результаті проведеного лікування встановлено продовження бактеріовиділення методом мікроскопії через 8 місяців та відмічена погана прихильність до лікування (неодноразове порушення лікарняного режиму у стаціонарі, перерви лікування до 1 місяця), хворий за рішенням ЦЛКК-ХРТБ консиліуму переводиться у підкатегорію 4.2.Б та робиться відповідна зміна формулювання діагнозу з записами нової підкатегорії та дати її встановлення. У результат лікування за 4 кат. вписати: «Невдача лікування», відмінити режим хіміотерапії за 4 кат. та продовжити тільки паліативне лікування.
Діагноз при зміні 4 підкатегорії: МР ТБ/РРТБ (05.09.2008) верхньої частки лівої легені (інфільтративний), Дестр. +, МБТ + М + К +, Резист. (І) HRS Резист. (ІІ) OfxKm, ГІСТ 0, Кат. 4.2.Б (05.05.2009), (НЛ-1, І ряд), Ког. 3 (2008).
А.3.2.6. Бактеріовиділювачі
1. На облік бактеріовиділювачів беруть хворих на ТБ органів дихання, в мокротинні яких знайдені МБТ культуральним або молекулярно-генетичним методом (уперше в житті або після успішного лікування).
1.1. Хворі, у яких МБТ виявлені будь-яким методом дослідження (навіть одноразово) у разі наявності клініко-рентгенологічних ознак активності туберкульозного процесу, а також хворі зі згасаючим активним ТБ чи з туберкульозними змінами невизначеної активності, вважаються бактеріовиділювачами.
1.2. Хворі, у яких МБТ виявлені 2-разово будь-яким культуральним методом дослідження навіть за відсутності рентгенологічних туберкульозних змін у легенях, вважаються бактеріовиділювачами.
Джерелом бактеріовиділення у таких хворих може бути туберкульозний ендобронхіт, прорив казеозного лімфатичного вузла у просвіт бронха, розпад невеликого вогнища, яке неможливо визначити при рентгенологічному дослідженні. Такі хворі потребують ретельного дообстеження для встановлення локалізації туберкульозного процесу. Якщо навіть після застосування всіх можливих методів обстеження локалізація туберкульозного процесу не встановлена, хворому потрібно встановити діагноз «Туберкульоз без визначеної локалізації» та провести повноцінний курс ХТ згідно з режимом для кат. 1.
1.3. Хворі, у яких до і після хірургічної операції МБТ не виявлялися, але при посіві резекційного матеріалу був отриманий ріст МБТ, у т.ч. мультирезистентних, не враховуються як бактеріовиділювачі.
1.4. Конверсія мокротиння — це 2 послідовно отриманих негативних мазка мокротиння та культурального дослідження, взятих з інтервалом не менше ніж 30 днів. Після конверсії мокротиння хворий вважається таким, що не є епідеміологічно небезпечним, навіть якщо повний курс лікування ще не закінчений.
Для прийняття рішення про виписку хворого бактеріовиділювача зі стаціонару немає необхідності чекати моменту зняття хворого з епідеміологічного обліку. Як правило, достатньо отримати 1 негативний результат мазка та культури мокротиння або 2 негативних результати мазка, взятих з інтервалом не менше ніж 30 днів. Затримка хворих у стаціонарі можлива при наявності клінічних показань.
1.5. Питання про взяття хворих на облік бактеріовиділювачів і зняття їх з цього обліку вирішує дільничний (районний) лікар-фтизіатр разом із завідувачем відділення.
1.6. Епідеміологічне вогнище спостерігається тим диспансером (тубкабінетом), де хворий фактично проживає, з узяттям на облік по кат. 5.2 контактуючих із ним осіб та здійсненням відповідних оздоровчих заходів.
1.7. Затримка бактеріовиділювачів на епідеміологічному обліку після конверсії мокротиння показана у випадках:
1. Неповноцінно проведеного лікування;
2. Наявності супутньої патології (ВІЛ-інфікування, зловживання алкоголем, наркотичними речовинами, захворювань, що потребують імуносупресивної терапії);
3. Наявності порожнин розпаду в легенях після конверсії мокротиння.
В таких випадках хворий може бути затриманий на обліку бактеріовиділювачів до отримання 3 негативних результатів мазка та культури мокротиння.
У випадку трансформації хронічного деструктивного ТБ у циротичний, утворення санованих чи заповнених порожнин (у тому числі після торакопластики і кавернотомії) хворі знімаються з епідеміологічного обліку після закінчення основного курсу лікування з результатом «Успішне лікування».
А.3.2.7 Календар моніторингу лікування хворих 1, 2, 3 категорій
А.3.2.8. Моніторинг лікування хворих 4 категорії
Моніторинг результатів лікування
Результати лікування оцінюють клінічно за динамікою ваги, симптомами захворювання та даними фізикального обстеження. Клінічні симптоми захворювання — кашель із виділенням мокротиння, лихоманка та втрата маси тіла — зменшуються та зникають протягом перших місяців лікування.
Відновлення симптомів після конверсії мокротиння може бути першою ознакою невдачі лікування.
У дітей важливою ознакою ефективного лікування є збільшення маси тіла та росту.
Нормалізація об’єктивних лабораторних обстежень може відставати від клінічного покращення. Рентгенологічна динаміка може бути відсутньою або незначною, що не може бути підставою для встановлення невдачі лікування (пролонгація ІФ), якщо хворий набирає вагу, зникли клінічні симптоми та нормалізувалися лабораторні показники.
Рентгенологічне обстеження обов’язково виконують після завершення ІФ, за місяць та на момент завершення лікування (при необхідності вирішення питання хірургічного втручання — частіше).
Головним критерієм ефективного лікування є конверсія мокротиння як методом мікроскопії мазка, так і культуральним методом як більш чутливим.
Конверсія мокротиння у хворих 4 категорії — це 2 послідовно отриманих негативних мазка мокротиння і/або культурального дослідження з інтервалом у 30 днів. Для діагностики та моніторингу лікування хворих на МР ТБ використовують 2 методи: мікроскопію мазка мокротиння та культуральне дослідження мокротиння.
Олігобацилярність при культуральному обстеженні не означає автоматично ефективне лікування. Розширення медикаментозної резистентності та невдача лікування часто починаються, коли при засіві мокротиння визначають одну або дві колонії МБТ, із яких почнуть розмножуватись резистентні мутанти. Для частини хворих характерна реверсія культури з негативної в позитивну.
Визначення результатів лікування для хворих 1, 2, 3, 4 кат. (Додаток 13).
А.3.3. Схема медикаментозного лікування
А.3.3.1. Стандартні схеми лікування хворих на туберкульоз

Особливості лікування дітей наведені в Додатку 9.
ІФ продовжується не менше 2 місяців, і за цей термін пацієнт повинен прийняти не менше 60 добових доз антимікобактеріальних препаратів. У разі, коли мав місце пропуск деякої кількості доз, лікування в ІФ продовжується доти, поки хворий не отримає усі 60 доз у ІФХТ.
До кінця ІФ у більшості хворих мазок мокротиння стає негативним. У цьому випадку та у хворих без бактеріовиділення від початку лікування після 60 доз ІФ приступають до ПФ лікування. Критерієм для пролонгації ІФ до 90 доз для хворих 1–2 кат. з бактеріовиділенням є продовження бактеріовиділення за мазком після 60 доз при збереженій чутливості до ПТП 1 від початку лікування, а також (незалежно від бактеріовиділення) при поширених (двобічний процес) деструктивних формах (деструкція більше 3 см або множинні деструкції, більше 3).
Більше 90 доз ІФ за стандартною схемою у хворих з чутливим ТБ не подовжують. Примітка: до 120 доз — тільки у випадках збереження бактеріовиділення після 90 доз, але при наявних ознаках позитивної динаміки (зменшення масивності бактеріовиділення). При негативних мазках мокротиння пацієнта переводять на ПФ.
У пацієнтів при позитивних мазках мокротиння після 90 (120, див. попередній абзац) доз результат лікування вважають «невдачею». З урахуванням отриманих на цей час результатів ТМЧ з діагностичного матеріалу їх:
— переводять (ще раз перереєстровують) у 2 кат. (при збереженій чутливості до ПТП 1 ряду або моно/полірезистентності, яка не вимагає схемного лікування понад 12 міс., див. Розділ А.3.3.10), проводять корекцію лікування в межах тієї категорії, де зареєстрований пацієнт, або випадок;
— перереєстровують в 4 кат. (4.1.А-МРТБ, 4.2.А-РРТБ, 4.3.А-моно(полі)резистентний ТБ, який вимагає схемного лікування понад 12 міс. (див. Розділ А.3.3.10) та лікують за відповідними схемами.
Хворим на ТБ із позитивним результатом бактеріоскопії мокротиння слід проводити стандартизоване лікування в умовах стаціонару до припинення бактеріовиділення (що підтверджується як мінімум двома негативними результатами мікроскопії мазка мокротиння з інтервалом у 3–4 дні). В особливих випадках за рішенням ЦЛКК хворий може лікуватися в домашніх умовах з дотриманням вимог інфекційного контролю. При відмові хворого від лікування подається позов до суду щодо примусової госпіталізації у встановленому законодавством порядку.
В амбулаторних умовах антимікобактеріальна терапія продовжується з метою завершення основного курсу лікування, який був розпочатий у стаціонарі. Об’єм стандартного курсу лікування не залежить від місця його проведення (стаціонар, санаторій, спеціалізований протитуберкульозний заклад, неспеціалізований заклад охорони здоров’я 1–2 (3) рівнів), і його необхідно повноцінно завершити.
Для лікування хворих на ТБ з 3 та 1–2 кат. (без бактеріовиділення) амбулаторне ДОТ-лікування (мультиформатні форми надання ДОТ-послуг за місцем проживання хворих) використовується від самого початку, якщо це дозволяє клінічний стан хворого.
При розрахунках курсу лікування увесь набір добових доз антимікобактеріальних препаратів, передбачених схемою лікування пацієнта, називається курсовою дозою.
Для здійснення амбулаторного ДОТ-лікування у закладах ПМД місячні індивідуальні набори ПТП передаються туди з територіального протитуберкульозного закладу (тубкабінету) за актом прийому-передачі у межах укладених між ними угод.
А.3.3.2. Основні стратегії лікування хворих на мультирезистентний туберкульоз:
— стандартизоване лікування з подальшим переходом на індивідуалізоване лікування залежно від результатів ТМЧ;
— індивідуалізоване лікування за даними ТМЧ;
— емпіричне лікування з огляду на ймовірну стійкість у відомого джерела інфекції з подальшим переходом на індивідуалізоване лікування залежно від результатів ТМЧ (для захворілих із контактів підтвердженого МР ТБ).
В умовах обмеженого фінансування та у разі дефіциту ПТП ІІ ряду, з метою їх раціонального використання для вилікування якомога більшої кількості хворих на МР ТБ (РРТБ) та скорочення їх загальної чисельності, призначення хворим лікування за 4 кат. (МР ТБ/РРТБ) мусить здійснюватися з дотриманням наступної черговості (кожна наступна група залучається до лікування у разі забезпечення потреб попередньої групи):
— Підтверджені випадки МР ТБ (з нових випадків ТБ, рецидивів, невдач та перерв лікування з 1 кат., невдач лікування першого у житті повторного курсу лікування (якщо достовірно не встановлені інші причини його неефективності);
— Ризики (високі) МР ТБ/РРТБ (захворілі з контактів підтвердженого МР ТБ/РРТБ, невдача лікування за 2 кат. та 4.3(А) кат. (якщо достовірно не встановлені інші причини невдачі) — на період отримання результатів ТМЧ прискореними молекулярними методами або на рідких середовищах (не більше 1–1,5 міс.);
— Підтверджені випадки МР ТБ (із «невдач» та «перерв» повторних (більше 2 в анамнезі) курсів лікування);
— Підтверджені випадки МР ТБ (з «інших» повторних випадків та тих, що були діагностовані як МР ТБ понад 1 рік тому).
А.3.3.2.1. Стандартизоване лікування
Схеми розробляються на підставі репрезентативних даних про медикаментозну резистентність у різних категорій хворих при відсутності індивідуальних даних ТМЧ. Проте підозра на МР ТБ завжди має супроводжуватися проведенням ТМЧ у конкретного пацієнта.
Всі пацієнти, включені до стандартизованого лікування (високий ризик МР ТБ), лікуються за однаковою схемою до отримання результатів ТМЧ (протягом максимум 1–1,5 міс. до отримання результатів ТМЧ), залишаючись на цей час у своїй категорії.
Стандартним режимом ХТ є:
8 Z Km(Am) Lfx Pt(Et)Cs (Тz, PAS)/12Z Lfx Pt(Et)Cs(Tz, PAS).
Зазначений стандартний режим ХТ за 4 (МР ТБ) категорією із застосуванням ПТП II ряду призначають хворим із високим ризиком МР ТБ з 1–2 категорії (див. вище) на період до отримання результату ТМЧ (максимум на 1–1,5 міс.) та остаточної верифікації діагнозу МР ТБ (РРТБ), після чого пацієнта переводять на індивідуальний режим за 4 кат. згідно з даними ТМЧ, або (якщо МРТБ не підтверджується) повертають на схему лікування у межах своєї категорії чи переводять до кат. 4.3.
Хворим із тривалим туберкульозним анамнезом (більше 2 років) та чисельними неефективними (перерваними) курсами попереднього лікування з використанням ПТП І та ІІ ряду призначення стандартного режиму за 4 (МР ТБ) кат. не є виправданим. Рішення про доцільність (можливість) лікування таких хворих за індивідуальним режимом приймається комісійно обласною ЦЛКК-ХР ТБ з урахуванням результатів ТМЧ (отриманих протягом останніх 3 міс.), ступеня прихильності хворого до лікування, тяжкості супутніх захворювань та клінічного прогнозу.
А.3.3.2.2. Емпіричне лікування
Кожна схема лікування підбирається індивідуально на підставі ТМЧ відомого джерела інфекції або попереднього досвіду протитуберкульозного лікування цього пацієнта.
А.3.3.2.3. Індивідуалізоване лікування
Кожний режим лікування базується на попередньому лікуванні хворого та індивідуальних результатах ТМЧ.
А 3.3..3 Дозування протитуберкульозних препаратів
А.3.3.3.1. Дозування протитуберкульозних препаратів. І ряду відповідно до маси тіла, які використовують для лікування хворих 1–3 та 4.3 категорій.
А.3.3.3.2. Дозування в таблетках комбінованих протитуберкульозних препаратів із фіксованими дозами.
А.3.3.3.3. Дозування протитуберкульозних препаратів відповідно до маси тіла, які використовують для лікування хворих на хіміорезистентний туберкульоз (моно-, полі-, мульти-, розширена резистентність).
А.3.3.4. Вибір препаратів для лікування хворих на мультирезистентний туберкульоз.
ПТП поділені на 5 груп. Послідовність цих 5 груп препаратів базується на активності у відношенні МБТ, доведеній ефективності та досвіді застосування.
Група 1 — пероральні протитуберкульозні препарати І ряду. Група 1 — це активні щодо МБТ та добре переносимі ПТП. Їх застосовують у випадку чутливості до них у ТМЧ або за даними попереднього лікування, яке доводить їх клінічну ефективність. Ізоніазид не слід включати в схеми лікування при визначенні до нього резистентності МБТ. Нові рифампіцини (рифабутин, рифапентин) неефективні при визначенні резистентності до рифампіцину в ТМЧ.
Група 2 — ін’єкційні протитуберкульозні препарати. Препарати 2 групи слід призначати усім пацієнтам, якщо до них визначають чутливість МБТ в ТМЧ або їх клінічну ефективність. Якщо визначають чутливість до стрептоміцину, слід надавати перевагу цьому препарату з групи аміноглікозидів. Канаміцин або амікацин є наступними препаратами вибору через їх низьку вартість та високу ефективність. Амікацин має 100 % перехресну резистентність з канаміцином. Якщо визначають резистентність МБТ до стрептоміцину та канаміцину, слід застосовувати капреоміцин.
Група 3 — фторхінолони. Препарати цієї групи слід призначати за даними ТМЧ. За активністю щодо МБТ in vitro та на тваринних моделях фторхінолони розподіляються таким чином: моксифлоксацин = гатифлоксацин > левофлоксацин > офлоксацин = ципрофлоксацин. Отже, моксифлоксацин та гатифлоксацин високоактивні щодо МБТ, левофлоксацин — високоактивний, офлоксацин та ципрофлоксацин — менш активні.
Група 4 — пероральні протитуберкульозні препарати II ряду з бактеріостатичною дією. Препарати цієї групи додають до стандартного режиму ХТ (2) та індивідуального режиму (1–3) на підставі даних ТМЧ, анамнезу попереднього лікування, ефективності цих препаратів, переносимості та їх вартості.
Група 5. Препарати групи 5 не рекомендуються, як правило, для рутинного застосування при лікуванні хворих на МР ТБ через недостатній клінічний досвід їх застосування та недоведену в рандомізованих дослідженнях ефективність. Їх призначають у разі розширеної медикаментозної резистентності МБТ, коли неможливо забезпечити адекватний режим ХТ із препаратами груп 1–4.
А.3.3.5. Основні принципи лікування хворих на мультирезистентний туберкульоз і туберкульоз із розширеною резистентністю та побудови режиму хіміотерапії:
— враховувати анамнез попереднього лікування (тривалість прийому кожного антимікобактеріального препарату I та II ряду);
— лікування хворих на МР ТБ складається з 2 фаз: інтенсивної, протягом якої використовують ін’єкційні препарати (мінімум 8 міс.), та підтримуючої, коли прийом ін’єкційних препаратів припиняють (мінімум 12 міс.);
— мінімальна тривалість курсу лікування складає 20 міс. або не менше 18 міс. після конверсії мокротиння;
— препарати призначаються як мінімум 6 разів на тиждень або щоденно. Добову дозу піразинаміду, етамбутолу та фторхінолонів призначають на один прийом;
— одноразовий прийом добової дози допустимий для інших препаратів II ряду залежно від їх переносимості пацієнтами;
— дозування препаратів розраховують на масу тіла. Дозування препаратів засноване на розрахунку маси тіла і наведене у таблицях А.3.3.3.1, А.3.3.3.2, А.3.3.3.3;
— кожна доза ПТП видається під безпосереднім контролем медичних (соціальних) працівників за його прийомом (ДОТ), з відміткою в формі № 081-3/о «Медична карта лікування хворого на туберкульоз ТБ 01-МР ТБ (4 категорія)» кожної отриманої дози;
— важливими факторами для успішного лікування є своєчасне визначення мультирезистентності та своєчасно розпочате лікування;
— безвідкладне та адекватне лікування побічних реакцій.
А.3.3.6. Формування індивідуалізованого режиму хіміотерапії за даними тесту медикаментозної чутливості
А.3.3.7. Загальні принципи формування режимів хіміотерапії для хворих на мультирезистентний туберкульоз
А.3.3.8. Лікування туберкульозу у ВІЛ-інфікованих
ВІЛ-інфікованих, які хворі на МР ТБ, лікують за тими ж принципами, що і ВІЛ-негативних осіб, за виключенням суворого протипоказання до застосування тіоацетазону. У разі отримання хворим на ко-інфекцію ТБ/ВІЛ АРВ-препаратів 2 лінії (інгібітори протеаз) замість рифампіцину призначається рифабутин.
Лікування супроводжується більш високою частотою побічних ефектів від ПТП, ніж у ВІЛ-негативних осіб.
APT призначається всім ВІЛ-інфікованим, які хворіють на МР ТБ і потребують ПТП II ряду, незалежно від кількості CD4, причому розпочинати її треба якомога раніше (у перші 8 тижнів) після початку протитуберкульозного лікування.
А.3.3.9. Ведення хворих, які перервали лікування
А.3.3.10. Рекомендовані режими хіміотерапії при моно- та полірезистентності (при надійних лабораторних результатах)
В таблиці наведені переважно 4-компонентні режими ХТ. При тяжкому поширеному ТБ та торпідній динаміці процесу доцільно застосовувати 5-компонентні режими за рахунок приєднання одного (ще одного) препарату ІІ ряду із 4-ї групи.
А.3.3.11. Лікування пацієнтів з позалегеневими формами туберкульозу
Практично до всіх ПЗТБ можуть бути застосовані такі самі режими лікування, як і до ТБЛ, крім наступних форм:
Туберкульозний менінгіт
Режим лікування, який спочатку триває 12 місяців і складається у перші 2 місяці з ізоніазиду, піразинаміду, рифампіцину та четвертого препарату (наприклад, етамбутолу або стрептоміцину), після чого на решту періоду лікування залишаються ізоніазид та рифампіцин. ПТП призначають щоденно. Корекція режиму лікування проводиться залежно від результатів лікування та даних ТМЧ.
Для дітей із туберкульозним менінгітом рекомендований термін лікування — 12 місяців (2HRZE + 10HR) (Додаток 9).
Туберкульоз периферичних лімфатичних вузлів
Стандартний рекомендований режим у щоденному дозуванні.
Пацієнтів з активним ТБ периферичних лімфовузлів, у яких уражена залоза була видалена хірургічним шляхом, усе одне слід лікувати за стандартним рекомендованим режимом.
Туберкульоз кісток і суглобів: медикаментозне лікування
Стандартний рекомендований режим у щоденному режимі дозування. Рекомендовано для хворих на ТБ кісток та суглобів 9-місячний ОКХТ (ІФ — 150 доз).
КТ або МРТ слід проводити пацієнтам із активним ТБ хребта, в яких є неврологічні ознаки чи симптоми. Якщо має місце безпосереднє залучення спинного мозку (наприклад, туберкулома спинного мозку), то ведення слід здійснювати так, як для туберкульозного менінгіту.
Туберкульоз кісток і суглобів: стандартне лікувальне хірургічне втручання
У пацієнтів з ТБ хребта передній спондилодез не слід проводити планово.
У пацієнтів з ТБ хребта проведення переднього спондилодезу слід розглядати, якщо має місце хребтова нестабільність або є докази наявності стиснення спинного мозку.
Для дітей рекомендований термін лікування — 12 місяців (2HRZE + 10HR) (Додаток 9).
Туберкульоз перикарда
Для пацієнтів із активним ТБ перикарда оптимальним варіантом лікування повинен бути:
— стандартний рекомендований режим у щоденному дозуванні.
Дисемінований (у т.ч. міліарний) туберкульоз
Стандартний рекомендований режим у щоденному дозуванні.
Лікування дисемінованого (у т.ч. міліарного) ТБ слід починати, навіть якщо початкові тести функції печінки дають аномальні результати. Якщо у пацієнта функція печінки значно погіршується при медикаментозному лікуванні, то лікування проводити як при медикаментозних гепатитах.
Пацієнтів із дисемінованим (у т.ч. міліарним) ТБ із симптомами ураження ЦНС слід перевіряти на залучення ЦНС за допомогою сканування мозку (КТ або МРТ) та/або люмбальної пункції. Якщо виявлено докази залучення ЦНС, то лікування повинно бути таким самим, що й у випадку туберкульозного менінгіту.
Інші вогнища інфекції
У пацієнтів:
— з активним ТБ сечостатевої системи або активним ТБ будь-якого іншого органу, ніж:
— система дихання;
— ЦНС (зазвичай оболонки головного мозку);
— периферичні лімфатичні вузли;
— кістки та суглоби;
— перикард;
— дисеміноване (у т.ч. міліарне) захворювання,
оптимальним варіантом лікування повинен бути стандартний рекомендований режим у щоденному дозуванні.
А.3.3.11.1. Лікування позалегеневих форм туберкульозу за допомогою ад’ювантних стероїдів
Дітям призначають глюкокортикоїди в еквіваленті до преднізолону — 1–2 мг/кг маси, максимум 40 мг, з поступовим зменшенням дози через 2–3 тижні з початку його прийому.
А.3.3.12. Протитуберкульозні препарати для застосування в особливих випадках
А.3.3.13. Ведення випадків туберкульозу при виникненні побічних реакцій
А.3.3.13.1. Побічні реакції від протитуберкульозних препаратів I ряду
А.3.3.13.2. Побічні реакції від протитуберкульозних препаратів IІ ряду
А.3.4. Хірургічне лікування
Хірургічне втручання рекомендують у наступних випадках:
— бактеріовиділення, що зберігається після пролонгованої до 90 доз ІФ, незважаючи на адекватно проведену ХТ;
— хіміорезистентні форми ТБ;
— кровохаркання, що виникає періодично з каверни або бронхоектазів після вилікування ТБ;
— синдром здавлення медіастинальними лімфатичними вузлами;
— туберкульозна емпієма, що не розсмокталась при ХТ;
— округле утворення в легенях.
Показання до хірургічного втручання при туберкульозі легень
За життєвими показаннями:
— профузна легенева кровотеча (консультація хірурга);
— напружений клапанний пневмоторакс.
Абсолютні показання (при операбельності, що визначається ступенем порушення функції зовнішнього дихання та змінами ЕКГ):
— МР ТБ/РРТБ при збереженні бактеріовиділення після отримання 180 доз;
— інфільтративний деструктивний ТБ з бактеріовиділенням (односторонній) після отримання 90 доз при відсутності позитивної динаміки;
— фіброзно-кавернозний ТБ — односторонній чи двосторонній (не більше 2 долей);
— циротичний ТБ легень із бактеріовиділенням;
— хронічна емпієма плеври, панцирний плеврит;
— рецидивуючий пневмоторакс;
— рецидивуюче кровохаркання;
— синдроми здавлення при первинному ТБ.
Прямі показання:
— великі туберкуломи з розпадом або бактеріовиділенням (понад 3 см);
— некурабельні залишкові зміни в легенях — бронхоектази, зруйнована частка легені (легеня), виражений стеноз бронху;
— сановані каверни без бактеріовиділення з епідеміологічних міркувань (працівники дитячих закладів).
Діагностичні операції (торакотомія, біопсія):
— дисемінація неясної етіології;
— округла тінь у легені;
— плеврит неясної етіології;
— гіперплазія внутрішньогрудних лімфатичних вузлів неясної етіології.
Типи та об’єми операцій на органах грудної клітки:
— резекційні втручання: сегмент- і бісегментектомія, лоб- і білобектомія, пульмонектомія, плевропульмонектомія;
— торакопластика;
— плевректомія, декортикація легені;
— кавернотомія;
— біопсія легені;
— біопсія внутрішньогрудних лімфатичних вузлів;
— торакоскопічне втручання.
Протипоказання. Всі види тяжкої органної недостатності (дихальної, серцевої, ниркової, печінкової і т.п.), інфаркт міокарда і вірусні гепатити, перенесені менше 8 міс. тому, поширений амілоїдоз внутрішніх органів, захворювання крові, прогресування ТБ, вперше діагностовані форми ТБ на ранніх етапах лікування (до 60 доз), поширений двобічний деструктивний ТБ.
Хірургічне і колапсохірургічне лікування хворих на МР ТБ
Хірургічне лікування хворих на МР ТБ (переважно резекційні втручання, іноді колапсохірургію легень) застосовують при неефективності або недостатній ефективності ХТ.
Вимоги до хірургічного лікування МР ТБ:
— наявність лікарів-хірургів, які мають досвід лікування хворих цієї категорії, та підготовлений персонал;
— адекватна передопераційна підготовка та післяопераційне ведення;
— наявність у достатній кількості препаратів крові;
— наявність достатньої кількості ПТП І та ІІ ряду для до- і післяоперативного лікування;
— забезпечення усіма діагностичними та лікувальними засобами.
Забороняється проводити хірургічні резекційні втручання хворим на МР ТБ у торакальних відділеннях без достатнього досвіду лікування таких хворих.
Передопераційне обстеження
Лабораторне обстеження: загальний аналіз крові; біохімічне дослідження; коагулограма; група та резус-належність крові; основні інфекційні маркери (HbsAg, HCV, HIV); бактеріоскопічне дослідження харкотиння на КСБ; культуральне дослідження харкотиння на МБТ із проведенням ТМЧ.
Рентгенологічне обстеження: оглядова рентгенографія органів грудної порожнини (пряма та бокова проекція на стороні патології); комп’ютерна томографія.
Функціональне обстеження: електрокардіографія; дослідження функції зовнішнього дихання.
Інші: фібробронхоскопія (за виключенням локальних процесів у межах 1–2 сегментів при відсутності клініко-лабораторних ознак активного запального процесу); додаткові обстеження при наявності супутньої патології відповідно до її виду.
Передопераційна підготовка:
— комплексна протитуберкульозна ХТ виключно на основі даних про чутливість мікобактерії до хіміопрепаратів не менше 2 місяців;
— заходи щодо санації бронхіального дерева;
— заходи щодо корекції дискоагуляційних порушень;
— заходи щодо ліквідації неспецифічних запальних явищ та дезінтоксикаційна терапія;
— заходи щодо компенсації серцево-судинних та дихальних порушень при наявності декомпенсації чи субкомпенсації;
— заходи щодо досягнення ремісії перебігу супутньої патології.
Перед проведенням оперативного втручання хворому, який отримує ПФ лікування, здійснюють посилення режиму лікування не менше ніж за два тижні до оперативного втручання за схемою відповідно до ІФ лікування за категорією обліку хворого. Ця дія не є перереєстрацією до ІФ, а вважається тимчасовою корекцією лікування.
Об’єм хірургічного втручання залежно від поширеності процесу та показання до його проведення
При наявності мультирезистентності та бактеріовиділення, що визначається методом мікроскопії мазка, резекція легені призначається за дотримання таких умов:
— відсутності ознак прогресування захворювання: поява нових вогнищ дисемінації, нових ділянок деструкції легеневої тканини;
— відсутності деструкції у контралатеральній легені (виключно за даними КТ);
— відсутності ендобронхіту у контралатеральній легені та не менше ніж 1–1,5 см дистально від зони шва бронха на стороні операції;
— ефективного виконання всіх пунктів передопераційної підготовки.
Післяопераційне обстеження: загальний аналіз крові; біохімічне дослідження; коагулограма; оглядова рентгенографія органів грудної порожнини (пряма та бокова проекція на стороні патології); електрокардіографія.
Обстеження проводиться на наступну добу після операції; рентгенографія повторюється після видалення дренажів та перед випискою з хірургічного відділення.
Післяопераційне лікування:
— загальні заходи ведення хворих після торакальних операцій (заходи контролю гемодинаміки та дихання, кислотно-основного стану, водно-електролітного балансу, стану системи гемостазу, ведення дренажів та післяопераційної рани, знеболювальні засоби, антибіотик широкого спектра дії для профілактики неспецифічних запальних та нагноювальних ускладнень протягом 5–7 діб);
— протитуберкульозна терапія у відповідності з даними про чутливість МБТ до ПТП;
— патогенетична протитуберкульозна терапія;
— симптоматична терапія.
Після проведення оперативного втручання хворому протягом 4 тижнів проводять ХТ за схемою відповідно до ІФ лікування за категорією обліку хворого. Ця дія не є перереєстрацією до ІФ, а вважається тимчасовою корекцією лікування.
В післяопераційному періоді лікування продовжують за цією ж схемою до отримання результатів бактеріологічного дослідження резекційного матеріалу та ТМЧ.
Тривалість післяопераційного лікування визначають відповідно до результатів посіву і ТМЧ післяопераційного матеріалу. При отриманні негативного результату тесту хворому проводять лікування в ПФ до завершення ОКХТ. При отриманні позитивної культури і отримання ТМЧ необхідно повторно переглянути схему лікування хворого на ЦЛКК відповідно до спектра отриманої на післяопераційному матеріалі резистентності. При відсутності МР ТБ продовжує лікуватись за визначеною категорією. У разі визначення МР ТБ (поліРезистТБ до 3 ПТП) — перереєстрація у 4 кат. із призначенням відповідної схеми.
У хворих на МР ТБ легень при неефективності тривалої інтенсивної ХТ і при неможливості хірургічних резекційних втручань для впливу на порожнини розпаду застосовують колапсохірургічні втручання — штучний пневмоторакс і пневмоперитонеум. Одночасно продовжується необхідна ХТ. Штучний пневмоторакс протипоказаний пацієнтам з двобічним деструктивним процесом.
При отриманні негативного результату культурального дослідження хірургічного зразка хворого з 1–3 категорії переводять до категорії 5.1 та завершують лікування.
Алгоритм ведення пацієнтів із категорії 5.1, яким проводиться оперативне втручання
1. За два тижні до оперативного втручання призначається комбінована ХП згідно з ТМЧ попереднього захворювання із застосуванням не менше 4 ПТП.
2. В післяопераційному періоді лікування продовжують за цією ж схемою протягом 2 міс., після чого завершують профілактичне лікування незалежно від результатів бактеріологічного дослідження резекційного матеріалу та ТМЧ.
3. При отриманні даних про наявність резистентності до ПТП лікування не проводять. Хворого спостерігають в динаміці в кат. 5.1. Результати ТМЧ зберігають у медичній документації пацієнта і у разі виникнення рецидиву ТБ лікують згідно з ними.
А.3.5. Ведення випадків невдачі лікування мультирезистентного туберкульозу
Визначення ризику невдачі лікування
Якщо через 4 місяці лікування у пацієнтів продовжується бактеріовиділення, то існує високий ризик невдачі лікування. Усіх пацієнтів із клінічними, рентгенологічними та бактеріологічними ознаками прогресування захворювання або появою цих ознак після 4 місяців лікування слід розглядати як кандидатів до визначення у них ризику невдачі лікування.
У таких випадках слід запровадити такі заходи:
— переглянути медичну картку хворого і впевнитися, що пацієнт приймав препарати;
— забезпечити ДОТ;
— переглянути режим ХТ з урахуванням попереднього анамнезу та даних ТМЧ. Якщо визначено, що режим ХТ неадекватний за схемою або дозами ПТП, провести його корекцію;
— повторити бактеріологічне дослідження мокротиння на рідке середовище з визначенням ТМЧ до препаратів І ряду через 6 міс. від початку лікування.
Дані мікроскопії мазка мокротиння та культурального дослідження — найбільш інформативні ознаки ефективності терапії. Один позитивний результат культурального дослідження при позитивній клінічній динаміці може вказувати на лабораторну контамінацію або помилку. У такому випадку слід орієнтуватися на наступний результат культурального дослідження. Якщо цей результат буде негативним або кількість колоній у ньому зменшиться, це буде свідчити про ефективність лікування. Позитивні результати мікроскопії мазка з негативними результатами культурального дослідження можуть вказувати на мертві бактерії в мазках і не означати невдачу лікування.
Повторні культуральні та мікроскопічні негативні результати у пацієнтів з клінічним та рентгенологічним прогресуванням процесу можуть свідчити про неправильно встановлений діагноз ТБ;
— медичний працівник має впевнитись, що пацієнт приймає усі призначені препарати. Із пацієнтом слід провести неформальну перехресну бесіду щодо прийому ПТП без присутності особи, яка здійснює ДОТ. Таку ж бесіду проводить особа, яка здійснює ДОТ. Таку тактику обирають для того, щоб уникнути маніпуляції пацієнтом особою, яка здійснює ДОТ. У випадку, якщо запідозрений факт маніпуляції, особа, яка здійснює ДОТ, має бути заміненою або пацієнт переведений до іншого ДОТ-кабінету;
— деякі хвороби можуть знижувати абсорбцію препаратів у шлунку (хронічна діарея, яка може бути у хворих з ВІЛ-інфекцією);
— розглянути можливість хірургічного лікування.
Цикл лікування хворих на МР ТБ включає такі дії. Якщо немає ефекту від лікування, переглядається режим ХТ та план лікування, у разі необхідності визначається нова схема лікування. Якщо у пацієнта постійно визначають у мазках мокротиння КСБ або у культурі МБТ через 4 місяці та при цьому реєструють клінічне та рентгенологічне покращення, режим ХТ не змінюють. У випадку зміни режиму лікування через ризик невдачі лікування до нового режиму ХТ слід включати не менше 4 ефективних препаратів і розглядати можливість хірургічного лікування. Заміну схеми лікування проводять не раніше ніж через 4–6 місяців у разі продовження бактеріовиділення, яке підтверджується клінічною та рентгенологічною невдачею.
Показання для припинення лікування
Ознаки, які вказують на невдачу лікування:
— постійне бактеріовиділення, яке визначають шляхом мікроскопії мазка мокротиння або культурального дослідження після 8–10 (максимум) місяців лікування;
— ознаки прогресування ТБ або двобічний деструктивний процес, при якому унеможливлюється виконання хірургічних втручань;
— поширена резистентність, при якій відсутня можливість додати до режиму ХТ 2 ефективних препарати;
— кахексія, дихальна недостатність;
— серйозні (некурабельні) побічні реакції на ПТП;
— тяжка супутня патологія, яка не дозволяє хворому отримувати повноцінну схему лікування;
— доведена неприхильність хворого до лікування (з огляду на можливість розширення резистентності та її епідеміологічної небезпеки).
Для того, щоб встановити невдачу лікування, необов’язково визначати у пацієнта всі перераховані вище ознаки. Виліковування маловірогідне, коли присутня хоча б одна з цих ознак.
Епідеміологічне визначення невдачі лікування часто відрізняється від того, яке існує під час відміни терапії. Епідеміологічне визначення є результат лікування для когортного аналізу, тоді як клінічне рішення відмінити ХТ роблять після клінічного спостереження, коли вичерпані всі можливості лікування.
Для прийняття відповідального остаточного рішення щодо констатації невдачі лікування у хворих на МРТБ/РРТБ (що тягне за собою припинення лікування) пропонується використовувати наступні алгоритми дій:
1) у разі наявності протягом останніх 12 міс. лікування 2 позитивних аналізів мокротиння методом засіву: а) встановлюється результат «невдача лікування»; б) випадок розглядається на засіданні ЦЛКК-ХРТБ, де обов’язково враховуються 2 фактори: прихильність хворого до лікування та позитивність прогнозу щодо вилікування (об’єм ураження легеневої тканини, можливість проведення оперативного лікування); в) за результатами розгляду приймається рішення (переведення на паліативне лікування або (в індивідуальних випадках з необхідним обґрунтуванням) — проведення повного повторного курсу лікування за 4 кат. (МРТБ/РРТБ) з відповідною перереєстрацією випадку та заведенням нової ф. ТБ-01;
2) у разі збереження бактеріовиділення протягом 8–10 міс. від початку лікування: а) комісійно на засіданні ЦЛКК-ХР ТБ оцінюється реальний прогноз щодо можливості вилікування хворого та чи зможе він витримати подальше лікування без шкоди загальному стану здоров’я; б) за результатами проведеної оцінки приймається рішення щодо встановлення невдачі лікування та переводу хворого на паліативне лікування, або (у виключних індивідуальних випадках) щодо продовження ІФХТ до припинення бактеріовиділення (але на нетривалий час та із застосуванням хірургічних методів лікування), або (лише у разі позитивного прогнозу щодо вилікування) встановлення «невдачі» лікування та призначення повного повторного курсу лікування за 4 (МРТБ/РРТБ) кат. із відповідною перереєстрацією випадку та заведенням нової ф. ТБ-01;
Відміна хіміотерапії
Якщо прийнято рішення щодо невдачі лікування, тоді рекомендується відмінити ХТ, за умови якщо медичний персонал, який має тісний зв’язок із хворим, впевнений, що усі можливі заходи з корекції лікування або досягнення прихильності хворого були застосовані та не існує інших додаткових ресурсів (у т.ч. хірургічного втручання) для вилікування хворого.
Існує два важливих аргументи для відміни ХТ та переходу на паліативне лікування. Перший аргумент стосується якості життя хворого: всі препарати, які застосовують у режимі ХТ, мають значні побічні реакції, і продовження ХТ, яка не призводить до ефекту, викликає додаткові страждання. Другий аргумент стосується здоров’я суспільства: подовження режиму ХТ, який не призводить до позитивного ефекту, супроводжується поширенням медикаментозної резистентності штаму МБТ, який виділяє хворий, із формуванням суперрезистентного штаму та передачею його іншим.
Прийняття рішення про відміну хіміотерапії
Прийняття рішення про відміну ХТ здійснюється за рішенням ЦЛКК ХРТБ.
Якщо таке рішення прийняте, складається план, який має бути наданий пацієнту та членам його родини. Цей план включає кількість візитів на декілька місяців.
Паліативне лікування пацієнтів з невдачею лікування у випадку мультирезистентного туберкульозу
Паліативне лікування складається з таких заходів:
— знеболювання та зменшення симптомів захворювання. Парацетамол або кодеїн з парацетамолом полегшує помірну біль, зменшує кашель;
— можливе застосування ізоніазиду, незважаючи на наявність резистентності МБТ;
— лікування дихальної недостатності: оксигенотерапія;
— харчування: дрібне, маленькими порціями;
— симптоматичне лікування нудоти;
— регулярні медичні візити;
— продовження прийому патогенетичних препаратів. У хворих з депресією застосовують відповідні ліки;
— госпіталізація, догляд в умовах хоспісу або вдома при належній організації ІК. Перебування пацієнтів в умовах хоспісу або стаціонару має преваги над домашнім доглядом через більш доступну медичну допомогу та кращий інфекційний контроль;
— догляд, профілактика пролежин, м’язових контрактур, санітарно-гігієнічні заходи;
— інфекційний контроль. Пацієнти лишаються контагіозними протягом усього життя. Заходи інфекційного контролю мають суворо дотримуватись (див. Додаток 11).
А.3.6. Лікування осіб, які були в контакті з хворими на мультирезистентний туберкульоз
Лікування дорослих осіб із симптомами захворювання, які були у контакті з хворими на мультирезистентний туберкульоз
В усіх випадках розвитку ТБ в осіб, які були у вогнищі МР ТБ, проводять дослідження мокротиння за допомогою молекулярно-генетичних методів (при їх недоступності — культуральне дослідження на рідке середовище) та проведення ТМЧ на рідке середовище, молекулярно-генетичними методами. До отримання результату ТМЧ або відсутності росту МБТ призначають емпіричний режим ХТ, який базується на результатах ТМЧ особи, від якої відбулося інфікування, або за стандартним режимом ХТ для 4 кат. Затримка діагностики МР ТБ і початку правильного лікування призводить до підвищення летальності та поширенню резистентних штамів МБТ.
Якщо у пацієнта з вогнища МР ТБ із симптомами захворювання не підтвердився ТБ, тоді призначають антибіотики широкого спектра дії. При відсутності ефекту від цього лікування виконують КТ легень, фібробронхоскопію з мікроскопічним та культуральним дослідженням промивних вод.
Якщо у пацієнта з симптомами захворювання не підтвердився діагноз активного ТБ, фізикальне обстеження, мікроскопічне та культуральне дослідження мокротиння виконують щомісячно з повторною рентгенографією у разі необхідності.
Лікування дітей із симптомами захворювання, які були в контакті з хворими на мультирезистентний туберкульоз
Запідозрити МР ТБ у дітей можна у таких випадках:
— дитина з близького контакту з хворим на МР ТБ;
— дитина, яка була в контакті з хворим, який помер від ТБ на фоні лікування з високим ризиком МР ТБ (особа, яка тривалий час неефективно лікувалась, переривала лікування);
— дитина з лабораторно підтвердженим діагнозом ТБ, у якої відсутній ефект від лікування при застосуванні адекватного стандартного режиму ХТ.
Діагноз ТБ у дітей встановити важче, ніж у дорослих. Симптоми тривалого кашлю, задухи, відставання у фізичному розвитку, інтермітуючі лихоманки для дітей є неспецифічними. Бактеріологічне підтвердження ускладнюється через відсутність мокротиння та не часте виділення МБТ, оскільки діти хворіють на первинні форми ТБ.
Дітям, які мали контакт з хворим на МР ТБ, проводять такі обстеження:
— клінічний огляд із детальним вивченням анамнезу захворювання;
— проба Манту (у разі доступності та за потребою проба з АТР за призначенням лікаря-фтизіатра);
— рентгенологічне обстеження органів грудної порожнини;
— якщо позитивний/сумнівний результат із використанням проби Манту (проби з АТР) — виконати комп’ютерну томографію;
— дослідження мокротиння за допомогою молекулярно-генетичних методів (при їх недоступності — культуральне дослідження на рідке середовище) та проведення ТМЧ на рідке середовище, молекулярно-генетичними методами;
— мікроскопічне та культуральне дослідження мокротиння, індукованого мокротиння, аспірату шлунка/промивних вод; ТМЧ у разі росту МБТ.
Якщо у дитини встановлений активний ТБ, призначають емпіричний режим ХТ за даними ТМЧ особи, від якої відбулося інфікування, або за стандартним режимом ХТ для IV категорії, який використовують у даному регіоні. Затримка діагностики МР ТБ і початку правильного лікування призводить до прогресування ТБ та підвищення летальності.
Хіміопрофілактика в осіб із вогнищ мультирезистентного туберкульозу
Оскільки немає доказів, що контактна особа інфікувалась мультирезистентними штамами МБТ, специфічна профілактика не проводиться.
За контактними пацієнтами здійснюють диспансерне спостереження протягом 2 років. ПТП ІІ ряду призначають тільки у випадку розвитку активного захворювання.
А.3.7. Алгоритм виписки зі стаціонару
А.3.8. Алгоритм реабілітації
Реабілітація хворих на ТБ — це процес застосування організаційних, медичних, психологічних, професійних та соціальних заходів, які направлені на досягнення одужування чи поліпшення стану здоров’я, відновлення та/або підвищення загальної і професійної працездатності, поліпшення та/або збереження попередніх соціальних відносин пацієнта з суспільством, які порушені через захворювання. Фізична реабілітація спрямована на відновлення або поліпшення функцій організму, і в першу чергу зовнішнього дихання та серцево-судинної системи, які порушуються в результаті захворювання на ТБ або після оперативного втручання.
Формами фізичної (функціональної) реабілітації є лікувальна фізична культура, масаж грудної клітки, режими рухливої активності, фізіотерапія, аерозоль- та інгаляційна терапія, кліматотерапія. Лікувальна фізична культура широко застосовується при ТБ легенів і розглядається як метод загальнозміцнювальної дії, який сприяє підвищенню загальної фізичної активності, поліпшенню функції органів дихання та серцево-судинної системи, посиленню процесів дезінтоксикації і десенсибілізації. Цей метод фізичної реабілітації бажано призначати в період затухання гострого процесу та координувати з режимом рухливої активності: постільний, палатний, вільний. В комплекс лікувальної фізкультури підбираються фізичні вправи, що призводять до правильного механізму дихання, поліпшення вентиляції легень, функції діафрагми, рухливості грудної клітки.
Результати функціональної реабілітації прямо залежать від попередніх даних зовнішнього дихання, віку хворого та супутніх змін серцево-судинної системи. Ефект її звичайно вищий у осіб молодого віку з незначними порушеннями функції органів дихання та серцево-судинної системи.
А.3.9. Алгоритми первинної і вторинної профілактики туберкульозу
А.4. Ресурсне забезпечення виконання протоколу
А.4.1. Вимоги для закладів, які надають первинну медичну допомогу
А.4.1.1. Кадрові ресурси
Лікар загальної практики — сімейний лікар; медична сестра загальної практики — сімейної медицини (сестра медична, фельдшер).
А.4.1.2. Матеріально-технічне забезпечення
Оснащення
Відповідно до табеля оснащення
Лікарські засоби (нумерація не впливає на порядок призначення):
Ізоніазид, рифампіцин, піразинамід, етамбутол (передаються за актом прийому-передачі у вигляді індивідуальних місячних наборів з протитуберкульозних закладів).
А.4.2. Вимоги для закладів, які надають вторинну медичну допомогу
А.4.2.1. Кадрові ресурси
Лікарі — спеціалісти з внутрішніх хвороб, фтизіатри, медична сестра тубкабінету/поліклініки міськ(рай)тубдиспансеру/ДОТ кабінету.
А.4.2.2. Матеріально-технічне забезпечення
Оснащення
Відповідно до табельного оснащення
Лікарські засоби (нумерація не впливає на порядок призначення):
Протитуберкульозні препарати I і ІІ ряду:
Ізоніазид, рифампіцин, піразинамід, етамбутол, стрептоміцин, канаміцин, амікацин, капреоміцин, офлоксацин, левофлоксацин, моксифлоксацин, гатіфлоксацин, протіонамід, етіонамід, парааміносаліцилова кислота, циклосерин, теризидон, лінезолід, клофазимін, амоксицилін клавуланова кислота, кларитроміцин.
А.5. Клінічні індикатори
Перелік індикаторів
5.1. Наявність у закладі охорони здоров’я локального протоколу ведення пацієнта з підозрою на ТБ та хворого на ТБ;
5.2. Відсоток випадків ТБ з позитивним мазком серед осіб, які звернулися з підозрою на ТБ у заклади охорони здоров’я, що надають первинну медичну допомогу;
5.3. Охоплення КіТ (ДКТ та тестування) на ВІЛ хворих на ТБ (абсолютна кількість осіб та відсоток);
5.4. Відсоток нових випадків ТБ із позитивним мазком серед усіх зареєстрованих нових випадків ТБ;
5.5. Відсоток нових випадків ТБ із позитивним мазком, які ефективно завершили лікування;
5.6. Відсоток випадків із підтвердженим МР ТБ легень від оціночної кількості випадків МР ТБ;
5.7. Відсоток новонароджених, які отримали щеплення проти ТБ.
Обчислення індикаторів
5.1.1. Назва індикатора.
Наявність у закладі охорони здоров’я локального протоколу ведення пацієнта з підозрою на ТБ та хворого на ТБ
5.1.2. Зв’язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги. Індикатор ґрунтується на положеннях Уніфікованого клінічного протоколу первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Туберкульоз».
5.1.3. Організація (заклад охорони здоров’я), яка має обчислювати індикатор. Структурні підрозділи з питань охорони здоров’я місцевих державних адміністрацій.
5.1.4. Організація (заклад охорони здоров’я), яка надає необхідні вихідні дані. Дані надаються закладами охорони здоров’я, розташованими на території обслуговування, до структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій.
5.1.5. Характеристики знаменника індикатора.
5.1.5.1. Джерело (первинний документ). Звіт структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій, який містить інформацію про кількість закладів охорони здоров’я, зареєстрованих на території обслуговування.
5.1.5.2. Опис знаменника. Знаменник індикатора складає загальна кількість закладів охорони здоров’я, зареєстрованих на території обслуговування.
5.1.6. Характеристики чисельника індикатора.
5.1.6.1. Джерело (первинний документ). ЛПМД, наданий закладом охорони здоров’я.
5.1.6.2. Опис чисельника. Чисельник індикатора складає загальна кількість закладів охорони здоров’я, зареєстрованих на території обслуговування, для яких задокументований факт наявності локального протоколу медичної допомоги пацієнтам, хворим на ТБ (наданий екземпляр ЛПМД).
5.1.7. Алгоритм обчислення індикатора.
5.1.7.1. Тип підрахунку. Ручне обчислення.
5.1.7.2. Детальний опис алгоритму. Індикатор обчислюється структурними підрозділами з питань охорони здоров’я місцевих державних адміністрацій після надходження інформації від всіх закладів охорони здоров’я, зареєстрованих на території обслуговування. Значення індикатора обчислюється як відношення чисельника до знаменника та наводиться у відсотках.
5.1.8. Зауваження щодо інтерпретації та аналізу індикатора. Даний індикатор характеризує організаційний аспект запровадження сучасних медико-технологічних документів (ЛПМД) у закладах регіону, які надають медичну допомогу пацієнтам, хворим на ТБ. Якість медичної допомоги пацієнтам, відповідність надання медичної допомоги вимогам ЛПМД, відповідність ЛПМД чинним УКПМД даним індикатором висвітлюватися не може, але для аналізу цих аспектів необхідне обов’язкове запровадження ЛПМД у закладах охорони здоров’я.
Бажаний рівень значення індикатора:
2012 р. — 50 %
2013 р. — 90 %
2014 р. та подальший період — 100 %.
5.2.1. Назва індикатора.
Відсоток пацієнтів з КСБ(+) у мокротинні серед усіх хворих із підозрою на ТБ або його рецидив, які були обстежені бактеріоскопічно у ТБ-лабораторіях 1 рівня при зверненні по медичну допомогу до закладів первинної медико-санітарної допомоги
5.2.2. Зв’язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги. Індикатор ґрунтується на положеннях Уніфікованого клінічного протоколу первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Туберкульоз».
5.2.3. Організація (заклад охорони здоров’я), яка має обчислювати індикатор. Структурні підрозділи з питань охорони здоров’я місцевих державних адміністрацій.
5.2.4. Організація (заклад охорони здоров’я), яка надає необхідні вихідні дані. Дані надаються лабораторіями (пунктами мікроскопії з діагностики ТБ) І рівня, розташованими на території обслуговування, до структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій.
5.2.5. Характеристики знаменника індикатора.
5.2.5.1. Джерело (первинний документ). Форма первинної облікової документації № 252-1/о «Лабораторний реєстраційний журнал (бактеріоскопічні дослідження) ТБ 04/1», затверджена наказом МОЗ України від 02.09.2009 № 657 «Про затвердження форм первинної облікової документації і форм звітності з ТБ та інструкцій щодо їх заповнення», лабораторій (пунктів мікроскопії з діагностики ТБ) І рівня.
5.2.5.2. Опис знаменника. Знаменник індикатора складає загальна кількість пацієнтів з підозрою на ТБ, яким було здійснено обстеження мокротиння на КСП з метою діагностики, за звітний період.
5.2.6. Характеристики чисельника індикатора.
5.2.6.1. Джерело (первинний документ). Форма первинної облікової документації № 252-1/о «Лабораторний реєстраційний журнал (бактеріоскопічні дослідження) ТБ 04/1», затверджена наказом МОЗ України від 02.09.2009 № 657 «Про затвердження форм первинної облікової документації і форм звітності з ТБ та інструкцій щодо їх заповнення», лабораторій (пунктів мікроскопії з діагностики ТБ) І рівня.
5.2.6.2. Опис чисельника. Чисельник індикатора складає кількість пацієнтів, для яких результат обстеження з метою діагностики за Цілем — Нільсеном був позитивним, за звітний період (Графа № 16).
5.2.7. Алгоритм обчислення індикатора.
5.2.7.1. Тип підрахунку. Обчислення вручну.
5.2.7.2. Детальний опис алгоритму. Індикатор обчислюється структурними підрозділами з питань охорони здоров’я місцевих державних адміністрацій після надходження інформації від усіх лабораторій (пунктів мікроскопії з діагностики ТБ) І рівня, зареєстрованих на території обслуговування. Значення індикатора обчислюється як відношення чисельника до знаменника та наводиться у відсотках.
5.2.8. Зауваження щодо інтерпретації та аналізу індикатора. Даний індикатор відображає діяльність медичних працівників, які займаються виявленням хворих на ТБ. Розширення дій на виявлення хворих призводить до збільшення кількості виявлених випадків ТБ. Значення індикатора не повинно перевищувати 5–10 %. В протилежному випадку це означає недостатню проінформованість клінічних спеціалістів (закладів охорони здоров’я первинної медико-санітарної допомоги) щодо симптомів ТБ захворювання, які направляють на проведення мікроскопії мокротиння лише тяжко хворих. Якщо значення нижче, це означає, що клінічні спеціалісти направляють на обстеження надто багато хворих. В результаті лабораторні служби напружені непотрібними негативними тестами, що несприятливо впливає на якість виконання їхньої роботи.
Невеликий відсоток осіб з підозрою на ТБ можуть бути ідентифіковані як випадки з позитивним мазком мокротиння через незадовільне функціонування лабораторій (низька чутливість в приготуванні та інтерпретації результатів мікроскопії серед тих, у кого дійсно позитивний мазок, призводить до значної кількості хибнонегативних результатів тощо).
Результати аналізу індикатора в розрізі закладів охорони здоров’я, що надають первинну медичну допомогу, мають бути доведені до зазначених закладів охорони здоров’я.
5.3.1. Назва індикатора.
Охоплення КіТ (ДКТ та тестування) на ВІЛ-хворих на ТБ (абсолютна кількість осіб та відсоток)
5.3.2. Зв’язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги. Індикатор ґрунтується на положеннях Уніфікованого клінічного протоколу первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Туберкульоз».
5.3.3. Організація (заклад охорони здоров’я), яка має обчислювати індикатор. Обласний, районний, міський лікар-фтизіатр. Структурні підрозділи з питань охорони здоров’я місцевих державних адміністрацій.
5.3.4. Організація (заклад охорони здоров’я), яка надає необхідні вихідні дані. Дані про кількість пацієнтів, які складають чисельник та знаменник індикатора, надаються лікарями-фтизіатрами (протитуберкульозні заклади 2 та 3 рівнів чи інші заклади охорони здоров’я), розташованими на території обслуговування, до структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій.
5.3.5. Характеристики знаменника індикатора.
5.3.5.1. Джерело (первинний документ). Форма первинної облікової документації № 081-1/о «Медична картка лікування хворого на туберкульоз ТБ 01», яка затверджена наказом МОЗ України від 02.09.2009 № 657 «Про затвердження форм первинної облікової документації і форм звітності з туберкульозу та інструкцій щодо їх заповнення».
5.3.5.2. Опис знаменника. Знаменник індикатора складає загальна кількість пацієнтів з вперше виявленим ТБ, які були зареєстровані у звітному періоді.
5.3.6. Характеристики чисельника індикатора.
5.3.6.1. Джерело (первинний документ). Форма первинної облікової документації № 081-2/о «Фактори впливу на перебіг захворювання та на результат лікування ТБ 01-1», яка затверджена наказом МОЗ України від 02.09.2009 № 657 «Про затвердження форм первинної облікової документації і форм звітності з туберкульозу та інструкцій щодо їх заповнення».
5.3.6.2. Опис чисельника. Чисельник індикатора складає загальна кількість пацієнтів з вперше виявленим ТБ, які були зареєстровані у звітному періоді і пройшли КіТ (ДКТ та тестування (пп. 5.2 + 1.2).
5.3.7. Алгоритм обчислення індикатора.
5.3.7.1. Тип підрахунку. Ручне обчислення. При наявності автоматизованої технології, в якій обробляються формалізовані дані щодо медичної допомоги в обсязі, що «Медична картка лікування хворого на туберкульоз ТБ 01» (форма № 081-1/о) та Форми первинної облікової документації № 081-2/о «Фактори впливу на перебіг захворювання та на результат лікування ТБ 01-1» — автоматизована обробка.
5.3.7.2. Детальний опис алгоритму. Індикатор обчислюється лікарем-фтизіатром шляхом ручного або автоматизованого аналізу інформації Форми первинної облікової документації № 081-1/о «Медична картка лікування хворого на туберкульоз ТБ 01» та Медичної картки лікування хворого на туберкульоз ТБ 01 (форма № 081-1/о), які затверджені наказом МОЗ України від 02.09.2009 № 657 «Про затвердження форм первинної облікової документації і форм звітності з туберкульозу та інструкцій щодо їх заповнення». Індикатор обчислюється оргметодвідділами обласних протитуберкульозних закладів після надходження від всіх лікарів-фтизіатрів інформації щодо загальної кількості пацієнтів лікаря-фтизіатра з діагнозом «ВДТБ», які були зареєстровані у звітному кварталі, а також тих з них, хто пройшов КіТ (ДКТ та тестування). Значення індикатора обчислюється як відношення чисельника до знаменника та наводиться у відсотках.
5.3.8. Зауваження щодо інтерпретації та аналізу індикатора. При аналізі індикатора слід враховувати неприпустимість формального та необґрунтованого віднесення до чисельника індикатора тих пацієнтів, які не пройшли КіТ протягом звітного періоду. В первинній медичній документації мають бути задокументовані дата та результати тестування. Пацієнти, для яких такі записи в медичній документації відсутні, не включаються до чисельника індикатора. Цільовий (бажаний) рівень значення індикатора на етапі запровадження УКПМД не визначається заради запобігання викривленню реальної ситуації внаслідок адміністративного тиску. Цільова мета даного індикатора згідно з рекомендаціями ВООЗ — 100 %.
5.4.1. Назва індикатора.
Відсоток виявлених нових випадків ТБ із позитивним мазком серед усіх зареєстрованих нових випадків ТБ легень
5.4.2. Зв’язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги. Індикатор ґрунтується на положеннях Уніфікованого клінічного протоколу первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Туберкульоз».
5.4.3. Організація (заклад охорони здоров’я), яка має обчислювати індикатор. Структурні підрозділи з питань охорони здоров’я місцевих державних адміністрацій. Інформаційно-аналітичні відділи протитуберкульозних закладів, розташованих на території обслуговування. Районні фтизіатри закладів первинної медико-санітарної допомоги, розташованих на території обслуговування, які ведуть територіальний реєстр хворих.
5.4.4. Організація (заклад охорони здоров’я), яка надає необхідні вихідні дані. Дані про кількість пацієнтів, які складають чисельник та знаменник індикатора, надаються закладами охорони здоров’я, розташованими на території обслуговування, до структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій у вигляді форми звітності № 4 «Звіт про загальну кількість випадків туберкульозу I, II та III категорій хворих (за даними бактеріоскопії і/або культурального дослідження) ТБ 07» (квартальна), затвердженої наказом МОЗ України від 02.09.2009 № 657 «Про затвердження форм первинної облікової документації і форм звітності з туберкульозу та інструкцій щодо їх заповнення».
5.4.5. Характеристики знаменника індикатора.
5.4.5.1. Джерело (первинний документ). Форма звітності № 4 «Звіт про загальну кількість випадків туберкульозу I, II та III категорій хворих (за даними бактеріоскопії і/або культурального дослідження) ТБ 07» (квартальна), затверджена наказом МОЗ України від 02.09.2009 № 657 «Про затвердження форм первинної облікової документації і форм звітності з туберкульозу та інструкцій щодо їх заповнення».
5.4.5.2. Опис знаменника. Знаменник індикатора складає загальна кількість нових випадків туберкульозу легень (графи 1 + 5 таблиці 1000 форми ТБ-07)
5.4.6. Характеристики чисельника індикатора.
5.4.6.1. Джерело (первинний документ). Форма звітності № 4 «Звіт про загальну кількість випадків туберкульозу I, II та III категорій хворих (за даними бактеріоскопії і/або культурального дослідження) ТБ 07» (квартальна), затверджена наказом МОЗ України від 02.09.2009 № 657 «Про затвердження форм первинної облікової документації і форм звітності з туберкульозу та інструкцій щодо їх заповнення».
5.4.6.2. Опис чисельника. Чисельник індикатора складає загальна кількість нових випадків туберкульозу легень з позитивним мазком (графа 1 таблиці 1000 форми ТБ-07)
5.4.7. Алгоритм обчислення індикатора.
5.4.7.1. Тип підрахунку. Ручне обчислення. При функціонуванні Державного реєстру хворих на туберкульоз та наявності даних за досліджуваний період — автоматичне обчислення.
5.4.7.2. Детальний опис алгоритму. Індикатор обчислюється структурними підрозділами з питань охорони здоров’я місцевих державних адміністрацій після надходження інформації від усіх закладів охорони здоров’я, зареєстрованих на території обслуговування. Значення індикатора обчислюється як відношення чисельника до знаменника та наводиться у відсотках. Для обчислення індикатора районними фтизіатрами закладів первинної медико-санітарної допомоги, розташованих на території обслуговування, які ведуть територіальний реєстр хворих, як джерело даних використовуються форми первинного обліку № 081-1/о «Медична картка лікування хворого на туберкульоз ТБ 01» та № 060-1/о «Журнал реєстрації випадків туберкульозу в районі _______ ТБ 03», затверджені наказом МОЗ України від 02.09.2009 № 657 «Про затвердження форм первинної облікової документації і форм звітності з туберкульозу та інструкцій щодо їх заповнення».
5.4.8. Індикатор вимірює відповідність діагностики мазка осіб із підозрою на ТБ, особливо при залученні лабораторних служб клінічними спеціалістами з визначення правильності поставленого діагнозу. Він відображає розвиток скринінгу осіб із підозрою на ТБ за допомогою мікроскопії мазка, а також значимість медичних діагнозів легеневого ТБ без використання мікроскопії мазка або ж із використанням негативного мазка. В країнах із середнім або високим тягарем ТБ більше 2/3 хворих з легеневим ТБ повинні мати позитивний результат мазка (інша частина має мати або позитивний посів, або негативний посів). Відсутність бактеріологічного дослідження — неприйнятна медична практика з діагностики легеневого ТБ. За умов, якщо на території доступні лабораторні служби з мікроскопічної діагностики та правильно застосовується діагностичний критерій, кількість випадків легеневого ТБ із позитивним мазком повинна складати 50 % від загальної кількості ТБ випадків серед легеневого ТБ. Проте дані співвідношення можуть бути нижчими для населення з високою поширеністю ВІЛ.
5.5.1. Назва індикатора.
Відсоток нових випадків з позитивним мазком, які ефективно завершили лікування
5.5.2. Зв’язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги. Індикатор ґрунтується на положеннях Уніфікованого клінічного протоколу первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Туберкульоз».
5.5.3. Організація (заклад охорони здоров’я), яка має обчислювати індикатор. Структурні підрозділи з питань охорони здоров’я місцевих державних адміністрацій. Організаційно-методичні відділи протитуберкульозних закладів, розташованих на території обслуговування. Районні фтизіатри закладів первинної медико-санітарної допомоги, розташованих на території обслуговування, які ведуть територіальний реєстр хворих.
5.5.4. Організація (заклад охорони здоров’я), яка надає необхідні вихідні дані. Дані про кількість пацієнтів, які складають чисельник та знаменник індикатора, надаються закладами охорони здоров’я, розташованими на території обслуговування, до структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій у вигляді форми звітності № 8-1 «Звіт про результати лікування хворих на туберкульоз легень, які зареєстровані 12–15 місяців тому, ТБ 08» (квартальна), затвердженої наказом МОЗ України від 02.09.2009 № 657 «Про затвердження форм первинної облікової документації і форм звітності з туберкульозу та інструкцій щодо їх заповнення».
5.5.5. Характеристики знаменника індикатора.
5.5.5.1. Джерело (первинний документ). Форма звітності № 8-1 «Звіт про результати лікування хворих на туберкульоз легень, які зареєстровані 12–15 місяців тому, ТБ 08» (квартальна), затверджена наказом МОЗ України від 02.09.2009 № 657 «Про затвердження форм первинної облікової документації і форм звітності з туберкульозу та інструкцій щодо їх заповнення».
5.5.5.2. Опис знаменника. Знаменник індикатора складає загальна кількість нових випадків туберкульозу легень з позитивними результатами дослідження мокротиння (рядок 1, графа 11 таблиці 1000 форми ТБ 08).
5.5.6. Характеристики чисельника індикатора.
5.5.6.1. Джерело (первинний документ). Форма звітності № 8-1 «Звіт про результати лікування хворих на туберкульоз легень, які зареєстровані 12–15 місяців тому, ТБ 08» (квартальна), затверджена наказом МОЗ України від 02.09.2009 № 657 «Про затвердження форм первинної облікової документації і форм звітності з туберкульозу та інструкцій щодо їх заповнення».
5.5.6.2. Опис чисельника. Чисельник індикатора складає загальна кількість нових випадків туберкульозу легень з позитивними результатами дослідження мокротиння, які закінчили лікування з результатами «Лікування завершене» та «Вилікувано» (рядок 1, графи 1 + 2 таблиці 1000 форми ТБ 08).
5.5.7. Алгоритм обчислення індикатора.
5.5.7.1. Тип підрахунку. Ручне обчислення. При функціонуванні Державного реєстру хворих на туберкульоз та наявності даних за досліджуваний період — автоматичне обчислення.
5.5.7.2. Детальний опис алгоритму. Індикатор обчислюється структурними підрозділами з питань охорони здоров’я місцевих державних адміністрацій після надходження інформації від усіх закладів охорони здоров’я, зареєстрованих на території обслуговування. Значення індикатора обчислюється як відношення чисельника до знаменника та наводиться у відсотках. Для обчислення індикатора районними фтизіатрами закладів первинної медико-санітарної допомоги, розташованих на території обслуговування, які ведуть територіальний реєстр хворих, як джерело даних використовуються форми первинного обліку № 081-1/о «Медична картка лікування хворого на туберкульоз ТБ 01» та № 060-1/о «Журнал реєстрації випадків туберкульозу в районі _______ ТБ 03», затверджені наказом МОЗ України від 02.09.2009 № 657 «Про затвердження форм первинної облікової документації і форм звітності з туберкульозу та інструкцій щодо їх заповнення».
5.5.8. Зауваження щодо інтерпретації та аналізу індикатора. Даний індикатор вимірює ефективність лікування хворих на ТБ, яке базується на виконанні Уніфікованого клінічного протоколу первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Туберкульоз». Цільова мета даного індикатора згідно з рекомендаціями ВООЗ — 85 %, тобто частка несприятливих результатів (смерть, невдача лікування, перерване лікування та інше) не повинна перевищувати 15 %. Даний індикатор також залежить від точності та зусиль у визначенні результатів лікування на місцевому рівні. Якщо в програмі відсутній механізм співпраці та комунікації лікувальних закладів один з одним, то, наприклад, показник ефективного лікування може бути низьким у зв’язку зі збільшенням невідомих результатів лікування по переведених пацієнтах. Цільовий (бажаний) рівень значення індикатора на етапі запровадження УКПМД не визначається заради запобігання викривленню реальної ситуації внаслідок адміністративного тиску.
5.6.1. Назва індикатора.
Відсоток новонароджених, які отримали щеплення проти ТБ
5.6.2. Зв’язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги. Індикатор ґрунтується на положеннях Уніфікованого клінічного протоколу первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Туберкульоз».
5.6.3. Організація (заклад охорони здоров’я), яка має обчислювати індикатор. Структурні підрозділи з питань охорони здоров’я місцевих державних адміністрацій.
5.6.4. Організація (заклад охорони здоров’я), яка надає необхідні вихідні дані. Дані про кількість пацієнтів, які складають чисельник та знаменник індикатора, надаються закладами охорони здоров’я, розташованими на території обслуговування, до структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій.
5.6.5. Характеристики знаменника індикатора.
5.6.5.1. Джерело (первинний документ). Форма звітності № 6 «Звіт про контингент осіб окремих вікових груп, яким здійснено щеплення проти інфекційних захворювань, за 20____ рік» (річна), затверджена наказом МОЗ України від 02.06.2009 р. № 378 «Про затвердження форм звітності з інфекційних і паразитарних захворювань, щеплень проти окремих інфекційних хвороб та інструкцій щодо їх заповнення»
5.6.5.2. Опис знаменника. Знаменник індикатора складає кількість новонароджених в районі діяльності закладу — рядок 1 Таблиці 1 Форми 6.
5.6.6. Характеристики чисельника індикатора.
5.6.6.1. Джерело (первинний документ). Форма звітності № 6 «Звіт про контингент осіб окремих вікових груп, яким здійснено щеплення проти інфекційних захворювань, за 20____ рік» (річна), затверджена наказом МОЗ України від 02.06.2009 р. № 378 «Про затвердження форм звітності з інфекційних і паразитарних захворювань, щеплень проти окремих інфекційних хвороб та інструкцій щодо їх заповнення».
5.6.6.2. Опис чисельника. Чисельник індикатора складає кількість новонароджених в районі діяльності закладу, які отримали щеплення проти ТБ (рядок 8 Таблиці 2 Форми 6).
5.7.1. Алгоритм обчислення індикатора.
5.7.7.1. Тип підрахунку. Ручне обчислення.
5.7.7.2. Детальний опис алгоритму. Індикатор обчислюється структурними підрозділами з питань охорони здоров’я місцевих державних адміністрацій після надходження інформації від усіх закладів охорони здоров’я, зареєстрованих на території обслуговування. Значення індикатора обчислюється як відношення чисельника до знаменника та наводиться у відсотках.
5.7.2. Зауваження щодо інтерпретації та аналізу індикатора. При аналізі індикатора слід ураховувати те, що деякі з новонароджених не отримують щеплення проти туберкульозу через наявність протипоказань. Тому значення індикатора, менше за 100 %, не може свідчити про невиконання вимог УКПМД. Цільовий (бажаний) рівень значення індикатора на етапі запровадження УКПМД не визначається заради запобігання викривленню реальної ситуації внаслідок адміністративного тиску.
Б. Бібліографія
1. Туберкульоз. Адаптована клінічна настанова, заснована на доказах. — 2012.
2. Закон України від 05.07.2001 року № 2586-III «Про протидію захворюванню на туберкульоз».
3. Закон України від 25.07.2012 року «Про затвердження Загальнодержавної цільової соціальної програми протидії захворюванню на туберкульоз на 2012–2016 роки».
4. Наказ МОЗ України від 23.02.2012 року № 132 «Про затвердження Примірного табеля оснащення лікувально-профілактичних підрозділів закладів охорони здоров’я, що надають первинну медичну (медико-санітарну) допомогу».
5. Наказ МОЗ України від 28.03.2012 року № 209 «Про затвердження четвертого випуску Державного формуляра лікарських засобів та забезпечення його доступності».
6. Наказ МОЗ України від 02.03.2011 року № 127 «Про затвердження примірних табелів оснащення медичною технікою та виробами медичного призначення центральної районної (районної) та центральної міської (міської) лікарень».
7. Наказ МОЗ України від 19.02.2009 року № 102/18 «Про затвердження методичних рекомендацій «Уніфікована методика з розробки клінічних настанов, медичних стандартів, уніфікованих клінічних протоколів медичної допомоги, локальних протоколів медичної допомоги (клінічних маршрутів пацієнтів) на засадах доказової медицини (частина перша)».
8. Наказ МОЗ України від 03.11.2009 року № 795/75 «Про затвердження методичних рекомендацій «Уніфікована методика з розробки клінічних настанов, медичних стандартів, уніфікованих клінічних протоколів медичної допомоги, локальних протоколів медичної допомоги (клінічних маршрутів пацієнтів) на засадах доказової медицини (частина друга)».
9. Наказ МОЗ України від 28.05.08 року № 276 «Клінічний протокол надання медичної допомоги хворим на поєднані захворювання — туберкульоз та ВІЛ-інфекцію».
10. Наказ МОЗ України від 16.09.2011 року № 595 «Про порядок проведення профілактичних щеплень в Україні та контроль якості й обігу медичних імунобіологічних препаратів».
11. Наказ МОЗ України від 19.08.2005 року № 415 «Порядок добровільного консультування та тестування на ВІЛ-інфекцію (протокол)».
12. Наказ МОЗ України від 21.12.2010 року № 1141 «Про затвердження Порядку проведення тестування на ВІЛ-інфекцію та забезпечення якості досліджень, форм первинної облікової документації щодо тестування на ВІЛ-інфекцію, інструкцій щодо їх заповнення».
13. Наказ МОЗ України від 22.10.2008 року № 600 «Стандарт надання медичної допомоги хворим на хіміорезистентний туберкульоз».
14. Наказ МОЗ України від 09.06.2006 року № 384 «Протокол надання медичної допомоги хворим на туберкульоз».
15. Наказ МОЗ України від 12.07.2011 року № 551 «Про затвердження клінічного протоколу антиретровірусної терапії ВІЛ-інфекції у дорослих та підлітків».
16. Державна служба України з питань протидії ВІЛ-інфекції/СНІДу та інших соціально небезпечних захворювань. Методичні рекомендації для медичних працівників щодо надання послуг з консультування та тестування на ВІЛ-інфекцію. 2011 рік.
17. МОЗ України. Туберкульоз в Україні (Аналітично-статистичний довідник за 2001–2011 роки).
18. WHO policy on collaborative TB/HIV activities: guidelines for national programmes and other stakeholders. Geneva, WHO, 2012.
19. WHO policy on collaborative TB/HIV activities: guidelines for national programmes and other stakeholders (Annexes for webposting and CD-Rom distribution with the policy guidelines). Geneva, WHO, 2012.
20. WHO. Treatment of Tuberculosis: guidelines for national programmes (Fourth edition). WHO, 2010.
21. WHO Rapid advice: treatment of tuberculosis in children, 2010.
22. WHO. Guidance on couples HIV testing and counselling, including antiretroviral therapy for treatment and prevention in serodiscordant couples. Geneva, WHO, 2012.
23. WHO, UNAIDS. Guidance on provider-initiated HIV testing and counselling in health facilities. WHO, 2007
24. UNAIDS/WHO Policy Statement on HIV Testing. 2004.
В. Додатки
Додаток 2
до уніфікованого клінічного протоколу первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої)
медичної допомоги «Туберкульоз»
Форма інформованої добровільної згоди пацієнта
Я ___________________________, рік народження _________, проживаю за адресою___________________________________
телефон__________________
даю добровільну згоду на діагностику та лікування туберкульозу.
Про суть діагностичних і лікувальних заходів, можливі терміни дослідження та лікування я детально поінформований лікарем ___________________________________.
Я мав можливість поставити лікареві усі запитання, які мене цікавили. Мене також ознайомили з інформацією для пацієнта.
Я повідомлений про те, що туберкульоз — це особливо небезпечна інфекційна хвороба, яка являє собою небезпеку для оточуючих та вимагає тривалого щоденного лікування.
Я буду суворо дотримуватись встановленого протиепідемічного режиму.
Я повідомлений про власну відповідальність за дотримання призначеного режиму хіміотерапії для забезпечення виліковування та запобігання летальному наслідку.
Я повідомлений про те, що у разі переривання призначеного лікування буде формуватись (або поширюватись) медикаментозна резистентність збудника туберкульозу до протитуберкульозних препаратів, що призведе до неефективності лікування. У разі тривалого неефективного лікування подальше його проведення буде недоцільним.
При лікуванні цієї форми захворювання будуть застосовуватись протитуберкульозні препарати І ряду (або І та ІІ ряду), які мають деякі побічні ефекти. Я розумію необхідність постійного спілкування з лікарем для своєчасної діагностики та лікування побічних реакцій, які можуть спричинити перерву або відміну протитуберкульозної хіміотерапії. У такому випадку можуть бути негативні наслідки щодо можливості виліковування.
Після роз’яснення я добровільно і цілковито згоден співпрацювати з лікуючим лікарем і негайно інформувати його про будь-які відхилення мого самопочуття.
Я знаю, що відомості про моє захворювання є суворо конфіденційними і не можуть бути піддані розголосу.
Я погоджуюсь з тим, що результати обстеження і лікування можуть обговорюватися особами (лікарями та науковцями), які відповідальні за моє лікування, а при відсутності ефекту від лікування я буду направлений до закладу вищого рівня для подальшого обстеження і лікування.
Згоду на участь у діагностиці і лікуванні туберкульозу даю добровільно, без будь-якого натиску з боку лікарів, дослідників чи адміністрації. Цю добровільну згоду скріплюю власноручним підписом.
Прочитав і погоджуюсь із цим текстом.
« ______ » _______________20___ р. Підпис пацієнта _________
Підпис лікаря __________
Додаток 3
до уніфікованого клінічного протоколу первинної, вторинної (спеціалізованої)
та третинної (високоспеціалізованої) медичної допомоги «Туберкульоз»
Відстеження контактів: передача від людини до людини
Після того як у пацієнта діагностовано активний ТБ, лікар, який поставив діагноз, повинен повідомити відповідних колег, щоб можна було невідкладно оцінити необхідність відстеження контактів. Відстеження контактів не слід відкладати до реєстрації.
Скринінг на ТБ слід пропонувати особам, які мають побутовий контакт з будь-яким хворим на активний ТБ, незалежно від осередку інфекції. Побутові контакти визначаються як контакти з особами, які користуються однією спальнею, кухнею, ванною або вітальнею з індекс-випадком. Скринінг повинен включати:
— стандартне тестування на латентний ТБ для осіб віком 35 років і менше та розгляд питання про БЦЖ або лікування латентного ТБ, якщо активний ТБ виключений;
— проба Манту (у разі доступності та за потребою проба з АТР) та розгляд питання про БЦЖ або лікування латентного ТБ, якщо активний ТБ виключений, для осіб, які:
– раніше не вакцинувалися, та
– мають побутові контакти з особою, хворою на ТБ з позитивним мазком, та
– мають негативний результат на пробу Манту;
– рентгенографію грудної клітки (за умови відсутності протипоказань) для осіб старше 35 років, з можливим наступним дослідженням на предмет активного ТБ.
Для хворих на ТБ із позитивним мазком слід оцінити інші близькі контакти. Вони можуть включати друзів та осіб, які часто відвідують хворого удома. Іноді може вважатися, що колега по роботі мав контакт, еквівалентний побутовим контактам, і в цьому випадку його слід оцінити у такий самий спосіб.
Випадкові контакти хворих на ТБ, які включатимуть переважну більшість контактів на робочому місці, як правило, оцінювати не слід.
Потребу у відстеженні випадкових контактів хворих на ТБ слід оцінювати, якщо:
— хворий вважається особливо заразним (про що свідчить, наприклад, передача особам, які мають із ним близькі контакти); або
— відомо, що якісь особи, які мали випадковий контакт, мають особливості, які створюють для них особливий ризик зараження (ВІЛ-інфекція, імуносупресія).
Інформацію за принципом «поінформуй та порадь» слід пропонувати всім особам, які контактують з хворими на ТБ із позитивним мазком.
Відстеження контактів: передача від худоби до людини
Людям, які контактують з тваринами, хворими на ТБ, слід надавати інформацію за принципом «поінформуй та порадь». Проведення діагностичних тестів на латентний ТБ слід розглядати тільки для дітей молодше 16 років, які не вакциновані БЦЖ та регулярно пили непастеризоване молоко від тварин з туберкульозними ураженнями вимені.
Відстеження контактів: випадки ТБ на повітряному транспорті
Після діагностики ТБ у пасажира повітряного транспорту відстеження контактів серед інших пасажирів у плановому порядку проводити не слід.
Клініцист, який реєструє захворювання, повинен повідомити відповідного епідеміолога з питань боротьби з інфекційними захворюваннями (ЕБІЗ), якщо:
— минуло менше трьох місяців з моменту польоту, а політ тривав більше восьми годин, та
— хворий має позитивний мазок мокротиння; та
— хворий має МР ТБ; або
— хворий часто кашляв протягом польоту.
ЕБІЗ повинен надати авіакомпанії інформацію за принципом «поінформуй та порадь», яку слід розіслати пасажирам, які сиділи в тій самій частині повітряного судна, що й індекс-випадок.
Якщо хворий на ТБ — член екіпажу повітряного судна, то відстеження контактів серед пасажирів у плановому порядку проводити не слід.
Якщо хворий на ТБ — член екіпажу повітряного судна, то необхідно провести відстеження контактів серед решти екіпажу за звичайними принципами огляду колег по роботі.
Відстеження контактів: випадки ТБ у школах
Після встановлення діагнозу ТБ в учня школи або викладача ЕБІЗ повинен бути готовий роз’яснити процедури профілактики та контролю персоналу, батькам і пресі. Рекомендації щодо ведення цих випадків та інформування громадськості надає ПОЗ.
Якщо в учня школи діагностовано ТБ із позитивним мазком мокротиння, то решту учнів його класу (якщо є одна класна група) або решту групи даного року навчання, яка спільно користується класними кімнатами, слід перевірити на предмет відстеження контактів.
Якщо у вчителя діагностовано ТБ із позитивним мазком мокротиння, то учнів, які відвідували його уроки у попередні три місяці, слід перевірити на предмет відстеження контактів.
Клініцисти, які проводять відстеження контактів у школі, повинні розглянути питання про охоплення цією роботою дітей та вчителів, які беруть участь у позакласних заходах, та невикладацького складу, виходячи:
— зі ступеня заразності хворого (позитивний або негативний мазок мокротиння);
— тривалості періоду часу, протягом якого хворий контактував з іншими;
— того, чи є контактуючі особи надзвичайно вразливими до інфекції;
— близькості контакту.
Вторинні випадки ТБ з позитивним мазком мокротиння повинні розглядатися як випадки для відстеження контактів.
Якщо випадок інфікування ТБ учня школи не виявлений, а дитина не належить до групи високого ризику щодо ТБ, то відстеження контактів і скринінг (шляхом вивчення симптомів або рентгенографії грудної клітки) слід розглянути для всіх відповідних працівників школи.
Відстеження контактів: громадські заклади догляду за дітьми
Якщо у дорослого, який працює у сфері догляду за дітьми (включаючи осіб, які надають догляд на неофіційних засадах), діагностовано ТБ із позитивним мазком мокротиння, то ведення здійснюється так, як при відстеженні.
Відстеження контактів: пацієнти стаціонару
Після діагностування ТБ у пацієнта стаціонару слід провести оцінку ризику. Вона повинна враховувати:
— ступінь заразності хворого (позитивний або негативний мазок мокротиння);
— час до ізолювання заразного пацієнта;
— те, чи є інші пацієнти надзвичайно вразливими до інфекції;
— близькість контакту.
Відстеження контактів і тестування слід проводити тільки щодо пацієнтів, для яких ризик вважається значним.
Пацієнтів слід вважати такими, що піддаються ризику інфікування, якщо вони провели більше восьми годин в одному боксі зі стаціонарним хворим на ТБ із позитивним мазком мокротиння і кашлем. Цей ризик слід документально зафіксувати у клінічній картці особи, яка контактувала з хворим, до відома його консультанта. Цій особі слід надати інформацію за принципом «поінформуй та порадь», а також необхідно поінформувати її лікаря загальної практики.
Якщо пацієнти контактували з хворим на ТБ із позитивним мазком мокротиння достатньо довго для того, щоб цей контакт вважався еквівалентним побутовим контактам (згідно з результатами оцінки ризику), або якщо пацієнт, який контактував з хворим, особливо чутливий до інфекції, цих пацієнтів слід вести так само, як при побутових контактах.
Додаток 5
до уніфікованого клінічного протоколу первинної, вторинної (спеціалізованої)
та третинної (високоспеціалізованої) медичної допомоги «Туберкульоз»
Мікроскопія мазка за Цілем — Нільсеном
Крім мокротиння на КСБ, досліджують біопсійний матеріал шляхом його відбитку на скельці з подальшим забарвленням за Цілем — Нільсеном.
Забір мокротиння для дослідження методом мікроскопії:
— мокротиння збирається у стерильні (бажано одноразові пластикові) контейнери із широким гирлом та кришкою, що закручується;
— мокротиння збирається на відкритому повітрі або у спеціальному приміщенні для збору мокротиння (тільки за умови його оснащення примусовою вентиляцією з 6-кратним обміном повітря на годину), бажано рано вранці;
— перший аналіз мокротиння пацієнт збирає та здає при відвідуванні лікувального закладу;
— пацієнту видається контейнер додому (для здачі другого аналізу), щоб він зібрав мокротиння вранці;
— другий аналіз мокротиння, зібраного вранці, пацієнт приносить із дому.
Якісні мазки мокротиння отримують із матеріалу, який доставляється в лабораторію зразу ж після його збирання. Зібраний матеріал до доставки в лабораторію повинен зберігатися в умовах холодильника. Період зберігання + транспортування мокротиння в лабораторію не повинен перевищувати 3–4 дні. Більш тривале зберігання не рекомендується, оскільки вірогідність отримання правильного результату значно знижується.
Правила забору іншого, ніж мокротиння, матеріалу для дослідження на КСБ та МБТ
Матеріалом для дослідження можуть бути біологічні рідини, тканини, гній.
Ці матеріали поділяють на 2 групи:
— проби, що взяті в асептичних умовах (біопсійний матеріал під час хірургічних втручань, плевральна рідина, ліквор, синовіальна рідина, асцитична рідина, кров, кістковий мозок) — біологічні рідини або біопсійний матеріал поміщають у стерильний контейнер із дотриманням правил асептики. Якщо в матеріалі можуть утворюватись згустки, у контейнер заздалегідь вносять стерильний 10 % розчин щавелекислого натрію з розрахунку 0,01–0,02 мл на 1 мл зразка біологічної рідини або розчин гепарину 0,2 мл на 1 мл зразка. Зібраний матеріал слід направити в лабораторію протягом 1–6 годин;
— проби, що взяті без дотримання правил асептики (гній, виділення, сеча) — біологічні матеріали поміщають у стерильний контейнер, який не містить консервантів. Якщо планується транспортування біопсійного матеріалу або гною, в контейнер слід додати ізотонічний розчин хлориду натрію для попередження висихання зразка або помістити його в термоконтейнер із льодом, де буде зберігатись постійна температура 4–15 °С. Зібраний матеріал слід направити до лабораторії протягом 1–6 годин. Перед забором сечі пацієнт повинен помити статеві органи миючими засобами, а зразок сечі зразу ж помістити в холодильник. Збирається 3 зразки сечі вранці із середньої порції. Сеча не досліджується на КСБ!
Правила приготування відбитку лімфатичного вузла або іншого біопсійного матеріалу для забарвлення за Цілем — Нільсеном. Видалений лімфатичний вузол розрізається, зріз (або біопсійний матеріал) кладуть на скельце та щільно проводять по його поверхні. Дають висохнути при кімнатній температурі (3–5 хвилин). Загортають у папір та надсилають у лабораторію, яка проводить дослідження за Цілем — Нільсеном.
Додаток 6
до уніфікованого клінічного протоколу первинної, вторинної (спеціалізованої)
та третинної (високоспеціалізованої) медичної допомоги «Туберкульоз»
Фактори та групи ризику щодо захворювання на туберкульоз у дітей
Фактори ризику, що сприяють розвитку туберкульозного процесу у дітей
Епідеміологічні (специфічні):
— контакт із хворою на ТБ людиною (тісний сімейний, квартирний, випадковий);
— контакт із хворою на ТБ твариною; вживання продуктів від хворих на ТБ тварин;
— гостропрогресуючий перебіг ТБ у джерела інфекції;
— наявність у джерела інфекції стійкості МБТ до ПТП.
Медико-біологічні (специфічні):
— ранній період інфікування МБТ ;
— відсутність вакцинації проти ТБ;
— спадковість щодо ТБ (випадки ТБ у кровних родичів).
Медико-біологічні (неспецифічні):
— супутня патологія — хронічні та рецидивуючі захворювання органів дихання, бронхіальна астма, алергічні дерматити, хронічний гепатит, цукровий діабет, анемії, психоневрологічна патологія, виразкова хвороба шлунка і дванадцятипалої кишки, колагенози, інфекції сечовивідних шляхів та ін.);
— часті ГРВІ в анамнезі, так звана група часто хворіючих дітей;
— ВІЛ-інфекція;
— імунодефіцитні стани (первинні та вторинні), прийом препаратів із імунодепресивною дією.
Віково-статеві (неспецифічні):
— молодший вік (від 0 до 3 років);
— препубертатний і підлітковий вік (від 13 до 17 років);
Соціальні (неспецифічні):
— алкоголізм батьків, наркоманія у батьків; шкідливі звички у дітей;
— перебування батьків у місцях позбавлення волі, безробіття батьків;
— безпритульність дітей та підлітків, перебування дітей у дитячих притулках, дитячих будинках, соціальних центрах тощо, позбавлення батьків батьківських прав;
— багатодітність; низький рівень матеріального забезпечення родини;
— мігранти, біженці.
Групи ризику щодо захворювання на туберкульоз у дітей
1. Діти і підлітки у ранньому періоді первинної туберкульозної інфекції (віраж туберкулінових реакцій) незалежно від вираженості реакції на пробу Манту з 2 ТО та від наявності факторів ризику щодо захворювання на ТБ.
2. Діти і підлітки, інфіковані МБТ: із наростанням туберкулінової чутливості (збільшення розмірів реакції за результатами проби Манту з 2 ТО на 6 мм і більше протягом року, незалежно від її розміру й від наявності факторів ризику щодо захворювання на ТБ).
3. Діти і підлітки, інфіковані МБТ: з гіперергічною реакцією на туберкулін незалежно від наявності факторів ризику щодо захворювання на ТБ.
4. Діти і підлітки з монотонною чутливістю до туберкуліну (монотонно-позитивні проби Манту) в поєднанні з іншими факторами ризику щодо захворювання на ТБ, які раніше не обстежувались у фтизіатра.
5. Діти і підлітки з поступовим наростанням чутливості до туберкуліну протягом декількох років, незалежно від наявності факторів ризику щодо захворювання на ТБ.
6. Діти, які мають позитивну або сумнівну реакцію проби з АТР.
7. Діти, які не були щеплені БЦЖ у період новонародженості.
8. Діти, які мають контакт із хворою на ТБ людиною або твариною (як тісний сімейний або квартирний контакт, так і випадковий).
9. Інфіковані МБТ із хронічними захворюваннями різних органів і систем при плановій щорічній диспансеризації з приводу основного процесу або при неефективності проведених традиційних методів лікування.
10. Інфіковані МБТ із первинним та вторинним імунодефіцитом, при тривалому прийомі (більше місяця) цитостатичних, глюкокортикоїдних препаратів, імунодепресантів.
11. ВІЛ-інфіковані та діти з перинатальним контактом щодо ВІЛ-інфекції.
12. Діти, інфіковані МБТ, із соціальними факторами ризику.
Додаток 8
до уніфікованого клінічного протоколу первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Туберкульоз»
Організація превентивної хіміотерапії у дітей
Превентивна ХТ — метод специфічного лікування ПТП з метою запобігання інфікуванню МБТ, розвитку органного ТБ та рецидиву захворювання.
Прийом ПТП забезпечує пригнічення розмноження МБТ і зниження мікробної популяції, що перешкоджає розвитку захворювання.
Науковими дослідженнями доведено, що діти з груп ризику хворіють на ТБ у декілька разів частіше, ніж діти, які не належать до груп ризику.
Своєчасне та якісне (під контролем медпрацівника, безперервним курсом та за схемами, які враховують рівень поширення у регіонах резистентності до окремих ПТП 1 ряду або базуються на даних ТМЧ встановленого джерела інфекції) проведення превентивного лікування дає змогу знизити захворюваність у 5–7 разів. У випадку розвитку захворювання воно має більш легкий перебіг порівняно з групою осіб, які не одержували превентивного лікування.
Ефективність профілактичних заходів залежить від поєднання специфічних та неспецифічних методів профілактики ТБ (імунізація БЦЖ, превентивна ХТ, санітарна профілактика у вогнищах ТБ, проведення комплексу загальнооздоровчих заходів, інформаційно-освітня робота, прихильність дітей та батьків до проведення профілактичних заходів).
Мета застосування превентивної хіміотерапії: запобігти розвитку захворювання серед осіб із груп ризику.
Розрізняють первинну і вторинну превентивну ХТ.
Первинна превентивна ХТ застосовується у туберкулінонегативних (за пробою Манту чи АТР) осіб із вогнищ туберкульозної інфекції. Завданням такого запобіжного прийому ПТП є пригнічення туберкульозної інфекції навіть в інкубаційному періоді, тобто захист не тільки від захворювання, але й від інфікування МБТ. Вторинна превентивна ХТ застосовується у осіб, інфікованих МБТ, знижує захворюваність на ТБ і чутливість до туберкуліну (за результатами проби Манту чи проби з АТР), впливаючи як на пригнічення екзогенної суперінфекції, так і на запобігання активізації ендогенної інфекції. Показання для проведення вторинної превентивної ХТ дещо ширші. Вона проводиться особам, інфікованим МБТ, а також особам, які перенесли в минулому ТБ, при наявності у них додаткових факторів ризику.
Показання для проведення превентивної хіміотерапії:
1. Діти, інфіковані мікобактеріями туберкульозу, віком до 6 років із числа контактних осіб.
2. Особи, інфіковані водночас мікобактеріями туберкульозу та вірусом набутого імунодефіциту людини.
3. Інші особи, інфіковані мікобактеріями туберкульозу, з числа контактних осіб за наявності медичних показань.
Рішення про наявність медичних показань для проведення хіміопрофілактики особам, інфікованим мікобактеріями туберкульозу, приймається лікарем-фтизіатром.
Заходи щодо проведення превентивного лікування
1. Перед початком превентивного лікування пацієнт проходить ретельне клініко-рентгенологічне та лабораторне обстеження з метою уточнення діагнозу та виключення вперше виявленого органного ТБ і залишкових змін. Обов’язковий комплекс обстеження включає: проведення проби Манту з 2ТО з урахуванням її попередніх результатів у дитини (у разі доступності та за потреби — проби з АТР), загальне клінічне обстеження, оглядову рентгенографію органів грудної клітки (за показаннями томографію). Дітям із вираженою туберкуліновою чутливістю за результатами проби Манту (позитивною пробою з АТР) показано проведення КТ органів грудної клітки. За показаннями проводяться інші дослідження для виключення ПЗТБ. З метою зменшення променевого навантаження рентгенографічне обстеження дітей необхідно проводити на рентгенапаратах із цифровою обробкою даних.
2. При виявленні у дитини віражу туберкулінових реакцій гіперергії та наростання туберкулінової чутливості за результатами проби Манту (позитивної або сумнівної проби з АТР) необхідне обстеження всіх членів родини на ТБ.
3. Схеми ХП (основні), які рекомендовані для застосування у дітей: 3-6H; 3-6HR; 3-6HE; 3-6HZ. Рифампіцин використовується за умови проведення превентивної ХТ у контрольованих умовах. Найбільш поширеною є схема -6H.
4. Комбінація препаратів та тривалість лікування залежать від результатів обстеження, проб з алергенами туберкульозними, впливу факторів ризику, віку дитини, наявності супутньої патології, переносимості препаратів, можливостей дотримання ДОТ, регіональних даних щодо резистентності МБТ тощо. В окремих випадках у вогнищах хіміорезистентного ТБ (за виключенням МР ТБ), особливо при неможливості роз’єднання контакту, можливе застосування індивідуальних схем (залежно від результатів ТМЧ у контактної особи) з комісійним (консиліум, ЦЛКК) обґрунтуванням у медичних документах доцільності їх використання.
5. Кількість курсів превентивної ХТ визначається відповідно до впливу факторів ризику, ефективності першого курсу, призначеного за результатами комплексного обстеження, спостереження в динаміці та результатів моніторингових обстежень з використанням проби Манту чи проби з АТР не більше 2 разів на рік.
6. Основні препарати, які застосовуються для проведення ХП, та їх дозування:
— ізоніазид (H) 5–8 мг/кг на добу (максимально 10 мг/кг), не більше 0,45;
— рифампіцин (R) 8–10 мг мг/кг у добу, не більше 0,45–0,6 г;
— етамбутол (E) 20–25 мг/кг у добу, не більше 1,0–1,2 г;
— піразинамід (Z) 20–25 мг/кг на добу, не більше 1,5 г;
Для дітей раннього віку зручно використовувати препарати в формі сиропів.
При необхідності включення в схему лікування піразинаміду (HZ) слід ураховувати його гепатотоксичний вплив.
Бажано застосовувати щоденний прийом препаратів. При інтермітуючому методі прийому протягом місяця слід прийняти не менше 12 доз комбінації препаратів.
7. Обстеження в процесі превентивного лікування:
— клінічний моніторинг за переносимістю ПТП та станом дитини здійснюється не рідше ніж 1 раз на тиждень або після пред’явлення скарг; вимірювання ваги пацієнта — перед початком лікування та після його закінчення;
— лабораторне обстеження — 1 раз на місяць: загальний аналіз крові та сечі; біохімічний аналіз крові для дослідження функції печінки та нирок;
— при прийомі етамбутолу — консультація окуліста 1 раз на місяць.
За клінічними показаннями обстеження проводиться частіше, в т.ч. із застосуванням додаткових досліджень.
8. Для профілактики побічних реакцій у процесі лікування застосовуються патогенетичні препарати з урахуванням віку дитини: витамін В6, гепатопротектори.
9. У випадку розвитку побічної дії проводиться корекція терапії та лікування ускладнень. За показаннями — консультація спеціалістів відповідного профілю (гастроентеролог, алерголог, окуліст та ін.).
10. Превентивне лікування повинно бути контрольованим (в умовах санаторію, в дитячих загальноосвітніх та спеціалізованих навчальних закладах під контролем лікаря або медичної сестри, амбулаторно — під контролем дитячого фтизіатра, якщо є певні гарантії безперервності та завершення призначеного курсу ХП).
11. Основним критерієм ефективності лікування є відсутність випадків захворювання на ТБ протягом 2 років після закінчення превентивної ХТ (термін найбільш небезпечний щодо розвитку ТБ).
12. Тактика превентивної ХТ пацієнтам із контакту з хворим на ТБ (група 5.2 диспансерного спостереження)
Обов’язкові заходи:
1. При наявності контакту із хворим на ТБ обов’язковою умовою проведення превентивної ХТ є ізоляція пацієнта від джерела інфекції для виключення суперінфекції, проведення всього комплексу санітарно-гігієничних заходів у вогнищі ТБ.
2. Для виключення локальної форми ТБ в інфікованих осіб проводиться ретельне клініко-рентгенологічне обстеження (при необхідності — КТ органів грудної клітки та інші обстеження для виключення ПЗТБ).
3. Превентивне лікування дітей групи 5.2 диспансерного спостереження (контакти) проводиться незалежно від результатів проби Манту (проби з АТР).
4. Повторне проведення туберкулінових проб здійснюється після закінчення курсу превентивної ХТ, надалі не рідше 1 разу на 6 міс.
5. При наявності клінічних показань — дострокове проведення клініко-рентгенологічного та лабораторного обстеження (за показаннями КТ органів грудної клітки, проведення туберкулінових проб, інші додаткові дослідження для виключення ПЗТБ).
6. У разі зростання туберкулінової чутливості (за пробою Манту чи АТР) проводиться повне обстеження, включаючи КТ органів грудної клітки, та дослідження для виключення ПЗТБ. При виключенні локальної форми ТБ превентивна ХТ продовжується ще на 3 місяці.
Особливої уваги при проведенні превентивної ХТ потребують діти та підлітки, які мають додаткові фактори ризику захворювання на ТБ (крім контакту). Тривалість лікування залежить від результатів проб у динаміці обстеження і лікування та впливу факторів ризику.
У випадку, що викликає сумніви щодо проведення превентивної ХТ залежно від співвідношення результатів реакції на пробу Манту та АТР, впливу факторів ризику, питання вирішується в індивідуальному порядку комісійно (консиліум, ЦЛКК) з обґрунтуванням у медичних документах доцільності такого підходу. За показаннями контрольне клініко-рентгенологічне обстеження може бути проведене незалежно від строку попереднього.
13. Тактика проведення превентивної хіміотерапії при виявленні у пацієнта залишкових змін
1. Визначається активність посттуберкульозних змін в умовах спеціалізованих протитуберкульозних закладів шляхом проведення ретельного клініко-рентгенологічного обстеження та проби Манту чи проби з АТР у разі його доступності.
2. Виявлення клініко-рентгенологічних ознак активності туберкульозного процесу визначає необхідність спостереження й лікування пацієнтів як хворих на активний ТБ.
3. При відсутності клініко-рентгенологічних ознак активності, негативній реакції проби Манту (АТР) та додаткових факторів ризику можна утриматись від превентивного лікування у пацієнтів із малими ЗЗТБ. У випадку, що викликає сумніви щодо необхідності превентивної ХТ, питання вирішується в індивідуальному порядку комісійно (консиліум, ЦЛКК) з урахуванням факторів ризику і обґрунтуванням лікувальної тактики в медичних документах.
Пацієнтам із великими ЗЗТБ при виявленні захворювання доцільно проводити превентивне лікування.
У подальшому питання щодо превентивного лікування вирішуються індивідуально залежно від впливу факторів ризику, що зменшують опірність організму, та у разі зростання чутливості до туберкуліну за результатами туберкулінових проб.
Диспансерне спостереження продовжується 3 роки при малих залишкових змінах, до 18 років — при великих залишкових змінах.
14. Превентивна хіміотерапія у ВІЛ-інфікованих дітей
Найбільш поширена схема ХП у ВІЛ-інфікованих дітей — ізоніазид (10 мг/кг) — 6 міс.
Індивідуальні схеми застосовуються залежно від впливу факторів ризику, схеми антиретровірусної терапії і узгоджуються з дитячим інфекціоністом.
Рекомендовані ВООЗ (2011) підходи до проведення хіміопрофілактики
Діти, які живуть із ВІЛ, у яких спостерігається один із наступних симптомів: уповільнене збільшення ваги тіла, підвищена температура, постійний кашель або контакт із хворим ТБ в анамнезі, можуть бути хворі на ТБ і повинні бути обстежені на ТБ та інші захворювання. Якщо обстеження не виявить наявності ТБ, таким дітям варто призначити ПТІ (протитуберкульозна терапія ізоніазидом) незалежно від їхнього віку.
Настійна рекомендація, низька якість доказів
Діти старше 12 місяців, що живуть із ВІЛ, із низькою ймовірністю наявності активного ТБ за результатами оцінки симптомів, а також ті, які не мали контактів із хворими на ТБ, повинні пройти шестимісячний курс ПТІ (10 мг/кг на добу) в рамках комплексного набору послуг із профілактики ВІЛ і допомоги при ВІЛ.
Настійна рекомендація, помірна якість доказів
Серед дітей у віці молодше 12 місяців, що живуть із ВІЛ, тільки ті діти, які мали контакт із хворим на ТБ і пройшли обстеження на ТБ (із використанням досліджень), повинні пройти шестимісячний курс ПТІ, якщо обстеження не виявило ознак захворювання ТБ.
Настійна рекомендація, помірна якість доказів
Всі діти, що живуть із ВІЛ, які успішно пройшли курс лікування ТБ, повинні додатково пройти шестимісячний курс ПТІ.
Умовна рекомендація, низька якість доказів
Додаток 9
до уніфікованого клінічного протоколу первинної, вторинної (спеціалізованої)
та третинної (високоспеціалізованої) медичної допомоги «Туберкульоз»
Консультування та тестування на ВІЛ пацієнтів протитуберкульозних закладів за ініціативою медпрацівника
Переваги знання свого ВІЛ-статусу для пацієнта, хворого на туберкульоз:
— при підтвердженні позитивного ВІЛ-статусу:
1) можливість отримання лікувально-профілактичних послуг у центрах СНІДу;
2) можливість одночасного проведення антиретровірусної та протитуберкульозної терапії, що підвищує вірогідність успішного лікування ТБ;
3) створюються умови для кращої діагностики та лікування інших ВІЛ-асоційованих захворювань;
4) можливість отримання ХП ко-тримоксазолом для запобігання розвитку інших опортуністичних інфекцій і зниження смертності;
5) запобігання передачі ВІЛ-інфекції статевим партнерам шляхом зменшення ризикованої поведінки;
6) можливість консультування та тестування на ВІЛ родичів та статевих партнерів хворого.
— при підтвердженні негативного ВІЛ-статусу:
1) отримання інформації про шляхи передачі ВІЛ-інфекції та можливість уникати ризикованої поведінки для запобігання інфікуванню ВІЛ.
Переваги знання свого ВІЛ-статусу для пацієнтів, в яких туберкульоз не підтверджено:
— при підтвердженні позитивного ВІЛ-статусу:
1) можливість отримання лікувально-профілактичних послуг у центрах СНІДу;
2) можливість отримати профілактичне лікування ізоніазидом для запобігання розвитку активного ТБ;
3) запобігання передачі ВІЛ-інфекції статевим партнерам шляхом зменшення ризикованої поведінки;
4) можливість консультування та тестування на ВІЛ родичів та статевих партнерів хворого.
— при підтвердженні негативного ВІЛ-статусу:
1) отримання інформації про шляхи передачі ВІЛ-інфекції та можливість уникати ризикованої поведінки для запобігання інфікуванню ВІЛ.
Принципи проведення консультування та тестування на ВІЛ хворих на ТБ за ініціативою медпрацівника:
— тестування на ВІЛ включено до стандартного переліку клініко-діагностичних досліджень для пацієнтів спеціалізованих протитуберкульозних закладів охорони здоров’я та структурних підрозділів закладів охорони здоров’я, які здійснюють діагностику ТБ та надають лікувально-профілактичну допомогу хворим на ТБ (далі — протитуберкульозні заклади);
— консультування та тестування на ВІЛ пацієнтів протитуберкульозних закладів проводиться за спрощеною процедурою консультування/інформування перед тестуванням та після отримання інформованої письмової згоди пацієнта (Форма № 503-1/о, затверджена наказом МОЗ України від 19.08.2005 № 415);
— консультування та тестування на ВІЛ пацієнтів протитуберкульозних закладів проводиться з дотриманням принципів добровільності та конфіденційності;
— якщо пацієнт не бажає пройти тестування на ВІЛ, він повинен відмовитись від підписання інформованої згоди на проходження тестування на ВІЛ;
— медичний працівник повинен поінформувати пацієнта про можливі негативні наслідки незнання свого ВІЛ-статусу. При цьому відмова пацієнта від тестування на ВІЛ не може стати підставою для відмови в наданні медичної допомоги;
— післятестове консультування проводиться незалежно від результату тестування на ВІЛ.
Вимоги до консультантів
Консультування хворих на ТБ може проводити фтизіатр, який лікує даного пацієнта, або інший медичний працівник (лікар, медична сестра, психолог). Проведення консультування фтизіатром, який лікує даного пацієнта від ТБ, має істотні переваги: підвищує рівень довіри пацієнта та забезпечує більше можливостей для отримання згоди на тестування, гарантує вищій рівень конфіденційності інформації за рахунок зменшення кількості осіб, які мають доступ до неї.
Бажано, щоб медичні працівники, які проводять консультування хворих, пройшли навчання з питань проведення КіТ.
Дотестове консультування хворого на туберкульоз пацієнта протитуберкульозного закладу
Мета:
— отримання інформованої згоди на проведення тестування на ВІЛ-інфекцію;
— надання пацієнту інформації щодо ВІЛ, шляхів передачі, переваг знання свого ВІЛ-статусу, проведення процедури тестування та ін.
Дотестове консультування повинно надати можливість пацієнту зробити інформований вибір щодо тестування на ВІЛ. Рішення про проведення тестування повинно належати самому пацієнту. Пацієнт повинен бути впевнений у конфіденційності процедур консультування та тестування на ВІЛ. Пацієнт дає згоду на проведення тесту, будучи детально інформованим. Це означає, що він розуміє, що означає тестування, де і як воно буде проводитись і яке значення можуть мати отриманні при тестуванні результати.
Під час консультування особа, яка його проводить (консультант), повинна надати пацієнту наступну інформацію:
— причини, у зв’язку з якими пацієнту протитуберкульозного закладу рекомендується проведення обстеження на ВІЛ;
— інформацію щодо переваг, які отримає пацієнт в результаті проведеного обстеження;
— щодо конфіденційності інформації, отриманої під час консультування та тестування, яка не буде повідомлена нікому, крім самого пацієнта та медичних працівників, безпосередньо залучених до надання допомоги пацієнтові;
— право на відмову від тестування, при цьому пояснити, що відмова пацієнта від тестування на ВІЛ не вплине на його доступ до медичної допомоги, крім такої, що залежить від знання лікарем його ВІЛ-статусу;
— жінкам щодо репродуктивних планів та можливості отримання профілактичного лікування вертикальної трансмісії ВІЛ;
— про фактори ризикованої поведінки, що відіграють найбільшу роль в інфікуванні ВІЛ.
Після завершення дотестового консультування пацієнт повинен мати можливість поставити запитання стосовно ВІЛ та отримати ґрунтовні відповіді на них.
Особливу увагу варто звернути на те, яким чином пацієнту буде повідомлено про результат тестування і де пацієнт зможе отримати більш детальну інформацію.
Тестування на ВІЛ
Бажано, щоб забір крові для тестування на ВІЛ проводився в тому ж закладі, в якому проводиться консультування. Ідеальним є варіант, коли забір крові пацієнту проводиться одразу після консультування в поруч розташованому маніпуляційному кабінеті.
Наказом МОЗ України від 21.12.2010 № 1141 «Про затвердження Порядку проведення тестування на ВІЛ-інфекцію та забезпечення якості досліджень, форм первинної облікової документації щодо тестування на ВІЛ-інфекцію, інструкцій щодо їх заповнення», затверджений порядок проведення скринінгових досліджень із застосуванням швидких тестів у ЛПЗ МОЗ, що надають послуги ДКТ.
Післятестове консультування
Післятестове консультування обов’язково проводиться при будь-якому результаті тестування. Результати тестування на ВІЛ-інфекцію визначають зміст післятестової консультації. Мета післятестової консультації – обговорити з пацієнтом отриманий результат, повідомити йому додаткову інформацію, надати психологічну підтримку, зорієнтувати на безпечну поведінку в майбутньому. Незалежно від результату тестування пацієнту повинна бути гарантована конфіденційність.
Важливо, щоб післятестове консультування проводив той самий фахівець, який проводив і дотестове консультування, що сприятиме збереженню конфіденційності інформації та формуванню довірливих відносин між консультантом та пацієнтом.
Післятестове консультування при негативному результаті
В разі негативного результату тестування на ВІЛ рекомендується повторно та більш детально обговорити з пацієнтом фактори ризикованої поведінки, що можуть привести до інфікування ВІЛ. Важливо з’ясувати, чи практикує пацієнт ризиковану поведінку (СІН, незахищений секс з декількома партнерами та ін.). При наявності ризикованої поведінки протягом останніх 12 тижнів треба надати рекомендацію щодо повторного тестування на ВІЛ та надати пацієнту повну інформацію щодо існуючих в регіоні програм зменшення шкоди.
Післятестове консультування при позитивному результаті
При позитивному результаті післятестове консультування може бути проведене в 2 етапи. Перший етап — кризове консультування. Необхідно повідомити пацієнту результат тестування та надати йому психологічну підтримку.
На думку фахівців з багаторічним досвідом проведення КіТ, необхідно:
— говорити прямо, наприклад: «Це не те, на що ми сподівались. У Вас позитивний результат тесту на ВІЛ»;
— пам’ятати, що часто пацієнт нічого не чує, крім свого діагнозу;
— наголосити на тому факті, що існує специфічне лікування, завдяки якому пацієнт зможе жити повноцінним життям;
— запевнити пацієнта, що через деякий час він навчиться жити з діагнозом «ВІЛ-інфекція» і знову відчує смак життя.
Первинні реакції пацієнта можуть коливатись від крайнього занепокоєння до відносно спокійного прийняття факту:
— невіра;
— шок;
— злоба, спрямована на ту особу, яка інфікувала пацієнта;
— злоба, спрямована на ту особу, яка повідомила результат аналізу;
— почуття провини;
— страх та відчуття безпорадності щодо станку здоров’я у майбутньому;
— полегшення, адже тепер відома причина симптомів хвороби та проблем зі здоров’ям, що спостерігались.
Якщо реакція пацієнта на повідомлення про позитивний ВІЛ-статус надмірно виражена, то 2-й етап консультування — інформаційну частину — необхідно відкласти. Рекомендовано одразу обговорити з пацієнтом дату та час повторного консультування.
Під час консультування необхідно:
— переконатися, що пацієнт усвідомив суть результату, та надати йому можливість поставити запитання;
— нагадати, що існує специфічне лікування ВІЛ-інфекції — АРТ, що дозволяє вести активний спосіб життя;
— обговорити з пацієнтом усі аспекти подальшого лікування ТБ та СНІДу: схеми лікування, можливі побічні ефекти протитуберкульозних та антиретровірусних препаратів, патогенетичне лікування та ін.;
— вияснити, чи не притаманна пацієнту ризикована поведінка (вживання ін’єкційних наркотиків, незахищені сексуальні контакти);
— розповісти/нагадати пацієнту про необхідність користуватись презервативами, аби продовжувати повноцінне статеве життя, не наражаючи на небезпеку себе та свого партнера;
— при необхідності направити в програми зниження шкоди для СІН;
— обговорити можливості розкриття ВІЛ-статусу іншим особам: лікарям, медичним працівникам тощо;
— надати інформацію про діяльність центру профілактики та боротьби зі СНІДом та направити пацієнта в центр для отримання подальшої спеціалізованої допомоги. Для пацієнтів, які знаходяться на стаціонарному лікуванні, консультування лікаря-інфекціоніста повинно проводитись у стаціонарі;
— повідомити про необхідність обстеження на ВІЛ для статевого партнера/партнерів пацієнта;
— з’ясувати, чи потрібна пацієнту консультація психолога, допомога соціального працівника, та направити його до відповідних служб (надати контактні телефони, адреси, вказати часи роботи); пацієнтів, які практикують ризиковану поведінку, скоординувати в неурядові організації, що працюють у програмах зменшення шкоди.
Слід пам’ятати, що від якості консультування залежить прихильність пацієнта до АРТ та протитуберкульозної терапії і як результат — ефективність лікування ТБ.
Післятестове консультування при сумнівному результаті
При сумнівному результаті консультант повинен надати пацієнту інформацію про причини неможливості визначення ВІЛ-статусу, а саме: перебування в стадії «серологічного вікна», наявність деяких хронічних хвороб (ревматизм, СЧВ, множинний склероз, цукровий діабет 1 типу, хвороба Аддісона, хронічний гепатит, злоякісні захворювання, щеплення проти грипу протягом 30 днів до тестування, переливання крові або її компонентів та ін.).
Можуть бути такі варіанти сумнівного результату тестування на ВІЛ-інфекцію:
— Позитивний результат після першого тестування за допомогою швидкого тесту та негативний — після повторного. В такому випадку необхідно одразу направити пацієнта для забору крові з вени для проведення підтверджувальних досліджень.
— Сумнівний результат після проведення підтверджувальних досліджень. В такому випадку необхідно запропонувати пацієнту знову пройти тестування на ВІЛ через 2 тижні. При цьому бажано одразу записати його на тестування, призначивши конкретну дату та час.
Консультант повинен також більш детально обговорити з пацієнтом ризики передачі ВІЛ-інфекції, з’ясувати, чи практикує пацієнт ризиковану поведінку (СІН, незахищений секс із декількома партнерами та ін.), та рекомендувати утримуватись від неї; розповісти про засоби особистого захисту від ВІЛ-інфікування.
Згідно з рекомендаціями ВООЗ, хворі на ТБ, які мають підвищений ризик інфікування ВІЛ (особи з ризикованою поведінкою) та негативний результат тестування на ВІЛ, повинні бути протестовані повторно через 4 тижні після первинного тестування.
Проте, як свідчить практика, фтизіатри часто не знають про наявність ризикованої поведінки у своїх пацієнтів, оскільки пацієнти іноді утримуються від інформування лікуючого лікаря про наявність факторів ризику інфікування ВІЛ.
Зважаючи на те, що лікування ТБ може продовжуватись від 6 до 36 місяців і в цей період може відбутися інфікування пацієнта ВІЛ, виникає необхідність повторного тестування пацієнтів на наявність ВІЛ через будь-який час після первинного тестування.
Показання для повторного тестування на ВІЛ хворих на туберкульоз (при негативному результаті на початку лікування):
1. Несприятливий перебіг ТБ на фоні адекватного контрольованого лікування.
2. Поєднання двох чи більше локалізацій ТБ.
3. Перебіг ТБ у дорослого хворого за типом первинного.
4. ТБ лімфовузлів — внутрішньогрудних (у дорослих), периферійних, абдомінальних.
5. Діагностування інших опортуністичних інфекцій.
6. Діагностування захворювань, що передаються статевим шляхом.
7. Виявлення в крові маркерів вірусних гепатитів.
8. Належність хворого до груп ризику (споживачі наркотиків, особи, які ведуть безладне статеве життя, особи без визначеного місця проживання).
9. Рецидив ТБ будь-якої локалізації протягом року після вилікування чи завершення лікування.
За показаннями режим інтенсивної ХТ може бути продовжений на 1 міс.
Лікування дітей підліткового віку в більшості випадків здійснюється за стандартами, прийнятими для дорослих (у міжнародних рекомендаціях окремо виділяють дитячий вік до 15 років).
За показаннями питання щодо застосування у дітей індивідуальних режимів лікування вирішується комісійно за рішенням ЦЛКК обласних (міських) протитуберкульозних закладів. Лікування дітей із хіміорезистентним ТБ здійснюється відповідно до вимог даного протоколу.
Дозування протитуберкульозних препаратів ІІ ряду відповідно до маси тіла, які використовують для лікування дітей, хворих на хіміорезистентний туберкульоз, відповідає дозам у мг/кг для дорослих (представлені у Розділі А.3.3.3.3).
До комплексної терапії, окрім специфічних препаратів, додають вітаміни B6 та гепатопротектори.
Додаток 11
до уніфікованого клінічного протоколу первинної, вторинної (спеціалізованої)
та третинної (високоспеціалізованої) медичної допомоги «Туберкульоз»
Інфекційний контроль
Інфекційний контроль включає 3 компоненти: адміністративний, інженерний, індивідуальний захист органів дихання.
Адміністративний контроль
Адміністративний контроль — це тактика та заходи, спрямовані на швидку ідентифікацію інфекційних випадків для попередження поширення інфекції та інфікування інших осіб. Адміністрація закладу відповідальна за інфекційний контроль. Вони складають план інфекційного контролю у закладі, до якого входить також навчання персоналу тактиці та процедурам інфекційного контролю.
Основою адміністративного контролю є розподіл потоків хворих таким чином, щоб особи із заразними формами ТБ, МР ТБ були відділені від інших пацієнтів, особливо від ВІЛ-інфікованих. Ідеальним варіантом є ізоляція кожного хворого. У більшості випадків такі заходи недоступні й інфекційний контроль здійснюють шляхом групування пацієнтів із однаковими формами ТБ в одну палату.
Пацієнтів із заразними формами ТБ розміщують в окремих палатах так, щоб в ці кімнати не попадали особи із підозрою на МР ТБ. ВІЛ-інфікованих хворих на ТБ або підозрою на ТБ мають розміщувати в окремих палатах. Не слід розміщувати ВІЛ-інфікованих хворих разом з іншими хворими на ТБ. Не припустимо розміщувати ВІЛ-інфікованих у палати з хворими на МР ТБ або з підозрою на МР ТБ.
Розрізняють три рівні ізоляції з метою інфекційного контролю в лікарнях:
— палати від’ємного тиску, в яких тиск повітря вимірюється постійно або автоматично;
— окремі палати, де немає від’ємного тиску, але вентиляція з яких виходить поза межі будівлі;
— ліжка у палатах, для яких особливі інженерні норми не вимагаються. Хворих на лабораторно підтверджений МР ТБ розміщують у палати з приблизно однаковим профілем медикаментозної резистентності МБТ. Після припинення бактеріовиділення методом мікроскопії мокротиння хворі з ризиком МР ТБ розміщуються в окремі палати до отримання результатів ТМЧ.
Для всіх пацієнтів із ТБ слід проводити оцінку ризику медикаментозної резистентності та ВІЛ-інфекції.
Якщо очевидної клінічної чи соціально-економічної потреби, такої як безпритульність, немає, то пацієнтів із ТБ на будь-якому етапі захворювання не можна поміщати у лікарню для проведення діагностичних тестів або для лікування.
У разі госпіталізації пацієнтів із підозрою на ТБ органів дихання їх треба госпіталізувати в окреме приміщення від хворих з іншими формами ТБ.
Пацієнтів з ТБ органів дихання слід розміщати окремо від пацієнтів з ослабленим імунітетом — наприклад, шляхом розміщення в окремій палаті або в окремому відділенні чи в палаті від’ємного тиску в цьому ж відділенні.
Усіх відвідувачів дитини з ТБ, яка перебуває у лікарні, слід перевіряти в рамках відстеження контактів та не допускати до інших пацієнтів, поки вони не будуть виключені як джерело інфекції.
Пацієнтів із ТБ з позитивним мазком без факторів ризику щодо МР ТБ слід тримати в окремому приміщенні, поки:
— вони не пройдуть двотижневе лікування за стандартним режимом;
— або їх не випишуть з лікарні.
Аерозольні процедури, такі як бронхоскопія, індукція мокротиння або інгаляція, мають проводитися у належним чином обладнаному та вентильованому приміщенні:
— для всіх пацієнтів, які перебувають у палаті для ВІЛ-інфікованих, незалежно від того, чи розглядається у них можливість наявності ТБ;
— всіх пацієнтів, у яких як можливий розглядається діагноз ТБ, у будь-яких закладах.
Пацієнти з ТБ, поміщені у заклад, де надається допомога особам із ослабленим імунітетом, у тому числі ВІЛ-позитивним, мають вважатися заразними та, якщо при госпіталізації мазок мокротиння в них позитивний, знаходитися у палаті від’ємного тиску, поки:
1) пацієнт не пройде мінімум двотижневий курс відповідної комплексної медикаментозної терапії; та
2) при переведенні до приміщення (стаціонару чи дому), де перебувають особи з ослабленим імунітетом, у т.ч. ВІЛ-позитивні, у пацієнта не буде мінімум трьох негативних мікроскопічних досліджень мазка, проведених окремо за 14-денний період; та
3) пацієнт не продемонструє переносимість приписаного лікування, здатність і згоду дотримуватися режиму лікування, та/або
4) повністю не пройде кашель, або
5) не буде відзначено явне клінічне покращення при лікуванні, наприклад, відсутність підвищеної температури протягом тижня.
Для осіб, які при госпіталізації мали негативний мазок (тобто три негативні зразки в різні дні; при цьому зразки були отримані спонтанно, якщо можливо, або шляхом бронхоскопії чи промивання в разі неможливості), слід застосовувати всі наведені вище умови 1, 2, 3 та 5.
Стаціонарних пацієнтів із ТБ органів дихання та позитивним мазком мокротиння слід просити (з поясненням) надягати хірургічну маску, коли вони виходять зі своєї палати, поки вони не пройдуть двотижневе медикаментозне лікування.
Пацієнти з підозрою на інфекційний МР ТБ або відомим інфекційним МР ТБ, які госпіталізуються, повинні розміщатися у палаті від’ємного тиску. Якщо в даній лікарні такого приміщення немає, пацієнта слід перевести до лікарні, де є таке приміщення і клініцист, який має досвід ведення складних медикаментозно-резистентних випадків. Догляд слід забезпечувати у палаті від’ємного тиску доти, доки не буде встановлено, що пацієнт незаразний або не має медикаментозної резистентності, а в ідеальному випадку — доки не буде отримано негативний результат культурального дослідження.
Другою важливою складовою адміністративного контролю є тривалість перебування у стаціонарі. Тривале перебування у стаціонарі підвищує ризик внутрішньолікарняної передачі інфекції.
Внутрішньолікарняне інфікування відбувається також на етапі діагностики. Слід розділити амбулаторні потоки таким чином, щоб найбільш уразливі контингенти, до яких належать діти, підлітки та ВІЛ-інфіковані, не перехрещувались з амбулаторними пацієнтами.
Інженерний контроль
В основі інженерного контролю (контролю за навколишнім середовищем) є припущення, що неліковані хворі на ТБ можуть попадати в приміщення, незважаючи на заходи їх ідентифікації. Окрім того, є приміщення з високим ризиком передачі інфекції: кімнати для збирання мокротиння, бронхоскопічний кабінет, приймальне відділення, рентгенологічний кабінет, де можуть перебувати неліковані хворі на ТБ та МР ТБ. Засоби інженерного контролю зменшують ризик передачі інфекції шляхом зменшення концентрації інфекційних аерозолів у повітрі.
Вони включають звичайну та механічну вентиляцію, ультрафіолетове випромінювання і застосування високоефективної фільтрації ультрадрібних частинок у повітрі. Інженерні засоби ніколи не можуть замінити адміністративний контроль. Ці 2 компоненти повинні працювати разом.
Звичайна вентиляція є потужним компонентом інфекційного контролю. У теплий період року хворі мають більше перебувати на свіжому повітрі, де передача інфекції відсутня. Уночі, коли пацієнти перебувають у закритих приміщеннях із закритими вікнами, має працювати приточна механічна вентиляція та відточна вентиляція, що вмонтована у стіни приміщення.
У кожній палаті та інших приміщеннях (маніпуляційні кабінети, рентгенологічний кабінет, кімната для збирання мокротиння), де перебувають хворі та персонал, у верхній частині стін мають бути встановлені лампи ультрафіолетового випромінювання. Перевагу слід надавати закритим типам ламп, які працюють у присутності хворих, не ушкоджуючи очі та шкіру.
Додатково до кімнатних ламп, що розташовують у верхній частині стіни, використовують бактерицидні ультрафіолетові випромінювачі у вентиляційних трубах, пересувних пристроях для стерилізації повітря, що можуть переміщуватись із кімнати до кімнати. Ефективність цих засобів значно нижча, особливо у великих приміщеннях.
У лабораторіях, що працюють з мультирезистентними штамами МБТ, має бути особливо суворий інженерний контроль, який викладено у посібнику ВООЗ щодо інфекційного контролю у закладах охорони здоров’я (ламінарні шкафи ІІ класу, вентиляційна система).
Індивідуальний контроль
Оскільки адміністративний та інженерний контроль не забезпечують повний захист, третім компонентом попередження внутрішньолікарняної передачі інфекції є персональний захист органів дихання.
Персональні респіратори кардинальним чином відрізняються від хірургічних масок, які не захищають від передачі туберкульозної інфекції.
Маски для захисту від ТБ відомі як корпускулярні респіратори або прості респіратори. Ці респіратори мають затримувати дрібнодисперсні частинки розміром 1–5 мікрон. Таким вимогам відповідають гепафільтри, що вмонтовані у респіратори. Респіратори мають щільно прилягати до обличчя в ділянці носа та перенісся. Прилягання респіратора до обличчя має бути індивідуально підібраним. У осіб, які носять бороду, не може бути адекватне прилягання респіратора до обличчя.
Персональні респіратори з гепафільтрами носить медичний персонал.
Хворі на ТБ із бактеріовиділенням мають постійно носити хірургічні маски та закривати органи дихання рукою при кашлі. Мокротиння пацієнти збирають в індивідуальні контейнери, які щоденно збираються та спалюються.
Засобів індивідуального захисту не достатньо, щоб попередити передачу туберкульозної інфекції через те, що вони не носяться постійно і можуть не використовуватись при спілкуванні з особами, в яких не підозрюють ТБ або МР ТБ.
Тому більш важливими елементами інфекційного контролю є адміністративний та інженерний контроль.
Значення швидких тестів медикаментозної чутливості в інфекційному контролі
Швидкі тести для визначення резистентності до рифампіцину та іншим препаратів є ефективний метод ідентифікації осіб із МР ТБ для їх швидкої ізоляції від інших хворих.
Додаток 12
до уніфікованого клінічного протоколу первинної, вторинної (спеціалізованої)
та третинної (високоспеціалізованої) медичної допомоги «Туберкульоз»
Ведення новонароджених із вогнищ туберкульозної інфекції
Велике значення має запобігання інфікуванню МБТ дітей раннього віку, оскільки ТБ у них має тенденцію до прогресуючого перебігу, генералізації інфекції з розвитком менінгіту, міліарного ТБ.
1. Якщо майбутня мати хворіє на ТБ, то вона ще до пологів повинна продовжити лікування, щоб не тільки запобігти загостренню процесу у себе, але й запобігти вродженому ТБ у дитини. Пологи у таких жінок проходять у спеціалізованих відділеннях, де забезпечується ізоляція хворої від здорових жінок і від усіх новонароджених.
2. Дитина після народження ізолюється від хворої на ТБ матері, після чого, при відсутності протипоказань, немовляті проводиться щеплення БЦЖ.
Після щеплення необхідно ізолювати дитину від хворої матері не менше ніж на 2 міс. (період формування специфічного імунітету після щеплення БЦЖ), для чого новонародженого переводять у спеціалізоване відділення або виписують додому до родичів. Перед випискою проводять обстеження майбутнього оточення дитини із дезінфекцією всіх приміщень. Матір госпіталізують для лікування (або лікування проводиться в амбулаторних умовах).
3. Якщо новонароджена дитина була в тісному контакті з хворою матір’ю до введення вакцини БЦЖ (наприклад, народження дитини поза пологовим будинком та ін.), вакцинація проти ТБ не проводиться. Дитині призначається ХП на 2 міс., після чого, при негативній реакції на туберкулінову пробу Манту з 2 ТО ППД-Л, її щеплять вакциною БЦЖ-М. Дитина обстежується за призначенням фтизіатра.
4. Якщо ТБ у матері новонародженого встановлений після введення вакцини БЦЖ, профілактичне лікування дитині проводиться незалежно від терміну щеплення. Такі діти перебувають під ретельним спостереженням протитуберкульозного диспансеру як найбільш уразлива група ризику захворювання на ТБ.
5. У випадку захворювання на ТБ батька або іншого родича, який мешкає в одній квартирі з новонародженим, хворий повинен бути госпіталізований або роз’єднаний з дитиною до виліковування. Якщо до моменту виписки дитини з пологового будинку хворий родич вже госпіталізований у протитуберкульозний заклад (ізольований), у квартирі проводиться заключна дезінфекція і ХП новонародженій дитині не призначається.
6. При неможливості ізоляції дитини ХП починають одразу з моменту контакту та роз’яснюють батькам правила запобігання інфікування дитини МБТ.
Для повної оцінки позитивних результатів лікування використовується поняття «Успішне лікування», яке визначається як сума числа пацієнтів із завершеними курсами лікування («вилікуваний» та «лікування завершене»). Цей результат лікування розраховується для хворих з позитивними результатами мікроскопії мазка мокротиння або культуральних тестів, які були на початку лікування.