Журнал «Медико-социальные проблемы семьи» 1 (том 16) 2011
Вернуться к номеру
Лейомиома матки и нарушения репродуктивной функции (обзор литературы)
Авторы: К.В. Чайка, Донецкий национальный медицинский университет им. М. Горького
Рубрики: Акушерство и гинекология
Разделы: Справочник специалиста
Версия для печати
В огляді літератури представлені сучасні погляди на розвиток самої частої патології жіночого геніального тракту – лейоміоми. Дані методи діагностики і принципи лікування: консервативного, оперативного, комбінованого. Особлива увага приділена малоінвазивним оперативним технікам з метою лікування різних за локалізацією і розміром пухлин. Великий розділ присвячений проблемі лейоміоми матки і порушенню репродуктивного здоров’я жінок, гестаційним та перинатальних ускладненням при наявності вузлів і вагітності, а також передгравидарній підготовці жінок з вищезазначеною патологією
В обзоре литературы представлены современные взгляды на развитие самой частой патологии женского генитального тракта – лейомиомы. Даны методы ди-агностики и принципы лечения: консервативного, оперативного, комбинированно-го. Особое внимание уделено малоинвазивным оперативным техникам с целью лечения различных по локализации и величине опухолей. Большей раздел посвящен проблеме лейомиомы матки и нарушению репродуктивного здоровья женщин, гестационным и перинатальным осложнениям при наличии узлов и беременности, а так же прегравидарной подготовки женщин вс вышеозначенной патологией
The review of literature presents current views on the development of the most frequent pathology of female genital tract – uterine leiomyoma. It was reviewed the methods of diagnosis and treatment: conservative, surgical, combined. Particular attention is given to minimally invasive surgical technique to treat a variety of location and size of tumors. A large section devoted to the problem of uterine leiomyoma and women''s reproductive health desoders, gestational and perinatal complications, as well as pregravidal training for women with this pathology
лейоміома, клініка, діагностика, передгравідарна підготовка, лікування
лейомиома, клиника, диагностика, прегравидарная подготовка, лечение
leiomyoma, clinical features, diagnosis, pregravidal preparation, treatment
Лейомиома матки является самой частой опухолью женского генитального тракта. Частота ее, по данным разных авторов, колеблется от 24 до 50% [2, 3, 10]. На актуальность клинической проблемы указывает то, что в настоящее время по поводу миомы матки выполняется до 50-70% оперативных вмешательств в гинекологических стационарах [4].
Современные представления об этиологии и патогенезе миомы матки основаны на достижениях цитогенетики, молекулярной биологии, эндокринологии, иммунологии, сферы межклеточных взаимодействий.
На основе цитогенетического анализа биоптатов тканей миомы было доказано, что в 40-50% случаев миом при кариотипическом анализе у пациентов обнаруживаются различные хромосомные аномалии.
Известна важная роль половых гормонов, эстрогеновых и прогестероновых рецепторов в развитии миомы матки. Считается, что основная роль в возникновении и росте миомы принадлежит синергическому влиянию на миометрий эстрогенов, факторов роста и иммунореактивного инсулина. С другой стороны, многочисленные клинико-лабораторные исследования указывают на усиление митотической активности миометрия под воздействием прогестинов.
Через действие ростовых факторов, оказывающих локальное действие и обеспечивающих межклеточные взаимодействия, происходит гормональная стимуляция роста миоматозных узлов. В результате нарушения баланса процессов пролиферации и апоптоза в миометрии возникает очаговая (локальная) гиперплазия миометрия. Подтверждением этому является повышение экспрессии в лейомиоме протоонкогена bсl-2 (ингибитор апоптоза) и кi-67 (регулятор клеточной пролиферации). Основными, регулирующими системами пролиферации и апоптоза являются эндокринная и иммунная системы.
Лейомиома матки относится к группе мезенхимальных опухолей и является продуктом очаговой пролиферации, возникающей в том или ином участке камбиального соединительнотканного каркаса матки [3]. Наиболее вероятным источником лейомиомы матки является периадвентициальная ткань, содержащая наименее дифференцированные клетки с выраженной потенцией к дифференцировке в фибро- и миобласты, перициты и, возможно, дедифференцирующиеся при регенерации сосудистой стенки миоциты интимы мелких сосудов при практически полном отсутствии контроля холинергической и адренергической нервной системы за процессами очаговой пролиферации [6].
Патогенез
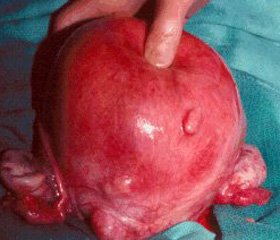
В морфогенезе лейомиомы матки выделяют три последовательные стадии: 1) образование активной зоны роста в миометрии в виде периваскулярных клеточных муфт с усиленной пролиферацией гладкомышечных клеток с активированным клеточным метаболизмом; 2) рост опухоли без признаков дифференцировки; 3) рост опухоли с дифференцировкой, созреванием и постепенным фиброзированием (рис. 1) [8, 9].
Предполагается, что одним из основных факторов, вызывающих развитие локальной гипертрофии миометрия, является гипоксия как результат микроциркуляторных нарушений [6], что обусловливает компенсаторные изменения гладкомышечных клеток с последующими дистрофическими изменениями и секрецией ими компонентов экстрацеллюлярного матрикса [10].
Отмечается развитие относительной локальной гиперэстрогении с сопутствующим повышением содержания рецепторов эстрадиола и прогестерона в тканях миоматозных узлов по сравнению с неизмененным миометрием, а также повышение содержания рецепторов к прогестерону в секреторную фазу и его понижение в пролиферативную на фоне постоянно повышенной концентрации рецепторов к эстрогенам [1].
Развитие миомы в 80% случаев характеризуется множественным ростом путем образования зон роста вокруг мелких сосудов, в основном артериол. Этим обусловлена неравномерность гипертрофии волокон миометрия за счет растяжения их растущими опухолевыми узлами, что определяется числом, размерами и, главное, локализацией узлов миомы [3].
Помимо этого, отмечается изменение нормальной архитектоники капиллярной сети миометрия с формированием венозных синусов, депонирующих большое количество крови. Подобные нарушения кровообращения в матке приводят к усилению ее возбудимости и сократительной способности [7].
Варианты классификации
- По локализации:
А) Субсерозная лейомиома – может причинять дискомфорт, связанный с ее размерами и давлением на окружающие ткани.
Б) Интрамуральная лейомиома – наиболее часто встречающаяся форма миомы, приводит к нарушению менструального цикла, возникновению болей или ощущению давления в тазу.
В) Субмукозная (подслизистая лейомиома) – часто приводит к возникновению выраженных и длительных кровотечений.
Наиболее часто (80%) встречаются множественные миомы матки с различным числом узлов неодинаковой величины и формы. В 95% лейомиома развивается в теле матки, в 5% – в шейке.
- По размеру в сантиметрах и неделях беременности (в разных источниках указываются разные цифры):
- Клинически незначимые миомы или миомы малых размеров. К этой группе относятся миоматозные узлы размером до 15 мм. Такие узлы обнаруживаются при ультразвуковом исследовании, так как они, как правило, не могут дать никакой клинической симптоматики.
- Малые множественные миомы матки. К этой группе относятся множественные миоматозные узлы не превышающие 2 см. Обычно с таким видом миом уже наблюдаются проявления симптомов в виде болей, обильных кровотечений, бесплодия.
- Лейомиома матки средних размеров. В эту группу входят единичный миоматозный узел, размер которого не превышает 4 см.
- Множественная лейомиома матки со средним размером доминантного узла. К этой группе мы отнесли матки, содержащие множество миоматозных узлов, при этом размер доминантного миоматозного узла не должен превышать 6 см.
- Лейомиома матки больших размеров. К лейомиомам больших размеров мы относим узлы, размер которых превышает 6 см. Большая лейомиома это свыше 10-15 недель беременности.
- Сложная лейомиома матки. К этой категории относятся множественные миомы матки больших размеров и сочетанной локализации. Быстрый рост опухоли (свыше 4-5 недель в год).
- Классификация, учитывающая размеры, локализацию и количество миоматозных узлов, основанная на клинических и ультразвуковых данных:
Тип I – один из множественные мелкие интрамуральные или субсерозные узлы (< 3 см.). Отсутствие субмукозных узлов.
Тип II – один или множественные интрамуральные или субсерозные узлы (3-6 см.). Отсутствие субмукозных узлов.
Тип III – один или множественные интрамуральные или субсерозные узлы (> 6 см.). Отсутствие субмукозных узлов.
Тип IV – один или множественные интрамуральные или субсерозные узлы. Подозрение на наличие субмукозного узла.
Классификация европейской ассоциации гинекологов эндоскопистов:
3 типа субмукозной лейомиомы матки по степени деформации ее полости:
0 тип – полностью подслизистый узел, не проникающий в миометрий.
I тип – менее 50% узла проникает в миометрий.
II тип – более 50% его пенетрирует в миометрий.
Основными симптомами миомы матки являются:
- Маточные кровотечения в виде чрезмерно обильных месячных или даже вне связи с менструацией. Такие обильные длительные менструации приводят к анемиям.
- Боли, которые могут быть связаны с менструацией, либо носят постоянный характер, локализуются, как правило, внизу живота, в пояснице.
- Нарушение детородной функции – бесплодие, невынашивание беременности.
- Учащенное мочеиспускание за счет сдавления миомой мочевого пузыря или прямой кишки (запоры).
Необходимо отметить возможность бессимптомного протекания миомы матки, когда женщину ничего не беспокоит и она не обращается к врачу. Это может привести к сильному разрастанию узла и, как результат, к необходимости хирургического вмешательства.
Помимо значительных патологических изменений самой матки, особенно при длительном течении миомы, достигающей значительных размеров, у больных лейомиомой матки возможны общие изменения гомеостаза с поражениями основных органов и систем органов [2].
Диагностика миомы матки
Обязательное: Сбор анамнеза. Физикальное обследование: общий осмотр, гинекологический осмотр, кольпоскопия, стандартное клинико-лабораторное обследование.
Дополнительное (специализированные). Исследование гормонального фона: скрининг дисфункции щитовидной железы (ТТГ, Т4 св.. Т3 св.., определение йода в моче) в виду взаимосвязи и эндемичности проживания. Онкомаркеры, факторы роста и пролиферации. Гистероскопия или выскабливание полости матки с изучением экспрессии рецепторов эндометрия. УЗИ с допплерисследованием. Магнитно-резонансная томография.
В настоящее время самым мощным диагностическим средством в гинекологии является МРТ. МРТ великолепно выявляет все разновидности миом матки, давая исчерпывающую их характеристику, требуемую для выбора и проведения оптимального лечения (хирургического, безоперационного, таргетной терапии). При МРТ всегда четко отличается лейомиома от других заболеваний (рака матки, саркомы матки, узловой и диффузной форм аденомиоза и т.д.)
Лейомиомы встречаются у спонтанно забеременевших женщин и у беременных женщин, ранее проходивших лечение от бесплодия. Однако у 43% беременных женщин, имеющих миому, беременность не наступала, как минимум, в течение 2 лет [14].
После миомэктомии отмечается достоверное повышение частоты наступления беременности [12]. 64% женщин, которым проводилась миомэктомия при лечении привычного невынашивания или бесплодия, смогли забеременеть и выносить беременность. По данным T. Li и R. Mortimer, 60% женщин на фоне миомы страдают привычным невынашиванием. После миомэктомии их количество уменьшается до 24% [16].
При проведении вспомогательных репродуктивных технологий (ВРТ) отмечается снижение индекса частоты наступления беременности на каждый перенос эмбриона (27,3% в контрольной группе и 22,2% в группе больных с миомой) у больных с субмукозной или интрамуральной миомой матки. В этой ситуации большее значение имеют число и расположение узлов, чем их размер. Кроме того, под сомнение ставится возможность проведения контролируемой гиперстимуляции яичников в рамках ВРТ, так как это с учетом ее чувствительности к гормональным стимулам может спровоцировать значительный рост миомы [5, 19].
При наступлении беременности на фоне субмукозных миоматозных узлов отмечается повышенный риск спонтанного аборта [10].
При беременности отмечено повышение содержания в миометрии и резкое повышение содержания в тканях миомы эпидермального фактора роста, числа рецепторов к эстрадиолу, прогестерону, что может стимулировать рост миоматозных узлов [6].
Наиболее значительный рост узлов миомы наблюдается на ранних сроках беременности, в это время около половины имеющихся в беременной матке узлов значительно увеличивается в размере как ранний ответ на повышение концентрации эстрогенов.
Интенсивность роста миомы в течение беременности не может быть предсказана, однако он может оказывать негативное влияние на плод. При выраженном увеличении миоматозных узлов может потребоваться проведение кесарева сечения [11].
При небольших лейомиомах тела матки первый и второй периоды родов протекают без выраженных отклонений, но у этой группы пациенток, особенно при стимуляции родов с использованием окситоцина, возможна гипердинамическая реакция миометрия. Это может быть опасно для плода, а также может сопровождаться дегенеративными и некротическими изменениями в узлах [6].
/17/17.jpg)
Лейомиома матки, особенно субмукозная, повышает риск возникновения послеродовых кровотечений. Его вероятность значительно повышается (до 11-17%), если плацента соприкасается с миоматозным узлом или покрывает его, при этом интенсивность кровотечения настолько велика, что может потребоваться гистерэктомия [10].
Ведущее значение для выявления миоматозных узлов имеет ультразвуковое исследование, позволяющее уверенно диагностировать миому матки [18]. Широко применяемая в последнее время трансвагинальная ультрасонография позволяет преодолеть такие препятствия, ограничивающие использование трансабдоминального датчика, как ожирение, метеоризм, спаечный процесс [21]. Диагностика крупных миоматозных узлов, как правило, не представляет затруднений, эффективность метода достигает 95% [15, 18]. Однако точность ультрасонографии в определении миоматозных узлов малых размеров (до 2 см в диаметре), по данным разных авторов, составляет 62,5-88% [19, 21]. Следовательно, существует вероятность, что малые миоматозные узлы могут остаться незамеченными.
Основные принципы лечения:
1. Все виды воздействия на функцию яичника, снижение продукции, в первую очередь эстрадиола, являются высокофункциональными, патогенетическими обоснованными методами лечения миомы матки.
2. Изъятие «гормонозависимых» масс (узлов миомы, гиперплазии эндометрия) из матки резко снижает интенсивность локальной гипергормонемии матки и ведет к инволюции гипертрофированного миометрия.
Принципы современного лечения миомы у женщин репродуктивного возраста можно сформулировать следующим образом:
- Ранняя диагностика опухоли,
- Раннее применение комплексной консервативной терапии, включая антистрессовую, адаптогенную, противовоспалительную, иммунокорригирующую, антиоксидантную.
- Своевременная коррекция гормональных расстройств и нарушений менструального цикла.
- Коррекция сопутствующей экстрагенитальной патологии и эндокринных нарушений.
- Своевременное назначение гормональной терапии.
- Индивидуализированный подход к лечению.
- Раннее и своевременное применение органосохраняющих, преимущественно малоинвазивных методик с целью восстановления фертильности и профилактики осложнений беременности.
Показания к консервативной терапии лейомиомы матки:
- Лейомиома у женщины, желающей сохранить репродуктивную функцию.
- Клинически малосимптомное течение заболевания.
- Лейомиома матки, не превышающая размеров 12 недель беременности.
- Интерстициальное или субсерозное (на широком основании) расположение узлов.
- Лейомиома, сопровождающаяся экстрагенитальными заболеваниями с высоким анестезиологическим и хирургическим риском.
Консервативное лечение как подготовительный этап к операции, а чаще реабилитационный – в послеоперационном периоде
Назначение ГнРГ при миоме.
Цель: уменьшение тяжести симптомов и/или размеров миомы матки.
Необходимое условие: временное и обратимое угнетение функции яичников (состояние псевдоменопаузы) для торможения роста и уменьшения размеров опухоли.
Препарат вводится в первые 5 дней менструального цикла. Введение Диферелина должно проводится каждые 4 недели в дозе 3,75 мг.
Длительность курса лечения: от 3 до 6 месяцев.
Показания к хирургическому лечению миомы матки:
- Симптомная лейомиома (гиперполименорея, болевой синдром, симптомы сдавления смежных органов).
- Величина миомы более 12 недель.
- Наличие субмукозного узла.
- Наличие субсерозного узла на тонкой ножке (в связи с опасностью перекрута).
- Быстрый рост (на 4-5 нед. в год и более) или резистентность к консервативной терапии.
- Лейомиома в сочетании с предопухолевой патологией эндометрия или яичников.
- Бесплодие и лейомиома матки.
Принципы проведения миомэктомии:
- Предпочтительно проведение сагиттального разреза в проекции наиболее выступающей части лейомиомы;
- при множественной лейомиоме – желательно извлечение узлов через наименьшее число разрезов;
- для профилактики образования синехий и непрочного рубца с риском гистопатического разрыва матки при беременности установления интраоперационного маточного баллона в полость матки на 3 сут. или ВМС – «Мирена»;
- анатомическое корректное сопоставление тканей мышечного и серозного слоев для формирования состоятельного рубца;
- применение инъекции вазоактивных препаратов (реместип, окситоцин, адреналин), предоперационного назначения мифепристона или транексамовой кислоты по схеме, гемостатиков (тахокомб, серджисел, гемостатических губок, пластин) с целью уменьшения интраоперационной кровопотери;
- использование современных средств (гелей, сеток, растворов) для профилактики спайкообразования.
Показания к эмболизации маточных артерий при миоме матки:
- симптомная лейомиома: с геморрагическим синдромом, анемией, обусловленной маточными кровотечениями, болевым синдромом, симптомами сдавления смежных органов;
- субмукозная лейомиома и лейомиома с центрипетальным ростом узлов;
- перешеечная локализация узла;
- бессимптомная лейомиома: при наличии 5 и более миоматозных узлов; наличии узлов 3 см и более в диаметре;
- при рецидивах после консервативной миомэктомии;
- в качестве предоперационной подготовки.
Противопоказания к проведению ЭМА со стороны гениталий:
- наличие инфекции в органах малого таза;
- беременность;
- злокачественные новообразования в органах малого таза, облигатные предраки;
- подозрение на лейомисаркиму (быстрый рост опухоли, УЗДГ – признаки);
- субсерозная лейомиома на тонкой ножке (ввиду риска развития некроза с возможным развитием перитонита).
Общие противопоказания к ЭМА:
- почечная недостаточность;
- аллергические реакции на рентгенконтрастные вещества;
- аутоиммунные заболевания;
- некорригируемые коагулопатии.
Осложнения ЭМА:
- инфекционные осложнения;
- некроз узла;
- аменорея (чаще переходящая);
- тромбоэмболические осложнения.
Гистерорезектоскопическая миомэктомия показана при субмукозной миоме матки:
- с узлом до 5 см;
- по классификации 0,1 типа;
- возможно 2 типа, но в 2 этапа под контролем лапароскопии;
При сочетанной патологии в репродуктивном возрасте (внутриматочные синехии, наличии инородного тела, патологии эндометрия).
В последнее время отмечена тенденция к раннему оперативному лечению миомы (принцип минимальной хирургической травмы) с возможным использованием консервативного лечения. Это отличается от выжидательной тактики ведения больных с миомой, принятой ранее [13, 15].
Методом выбора при проведении консервативной миомэктомии является лапароскопия, позволяющая проводить более щадящее воздействие, а также значительно уменьшающая вероятность развития спаечного процесса в дальнейшем.
Необходимо учитывать вероятность наличия множественной миомы, при этом обнаружение на ультрасонографии миоматозных узлов небольших размеров (до 2 см в диаметре), особенно интерстициальных или субмукозно-интерстициальных, не деформирующих наружных контуров или полости матки, не гарантирует их выявления при лапароскопии.
Это обусловлено тем, что при лапароскопии визуализация двухмерна, определение структуры матки затруднительно.
Адекватное удаление миоматозных узлов особенно важно у пациенток репродуктивного возраста с нереализованной детородной функцией. Это требует точного определения местоположения, числа и границ узлов миомы матки. В подобных случаях целесообразно выполнение интраоперационной ультрасонографии в режиме реального времени трансвагинально или ректально в зависимости от конкретной клинической ситуации, что позволяет производить точную корректировку места проведения разреза и определение глубины расположения миоматозного узла малых размеров [15].
В последнее время применяется метод инвазивной ультрасонографии, подразумевающий введение специального ультразвукового датчика через троакар в брюшную полость с наложением датчика непосредственно на орган, требующий дополнительного обследования [15, 17]. Метод обладает более высокой информативностью по сравнению с трансвагинальной ультрасонографией за счет отсутствия промежуточных тканей между датчиком и исследуемым органом [15]. В абдоминальной хирургии чувствительность этого метода составляет 95-98% при практически 100% определении специфичности патологии. Эта методика, активно используемая в онкологической абдоминальной хирургии, хирургии желчевыводящих путей, еще не имеет широкого применения в гинекологии [15, 20], в то же время с его помощью можно оптимизировать выявление миоматозных узлов малых размеров, точно определять локализацию и глубину расположения миоматозных узлов [17].
Минимальность оперативной травмы матки за счет выполнения небольших разрезов без повреждения здоровых тканей, обеспеченная четким выявлением узлов, позитивно повлияет на сроки и степень восстановления матки в послеоперационном периоде.
Таким образом, точная дооперационная диагностика числа, размеров и расположения миоматозных узлов, дополненная интраоперационной ультрасонографией, может быть необходима для определения оптимального доступа к очагу поражения с наименьшим повреждением здоровых тканей матки. Подобная тактика могла бы обеспечивать полное удаление всех узлов, включая не обнаруженные на дооперационном этапе, что крайне важно для профилактики рецидива патологического процесса и сохранения репродуктивного здоровья женщины.
Не менее важным является определение сроков и степени заживления ложа удаленного миоматозного узла, формирования рубца [18, 21]. Очевидно, целесообразно проведение ультразвукового мониторинга заживления ложа удаленного узла в послеоперационном периоде. Подобное динамическое наблюдение позволит установить сроки восстановления миометрия, анатомической полноценности стенки матки, что необходимо для решения вопроса о возможности наступлении беременности.
Таким образом, целесообразно дальнейшее изучение методов интраоперационной диагностики миомы матки, их диагностической ценности и целесообразности применения. Также следует проводить ультразвуковой мониторинг в послеоперационном периоде с целью наблюдения за динамикой процессов регенерации. Эти данные помогут выявить оптимальные сроки, позволяющие безопасно реализовать репродуктивную функцию.
- Бурлев В.А. Тезисы докладов VIII Российского национального конгресса «Человек и лекарство»/ В.А. Бурлев. – М., 2001. – С. 447-448.
- Васильченко Н.П. Клинико-физиологическое обоснование тактики хирургического лечения больных лейомиомой матки: дис. … доктора мед. наук / Н.П. Васильченко. – М., 1989. – С. 22-28.
- Вихляева Е.М. Руководство по эндокринной гинекологии / Е.М. Вихляева. – М.: МИА, 2000. – Р. 427-439.
- Воронин А.А. Значение энтеросорбентов в профилактике гнойно-воспалительных осложнений после хирургического лечения миомы матки: дис. … кандидата мед. наук / А.А. Воронин. – М., 2000. – С. 5-6.
- Ищенко А.И. Лапароскопическая миомэктомия / А.И. Ищенко, Е.А. Кудрина, В.И. Ланчинский // Новые технологии и малоинвазивная хирургия в гинекологии [под ред. Ищенко И.И.]. – 2004. – С. 48–56.
- Краснопольская К.В. Использование ЭКО и ПЭ у больных миомой матки небольших размеров / К.В. Краснопольская, Л.Г. Сичинава, А.С. Калугина // Акуш. и гин. – 2000. – № 1. – Р. 56-58.
- Ланчинский В.И. Современные представления об этиологии и патогенезе миомы матки / В.И. Лещинский, А.И. Ищенко // Вопросы гинекологии, акушерства и перинаталогии. – 2003. – Т.2, № 5–6. – С. 64–69.
- Савицкий Г.А. Лейомиома матки. Проблемы патогенеза и патогенетической терапии / Г.А. Савицкий // С-Пб.: МедПресс,2000. – С. 14-30.
- Тихомиров А.Л. Патогенетическое обоснование ранней диагностики, лечения и профилактики миомы матки: дис. … доктора мед. наук / А.Л. Тихомирова. – М., 1998; 12-14.
- Эхографические и морфологические параллели в диагностике эпителиоидной лейомиомы матки / Е.В. Федорова, А.Д. Липман, А.И. Ищенко [и др.] // Ультразвуковая и функциональная диагностика. – 2001, № 4. – С. 46–51.
- Berek Jonathan S. Novak’s Gynecology / Berek Jonathan S. – New York. 2006. – Р. 359-361.
- Cunningham F.Gary William’s Obstetrics / Cunningham F.Gary. – New York, 2007. – Р. 647-650.
- Darai F. Fertility after laparoscopic myomectomy: preliminary results / F. Darai, H. Dechaud // Hum Reprod. – 2007. – № 12. – Р. 1931-1934.
- Edelman R. Clinical MRI / R. Edelman, M. Zlatkin, J.R. Hesselink // W.B. Saunders company. – 2006. – Р. 1449.
- Hurst B.S. Endoscopic ultrasound. A new instrument for laparoscopic surgery / B.S. Hurst, Tucker K.E. // J. Reprod. Med. – 2006. – Vol. 41, № 2. – Р. 67-70.
- Letterie G.S. Ultrasound guidance during endoscopic procedure / G.S. Letterie // Obstet. Gynek. Clin. North. Am. – 2009. – Vol. 26, N 1. – P. 63-82.
- Li T.C. Myomectomy: a retrospective study to examine reproductive performance before and after surgery / T.C. Li, R. Mortimer // Hum. Reprod. – 2009. – Vol. 14, № 7. – Р. 1735-1740.
- Rau B. Laparoscopic sonography with an ultrasound endoscope / B. Rau, M. Hunerbein, P.M. Schlag // Chirurgia – 2004. – Vol. 65, № 4. – Р. 400-402.
- Seinera P. Ultrasound evaluation of uterine wound healing following laparoscopic myomectomy: preliminary results. / P. Seinera, P. Gaglioti, E. Volpi // Hum. Reprod. – 2009. – Vol. 14, N 10. – P. 2460-2463.
- Tandan V.R. Laparoscopic versus intraoperative ultrasound of the liver: A controlled study / V.R. Tandan, M. Asch, M. Margolis // J. Gastrointest Surg. – 2007. – Vol. 1, N 2. – P. 146-151.
- Willengsen W.N. Fibroids and fertility / W.N. Willengsen // Ned. Tijdschr. Geneeskd. – 2010. – Vol. 144, N 17. – 789-791.

/17/17_2.jpg)
/17/17_3.jpg)