Газета «Новости медицины и фармации» 7 (455) 2013
Вернуться к номеру
Рациональная антибактериальная терапия обострений ХОБЛ. Можно ли достигнуть длительного безрецидивного периода?
Авторы: Дворецкий Л.И., Дубровская Н.В., ММА им. И.М. Сеченова, Россия
Рубрики: Медицина неотложных состояний, Пульмонология, Антибиотикотерапия
Разделы: Справочник специалиста
Версия для печати
Своевременная диагностика и купирование обострения хронической обструктивной болезни легких (ХОБЛ) являются одной из основных задач ведения данной категории пациентов, поскольку каждое обострение усугубляет прогрессирование ХОБЛ, ускоряя тем самым развитие дыхательной недостаточности, а при тяжелых обострениях представляет непосредственную угрозу для жизни больного. В то же время с развитием обострения неизбежно возникает потребность во врачебной помощи (врачебные визиты, госпитализация), расширение объема медикаментозной терапии по сравнению с исходным состоянием.
Инфекционное обострение ХОБЛ
Среди основных причин обострений ХОБЛ удельный вес инфекционных обострений заболевания достигает 80 %, из которых этиологическая роль бактериальных агентов составляет около 50 %.
Инфекционное обострение ХОБЛ можно определить как декомпенсацию респираторного статуса больного вследствие превышения порога бактериальной нагрузки бронхиальной слизистой, проявляющуюся утяжелением клинической симптоматики, усилением бронхиальной обструкции и ухудшением качества жизни.
Если оценивать роль инфекции в обострениях ХОБЛ и пользу антибактериальной терапии при инфекционных обострениях с позиций доказательной медицины, то в согласительном документе GOLD эти положения изложены в следующей редакции:
- причины многих обострений ХОБЛ остаются нераспознанными. Инфекция при этом, вероятно, играет важную роль (уровень доказательности В);
- лечение антибиотиками обострений ХОБЛ бывает успешным при наличии клинических признаков инфекции воздухоносных путей: увеличении количества и изменении цвета мокроты и/или лихорадки (уровень доказательности В).
В попытках объяснить связь обострений ХОБЛ с инфекцией, различную выраженность и тяжесть обострений, причины и сроки развития рецидивов была предложена гипотеза «падения и подъема», основанная на количественной роли микроорганизмов в мокроте или бронхиальном содержимом больных ХОБЛ. С учетом имеющихся данных о положительной корреляции между величиной бактериальной нагрузки и интенсивностью воспаления, с одной стороны, и с клиническим течением заболевания — с другой, правомочно предположить, что у больных ХОБЛ существует некий порог микробной нагрузки, при превышении которого развивается воспалительная реакция, достигающая определенной выраженности и клинически манифестирующая симптомами обострения. Этот порог не является некой константой и у каждого конкретного больного может модифицироваться различными факторами (выраженность бронхиальной обструкции, возраст больных, наличие сопутствующей патологии, нарушения в системе местной защиты, тип патогена и др.).
Согласно концепции «падения и подъема», инфекционное обострение ХОБЛ представляет собой воспалительный процесс дыхательных путей, вызываемый микроорганизмами, концентрация которых превышает определенный количественный порог. При достижении порогового количества микроорганизмов происходит клиническая манифестация обострения.
Количественная гипотеза «падения и подъема» позволяет объяснить клиническое значение бактериальной инфекции в частоте возникновения и характере обострений, различном ответе на антибактериальную терапию (АТ) у больных, качество наступившей ремиссии и степень риска рецидивов.
После получения доказательной эффективности антибиотиков у больных с инфекционными обострениями ХОБЛ дискуссия об оправданности их назначения трансформировалась в плоскость выбора оптимального антибактериального препарата (АП) у данной категории пациентов.
При принятии решения о назначении АП больным с обострением ХОБЛ принципиально важной следует считать цель АТ, которая должна заключаться в эрадикации возбудителя. Такой подход отвечает концепции «падения и подъема», согласно которой степень эрадикации этиологически значимых микроорганизмов определяет продолжительность ремиссии и сроки наступления последующего рецидива.
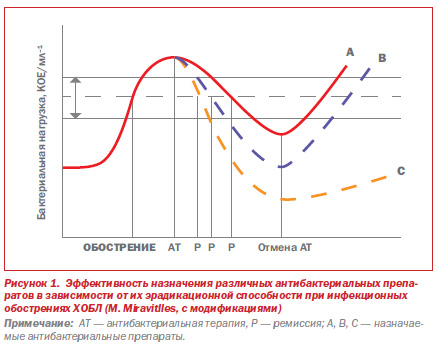
Важным аргументом, поддерживающим гипотезу «падения и подъема», являются более продолжительные ремиссии среди больных ХОБЛ, у которых во время лечения обострения удалось добиться эрадикации этиологически значимого микроорганизма. Согласно обсуждаемой гипотезе, в случаях полной эрадикации возбудителя требуется больше времени для достижения пороговой микробной нагрузки и порога клинической манифестации по сравнению с теми ситуациями, при которых отмечается клиническое улучшение наряду с персистенцией микроорганизмов после АТ. В случаях неполной эрадикации микроорганизмов назначение АП лишь уменьшает микробную нагрузку ниже порога клинической манифестации, однако ремиссии в этих случаях нестойкие и непродолжительные. Если же удается достигнуть полной эрадикации, время, требующееся для достижения в последующем количества микроорганизмов выше порога клинической манифестации, оказывается более длительным, что обеспечивает стойкость ремиссии и продолжительность безрецидивного периода (рис. 1). На фоне адекватной АТ наряду с уменьшением микробной нагрузки или эрадикацией отмечается снижение интенсивности воспаления, по данным динамики различных воспалительных цитокинов в мокроте или бронхоальвеолярной жидкости (БАЛЖ). Однако в некоторых случаях воспаление может персистировать даже спустя месяц после лечения, о чем свидетельствуют повышенная концентрация цитокинов в мокроте, а также сохраняющиеся нарушения бронхиальной проходимости, не достигающие величин до обострения. В подобных ситуациях, наиболее вероятно, не происходит полной эрадикации этиологически значимых патогенов. С учетом вышесказанного назначение адекватного АП следует расценивать как способ не только купирования текущего обострения ХОБЛ, но и профилактики последующих.
Основными критериями при выборе АП у больных с инфекционным обострением ХОБЛ следует считать следующие:
- спектр основных возбудителей у больных с обострением ХОБЛ;
- тяжесть обострения;
- вероятность региональной резистентности возбудителей к АП;
- безопасность АП;
- оптимальные фармакокинетические параметры АП;
- удобство применения АП.
Одним из основных критериев выбора первоначального АП является знание спектра ключевых микроорганизмов в развитии обострений ХОБЛ и вероятность этиологической роли того или иного микробного патогена в конкретной клинической ситуации. В связи с этим для выбора оптимального АП целесообразна стратификация пациентов в зависимости от тяжести обострения ХОБЛ. При легком обострении наиболее частыми клинически значимыми микроорганизмами являются H.influenzae (нетипируемые и некапсулированные формы), S.pneumoniae, M.catarrhalis. При более тяжелых обострениях (выраженная дыхательная недостаточность, декомпенсация сопутствующей патологии и др.), нередко требующих госпитализации в отделения интенсивной терапии, удельный вес вышеназванных микроорганизмов снижается и увеличивается доля грамотрицательных бактерий, в частности различных видов Enterobacteriacae, вплоть до Р.aeruginosa.
Выбор антимикробной терапии при обострении ХОБЛ
Принимая во внимание данные о распространении пенициллинорезистентных пневмококков на территории Российской Федерации (8,1 % устойчивых штаммов в 2004-2005 гг., исследование ПеГАС) при отсутствии значимой резистентности к амоксициллину/клавуланату (0,3 % штаммов в 2004-2005 гг., исследование ПеГАС), амоксициллин/клавуланат (АМК) можно рекомендовать пациентам с нетяжелыми обострениями ХОБЛ. По данным того же многоцентрового проспективного микробиологического исследования ПеГАС, частота резистентности Н.influenzae к ампициллину в России достигает 5,2 % при сохранении высокой чувствительности к АМК (на уровне 100 %).
При тяжелых обострениях наряду с АМК (парентерально) могут назначаться цефалоспорины 3го поколения (цефотаксим, цефтриаксон), респираторные фторхинолоны. Учет факторов риска инфекции, вызванной P.aeruginosa, позволяет обосновать назначение АП с антисинегнойной активностью (ципрофлоксацин, левофлоксацин, цефтазидим, цефипим).
Амоксициллин, обладающий активностью против основных возбудителей при обострениях ХОБЛ, назначают данной категории пациентов при известном локальном уровне резистентности основных возбудителей респираторных инфекций при ХОБЛ. Однако проблема назначения амоксициллина может возникать в регионах с высоким уровнем пенициллинорезистентности S.pneumoniae, с чем, вероятно, связано отсутствие или недостаточная эффективность данного препарата в ряде случаев обострений ХОБЛ. Другая проблема при лечении обострений ХОБЛ касается прежде всего случаев наличия Н.influenzae, продуцирующей bлактамазы. Частота этих штаммов Н.influenzae колеблется в широком диапазоне и в некоторых регионах достигает 30 %. В связи с вышесказанным при обострениях ХОБЛ назначение защищенных пенициллинов, в частности АМК, считается достаточно обоснованным и целесообразным.
АМК имеет ряд преимуществ у больных с инфекционным обострением ХОБЛ. Наряду с активностью против устойчивых штаммов H.influenzae АМК оказывается эффективным в отношении S.pneumoniae с низкой чувствительностью к пенициллину. Такая активность обусловлена оптимальными фармакокинетическими и фармакодинамическими параметрами препарата, позволяющими создавать высокую МПК для резистентных штаммов S.pneumoniae. Данный эффект особенно выражен при использовании АМК в дозе 875/125 мг. Была продемонстрирована большая эффективность высоких доз АМК у детей (90 мг/кг 2 раза в сутки в течение 10 дней) по сравнению с азитромицином (5 мг/кг в сутки в течение 4 дней) в отношении носительства в носоглотке пенициллинорезистентного S.pneumoniae и H.influenzae, продуцирующей bлактамазы. При применении АМК достигнута эрадикация всех штаммов S.pneumoniae (c высокой и промежуточной чувствительностью) и 73 % пенициллинорезистентных штаммов, в то время как азитромицин вызывал эрадикацию только 69 % чувствительных и 29 % резистентных штаммов. Более выраженная эрадикационная способность АМК по сравнению с азитромицином отмечена также в отношении H.influenzae, как продуцирующей, так и не продуцирующей bлактамазу. Активность АМК по отношению к устойчивым штаммам S.pneumoniae дает основание к назначению препарата больным ХОБЛ с высоким риском пенициллинорезистентности S.pneumoniae.
По данным рандомизированного сравнительного исследования эффективности АМК и кларитромицина при лечении обострения ХОБЛ, клиническое излечение больных, леченных АМК и кларитромицином, отмечено в 87 и 85 % случаев, а бактериологическая эффективность зарегистрирована у 89 и 92 % больных соответственно. Доза кларитромицина (таблетки с медленным высвобождением препарата) составляла 500 мг однократно в сутки в течение 7 дней, а доза АМК — 875 мг дважды в сутки в течение 10 дней. Желудочнокишечные симптомы реже возникали у больных, получавших 7дневный курс кларитромицина. Преимущество высокодозовых препаратов АМК заключается в предотвращении распространения пенициллиноустойчивых штаммов S.pneumoniae и как можно более длительном сохранении эффективности пенициллинов для больных с внебольничными инфекциями нижних дыхательных путей.
Группа экспертов ВОЗ, специализирующихся по выработке рекомендаций для применения АП, рекомендует АМК в качестве препарата выбора при лечении больных с инфекционным обострением ХОБЛ.
Существенным вопросом в оценке эффективности АП у больных с обострением ХОБЛ являются методология и критерии такой оценки. Если считать, что инфекционное обострение ХОБЛ является клинической манифестацией превышения порога микробной нагрузки бронхиальной слизистой, то эффективность применяемого АП для лечения обострений ХОБЛ будет определяться его эрадикационной способностью, обеспечивающей, в свою очередь, длительность и полноценность ремиссии.
В ряде исследований показана четкая зависимость между степенью эрадикации и клинической эффективностью АП у больных ХОБЛ. В открытом рандомизированном исследовании оценивалась сравнительная клиническая и бактериологическая эффективность азитромицина и АМК у 142 больных с обострением ХОБЛ. Бактериологическая эффективность азитромицина составляла 67 %, а клиническое излечение или улучшение наблюдалось также у 67 % больных. В то же время при лечении АМК эрадикация достигалась у 99 % больных, что сопровождалось значительно более выраженным клиническим эффектом у 97 % пациентов. Результаты данного исследования не только подтверждают зависимость между бактериологическим и клиническим эффектом АП, но и свидетельствуют о большей эффективности амоксициллина/клавуланата у больных ХОБЛ. В проведенном позже ретроспективном анализе 12 исследований с использованием 16 антибиотиков, применяемых в 26 различных режимах, показана тесная корреляция между частотой отсутствия микробной эрадикации и клинической неэффективностью АТ.
В проведенном нами исследовании оценивалась сравнительная эффективность АМК (Аугментин 875/125) и макролидов (азитромицин и кларитромицин) у больных с инфекционным обострением ХОБЛ на основании длительности безрецидивного периода по данным длительного мониторинга пациентов.
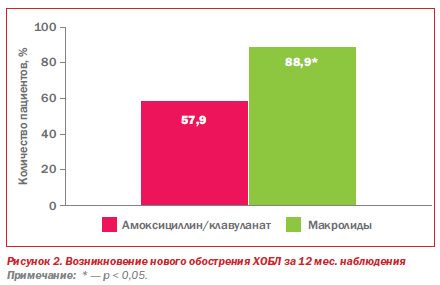
На рис. 2 представлена доля больных с новым обострением ХОБЛ в течение 12 мес., получавших АМК или макролиды. Как видно, очередное обострение ХОБЛ после отмены макролидов и АМК наступало на протяжении 12 мес. наблюдения у 57,9 и 88,9 % больных соответственно (р ≤ 0,05).
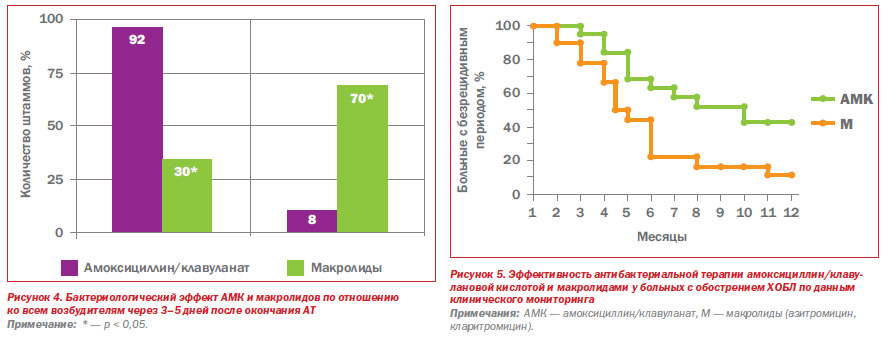
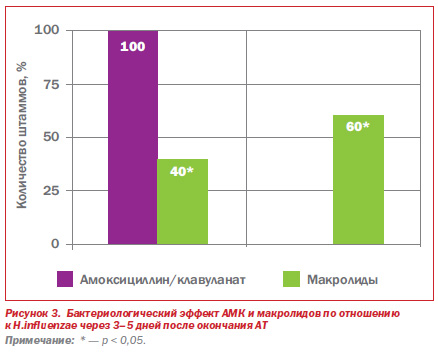
Эрадикационная способность АМК по отношению к H.influenzae — основному возбудителю инфекционных обострений ХОБЛ — более чем в два раза превышала таковую у макролидов. Следует подчеркнуть, что персистенция H.influenzae сохранялась у 60 % больных, леченных макролидами (азитромицин и кларитромицин), и полностью отсутствовала у больных, получавших АМК (рис. 3). Аналогичная динамика эрадикационной способности АМК и макролидов наблюдалась по отношению ко всем возбудителям обострения ХОБЛ (рис. 4).
По данным длительного мониторинга после купирования инфекционного обострения ХОБЛ, продолжительность безрецидивного периода среди больных, леченных АМК, была выше по сравнению с пациентами, получавшими макролиды (азитромицин, кларитромицин). Так, в группе больных, леченных АМК, через 6 мес. после отмены АП более половины пациентов находились в состоянии ремиссии, в то время как среди получавших макролиды доля лиц с безрецидивным течением заболевания не превышал 20 % (рис. 5).
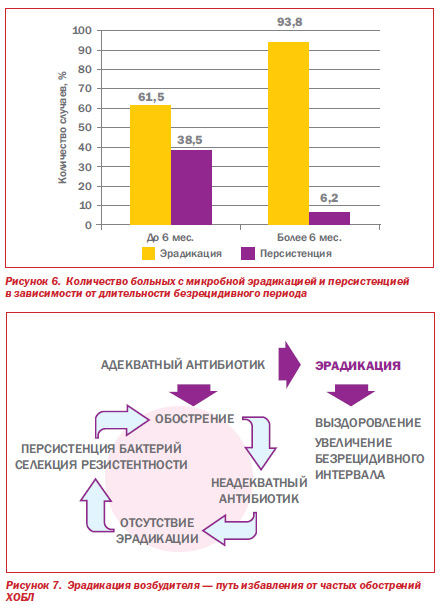
Различная клиническая эффективность АМК и макролидов отражает эрадикационную способность вышеуказанных АП. Среди больных, у которых очередное обострение ХОБЛ регистрировалось на протяжении первых 6 мес. после окончания АТ, эрадикация и персистенция микроорганизмов отмечалась в 61,5 и 38,5 % случаев соответственно. В то же время если очередное обострение возникало в сроки от 6 до 12 мес., т.е. при более продолжительном безрецидивном периоде, то персистенция респираторных патогенов наблюдалась лишь у 6,2 % пациентов (рис. 6).
Причины неэффективности AT
Заслуживают внимания причины неэффективности АТ у больных с обострением ХОБЛ. Приблизительно 10-20 % больных не отвечают на АП, что требует выявления причин неэффективности и методов коррекции АТ.
Среди основных причин плохого ответа больных на АТ необходимо иметь в виду следующие:
- выбор неадекватного АП;
- отсутствие эрадикации микроорганизма;
- наличие резистентных штаммов основных возбудителей;
- наличие новых штаммов основных возбудителей;
- наличие более редких возбудителей;
- некомплайентность больных.
Ошибка в выборе первоначального АП может быть связана, с одной стороны, с недоучетом спектра наиболее вероятных в данной ситуации возбудителей, а с другой — антимикробной активности назначенного препарата.
Отсутствие клинического эффекта может быть связано с отсутствием или недостаточной эрадикацией микроорганизмов, в пользу чего свидетельствуют данные о корреляции между степенью эрадикации возбудителя и клиническим эффектом на фоне применения различных АП. Именно поэтому выбор адекватного АП для лечения обострения ХОБЛ имеет первостепенное значение с точки зрения не только купирования обострения, но и профилактики рецидивов. Показано, что выбор конкретного АП для лечения обострений ХОБЛ является важным фактором, влияющим на частоту рецидивов в течение 14 дней после обращения больного, причем частота рецидивов оказалась достоверно ниже при назначении АМК (Аугментина) по сравнению с амоксициллином.
В более раннем исследовании сообщалось, что у амбулаторных больных с обострением ХОБЛ, получавших лечение амоксициллином, котримоксазолом, эритромицином и тетрациклином, частота случаев неэффективности была достоверно выше (19 %), чем при назначении АМК, азитромицина и ципрофлоксацина (7 %).
Вероятность резистентности микроорганизмов (пенициллинорезистентность S.pneumoniae, H.influenzae, продуцирующая bлактамазы) определяется региональными особенностями, а также наличием факторов риска, что следует учитывать при выборе АП. В ситуациях с высоким риском антибиотикорезистентности предпочтительнее назначение защищенных пенициллинов (АМК 875 мг/125 мг) или респираторных фторхинолонов.
Полученные данные о выделении у больных ХОБЛ штаммов S.pneumoniae, H.influenzae и M.catharralis с новым фенотипом и предположение об этиологической роли в развитии обострения именно таких штаммов указанных микроорганизмов позволяют предполагать, что неэффективность АТ, по крайней мере у части больных, может быть обусловлена появлением новых штаммов. Однако эти данные требуют подтверждения и пока не могут служить основанием для изменения стратегии и тактики АТ у больных ХОБЛ.
При отсутствии эффекта от АТ следует иметь в виду некомплайентность больных, обусловленную различными причинами (побочные эффекты, неудобный режим дозирования и др.). Имеются данные, что 54 % американских пациентов не завершают предписанного врачом курса АТ, преждевременно прекращая лечение или уменьшая дозу АП по мере улучшения своего самочувствия, 56 % больных не выполняют режим дозирования, что, вероятно, связано с необходимостью приема препарата более 2 раз в сутки. 82 % пациентов предпочитают прием АП один или два раза в сутки, и только 5 % выполняют назначение препарата в течение 2 недель. С целью обеспечения высокой комплайентности больных назначенный АП должен приниматься внутрь 1-2 раза в сутки в течение 5-7 дней, что соответствует современным требованиям АТ. К факторам риска плохого ответа на АТ больных с обострением ХОБЛ относится частота обострений за предыдущий год — показатель, который является прогностически менее благоприятным фактором. Процент больных с неэффективностью АТ возрастает по мере увеличения частоты обострений за предшествующие два года.
Заключение
Таким образом, микробная эрадикация является основной целью АТ у пациентов с инфекционным обострением ХОБЛ. Высокая эрадикационная способность АП определяет его клиническую эффективность и преимущества перед другими препаратами, что служит приоритетом при выборе соответствующего АП. Имеющиеся данные свидетельствуют о том, что эрадикация значительно повышает клиническую эффективность АТ, увеличивает длительность безрецидивного периода, снижает стоимость лечения больных, а также уменьшает риск развития антибиотикорезистентности (рис. 7).
Впервые опубликовано в «Справочнике поликлинического врача», 2007 г., № 10