Газета «Новости медицины и фармации» 8 (456) 2013
Вернуться к номеру
Сучасні можливості лікування флебітів при катетеризації периферичних вен у пацієнтів відділень інтенсивної терапії
Авторы: Орел В.М.1, Галушко О.А.1, Бабак С.І.2, Юрків В.В.2, 1 Національна медична академія післядипломної освіти імені П.Л. Шупика, м. Київ, 2 Київська обласна клінічна лікарня
Рубрики: Медицина неотложных состояний, Хирургия
Разделы: Справочник специалиста
Версия для печати
Актуальність проблеми лікування флебітів пов’язана з тим, що периферичний венозний катетер встановлюють близько 50 % пацієнтів, які госпіталізуються до стаціонару, і практично 100 % хворих, які госпіталізуються до відділень інтенсивної терапії [13]. Сьогодні існує велика кількість різноманітних катетерів, що значно полегшує вирішення цієї задачі. За різними даними, лише в США щорічна потреба в периферичних катетерах становить 130–150 млн штук, через які проводиться терапія близько 30 млн хворих [1, 2]. Проведення інтенсивної терапії за допомогою периферичних катетерів пов’язане з певним ризиком виникнення ускладнень.
Основні види ускладнень при використанні периферичних венозних катетерів поділяють на дві групи: місцеві (гематома, інфільтрат, флебіт, тромбоз вени) та загальні (повітряна емболія, тромбоемболія, катетерний сепсис).
Флебіти становлять основну масу ускладнень, частота їх виникнення коливається від 1,1 до 63 % [3].
Ураження вени зазвичай відбувається або з боку внутрішньої її оболонки через гостру інфекцію, або з боку подразнених прилеглих тканин. В обох випадках запалення швидко поширюється на всі шари венозної стінки, супроводжуючись її тромбозом (тромбофлебіт). Токсичні мікробні метаболіти і продукти розпаду тканин викликають тромбоз vasa vasorum, їх руйнування і сенсибілізацію судинної стінки. Остання просочується ексудатом та інфільтрується лейкоцитами, нерідко одночасно з гнійним розплавленням клітковини навколо вени (перифлебіт).
Вплив токсинів і мікроорганізмів, що циркулюють у крові (метастатична інфекція, сепсис та ін.), здатен обумовити початкове запалення внутрішньої оболонки вени (ендофлебіт). Подразнення і зміна ендотелію (а також крові) супроводжується тромбоутворенням.
При гнійній інфекції тромб протягом 1–2ї доби обтурує уражену вену від вогнища первинного запалення до місця впадання в неї іншого судинного стовбура. Під впливом ферментів тромб розплавляється, і накопичується гній. При сприятливому перебігу флебіту стінка вени і тромб проростають сполучною тканиною; ділянка вени перетворюється на щільний шнур, спаяний із оточуючими тканинами. При збільшенні тривалості перебігу гнійного тромбофлебіту стінка вени перфорується ексудатом, тромб частково розплавляється, внаслідок чого розвивається флегмона навколо вени.
При бурхливому перебігу нагноєння тромбована ділянка вени (часто між двома клапанами) відривається й у вигляді шнура розташовується в гнійній порожнині. У випадку інфікування гнійними або гнильними збудниками нерідко виникає арозійна кровотеча та/або сепсис.
При асептичному тромбофлебіті тромби розсмоктуються, а при обтурації — організовуються, іноді каналізуються; можливе утворення флеболітів. У ділянці ураженої вени спостерігається відносно щільний тяж припухання, спочатку болючий, а потім щільний і малочутливий.
При гнійному тромбофлебіті можлива лихоманка, прискорення дихання і пульсу, лейкоцитоз та ін. У ділянці ураженої вени виявляється порівняно велике гаряче і болюче припухання; можливе залучення до процесу лімфатичних вузлів із розвитком набряку певної ділянки тіла. Через розплавлення тромбу можливий прояв флюктуації, а в подальшому — утворення гнійних нориць.
Сьогодні заміна функціонуючого катетера через 72 або 96 годин із встановленням в іншій зоні не гарантує уникнення флебіту, тому що він виникає переважно в перші 48 годин [5]. Додавання гепарину в фізіологічний розчин при промиванні внутрішньовенного катетера не призводить до подовження часу функціонування катетера та не зменшує частоти його тромбування [6, 7].
З огляду на вищевикладене нині основний напрямок зусиль дослідників і практичних лікарів спрямований на профілактику виникнення флебітів у даної категорії хворих. Для цього застосовують гелі та мазі на основі гепарину [4, 8–12].
Препарат Ліотон 1000 гель вироблений на основі гепарину у формі гелю для зовнішнього застосування. Гепарин натрію є антикоагулянтом прямої дії, блокує біосинтез тромбіну, гальмує утворення фібрину з фібриногену, зменшує агрегацію тромбоцитів, пригнічує активність гіалуронідази, знижує проникність судин, є антагоністом гістаміну та серотоніну.
Крім антикоагулянтної дії, гепарин виконує й інші фізіологічні функції: пригнічує міграцію імунних клітин при запальних захворюваннях та метастазуючих пухлинах, а також чинить антипроліферативну дію на гладком’язові клітини і фібробласти. При місцевому застосуванні препарат Ліотон 1000 гель виявляє антитромботичну, протизапальну й антиексудативну дію [12].
Проведені фармакокінетичні дослідження засвідчили, що при нанесенні гепарину натрію на шкіру в системний кровотік потрапляє незначна його кількість. Уведений через шкіру гепарин виявляється у плазмі в незначних концентраціях, що не впливають на параметри згортання крові. Біотрансформація відбувається в ендотелії та макрофагах, після чого метаболіт потрапляє в нирки, де деполімеризується гепариназою.
Проникнення гепарину в тканини є дозозалежним процесом. Так, при вихідному рівні гепарину в гелі 300 МО/г у підшкірну клітковину потрапляє лише 0,9 МО/г діючої речовини. Збільшення рівня до 1000 МО/г призводить до зростання його концентрації в клітковині до 7,2 МО/г [4]. Відмічена більш висока абсорбція при застосуванні препарату Лioтон 1000 гель і порівняно з гелем 500 МО/г, бо при високих концентраціях гепарину досягається високий тиск дифузії, що зумовлює високу концентрацію препарату в тканинах [13]. Разом із цим гель набагато переверщує мазь за своїми характеристиками, швидше всмоктується та забезпечує краще проникнення гепарину у відповідні шари шкіри [14].
Проблемі застосування препарату Ліотон 1000 гель у разі лікування флебіту було присвячено декілька досліджень. Так, у дослідженні О.А. Тарабріна та співавт. (2011) було обстежено 110 хворих, серед яких виявлено вірогідне зменшення випадків флебіту на 18 % у групі хворих, яким із метою профілактики застосовувався препарат Ліотон 1000 гель [11]. В іншому дослідженні В.В. Грубник та А.Б. Смирнов (2010) показали не лише зменшення частоти виникнення випадків флебіту та тромбозу, але й зменшення тривалості флебітів, що вже виникли [4]. У той же час залишається невідомою ефективність застосування гелю гепарину натрію (препарат Ліотон 1000 гель) у пацієнтів, які перебувають у критичних станах. Це й зумовило потребу у проведенні цього дослідження.
Мета дослідження: вивчення ефективності препарату Ліотон 1000 гель для профілактики та лікування флебітів, що виникають внаслідок катетеризації периферичних вен.
У відділенні інтенсивної терапії (реанімації) Київської обласної клінічної лікарні було проведене дослідження ефективності препарату Ліотон 1000 гель, що загалом охопило 84 пацієнти. Препарат Ліотон 1000 гель був застосований у 54 хворих. Контрольну групу становили 30 пацієнтів, яким у разі встановлення внутрішньовенного катетера препарат Ліотон 1000 гель не застосовували.
При аналізі антропометричних та анамнестичних даних вірогідної різниці між групами виявлено не було. Технічні характеристики катетеризації периферичних вен також були ідентичними: застосовувались катетери розміром 18G та 20G, при обранні місця катетеризації перевага віддавалася найбільш зручним та безпечним місцям, що розташовані на зовнішній поверхні кисті, передпліччі. При порівнянні обох груп не було також вірогідної різниці за об’сягом, тривалістю та складовими інфузійної терапії.
Препарат Ліотон 1000 гель застосовували відповідно до інструкції. На шкіру наносили 2 см гелю з тюбика. Гель утирали у шкіру легкими круговими рухами.
Клінічні прояви флебіту оцінювали за модифікованою шкалою Angelis De C.P. et al. (1985) [5]: 0 — відсутність симптомів; 1 — біль невеликої інтенсивності, помірна гіперемія; 2 — біль середньої інтенсивності, середні гіперемія та набряк; 3 — біль високої інтенсивності, різка болючість, затвердіння по ходу вени, виражені гіперемія та набряк.
Результати
Ознаки флебіту виникали в обох групах відповідно у 21,8 та 22,5 % пацієнтів (p > 0,05) у середньому через 56,4 ± 7,1 год після встановлення катетера. При виникненні ознак флебіту канюльованої вени катетер видаляли. Лікування флебіту проводили препаратом Ліотон 1000 гель у комплексі з накладанням напівспиртового компресу. Лікування продовжували до повної регресії клінічної картини. Розподіл хворих залежно від кількості балів за модифікованою шкалою Angelis De C.P. et al. (1985) [5] відображений у табл. 1.
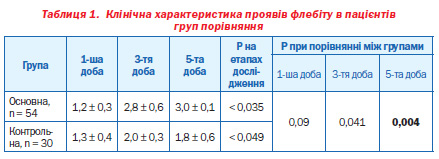
Результати аналізу табл. 1 свідчать про те, що використання препарату Ліотон 1000 гель у хворих відділень інтенсивної терапії (реанімації) супроводжується вірогідно меншою частотою розвитку та вираженістю проявів побічних ефектів (p = 0,004). Слід зазначити, що препарат Ліотон 1000 гель характеризувався також доброю переносимістю. Так, у наших пацієнтів не відзначено жодного епізоду розвитку анафілактоїдної чи непередбачуваної реакції на застосування препарату.
Висновок
Результати проведеного дослідження підтвердили, що препарат Ліотон 1000 гель є ефективним засобом для лікування та профілактики флебіту у пацієнтів відділень інтенсивної терапії при катетеризації периферичних вен.
1. Bouza E., Munoz P., LopezRodriguez J. et al. A needleless closed system device (CLAVE) protects from intravascular cathetertipandhub colonization: a prospective randomized study // J. Hosp. Infect. — 2003. — 54. — 27987.
2. Catney M.R., Hillis S., Wakefield B. et al. Relationship between peripheral intravenous catheter dwell time and the development of phlebitisan dinfiltration // J. Infus. Nurs. — 2001. — 24. — 33241.
3. Сыров А.В., Зырянов С.К. Сравнение клинических и экономических характеристик периферических венозных катетеров // Хирургия. — 2012. — № 9. — С. 8286.
4. Грубник В.В., Смирнов А.Б. Опыт сочетанного применения Лиотон 1000 геля и Фастум геля для лечения острого тромбофлебита подкожных вен // Здоров’я України. — 2010. — № 22(251). — С. 54.
5. Webster J., Clarc S., Paterson D. et al. Rutine care of peripheral intravenous catheter versus clinically indicated replacement: randomised controlled trial // BMJ. — 2008. — 337. — a339.
6. Shah P.S., Ng E., Sinha A.K. Heparin for prolonging peripheral intravenous catheter use in neonates // Cochrane Database of Syst. Rev. — 2005. — Issue 4.
7. LeDuc Kare. Efficacy of normal saline solution versus heparin solution for maintaining patency of peripheral intravenous catheters in children // Emerg. Nurs. — 1997. — 23(4). — 3069.
8. Marchiori A., Verlato F., Sabbion P. et al. High versus low doses of unfractionated heparin for the treatment of superficial thrombophlebitis of the leg. A prospective, controlled, randomized study // Haematologica. — 2002. — 87. — 523527.
9. Sullivan V., Denk P.M., Sonnad S.S., Eagleton M.J., Wakefield T.W. Ligation versus anticoagulation: treatment of above knee superficial thrombophlebitis not involving the deep venous system // J. Am. Coll. Surg. — 2001. — 193. — 556562.
10. Vilardell M., Sabat D., Arnaiz J.A. et al. Topical heparin for the treatment of acute superficial phlebitis secondary to indwelling intravenous catheter. A doubleblind, randomized, placebocontrolled trial // Eur. J. Clin. Pharmacol. — 1999. — Vol. 54(12). — P. 917921.
11. Тарабрин О.А., Басенко И.Л., Буднюк А.А. Безопасность больного при катетеризации периферических вен. — Одесса, 2009. — 61 с.
12. Калви Т.Н., Уильямс Н.Е. Фармакология для анестезиолога: Пер. с англ. — М.: БИНОМ, 2007. — 176 с.
13. Stuttgen G., Bauer E. The permeation of heparin through human skin // Acta Therap. — 1990. — 16. — 265276.
14. Zesch A., Schafer H. Penetration, permeation, and resorption of heparin. In vivo studies on human skin // Arzneimttelforschung. — 1976. — 26. — 13658.