Газета «Новости медицины и фармации» 16 (467) 2013
Вернуться к номеру
Поллинозы — одна из наиболее актуальных проблем аллергологии
Рубрики: Семейная медицина/Терапия, Аллергология
Разделы: Справочник специалиста
Версия для печати

Высокая распространенность аллергических заболеваний (АЗ), продолжающая неуклонно расти из года в год, является одной из основных причин беспокойства специалистов общественного здравоохранения во всем мире, а также предметом изучения в различных региональных и международных эпидемиологических, иммунологических и клинических исследованиях.
Согласно статистическим данным многих стран мира (Германии, Англии, Франции и др.) от 10 до 30 % городского и сельского населения, проживающего в регионах с высокоразвитым экономическим потенциалом, страдает АЗ. По прогнозам некоторых ученых, XXI век станет веком АЗ. На данный момент они занимают третье место по показателям роста и заболеваемости после сердечнососудистых и онкологических (в некоторых экологически неблагоприятных регионах АЗ выходят на первое место). Отмечено также, что за последние 30 лет в течение каждого десятилетия показатели заболеваемости аллергией во всем мире удваиваются. В Украине, по нашим данным, частота АЗ возрастает на 0,3 % в год.
В высокоразвитых странах процент страдающих аллергией, преимущественно среди молодого населения, значительно выше, чем в развивающихся и слаборазвитых странах. Загрязнение окружающей среды отходами промышленного производства, неблагоприятные социальные условия, рост потребления различных лекарственных препаратов, интенсивное использование средств дезинфекции в быту и на производстве, применение пестицидов и гербицидов в сельском хозяйстве, изменение качества питания, использование генетически измененных продуктов — сочетанное воздействие данных факторов на организм современного человека создает условия для высоких аллергенных нагрузок (Больбот Ю.К., 2009).
В нашей стране, как уже неоднократно отмечалось в различных публикациях (Пухлик Б.М., 2013, Зайков С.В., 2012), данные официальной статистики касательно аллергических заболеваний достаточно серьезно отличаются от прогнозируемых показателей заболеваемости. По приблизительным подсчетам, в Украине аллергическими заболеваниями на данный момент страдает около 10 миллионов жителей.
Одними из наиболее распространенных заболеваний аллергической сферы являются поллинозы.
Поллиноз — это аллергическое заболевание слизистых оболочек (преимущественно носа и глаз), которое обусловлено гиперчувствительностью к аэрозольным аллергенам пыльцы растений и спор грибов, концентрация которых в воздухе периодически становится причиннозначимой.
Как и для АЗ в целом, статистика распространенности поллинозов в Украине недостоверна. Мировая статистика располагает данными о распространенности интермиттирующих аллергических ринитов, которую с небольшими ограничениями можно рассматривать как распространенность поллинозов. Согласно этим данным, распространенность поллинозов варьирует в зависимости от региона и степени урбанизации от 1,6 до 24 %. Кроме того, по данным А.С. Лопатина (2000), в России только около 18 % пациентов с аллергическими ринитами направляется к специалистам на протяжении первого года от начала заболевания, у 30 % интервал между появлением симптомов и их выявлением составляет 2 года, у 43 % — 3 года, у 10 % – более 4 лет. Наблюдения отечественных аллергологов дают основания полагать, что в Украине ситуация не лучше.
Причинными факторами возникновения поллинозов традиционно принято считать пыльцевые и грибковые аллергены, распространенность которых имеет определенную сезонность (гораздо хуже, впрочем, изученную для спор микрогрибов). Стоит заметить, что на данный момент насчитывается около 700 классифицированных аллергенов пыльцы.
Несмотря на типичные общие черты распространенности, возрастной и гендерной характеристик, ситуация с поллинозами в некоторой степени отличается в каждой из стран Европы, в том числе и Украине. Одним из немаловажных факторов отличия является характеристика аллергенов, наиболее часто вызывающих те или иные аллергические реакции, — так называемая концепция региональности аллергенов. По нашему мнению, такой подход лучше всего применять к пыльцевым аллергенам, которые характеризуются совершенно различным видовым составом в зависимости от региона пыления и климатогеографической зоны.
Аллергия к пыльце трав и деревьев развивается лишь в период их цветения, поэтому для каждого региона существуют свои сезонные пики заболеваемости. В данный момент можно констатировать, что в Украине принят ряд практических мер по установлению спектра региональных аллергенов для определенной местности. Так, аэробиологические наблюдения проводили разными методами и в разное время в Киеве, Виннице, Запорожье, Львове, Одессе. Сегодня постоянный аэробиологический мониторинг осуществляют в Виннице, Киеве, Запорожье и Львове (Родинкова В.В., 2012; Турос О.И. и др., 2009; Приходько О.Б. и др., 2008; Свидрак К. и др., 2010). В 2010 г. в Полтаве, Одессе, Донецке, Днепропетровске и Симферополе был проведен односезонный аэромониторинг, продлившийся с начала марта до конца октября.
По результатам анализа проведенных исследований (Родинкова В.В., 2013) было установлено, что для всех этих городов характерна преимущественно летнеосенняя волна пыления. В четырех из исследуемых городов (Днепропетровск, Донецк, Одесса и Симферополь) основным компонентом пыльцевого дождя сезона 2010 г. были пыльцевые частицы амброзии. Все эти города расположены в степной зоне Украины. В Днепропетровске и Симферополе зерна Ambrosia составляли более половины годовой пыльцевой нагрузки — 59 и 57 % соответственно. В Полтаве амброзия заняла вторую, в Виннице — седьмую позицию. Другими пыльцепродуцентами летнеосенней волны, занимавшими ведущие позиции в паллиноспектре городов, были крапива собачья (Urticadioica), группа рода щирица/семьи лебедовые (Amaranthus/Chenopodiaceae), полынь (Artemisia).
Однако далеко не всегда самая распространенная пыльца в регионе является наиболее частой причиной возникновения пыльцевой аллергии. Среди больных с АЗ сенсибилизацию к пыльцевым аллергенам регистрируют в 30–70 % случаев, однако этиологическая значимость отдельных групп пыльцевых аллергенов в механизме развития заболевания неравнозначна. Так, для того чтобы пыльца конкретного растения могла вызвать аллергическую реакцию, она должна обладать следующими свойствами:
- принадлежать к ветроопыляемым растениям;
- продуцироваться в большом количестве, способном вызвать сенсибилизацию организма;
- быть легкой и летучей;
- иметь круглую форму и размеры 25–35 мкм;
- принадлежать к широко распространенным в зоне проживания больного растениям;
- обладать выраженными аллергенными свойствами.
Степень выраженности аллергенных свойств пыльцы зависит:
- от метеорологических условий (максимальная концентрация пыльцы в воздухе — с 4 до 8 ч утра в сухой солнечный день);
- возраста пыльцы (свежая пыльца обладает максимальной активностью).
Наиболее выраженное сенсибилизирующее действие выявлено у следующих растений:
- злаковые травы (тимофеевка, райграс, ежа сборная, лисохвост, пырей, мятлик и др.);
- культурные злаки (рожь, пшеница, овес, кукуруза);
- сорные травы (амброзия, полынь, лебеда, подорожник, крапива и др.);
- деревья (береза, ольха, лещина, дуб, тополь, ясень и пр.).
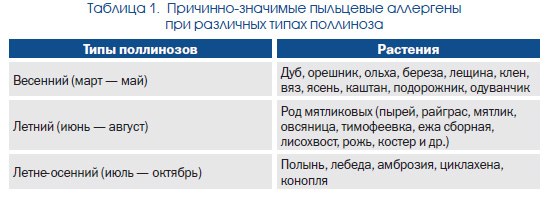
В климатогеографических зонах Украины различают три периода клинической манифестации аллергии к пыльце: весенний, летний и осенний (табл. 1).
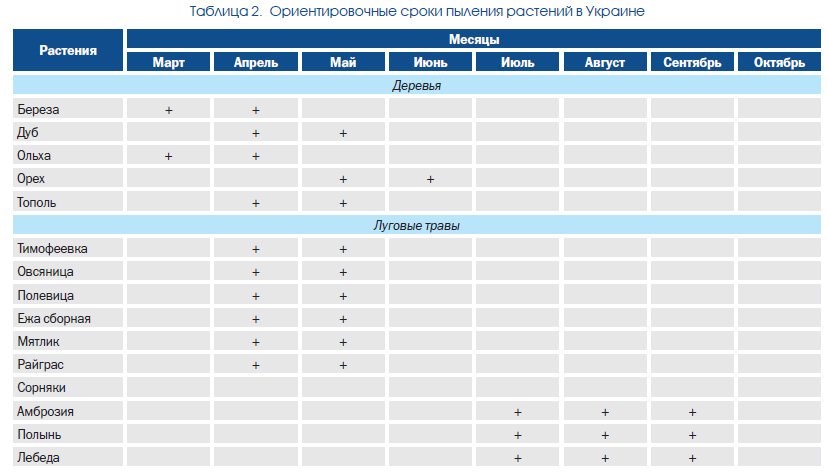
Признаки болезни появляются в период цветения аллергенных трав, чаще в утренние часы, в сухую ветреную погоду, и исчезают после прекращения пыления аллергенных растений. Длительность ежегодных обострений заболевания зависит от погодных условий и местной растительности. Так, причиной заболевания в ЮгоВосточном регионе Украины — зоне степей (в Одесской, Донецкой, Луганской областях и АР Крым) — является пыльца семейства луговых злаков, сложноцветных и маревых (полыни, лебеды, амброзии, одуванчика, циклахены) и культурных растений (ржи, кукурузы, подсолнечника). Длительность обострения поллиноза составляет от 60 до 180 дней в году, преобладает летнеосенний тип, весенний тип поллинозов встречается редко. Аэропалинологические и клиникоаллергологические исследования в Луганской области определили ведущие краевые аллергены: пыльцу полыни и лебеды более чем в 90 % случаев, амброзии — в 85 %, луговых трав — в 48 % случаев (Алешина Р.М., 2009). В природной зоне широколиственных лесов длительность обострений заболевания несколько короче: клинические признаки пыльцевой аллергии проявляются с конца апреля до августасентября, наибольшая обращаемость больных отмечается в июнеиюле (г. Киев), превалирует сочетанная сенсибилизация к пыльце злаковых трав. Для Винницы, например, характерен весеннелетний тип поллиноза: первая волна — в апрелемае, когда пылят граб, береза, ольха, вяз; вторая — в июне во время цветения липы, тополя и в августе, когда пылят лебеда, злаки, сложноцветные (амброзия, полынь) (Родинкова В.В., 2013). Во Львовской области сезон обострения начинается в маеиюне — возникает аллергия к злаковым травам, полыни, лебеде и культурным растениям: подсолнечнику, кукурузе, пыльца деревьев выступает причиной поллиноза у 3 % больных. Календарь пыления растений Украины представлен в табл. 2.
Как указывалось ранее, частой причиной поллиноза являются и аллергены микрогрибов. Их можно выявить в земле, воде, помещениях, а их споры и гифы — практически везде. Концентрация спор грибов в воздухе до 1000 раз превышает концентрацию пыльцы. Реально человек контактирует примерно со 100 видами микрогрибов. Среди них ведущими являются аллергены плесневых грибов родов Mucor, Penіcуllіum, Rhizopus, Aspergіllus, Alternarіa, Cladosporіum, Candіda. Кроме спор, вегетирующие грибы могут выделять большое число различных макромолекулярных соединений. Например, у Aspergillus fumigatus выявлено более 300 антигенных компонентов. Наиболее активной в антигенном отношении являлась фракция антигенов из разрушенного мицелия. Отмечена возможность антигенов, выделяемых грибами рода Аspergillus, стимулировать синтез иммуноглобулина Е и эозинофилов.
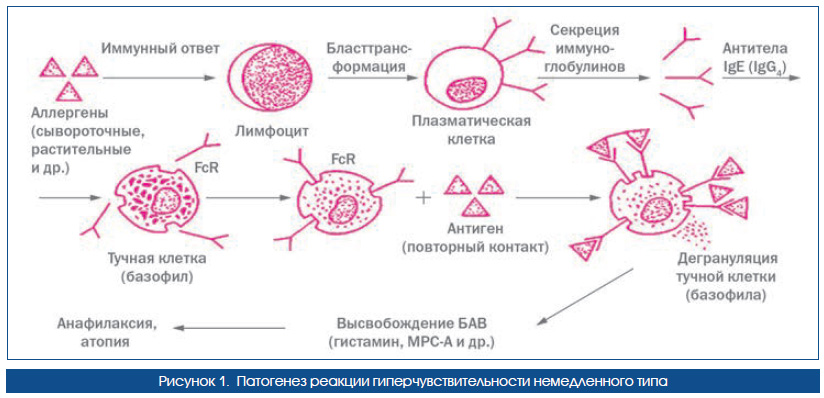
Патогенез поллиноза представлен типичной реакцией 1го типа по Джеллу и Кумбсу (рис. 1).
К патогенетическим особенностям поллинозов следует отнести интенсивное, но чаще непродолжительное действие аллергенов. Гранулы пыльцы после попадания оседают главным образом на слизистой оболочке носа, глотки, конъюнктиве, при этом иммунокомпетентных клеток они могут достигать уже в течение 30 с. Под влиянием различных лизосомальных ферментов аллерген освобождается и запускает наработку против себя сенсибилизированных антител, преимущественно класса IgE (у части больных регистрируют выработку антител класса IgG и даже сенсибилизированных лимфоцитов). Доказано, что для достаточной выработки антител класса IgE против аллергенов пыльцы в принципе нужен довольно длительный срок — 8–15 сезонов пыления. Но этот срок зависит как от особенностей иммунной системы, органов и систем, которые могут элиминировать аллергены (мукоцилиарного клиренса, фагоцитарной активности и пр.), так и от аэропалинологических особенностей определенной местности, о которых нами упоминалось ранее.
Перечень нозологических форм и синдромов, которыми проявляется поллиноз, может быть представлен в следующем виде:
- поражения глаз: блефарит, конъюнктивит, кератит, увеит (воспаление сосудистой оболочки), ретинит (воспаление сетчатки), неврит зрительного нерва;
- поражения лорорганов: ринит, синусит, назофарингит, аденоидит, евстахиит, ларингит;
- поражения дыхательных путей: трахеит, бронхит, астматический бронхит, бронхиальная астма;
- поражения кожи: крапивница, отек Квинке, аллергический контактный дерматит, экзема, диффузный нейродермит, ограниченный нейродермит;
- поражения нервной системы: астеновегетативный синдром (пыльцевая интоксикация);
- редкие поражения: эозинофильный легочный инфильтрат, гепатит, холецистит, пиелонефрит, вульвовагинит, цистит, системный васкулит (с указанием пораженных органов), очаговая эпилепсия и др.
Ведущим клиническим проявлением поллиноза является интермиттирующий аллергический ринит (ИАР). Характерные жалобы пациентов — ринорея, чиханье, нарушение носового дыхания, зуд в носу, зуд неба. Назальный секрет, содержащий значительное количество эозинофилов, по утрам может быть вязким. Насморк становится профузным, возникают пароксизмы чиханья, носовое дыхание практически отсутствует. Ночью явления ринита еще более выражены.
Вторым по частоте клиническим проявлением поллиноза считается аллергический конъюнктивит. По статистике, примерно у 70–90 % больных с ИАР развивается пыльцевой конъюнктивит, характеризующийся зудом глаз, век, их покраснением, светобоязнью, слезотечением. Иногда явления конъюнктивита даже более выражены, нежели симптомы ринита, и существенно снижают качество жизни больных. Данная симптоматика называется риноконъюнктивальным синдромом. Поллинозные конъюнктивиты занимают ведущее место в группе заболеваний, объединенной под общим названием «синдром красного глаза» (Майчук Ю.Ф. и соавт., 2002). Поллинозный конъюнктивит может начинаться остро: нестерпимый зуд век, жжение под веками, светобоязнь, слезотечение, отек и гиперемия конъюнктивы. Отек конъюнктивы может быть настолько выраженным, что роговица утопает в окружающей хемотичной конъюнктиве. В таких случаях появляются краевые инфильтраты в роговице, как правило, в области глазной щели. Более часто поллинозный конъюнктивит протекает хронически с умеренным жжением под веками, периодически возникающим зудом век.
Диагностика аллергического ринита проводится на основании данных анамнеза, характерных клинических симптомов, постановки кожных проб с аллергенами и выявления аллергенспецифических антител класса иммуноглобулинов E (IgE).
При сборе анамнеза необходимо уточнить наличие аллергических заболеваний у родственников, характер, частоту, продолжительность, тяжесть симптомов, наличие или отсутствие сезонности, ответ на терапию, наличие у пациента других аллергических заболеваний, провоцирующие факторы. Необходимо проведение риноскопии (осмотр носовых ходов, слизистой оболочки полости носа, секрета, носовых раковин и перегородки). У больных с аллергическим ринитом слизистая оболочка обычно бледная, цианотичносерая, отечная. Характер секрета слизистый и водянистый. При хроническом или тяжелом остром аллергическом рините обнаруживают поперечную складку на спинке носа, образующуюся у детей в результате «аллергического салюта» (потирание кончика носа). Хроническая назальная обструкция приводит к формированию характерного «аллергического лица» (темные круги под глазами, нарушение развития лицевого черепа, включающее неправильный прикус, дугообразное небо, уплощение моляров).
Кожное тестирование — быстрый, безопасный и недорогой метод исследования, подтверждающий наличие IgEантител. При постановке кожных проб с бытовыми, пыльцевыми и эпидермальными аллергенами реакцию оценивают через 20 мин по размерам папулы и гиперемии. За 7–10 дней до постановки кожных проб следует отменить антигистаминные препараты. Кожное тестирование должен проводить специально обученный медицинский персонал. Конкретный набор аллергенов для тестирования варьирует в зависимости от предполагаемой чувствительности к аллергенам и географической зоны.
С 1994 г. Украина имеет собственные пыльцевые (в настоящее время — 38 наименований), грибковые (7) и другие аллергены (всего — свыше 180 наименований). Важно то, что создан не имеющий прямых аналогов набор для скрининга аллергических заболеваний, в который входит 4 так называемых пыльцевых микста (смеси наиболее актуальной для наших территорий пыльцы деревьев, луговых, злаковых трав и сорняков). Обученные врачи общей практики могут даже в условиях районной поликлиники, используя указанные наборы, в течение 20 минут выявить у лиц с симптоматикой поллиноза гиперчувствительность к пыльце определенной группы растений и направить их для дообследования (идентификации конкретных пыльцевых аллергенов, назначения лечения) к специалистуаллергологу.
РАСТ — менее чувствительный и более дорогостоящий (по сравнению с кожными пробами) метод обнаружения специфических IgEантител в сыворотке крови. У 25 % больных с положительными кожными пробами результаты РАСТ отрицательны. С учетом вышесказанного РАСТ имеет ограниченное применение в диагностике аллергического ринита. Отмены антигистаминных препаратов перед проведением РАСТ не требуется.
Применяются и другие методы исследования.
- Цитологическое исследование мазков из полости носа — доступный и недорогой метод, предназначенный для выявления эозинофилов (проводят при обострении заболевания). Практическое применение метода ограничено, так как появление эозинофилов в назальном секрете возможно при других заболеваниях (бронхиальная астма, полипы носа в сочетании с бронхиальной астмой или без нее, неаллергический ринит с эозинофильным синдромом).
- Определение содержания эозинофилов и концентрации IgE в крови. Этот метод имеет низкую диагностическую значимость.
- Провокационные пробы с аллергенами в клинической практике, имеющие ограниченное применение (Зайков С.В., Богомолов А.Е., 2013).
- Разнообразные методы иммуноферментного анализа.
- Хемилюминесцентный метод MASTтест.
- Метод иммуноблоттинга.
- Ряд других, менее изученных или менее информативных лабораторных методов.
Основная цель терапии поллинозов — облегчение симптомов заболевания. Комплекс терапевтических мероприятий включает элиминацию аллергенов, лекарственную терапию и СИТ. Следует заметить, что лечение поллиноза можно проводить в амбулаторных условиях.
Профилактические (элиминационные) мероприятия при поллинозе включают уменьшение или ограничение контакта с причинным аллергеном в сезон пыления.
В сезон пыления целесообразно:
- ограничить пребывание на воздухе;
- закрыть форточки мокрой марлей;
- не открывать окон в машине;
- ежедневно проводить влажную уборку в доме;
- исключить из рациона питания продукты, в которые может входить пыльца или другие части соответствующих растений;
- носить солнцезащитные очки.
При аллергии к микрогрибам следует:
- избегать работы осенью и весной в саду, на даче (прелая трава – источник микрогрибов);
- весьма осторожно употреблять в пищу дрожжевое тесто, пиво, квас, шампанское;
- при наличии кондиционера в машине садиться в нее только через 5 минут после его включения (выброс спор грибов из системы);
- лечить грибковые заболевания кожи, ногтей, волос;
- не заводить комнатные растения, не ставить аквариум.
Следует помнить, что только современные кондиционеры могут снизить количество пыльцы в помещении. Кроме того, существуют специальные фильтры для кондиционирования, предназначенные для элиминации аллергенов из окружающего воздуха.
Медикаментозная терапия поллинозов включает применение различных групп препаратов — антигистаминных, мембраностабилизаторов, глюкокортикостероидов, антилейкотриеновых препаратов, антиIgEпрепаратов.
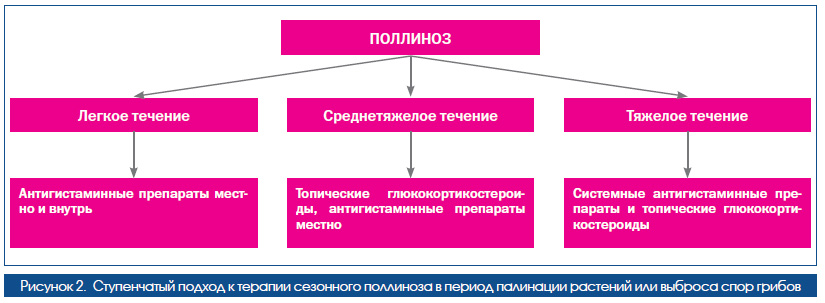
Выбор группы препаратов должен основываться на степени тяжести заболевания (рис. 2).
Сегодня распространена ступенчатая терапия поллинозов, которая предполагает изменение схем назначения препаратов согласно степени выраженности симптомов для уменьшения бесконтрольного приема и побочных эффектов лечения.
Лечение поллиноза подразделяется на терапию в острой фазе — период, когда происходит пыление растений или выброс спор грибов, и терапию в период вне действия аллергенов. В острой фазе поллиноза могут быть применены антигистаминные препараты системного или местного действия. Это обусловлено тем, что в патогенезе поллиноза важнейшая роль отводится гистамину. Такие симптомы, как зуд, заложенность носа, чиханье, ринорея при этом заболевании во многом обусловлены действием гистамина. В связи с этим антигистаминные препараты или блокаторы Н1рецепторов гистамина достаточно популярны как среди населения, так и среди врачей.
По современной классификации, антигистаминные препараты подразделяются на препараты первого, второго и (достаточно условно) третьего поколений.
Блокаторы Н1рецепторов 1го поколения характеризуются низкой селективностью и короткой продолжительностью действия (4–12 ч), препараты же 2го поколения действуют в течение 18–24 ч после однократного приема. Кроме того, к побочным эффектам препаратов 1го поколения относятся седативное, местноанестезирующее действие, способность стимулировать аппетит, нарушать зрение, мочеиспускание, вызывать дисфункцию желудочнокишечного тракта, тахифилаксию, что существенно ограничивает их применение (за исключением инъекционных форм в острых и неотложных ситуациях и использования побочных эффектов, как, например, у димедрола).
Остальные антигистаминные препараты условно делятся на препараты второго (неседативные или селективные) и третьего (активные метаболиты или изомеры препаратов второго поколения). Селективные блокаторы Н1рецепторов в отличие от препаратов первого ряда не действуют на Н2рецепторы (находящиеся в желудочнокишечном тракте) и практически не проникают через гематоэнцефаличский барьер. Препараты третьего поколения являются активными метаболитами либо изомерами препаратов второго поколения (с этим и связана, по мнению многих европейских авторов, условность такого подразделения), что позволяет им иметь более высокую активность при низких концентрациях и меньшее количество побочных эффектов.
По сравнению с первым поколением препараты второго и третьего поколения имеют ряд преимуществ:
1) высокая специфичность и высокое сродство с Н1рецепторами;
2) быстрое начало действия;
3) продолжительность эффекта до 24 ч;
4) отсутствие блокады других рецепторов;
5) не проникают через гематоэнцефалический барьер в терапевтических дозах;
6) их прием не зависит от приема пищи;
7) отсутствие тахифилаксии.
Типичным представителем группы метаболитов блокаторов Н1рецепторов является Зилола — левоцетиризин производства фармацевтической компании «Рихтер Гедеон». Левоцетиризин — левовращающий изомер цетиризина, одного из наиболее активных антигистаминных препаратов. Препарат Зилола в дозе 5 мг так же эффективен, как и традиционный цетиризин 10 мг, при этом Зилола имеет более высокий профиль безопасности.
Левоцетиризин (Зилола) — оптический изомер активного метаболита, имеет уникальные фармакологические свойства:
- короткое время (0,9 ч) достижения максимальной концентрации в плазме;
- после приема однократной дозы у 50 % пациентов эффект развивается спустя 12 мин, в течение 1 часа — у 95 %;
- наиболее высокая степень связывания с белками плазмы (91 %): при приеме однократной дозы достигается стабильная концентрация в плазме крови, что обеспечивает максимальную длительность антигистаминного эффекта (до 32 ч);
- менее 14 % левоцетиризина (Зилолы) метаболизируется в печени с образованием фармакологически неактивного метаболита, поэтому отсутствует риск взаимодействия с другими лекарственными препаратами, в том числе риск, связанный с активностью цитохрома Р450. Это дает возможность сочетать его с антибиотиками, противогрибковыми и другими препаратами;
- блокирует позднюю фазу аллергической реакции, ингибируя инфильтрацию эозинофилами, что усиливает клинический эффект, снижает индуцированную гистамином бронхоконстрикцию при бронхиальной астме;
- характеризуется отсутствием толерантности к его действию при длительном применении.
Кроме антиаллергического, Зилола имеет и выраженное противовоспалительное действие. Выраженность противоаллергического и противовоспалительного эффектов напрямую зависит от того количества Н1гистаминовых рецепторов, которое способен заблокировать антигистаминный препарат, то есть от оккупации рецепторов. Этот показатель, в свою очередь, зависит от той концентрации, в которой антигистаминный препарат накапливается на поверхности клеток, где расположены гистаминовые рецепторы (Gillman Sh., Gillard M. et al., 2009). Активная блокада рецепторов левоцетиризином обусловливает выраженный противовоспалительный и антиаллергический эффект.
Вне действия аллергенов у больных поллинозом в возрасте от 5 до 50 лет при стаже заболевания до 10 лет и при отсутствии известных аллергологам общих противопоказаний обязательно следует применить специфическую иммунотерапию (СИТ) пыльцевыми аллергенами. Как известно, все приведенные выше фармакологические препараты оказывают в основном симптоматический эффект и не имеют длительного последействия, т.е. не могут вызвать длительной ремиссии поллиноза. В настоящее время единственным методом, который может принципиально изменить состояние чувствительности больного к аллергенам и действует практически на все фазы аллергических реакций, является СИТ. Установлено, что проведение СИТ способствует:
- увеличению количества розеткообразующих Т и Влимфоцитов;
- переключению CD4+ клеток с Th2 на Th1фенотип;
- усилению функции лимфоцитов хелперов Тh1 и снижению — Тh2, наработке блокирующих антител;
- уменьшению выделения медиаторов аллергии, повышению активности супрессорных клеток и механизмов, повышению выделения МИФ и пр.
С учетом вышеуказанного СИТ имеет ряд существенных достоинств:
- сохранение длительной (иногда на десятки лет и даже на всю жизнь) ремиссии после завершения успешных курсов СИТ;
- предупреждение расширения спектра аллергенов, к которым формируется повышенная чувствительность;
- предупреждение ухудшения течения заболевания и перехода более легких проявлений аллергии в более тяжелые;
- уменьшение потребности в фармакологических препаратах.
Таким образом, поллинозы представляют собой актуальную (особенно в весеннеосенний период) проблему здравоохранения Украины. Современные методы консервативного лечения с применением фармакотерапии в период пыления растений и метода аллергенспецифической иммунотерапии, начатой вне его, позволяют достичь длительной (иногда до 10 лет) клинической ремиссии заболевания, остановить прогрессирование симптомов и предупредить расширение спектра причинных аллергенов у значительной части пациентов. Как положительный факт следует отметить выход на рынок Украины препарата Зилола — нового представителя группы неседативных антигистаминных препаратов.