Международный эндокринологический журнал 7 (63) 2014
Вернуться к номеру
Шляхи удосконалення надання медичної допомоги хворим на тиреопатії із супутньою патологією
Авторы: Паньків В.І., Юзвенко Т.Ю. - Український науково-практичний центр ендокринної хірургії, трансплантації ендокринних органів і тканин МОЗ України, м. Київ; Коритко О.О. - Національний медичний університет імені Данила Галицького, м. Львів; Садов’як І.Д., Бойко В.І. - Центральна районна лікарня, м. Коломия; Глуговська С.В. - Обласний клінічний ендокринологічний центр, м. Чернівці
Рубрики: Эндокринология
Разделы: Справочник специалиста
Версия для печати
У дослідженні встановлено частоту і характер супутніх захворювань у пацієнтів iз різною патологією щитоподібної залози, госпіталізованих в ендокринологічний стаціонар, визначено обсяг і характер здійснюваних лікувальних заходів залежно від наявності ускладнень і супутніх захворювань, проведено аналіз причин необґрунтованих призначень, розроблені пропозиції з удосконалення організації лікувального процесу при різній тиреоїдній патології. Серед пацієнтів iз патологією щитоподібної залози, госпіталізованих в ендокринологічні відділення, переважають особи з післяопераційним гіпотиреозом (43 %) і синдромом тиреотоксикозу (39,5 %). У 33,9 % випадків направлення до стаціонару було не-
обґрунтованим, причому найчастіше не потребували стаціонарного лікування пацієнти з післяопераційним гіпотиреозом, їх частка становила 71,9 %. Середня тривалість стаціонарного лікування пацієнтів із захворюваннями щитоподібної залози становить 13,6 ± 0,3 дня. В одного хворого з тиреопатіями в середньому реєструвалося 2,01 ± 0,06 ускладнення, а також 1,38 ± 0,06 супутнього захворювання. Кількість препаратів, що застосовувалися в лікуванні пацієнтів з тиреоїдною патологією, становить в середньому 5,09 ± 0,14 на одного госпіталізованого. Для вдосконалення організації медичної допомоги хворим iз патологією щитоподібної залози доцільним вважається створення трирівневої системи надання лікувально-діагностичної допомоги пацієнтам, що включає амбулаторно-поліклінічну, стаціонарну і реабілітаційну ланки.
В исследовании установлены частота и характер сопутствующих заболеваний у пациентов с различной патологией щитовидной железы, госпитализированных в эндокринологический стационар, определены объем и характер осуществляемых лечебных мероприятий в зависимости от наличия осложнений и сопутствующих заболеваний, проведен анализ причин необоснованных назначений, разработаны предложения по усовершенствованию организации лечебного процесса при различной тиреоидной патологии. Среди пациентов с патологией щитовидной железы, госпитализированных в эндокринологические отделения, преобладают больные с послеоперационным гипотиреозом (43 %) и синдромом тиреотоксикоза (39,5 %). В 33,9 % случаев направление в стационар было необоснованным, причем чаще всего не нуждались в стационарном лечении пациенты с послеоперационным гипотиреозом, их доля составляла 71,9 %. Средняя длительность стационарного лечения пациентов с заболеваниями щитовидной железы составляет 13,6 ± 0,3 дня. У одного больного с тиреопатиями в среднем регистрировалось 2,01 ± 0,06 осложнения, а также 1,38 ± ± 0,06 сопутствующего заболевания. Количество препаратов, применявшихся для лечения пациентов с тиреоидной патологией, составляет в среднем 5,09 ± 0,14 на одного госпитализированного. Для усовершенствования организации медицинской помощи больным с патологией щитовидной железы целесообразным считается создание трехуровневой системы оказания лечебно-диагностической помощи, включающей амбулаторно-поликлиническое, стационарное и реабилитационное звенья.
In research it was established prevalence and nature of concomitant diseases in patients with different thyroid pathology, hospitalized in endocrinology in-patient departments, volume and character of carried out therapy depending on the presence of complications and concomitant diseases, the analysis of causes of groundless therapy is conducted, worked out suggestion on therapeutic process improvement in various thyroid pathology. Among patients with thyroid pathology hospitalized in endocrinology departments subjects with postoperative hypothyroidism (43 %) and syndrome of thyrotoxicosis (39.5 %) prevail. In 33.9 % of cases, referral to hospital was groundless, thus mostly patients with postoperative hypothyroidism did not require in-patient treatment, their portion was 71.9 %. Average duration of in-patient treatment for patients with thyroid diseases is 13.6 ± 0.3 days. One patient with thyroid pathology reported in average 2.01 ± 0.06 complications, and also 1.38 ± 0.06 concomitant diseases. Number of drugs used for treatment of patients with thyroid pathology, averages 5.09 ± 0.14 per one hospitalized person. To improve medical care organization to the patients with thyroid pathology it is expedient to create three-level system for provision of diagnostic and treatment assistance which includes outpatient, inpatient and rehabilitation links.
захворювання щитоподібної залози, лікування, реабілітація.
заболевания щитовидной железы, лечение, реабилитация.
thyroid diseases, treatment, rehabilitation.
Статья опубликована на с. 106-111
Вступ
До актуальних проблем сучасної медицини належать захворювання щитоподібної залози (ЩЗ). Ця патологія надзвичайно поширена і соціально значуща. Особливо актуальною видається проблема адекватного лікування хворих на тиреопатії, враховуючи ускладнення основного захворювання і супутню патологію [1, 2].
За даними літератури [3–5], супутні захворювання у хворих з різною тиреоїдною патологією розвиваються у 72,3–88,4 % випадкiв і потребують у процесі спостереження додаткових фінансових витрат. Удосконалення процесу організації адекватного лікування госпіталізованих хворих iз тиреопатіями за наявності супутньої патології та ускладнень основного захворювання є важливою умовою підвищення якості надання медичної допомоги таким пацієнтам, сприяє скороченню термінів перебування в стаціонарі, підвищенню ефективності використання ліжкового фонду лікарняних установ.
Порушення функції ЩЗ супроводжуються розвитком багатьох ускладнень і залученням до патологічного процесу різних органів і систем, призводять до істотного погіршення якості життя хворих, у тому числі дітей, підлітків, осіб працездатного віку [6, 7]. Це ставить підвищені вимоги до якості лікування, рівня реабілітації і соціальної адаптації. Установлено, що важливою умовою підвищення якості надання медичної допомоги при патології ЩЗ є вдосконалення організації адекватного лікування госпіталізованих хворих. Враховуючи відсутність затверджених МОЗ України клінічних рекомендацій і стандартів медичної допомоги хворим на тиреопатії, а також недостатню розробку питань планування і організації медичної допомоги таким хворим з урахуванням ускладнень і супутньої патології, видається актуальним проведення дослідження з наукового обґрунтування потреби в медичній допомозі госпіталізованим хворим iз тиреопатіями.
Мета дослідження. Вивчити частоту і характер супутніх захворювань у пацієнтів iз різною патологією щитоподібної залози, госпіталізованих в ендокринологічний стаціонар, визначити обсяг і характер здійснюваних лікувальних заходів залежно від наявності ускладнень і супутніх захворювань, провести аналіз причин необґрунтованих призначень, розробити пропозиції з удосконалення організації лікувального процесу при різній тиреоїдній патології.
Матеріали і методика дослідження
Методика дослідження ґрунтується на принципах наступності методичних підходів уже виконаних досліджень з визначення потреби в медичній допомозі госпіталізованим хворим, комплексного поглибленого вивчення медико-демографічних і клінічних показників складу і структури хворих iз тиреоїдною патологією, госпіталізованих в ендокринологічні відділення багатопрофільних лікарень, а також кількісних і якісних показників, що характеризують фактичний обсяг і потребу в лабораторно-інструментальній і консультативній допомозі таким пацієнтам.
Проаналізовані 1028 медичних карт госпіталізованих хворих iз тиреоїдною патологією за період з 2010 до 2013 р. У роботі були використані такі методи дослідження: історичний, статистичний, експертний (індивідуальна експертна оцінка), організаційного моделювання, монографічний, графічний.
Результати дослідження та їх обговорення
Серед пацієнтів iз патологією ЩЗ, госпіталізованих в ендокринологічні відділення, переважали особи з післяопераційним гіпотиреозом (43 %) і синдромом тиреотоксикозу (39,5 %). Найменше було хворих, госпіталізованих iз приводу вродженого гіпотиреозу (1,7 %). Серед пацієнтів iз тиреопатіями більшість становили жінки (85,1 %). Середній вік госпіталізованих iз патологією ЩЗ становив 46,90 ± 1,24 року. Хворі з тиреоїдною патологією були госпіталізовані в ендокринологічні відділення здебільшого в плановому порядку (98,5 % пацієнтів), серед них переважали тi, що були направлені для обстеження та лікування перед оглядом на медико-соціальних експертних комісіях (57,3 %). За даними проведеної нами експертної оцінки, у 33,9 % випадків направлення до стаціонару було необґрунтованим, причому найчастіше не потребували стаціонарного лікування пацієнти з післяопераційним гіпотиреозом, їх частка становила 71,9 %.
Середня тривалість стаціонарного лікування пацієнтів із захворюваннями ЩЗ становила 13,6 ± 0,3 дня. Наявність ускладнень основного захворювання збільшувала тривалість стаціонарного лікування, із зростанням кількості супутніх захворювань, навпаки, спостерігалося зменшення тривалості лікування пацієнтів з тиреопатіями. У більшості (67,2 %) пацієнтів з гіпотиреозом перебіг тиреоїдної дисфункції був тяжкий, тиреотоксикоз у госпіталізованих пацієнтів характеризувався здебільшого перебігом середньої тяжкості (63,1 %). У більшості хворих на тиреотоксикоз був стан декомпенсації (93,6 %). У пацієнтів з гіпотиреозом, навпаки, частіше відзначалася субкомпенсація тиреоїдної функції (69,7 %).
В одного хворого з тиреопатіями в середньому реєструвалося 2,01 ± 0,06 ускладнення. При патології, що супроводжується синдромом тиреотоксикозу, ускладнення основного захворювання реєструвалися рідше, їх кількість становила 1,67 ± 0,04, тоді як поширеність ускладнень при гіпотиреозі дорівнювала 2,17 ± 0,08. Серед ускладнень у таких хворих найчастіше встановлювали міокардіодистрофію (93,7 на 100 госпіталізованих). Найменша кількість ускладнень у пацієнтів з гіпотиреозом діагностувалася в дебюті захворювання, зі збільшенням стажу тиреопатії спостерігалося збільшення кількості ускладнень з 2,03 ± 0,08 при тривалості захворювання до п’яти років до 2,67 ± 0,14 при стажі понад 20 років. При тиреотоксикозі в дебюті захворювання також реєструвалася мінімальна кількість ускладнень (1,38 ± 0,11).
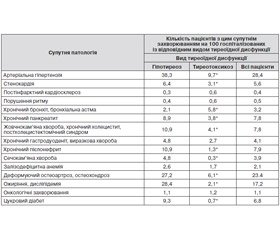
В одного пацієнта з патологією ЩЗ в середньому реєструвалися 1,38 ± 0,06 супутнього захворювання. Поширеність супутньої патології у хворих на гіпотиреоз була вірогідно більшою, ніж у пацієнтів з тиреотоксикозом (1,62 ± 0,08 і 0,51 ± 0,03 на одного хворого, р < 0,05). Найбільш поширеним супутнім захворюванням у хворих iз тиреопатіями була артеріальна гіпертензія (28,4 на 100 госпіталізованих) (табл. 1). У всіх пацієнтів з тиреопатіями віком понад 40 років відзначалося зростання кількості супутніх захворювань у старших вікових групах.
Переважна більшість (97,4 %) госпіталізованих хворих отримували консервативне лікування, 2,6 % пацієнтiв проводилася комплексна терапія (консервативна з подальшим оперативним лікуванням в умовах хірургічного відділення).
Більшість пацієнтів з гіпотиреозом (83,8 %) отримували замісну терапію левотироксином, у лікуванні застосовувалися переважно середні дози препаратів тиреоїдних гормонів (від 75 до 150 мкг левотироксину на добу). Середня доза L–тироксину, призначена госпіталізованим з гіпотиреозом, становила 124,6 ± 5,2 мкг. У лікуванні всіх пацієнтів з тиреотоксикозом використовували тиреостатичні препарати, здебільшого (у 95,4 % хворих) тіамазол. Середня доза тіамазолу становила 26,5 ± 2,5 мг на добу.
Терапія підгострого тиреоїдиту в 42,8 % випадків проводилася нестероїдними протизапальними препаратами (НПЗП). 57,2 % госпіталізованих iз підгострим тиреоїдитом отримували глюкокортикостероїди, у більшості випадків (59,5 % пацієнтів) в дозі 15–20 мг на добу.
Кількість препаратів, що застосовувалися в лікуванні пацієнтів з тиреоїдною патологією, становила в середньому 5,09 ± 0,14 препарату на одного госпіталізованого із захворюваннями ЩЗ. Найбільше число фармацевтичних засобів призначалося при захворюваннях, що супроводжувалися гіпотиреозом, — 5,92 ± 0,14 препарату на одного госпіталізованого. Число призначень при захворюваннях, що супроводжуються тиреотоксикозом, становило 5,18 ± 0,16, при підгострому тиреоїдиті — 4,64 ± 0,17 препарату на одного госпіталізованого.
Серед окремих груп препаратів найчастіше в лікуванні пацієнтів використовувалися метаболічні засоби — в середньому по 2,18 ± 0,08 в терапії одного хворого. На другому місці за частотою застосування перебувають препарати тиреоїдних гормонів (0,84 ± 0,08 на одного госпіталізованого), на третьому місці — тиреостатики, неселективні бета-блокатори, інгібітори ангiотензинперетворюючого ферменту (IАПФ)/блокатори рецепторів ангіотензину II, діуретики, ноотропні препарати (від 0,26 ± 0,04 до 0,35 ± 0,04 на одного пацієнта), на четвертому місці — глюкокортикостероїди, селективні бета-блокатори, антиагреганти, антидепресанти, ферментні препарати і препарати кальцію (від 0,14 ± 0,02 до 0,26 ± 0,04 на одного хворого).
На одного госпіталізованого з тиреопатіями, за результатами експертної оцінки, припадало в середньому 0,79 ± 0,04 необґрунтованого призначення. Максимальне число необґрунтовано призначених фармакологічних препаратів використовувалося в лікуванні хворих на гіпотиреоз (0,86 ± 0,04). У пацієнтів iз тиреотоксикозом і підгострим тиреоїдитом кількість необґрунтованих призначень становила 0,52 ± 0,03 і 0,46 ± 0,09 на одного госпіталізованого відповідно. Причиною необґрунтованих призначень здебільшого був неправильний вибір лікарем тактики лікування (у 43,8 %).
Цілком обґрунтовано пацієнтам iз тиреоїдною патологією призначалося в середньому 4,35 ± 0,06 препарату. Доцільний обсяг залежав від статі хворих (у чоловіків він більший, ніж у жінок), наявності і характеру ускладнень тиреопатій і супутніх захворювань (зі збільшенням числа ускладнень і супутніх захворювань відзначається тенденція до збільшення кількості використаних в лікуванні лікарських засобів) і не залежав від віку, тяжкості стану при надходженні, причини госпіталізації і тривалості тиреоїдної патології в анамнезі.
Показник потреби у фармакотерапевтичних препаратах у кожному окремому клінічному випадку розраховувався як сума доцільного фактичного числа призначених препаратів і кількості додатково необхідних цьому пацієнтові лікарських засобів.
Потреба у фармакотерапевтичній допомозі для пацієнтів становила 7,85 ± 0,08 препарату на одного госпіталізованого iз тиреопатіями. Найбільшою потребою у фармакотерапевтичній допомозі характеризуються пацієнти iз гіпотиреозом (8,86 ± 0,08 на одного госпіталізованого). При захворюваннях, що супроводжуються розвитком тиреотоксикозу, і підгострому тиреоїдиті потреба значуще нижча — 7,04 ± 0,16 і 5,78 ± 0,22 відповідно.
Для усіх пацієнтів (без урахування виду тиреоїдної дисфункції) на першому місці за потребою в застосуванні перебували метаболічні засоби (2,61 ± 0,11 на одного пацієнта, р < 0,05), на другому — препарати тиреоїдних гормонів (0,82 ± 0,08), ноотропні препарати (0,67 ± 0,06), IАПФ/блокатори рецепторів ангіотензину II (0,65 ± 0,05) і діуретики (0,57 ± 0,03), на третьому — статини (0,46 ± 0,02), на четвертому — тиреостатики (0,28 ± 0,02), неселективні бета-блокатори (0,26 ± 0,02), препарати кальцію (0,23 ± 0,04), селективні бета-блокатори (0,31 ± 0,03) і антиагреганти (0,34 ± 0,03). Потреба в застосуванні препаратів інших груп була значно нижча (табл. 2).
Потреба в призначенні лікарських засобів у чоловіків перевищувала аналогічний показник у жінок (8,53 ± 0,34 проти 7,46 ± 0,14 препарату на одного хворого відповідної статі, р < 0,05).
Відзначається зростання потреби у фармакотерапевтичних засобах зі збільшенням віку пацієнтів від 4,37 ± 0,52 лікарського засобу на одного пацієнта віком менше 20 років до 6,92 ± 0,64 препаратів на одного госпіталізованого віком 40–49 років, з подальшим збільшенням віку хворих спостерігалася тенденція до збільшення потреби в терапії (р > 0,05).
Середнє число необхідних в лікуванні препаратів зростало зі збільшенням тривалості анамнезу тиреоїдної патології від 4,72 ± 0,14 у госпіталізованих iз дебютом тиреоїдної патології до 7,99 ± 0,16 в осіб із стажем тиреоїдної патології 10–15 років (р < 0,05), у подальшому зберігалася тенденція до збільшення потреби у фармакотерапевтичних заходах до 8,76 ± 0,18 у хворих із стажем основного захворювання понад 20 років (р > 0,05).
Потреба у фармакотерапевтичній допомозі залежала від наявності і кількості ускладнень і супутніх захворювань. Установлено, що найменше число препаратів призначалося пацієнтам без ускладнень тиреоїдної патології (4,17 ± 0,23 препарату на одного пацієнта). Із зростанням числа ускладнень відзначається прогресуюче збільшення кількості необхідних для лікування лікарських засобів до 8,62 ± ± 0,31 у госпіталізованих iз п’ятьма ускладненнями.
Із зростанням числа супутніх захворювань спостерігається збільшення потреби у фармакотерапевтичних заходах (р < 0,05) з 4,36 ± 0,17 у пацієнтів без супутньої патології до 8,72 ± 0,43 у хворих з п’ятьма і більше супутніми захворюваннями. Для усіх госпіталізованих із захворюваннями ЩЗ доцільний фактичний обсяг фармакотерапевтичної допомоги становив 65,2 % від потреби в ній і не залежав від виду тиреоїдної дисфункції. Найменш повно у госпіталізованих iз тиреопатіями була задоволена потреба в призначенні статинів (на 6,9 %).
На сьогодні особливо гостро постає питання створення і затвердження стандартів медичної допомоги хворим iз патологією ЩЗ на державному рівні.
Лікування хворих iз тиреопатіями здійснювалося поетапно на двох рівнях. На першому рівні, представленому амбулаторно-поліклінічною ланкою, районні і міські лікарі-ендокринологи, а також дільничні терапевти (лікарі сімейної медицини) здійснюють виявлення і динамічне спостереження пацієнтів із захворюваннями ЩЗ. Усі поліклініки на первинному рівні забезпечені апаратами ультразвукової діагностики. Тонкоголкова аспіраційна біопсія проводиться на базі установ обласного рівня. Другий рівень надання медичної допомоги хворим iз патологією ЩЗ представлений ендокринологічними стаціонарами. За показаннями в хірургічних відділеннях обласних клінічних лікарень пацієнтам iз тиреопатіями проводять оперативне лікування.
Встановлені нами факти відсутності врахування тяжкості тиреоїдної дисфункції у визначенні обсягів і характеру здійснюваних лікувальних заходів дозволяють рекомендувати запровадження третього — реабілітаційного етапу надання медичної допомоги цій групi хворих.
З метою вдосконалення лікувальних заходів у хворих iз тиреоїдною патологією нами пропонується створення трирівневої системи надання лікувально-діагностичної допомоги, що включає амбулаторно-поліклінічну, стаціонарну і реабілітаційну (на базі санаторіїв-профілакторіїв) ланки. Слід організувати безперервне навчання питань тиреоїдології як лікарів-ендокринологів, так і лікарів суміжних спеціальностей. На базі ендокринологічної ланки амбулаторно-поліклінічного типу доцільно організувати навчання хворих у тиреошколі, а також автоматизовану систему моніторингу хворих iз тиреопатіями. Слід використовувати диференційований підхід у веденні хворих iз тиреоїдною патологією: за відсутності виражених ускладнень і супутніх захворювань пацієнти потребують амбулаторного спостереження, а при розвитку ускладнень і наявності супутніх захворювань рекомендується стаціонарне лікування.
Проведення організаційних заходів зі створення трирівневої системи надання лікувально-діагностичної допомоги хворим iз тиреоїдною патологією дозволяє скоротити терміни перебування в стаціонарі, знизити витрати на стаціонарне лікування таких хворих, скоротити потребу в госпіталізації, реалізувати принцип наступності у поза- і внутрішньолікарняній допомозі таким хворим, реалізувати в практичний охороні здоров’я диференційований підхід до спостереження за такими пацієнтами.
Висновки
1. Серед пацієнтів iз патологією ЩЗ, госпіталізованих в ендокринологічні відділення, переважають особи з післяопераційним гіпотиреозом (43 %) і синдромом тиреотоксикозу (39,5 %). Середній вік госпіталізованих iз патологією ЩЗ становить 46,9 ± 1,24 року. За даними проведеної нами експертної оцінки, у 33,9 % випадків направлення до стаціонару було необґрунтованим, причому найчастіше не потребували стаціонарного лікування пацієнти з післяопераційним гіпотиреозом, їх частка становила 71,9 %.
2. Середня тривалість стаціонарного лікування пацієнтів із захворюваннями ЩЗ становить 13,6 ± 0,3 дня. В одного хворого з тиреопатіями в середньому реєструвалося 2,01 ± 0,06 ускладнення, а також 1,38 ± 0,06 супутнього захворювання. Найбільш поширеним супутнім захворюванням у пацієнтів iз тиреопатіями була артеріальна гіпертензія (28,4 на 100 госпіталізованих).
3. Кількість препаратів, що застосовувалися в лікуванні пацієнтів iз тиреоїдною патологією, становить в середньому 5,09 ± 0,14 препарату на одного госпіталізованого. На одного госпіталізованого з тиреопатіями, за результатами експертної оцінки, припадає в середньому 0,79 ± 0,04 необґрунтованого призначення.
4. Для вдосконалення організації медичної допомоги хворим iз патологією щитоподібної залози доцільно створити трирівневу систему надання лікувально-діагностичної допомоги, що включає амбулаторно-поліклінічну, стаціонарну і реабілітаційну ланки; оптимізувати обсяг і характер лікувальних заходів з урахуванням показників потреби у фармакотерапевтичній допомозі; організувати безперервне підвищення кваліфікації лікарів-ендокринологів і лікарів суміжних спеціальностей з питань тиреоїдології; підвищити грамотність і обізнаність населення з питань патології щитоподібної залози.
1. Балаболкин М.И., Клебанова Е.М., Креминская В.М. Фундаментальная и клиническая тироидология (руководство). — М.: Медицина, 2007. — 816 с.
2. Бурякова Ю.В. Клинико-нозологические особенности госпитализированных больных с тиреоидной патологией / Ю.В. Бурякова, С.А. Прилепа // Фундаментальные исследования. — 2012. — № 7. — С. 58–61.
3. Данилова Л.И. Болезни щитовидной железы и ассоциированные с ними заболевания. — Минск; Нагасаки, 2005. — 470 с.
4. Макар Р.Д., Сандурська М.В. Гіпотиреоз: концептуальні аспекти крізь призму часу // Міжнародний ендокринологічний журнал. — 2009. — № 1(19). — С. 124–131.
5. Паньків В.І., Гаврилюк В.М., Непорадна Л.Д. та ін. Взаємозв’язки між структурно-функціональними порушеннями щитоподібної залози і компонентами метаболічного синдрому // Міжнародний ендокринологічний журнал. — 2011. — № 6(38). — С. 39–43.
6. Паньків В.І. Особливості перебігу гіпотиреозу у поєднанні з ішемічною хворобою серця // Практична ангіологія. — 2009. — № 9–10 (28–29). — С. 52–56.
7. Empson M., Flood V., Ma G. et al. Prevalence of thyroid disease in an older Australian population // Intern. Med. J. — 2007. — Vol. 37, № 7. — P. 448–455.

/108/108.jpg)
/109/109.jpg)