Журнал «Медицина неотложных состояний» 1 (64) 2015
Вернуться к номеру
Паравертебральная аналгезия
Авторы: Синицын М.Н., Строкань А.Н. — Клиническая больница «Феофания» ГУД, г. Киев; Национальная медицинская академия последипломного образования им. П.Л. Шупика, г. Киев
Рубрики: Медицина неотложных состояний
Разделы: Справочник специалиста
Версия для печати
В статье описаны различные методы грудной паравертебральной блокады под ультразвуковым контролем.
У статті описані різні методи грудної паравертебральної блокади під ультразвуковим контролем.
The article presents different methods of thoracic paravertebral block under ultrasound control.
грудная паравертебральная блокада, ультразвуковой контроль.
грудна паравертебральна блокада, ультразвуковий контроль.
thoracic paravertebral block, ultrasound control.
Статья опубликована на с. 169-173
Несмотря на более чем столетнее применение
паравертебральной блокады в клинике и изучение,
нам предстоит узнать о ней еще много нового…
Дж. Ричардсон, 2008 г.
История метода
Впервые паравертебральная блокада (ПВБ) внедрена U. Sellheim в 1905 г. Метод зарекомендовал себя как эффективный и безопасный и широко применялся до середины ХХ ст. для обезболивания операций на грудной клетке и молочной железе. С качественно новым развитием анестезиологии, методов общего обезболивания с середины прошлого века регионарная анестезия (и ПВБ, в частности) утратила свою актуальность. Однако с внедрением ультразвука в анестезиологии методика получила новое развитие, особенно в контексте мультимодального подхода к аналгезии. По рекомендации PROSPECT регионарная аналгезия является неотъемлемым компонентом обезболивания в сочетании с нестероидными противовоспалительными препаратами (НПВП) и наркотическими анальгетиками.
ПВБ широко используется в торакальной хирургии, особенно катетерная методика для пролонгированного обезболивания в послеоперационном периоде, при травмах грудной клетки с множественными переломами ребер, как компонент обезболивания при операциях на молочной железе. В урологии — для обезболивания операций на почках, при проведении литотрипсии. В акушерстве — билатеральная ПВБ для обезболивания родов, как альтернатива эпидуральной аналгезии. Для лечения межреберной невралгии, в том числе герпетической, в комбинированном использовании местных анестетиков и гормональных препаратов.
Анатомия паравертебрального пространства
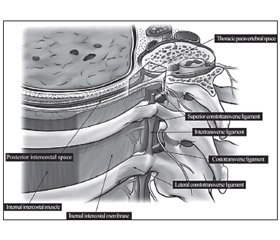
Паравертебральное пространство (ПВП) является узкой клиновидной щелью и образовано спереди париетальной плеврой, медиально-задней, медиальной и латеральной поверхностью позвонков, межпозвонковым отверстием и межпозвоночными дисками, сзади — lig. costo-transversalis. Наглядно анатомия ПВП представлена на рис. 1.
/169/169.jpg)
Верификация ПВП классическим методом по потере сопротивления представляет определенные технические трудности и сопряжена с относительно высоким риском осложнений и неудач. Таковыми являются: пункция плевральной полости с возможным развитием пневмоторакса, повреждение нервов и сосудов, попадание иглы в эпидуральное или спинальное пространство. По данным литературы, количество неудачных пункций достигает 10 % [2]. С началом широкого применения ультразвуковой техники риск осложнений снизился, а количество успешных блокад достигает 100 %. Использование допплерографии позволяет избежать пункции сосудов [3].
Использование традиционной техники
Как было отмечено выше, использование классической техники по потере сопротивления без применения ультразвуковой верификации сопряжено с развитием осложнений и неудачных блокад, особенно при катетеризации ПВП. В исследовании, проведенном С. Luyet на 10 трупах, было выполнено 62 блокады. Успешность выполнения оценивали по расположению кончика иглы под контролем компьютерной томографии. При использовании классической методики по потере сопротивления лишь в 50 % блокада была выполнена успешно, тогда как под ультразвуковым контролем — в 94 % случаев [5].
Использование ультразвуковой верификации
Ультразвуковой датчик по отношению к поперечным отросткам может располагаться латерально и медиально; в поперечном, сагиттальном и косом направлении. Взаимное расположение датчика и иглы, а соответственно и ее визуализация — in plane (продольное положение иглы по отношению к датчику) и out of plane (поперечное положение иглы по отношению к датчику). На рис. 2 представлены возможные варианты расположения датчика и иглы при выполнении ПВБ.
Поперечная латеральная блокада in plane
Датчик расположен перпендикулярно позвоночнику. Точка вкола находится латеральнее поперечного отростка. Направление иглы — вдоль длинника датчика. На мониторе визуализируется грудной позвонок, поперечный отросток и плевра в виде тонкой светлой полоски. ПВП расположено между поперечным отростком и плеврой. Данная методика позволяет проследить продвижение иглы на всем протяжении выполнения пункции. Относительная отдаленность позвоночника позволяет обезопасить от попадания в эпидуральное пространство через межпозвоночное отверстие в случае использования катетерной техники (рис. 3).
Сагиттальная латеральная блокада out of plane
Датчик расположен параллельно позвоночнику над поперечными отростками. Точка вкола — латеральнее поперечных отростков. Направление иглы — поперек длинника датчика. На мониторе визуализируются поперечные отростки, плевра. ПВП расположено над плеврой, между поперечными отростками. Данная методика является более сложной в техническом плане и требует определенных навыков в пространственном мышлении, поскольку визуализация иглы прослеживается не на всем протяжении и есть вероятность пункции плевральной полости (рис. 4).
Косая медиальная блокада in plane
Датчик расположен косо, на 45° относительно поперечной оси позвоночника. Точка вкола — между поперечными отростками. Направление иглы — вдоль длинника датчика. На мониторе визуализируется грудной позвонок и плевра (рис. 5). Преимуществом данной методики является возможность наблюдать продвижение иглы на всем протяжении. В сравнении с остальными техниками данная методика является наиболее адаптированной для катетеризации ПВП. Это связано с тем, что игла расположена под острым углом и катетер во время продвижения испытывает меньшее сопротивление [1].
Поперечная медиальная блокада out of plane
При данной методике датчик располагается между поперечными отростками, перпендикулярно позвоночнику. На мониторе визуализируются грудной позвонок и плевра. Точка вкола расположена между поперечными отростками, однако недостатком является затрудненная визуализация, характерная для всех блокад в режиме out of plane (рис. 6).
Поперечная медиальная блокада in plane
Датчик располагается идентично предыдущей блокаде, между поперечными отростками, но пункция выполняется в режиме in plane. В отличие от поперечной латеральной блокады точка вкола располагается ближе к позвоночнику. На мониторе визуализируются грудной позвонок, плевра (рис. 7).
Особенности катетерной техники под ультразвуковым контролем
Катетеризация ПВП имеет свои сложности, и наличие ультразвуковой верификации не решает всех задач. Так, по результатам еще одного исследования G. Luyet на трупах, из 20 выполненных блокад с катетером лишь 11 были успешными. В 6 случаях катетер располагался эпидурально, в одном — в плевральной полости и в двух случаях — превертебрально [4]. Превертебральное и интраплевральное расположение катетера не сопровождается развитием должного клинического эффекта. При локализации катетера в эпидуральном пространстве обезболивание будет достигнуто, однако существует риск развития осложнений, характерных для эпидуральной аналгезии. Еще один вид осложнений, связанный с катетеризацией, — скручивание катетера в паравертебральном пространстве. Во избежание данного осложнения используются гибкие катетеры. Рекомендованная длина проведения за кончик иглы — 8,2 мм. 60 катетеров, установленных с учетом рекомендаций, располагались в ПВП. Ни один катетер не был скручен, расположен эпидурально, интраплеврально или превертебрально [6].
Таким образом, ПВБ в комбинации с наркотическими анальгетиками и НПВП является надежным методом послеоперационной защиты, а использование ультразвуковой верификации позволяет выполнять блокаду практически без осложнений и со 100% эффективностью.
1. Строкань А.М., Шлапак І.П. Периферична реґіонарна анестезія. — К., 2014. — С. 76–77.
2. Малрой М. Местная анестезия. — М.: Бином, 2005. — С. 134.
3. Абдулаев Р.Я., Тамм T.И., Хижняк A.A. Ультразвуковой контроль выполнения торакальной паравертебральной блокады для программированного обезболивания // Международный медицинский журнал. — 2012. — № 2. — С. 109–111.
4. Luyet C., Eichenberger U., Greif R., Vogt A., Szücs Farkas Z., Moriggl B. Ultrasound-guided paravertebral puncture and placement of catheters in human cadavers: an imaging study // Br. J. Anaesth. — 2009 Apr. — № 102(4). — Р. 534–9.
5. Luyet G., Herrmann G., Ross S., Vogt A., Greif R., Moriggl B., Eichenberger U. Ultrasound-guided thoracic paravertebral puncture and placement of catheters in human cadavers: where do catheters go? // Br. J. Anaesth. — 2011 Feb. — № 106(2). — Р. 246–54.
6. Luyet C., Meyer C., Herrmann G., Hatch G.M., Ross S., Eichenberger U. Placement of coiled catheters into the paravertebral space // Anaesthesia. — 2012 Mar. — № 67(3). — Р. 250–5.

/170/170.jpg)
/171/171.jpg)
/172/172.jpg)