Газета «Новости медицины и фармации» Гастроэнтерология (527) 2015 (тематический номер)
Вернуться к номеру
Неалкогольная жировая болезнь печени: современные подходы к диагностике и лечению
Авторы: Дорофеев А.Э., Руденко Н.Н. — Национальный медицинский университет им. А.А. Богомольца, г. Киев
Рубрики: Гастроэнтерология
Разделы: Справочник специалиста
Версия для печати
Статья опубликована на с. 17-20
В ноябрьском номере журнала The Lancet Британским фондом по изучению печени (Foundation for Liver Research) отмечается, что на фоне постоянного снижения летальности от сердечно-сосудистых заболеваний и сахарного диабета в развитых странах наблюдается стремительное увеличение (почти в 5 раз) количества умерших от хронических болезней печени. В первую очередь это связано с ростом распространенности неалкогольной жировой болезни печени (НАЖБП) и алкогольного поражения этого органа (АЖБП). По данным WGO, в настоящее время в мире насчитывается 1,6 млрд больных НАЖБП. На сегодняшний день в Великобритании такие заболевания вышли на третье место среди причин преждевременной смерти взрослого населения (Williams R. et al., 2014). Объясняется это стремительным увеличением количества людей, страдающих избыточным весом и ожирением на фоне продолжающегося высокого потребления алкоголя. Например, 25 % населения Британии имеют ожирение, у трети из них отмечаются признаки жировой болезни. К сожалению, у каждого пятого из них на протяжении жизни разовьется стеатогепатит, который у 20–30 % завершится циррозом печени и/или гепатоцеллюлярной карциномой. За последние три десятилетия в мире число лиц с избыточной массой тела/ожирением увеличилось на треть (с 29 до 38 %). При этом в развивающихся странах темпы прироста выше, чем в развитых. Такая тенденция отмечается не только у взрослых, но и у подростков. Следует отметить, что от заболеваний, ассоциированных с ожирением, в мире в 2010 году умерло около 3,4 миллиона человек (Ng M. et al., 2014).
Больные с ожирением умирают не только от заболеваний печени. Тем не менее у пациентов с АЖБП летальность, ассоциированная с поражением печени, стоит на первом месте (от этого умерло 36 % больных). При НАЖБП печеночная летальность оказалась на третьем месте после сердечно-сосудистой и онкологической, хотя 7 % больных с такой патологией умерли по данной причине (Haflidadottir S. et al., 2014).
Диагноз НАЖБП правомочен, если у пациента, не злоупотребляющего алкоголем, более 5 % гепатоцитов содержат жировые включения. В зависимости от тяжести поражения печени выделяют стеатоз, стеатогепатит (НАСГ), фиброз и цирроз печени. Стеатоз отличается от стеатогепатита отсутствием цитолитического синдрома. Интересно отметить, что в настоящее время в Великобритании именно НАСГ является наиболее частой причиной повышения уровня трансаминаз в клинической практике (Armstrong M.J. et al., 2012). Следует помнить и о том, что вторичный стеатоз достаточно часто развивается на фоне приема таких распространенных лекарственных препаратов, как глюкокортикоиды, амиодарон и тамоксифен.
К факторам риска НАЖБП относят возраст (чем старше, тем выше), мужской пол (хотя у женщин чаще развивается фиброз), обструктивное ночное апноэ (повышает риск фиброза), генетическую предрасположенность (ген PNPLA3). Такие особенности диеты, как избыток холестерина, насыщенных жиров и фруктозы и низкое потребление углеводов, также способствуют развитию НАЖБП. В то же время напитки, содержащие кофеин, и в первую очередь кофе, обладают протективным эффектом. Показано, что некоторые эмульгаторы, например карбоксиметилцеллюлоза, добавляемые в пищевые продукты, способны изменять состав кишечной микробиоты, вызывать системный воспалительный ответ и способствовать развитию метаболического синдрома и диабета 2-го типа.
Особое место среди факторов риска этого заболевания занимает метаболический синдром (МС). Хорошо известны диагностические критерии МС, к которым относятся:
— центральное ожирение (объем талии > 94 см у мужчин и > 80 см у женщин);
— гипергликемия натощак > 5,6 ммоль/л или сахарный диабет;
— гипертриглицеридемия > 1,7 ммоль/л;
— снижение холестерина липопротеидов высокой плотности < 1,0 ммоль/л у мужчин и < 1,3 ммоль/л у женщин или прием гипохолестеринемических препаратов;
— артериальная гипертензия > 135/85 мм рт.ст. или прием гипотензивных препаратов.
Диагноз МС выставляется при наличии 3 или более диагностических критериев (Alberti K.G. et al., 2009).
Показано, что у трети больных НАЖБП выявляются более 3 критериев МС, а хотя бы один критерий имеется более чем у 90 % таких больных. Следует отметить, что чем больше факторов риска присутствует у пациента, тем выраженней у них фиброз печени.
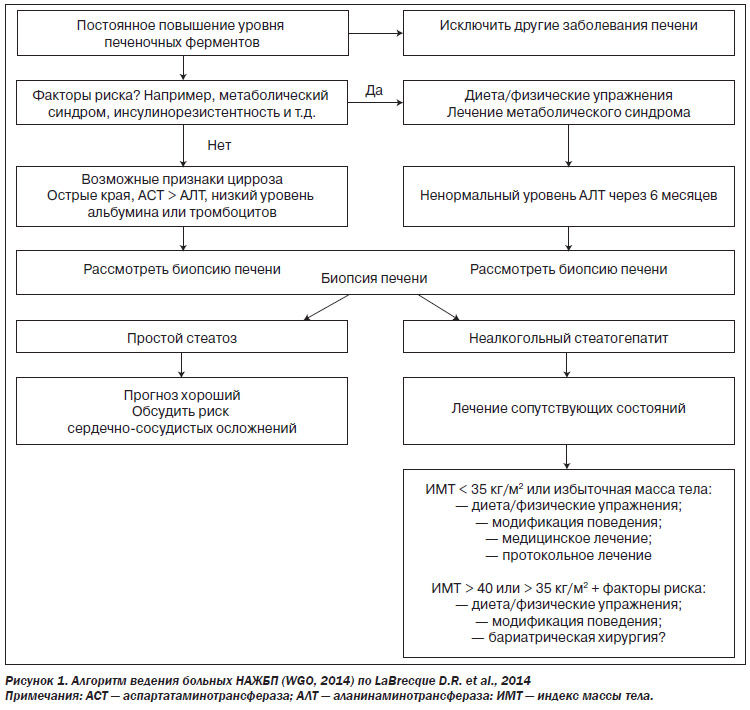
Клинические проявления у большинства больных с НАЖБП отсутствуют. Поэтому диагностика данного заболевания основана на выявлении избыточного содержания жира в ткани печени. Золотым стандартом диагностики остается биопсия печени с морфологическим исследованием. Однако в повседневной практике первым методом визуализации у большинства пациентов оказывается сонография, показывающая увеличение размеров и изменение эхогенности печени. К сожалению, при накоплении жира в менее чем трети гепатоцитов это исследование оказывается малоинформативным. Больше информации несут КТ и особенно МРТ, но из-за высокой стоимости эти методы менее широко применимы для скрининга НАЖБП. Перспективно использование ультразвуковой эластографии. Однако в нашей стране это исследование пока малодоступно. У больных со стеатогепатитом часто первым обращающим на себя внимание врача оказывается цитолитический синдром (чаще всего повышенный уровень трансаминаз). Для подтверждения диагноза следует исключать другие поражения печени: алкогольные, вирусные, аутоиммунные, метаболические, лекарственные.
Учитывая разный уровень развития медицины и возможностей оказания медицинской помощи, в 2014 году Всемирная гастроэнтерологическая организация (WGO) предложила стандарты обследования больных НАЖБП в странах с разным уровнем доходов. Для стран со средним уровнем доходов, к которым, как хочется надеяться, относится и наша страна, предложены следующие рекомендации (LaBrecque D.R. et al., 2014):
1. Сбор анамнеза для оценки факторов риска НАЖБП и других заболеваний печени (в первую очередь потребление алкоголя).
2. Объективное исследование с обязательным определением индекса массы тела и отношения «талия/бедра».
3. Определение сывороточных трансаминаз.
4. Сонография.
5. Исключение вирусных гепатитов (HBsAg, HCV Ab, HEV Ab).
6. Определение глюкозы крови, липидограммы, HbA1c.
7. Диагностика инсулинорезистентности.
8. При необходимости — исключение других заболеваний печени (опухолей — КТ, маркеры: гемохроматоза, болезни Вильсона, аутоиммунных поражений).
9. Биопсия печени с морфологическим исследованием.
В рекомендациях подчеркивается, что пункты 7–9 выполняются по показаниям при недостаточности данных на предшествующих этапах диагностики. В странах с ограниченными финансовыми ресурсами диагностика заканчивается на 6-м этапе. Алгоритм диагностики и тактики ведения больных с НАЖБП, предложенный WGO (2014), представлен на рис. 1.
Лечение НАЖБП должно быть направлено на предотвращение прогрессирования заболевания с целью снижения риска развития фиброза/цирроза печени. К сожалению, в настоящее время недостаточно научно подтвержденных данных, позволяющих достичь данной цели. Схематически лечение НАЖБП представлено на рис. 2.
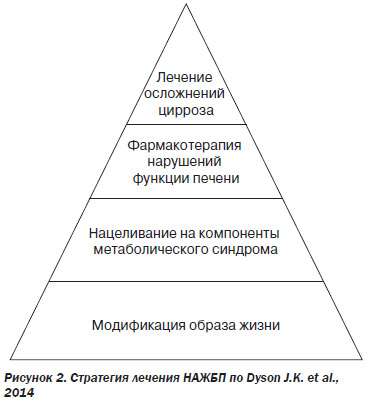
Основой пирамиды является модификация образа жизни, далее — медикаментозная коррекция компонентов метаболического синдрома, назначение препаратов, непосредственно влияющих на процессы в печени, и борьба с развившимися осложнениями цирроза (Dyson J.K. et al., 2014). В первую очередь устраняются корригируемые факторы риска: нормализуем массу тела, липидный и углеводный обмен. Начинается эта коррекция с соблюдения диеты и физических нагрузок. Лучший эффект дает гипокалорийная диета с полным исключением алкоголя, фруктозы и трансжиров (гидрогенизированные жиры, содержащиеся в маргарине). Рекомендовано обогащать рацион растительными волокнами и омега-ненасыщенными жирами (много овощей, фруктов и жирной полярной рыбы/рыбьего жира). Калорийность пищи должна быть на 500–1000 ккал/сут ниже индивидуальной нормы за счет снижения доли жиров до 20–25 % от суточного калоража и повышения белков > 1,2 г/кг или 20–25 % от суточного калоража. При отсутствии противопоказаний все пациенты должны не менее 150 (лучше 250) минут в неделю заниматься физическими нагрузками, увеличивающими частоту сердечных сокращений до 75 % от максимальной возрастной нормы (время занятий сексом также включается в суммарные физические нагрузки) (Yoshimura E. et al., 2014). Аэробными динамическими упражнениями желательно заниматься 3–5 раз, а статическими — 2 раза в неделю. Признаком правильности соблюдения диеты и физической нагрузки является снижение массы тела на 0,5–1 кг/нед. Эффективность немедикаментозной коррекции оценивается через 6 месяцев. При этом масса тела должна снизиться не менее чем на 10 % от исходной, также должны нормализоваться показатели липидного и углеводного обменов (LaBrecque D.R. et al., 2014; Dyson J.K. et al., 2014).
Сохраняющиеся метаболические изменения требуют назначения лекарственных препаратов. У пациентов с гиперхолестеринемией в первую очередь применяют статины (доказана эффективность положительного влияния аторва- и правастатина на содержание жира в гепатоцитах при НАЖБП). Однако достаточно часто на фоне приема статинов остается повышенным уровень триглицеридов. Для коррекции гипертриглицеридемии рекомендовано использование фибратов и эзетимиба. У больных с диабетом 2-го типа лечение начинается с метформина и/или тиазолидиндионов (пиоглитазона), которые позволяют уменьшить инсулинорезистентность. Получены предварительные данные о положительном воздействии ингибиторов дипептидилпептидазы-4 на выраженность цитолиза при НАСГ. Следует отметить, что для лечения НАЖБП при отсутствии диабета эти препараты в настоящее время не рекомендуются. При выраженном ожирении и отсутствии эффекта от диеты и физических упражнений может помочь бариатрическая хирургия. Лечение артериальной гипертензии у больных с НАЖБП целесообразно начинать с ингибиторов ангиотензинконвертирующего фермента (Dyson J.K. et al., 2014). В последние годы все шире изучается роль изменения кишечной микробиоты в патогенезе НАЖБП и использования различных штаммов микроорганизмов для лечения данного заболевания. Однако в настоящее время недостаточно доказательств для включения пробиотиков в рекомендации по лечению НАЖБП (Imajo K. et al., 2014).
Для непосредственного лечения НАЖБП и предупреждения прогрессирования фиброза в настоящее время применяются антиоксиданты. Среди антиоксидантов лучше всего изучен витамин Е. В нескольких рандомизированных исследованиях показано, что его использование в высоких дозах приводит к уменьшению накопления жира в гепатоцитах. К сожалению, в таких дозировках он может увеличивать риск развития геморрагических инсультов и рака простаты, поэтому в официальных рекомендациях витамин Е относится к экспериментальным препаратам и не предназначен для рутинного использования (LaBrecque D.R. et al., 2014; Watanabe S., 2015).
Еще одним антиоксидантом, очень перспективным для лечения НАЖБП, оказался силимарин. Силимарин — экстракт биофлавоноидов, полученный из расторопши пятнистой (Silybum marianum). Расторопша более 2 тысяч лет используется в традиционной медицине для лечения болезней печени и упоминается еще в трактатах Плиния Старшего (Abenavoli L., 2010). В настоящее время установлено, что помимо антиоксидантного силимарин обладает антифибротическим, противовоспалительным, антитоксическим и гепаторегенераторным эффектами (Milosevic N., 2014; Vargas-Mendoza N., 2014). При метаболическом синдроме силимарин улучшает углеводный обмен, блокируя гидролиз глюкозо-6-фосфата, подавляя гликогенолиз и глюконеогенез, снижая активность пируваткиназы и тем самым уменьшая образование глюкозы и ее потребление адипоцитами. Гепатопротективный и антитоксический эффекты силимарина связаны с его способностью блокировать проникновение токсических веществ в гепатоциты, что особенно важно при лечении алкогольных поражений печени и отравлений бледной поганкой (Milosevic N., 2014).
В нескольких рандомизированных клинических исследованиях силимарин показал свою эффективность в лечении НАЖБП. Не вызывает сомнений способность силимарина подавлять цитолиз при НАСГ, что проявлялось нормализацией трансаминаз, уровня гамма-глютамилтранспептидазы. Также отмечались снижение маркеров воспаления и уменьшение выраженности жировой инфильтрации печени по данным сонографии (Hashemi S.J., 2009; Cacciapuoti F., 2013; Solhi H., 2014). Следует заметить, что в этих исследованиях использовались достаточно высокие суточные дозы препарата 140–210 мг/сут на протяжении 2–6 месяцев. Подчеркивается очень хорошая переносимость такого лечения при незначительном количестве побочных эффектов (Milosevic N., 2014). В одном из последних опубликованных исследований отмечается, что добавление комплексного антиоксиданта на основе силимарина потенцирует положительный эффект модификации образа жизни при НАЖБП (Sorrentino G., 2015). Исследовалось влияние силимарина на течение вирусного гепатита С, к сожалению, на репликацию вируса влияния не обнаружено, хотя подчеркиваются высокая безопасность и отсутствие значимых побочных эффектов (Yang Z., 2014). Достаточно хорошо изучено положительное влияние силимарина на течение алкогольной болезни печени, в том числе и при циррозе класса А (Vargas-Mendoza N., 2014). Многообещающими являются предварительные результаты исследований по превентивному эффекту силимарина в развитии гепатоцеллюлярной карциномы (Mastron J.K., 2015). Это особенно актуально из-за прогнозируемого роста данной формы рака именно при НАСГ (Oda K., 2015). Перспективно применение силимарина при отравлении бледной поганкой, хотя в настоящее время данные о его эффективности основываются на обобщении единичных случаев. Тем не менее отсутствие других действенных методов лечения таких отравлений открывает широкие возможности для продолжения этих исследований (Gores K.M., 2014).
В настоящее время в нашей стране из препаратов силимарина широко применяется Карсил форте производства «Софарма АО». Его неоспоримым преимуществом является высокая дозировка силимарина — 90 мг в капсуле, что в четыре раза больше, чем в обычных таблетках. Как уже упоминалось выше, во всех исследованиях положительный клинический результат продемонстрировали именно высокие дозы силимарина. Капсулы позволили увеличить биодоступность препарата. К тому же по сравнению с низкодозированными аналогами стоимость курсового лечения Карсилом форте оказывается ниже. Положительным моментом является отсутствие желчегонного воздействия и усугубления холестатического синдрома, возможного при использовании других гепатопротекторов.
Таким образом, неалкогольная жировая болезнь печени в последние годы по темпам роста своей распространенности выходит на первое место среди заболеваний печени. По прогнозам к 2030 году она обгонит вирусные и токсические поражения этого органа. Для лечения НАЖБП используют модификацию образа жизни, коррекцию нарушений углеводного и липидного обменов, а также антиоксиданты. Среди гепатопротекторов с антиоксидантными свойствами в нашей стране чаще всего применяют препараты силимарина. Карсил форте — высокодозированный силимарин, позволяющий получить клинический эффект за более низкую цену.