Журнал «Почки» 1 (11) 2015
Вернуться к номеру
Применение нифуратела в терапии инфекций мочевой системы у гинекологических больных
Авторы: Иванова М.Д., Домбровский Я.А. — НМУ им. А.А. Богомольца; Городская клиническая больница № 18
Рубрики: Нефрология
Разделы: Справочник специалиста
Версия для печати
Статья опубликована на с. 68-71
Инфекции мочевой системы (ИМС) — группа инфекционно-воспалительных заболеваний, характеризующихся поражением органов, основной функцией которых является экскреция мочи.
По локализации следует выделять уретрит, цистит, пиелонефрит и уросепсис (EAU, 2014), однако изолированные поражения встречаются не всегда, нередко наблюдается их комбинация, в особенности у женщин и лиц мужского пола в пожилом возрасте. В связи с этим целесообразно рассматривать инфекции как воспаления мочеполового аппарата (ИМПА) или трактовать их как осложненные ИМС.
ИМПА составляют самую многочисленную группу как среди госпитальных инфекций (40 %) [1], так и среди всех инфекционных заболеваний человека, уступая в эпидемический период лишь заболеваниям бронхолегочной системы. Особенно это актуально для гинекологических больных, а в условиях гинекологического стационара риск возникновения вторичных ИМС возрастает на порядок.
У женщин ИМПА встречаются практически в два раза чаще, чем у мужчин [2]. На протяжении жизни у половины всех женщин наблюдается по меньшей мере один случай ИМПА [3, 4]. В детском возрасте ИМПА у лиц женского пола доминируют в сравнении с мальчиками возраста 1–18 лет [5].
Наиболее часто возбудителями ИМПА являются: грамотрицательная флора, в особенности Escherichia coli (75–90 %), другие возбудители, как правило, вызывают осложненное течение заболевания. Простейшие, такие как Trichomonas vaginalis, внутриклеточные возбудители (уреаплазма, микоплазма, хламидия) часто сопровождают ИМПА у сексуально активных людей, имеющих полигамные отношения. Грамположительные бактерии (Staphylococcus saprophyticus), грибы, вирусы вызывают ИМПА достаточно редко. Рецидивирующие ИМС, в особенности цистит у женщин, в большинстве случаев возникают в комбинации с генитальными инфекциями и зачастую являются осложнением последних.
Клинически ИМС проявляются в виде уретрального синдрома, характеризующегося частыми болезненными мочеиспусканиями, императивными позывами к мочеиспусканию в случаях цистита и уретрита. Общеклинические симптомы в виде фебрильной температуры тела, явлений общей интоксикации, болей в пояснице, характерных изменений в периферической крови при одновременном воспалительном седименте мочи и бактериурии наблюдаются при инфекции верхних мочевыводящих путей — пиелонефрите.
Обязательным и единственным эффективным компонентом в ведении пациентов с ИМПА является назначение антимикробной терапии. Исключение может составлять уретральный синдром при отсутствии инфекций, передающихся половым путем. На сегодняшний день вопрос выбора адекватного препарата весьма актуален, в связи с тем что препараты, традиционно использовавшиеся для лечения ИМС, — уроантисептики, такие как триметоприм/сульфаметоксазол (ко-тримоксазол), нитрофурантоин, фурагин, становятся все менее эффективными в связи с постоянно возрастающей резистентностью к ним микроорганизмов. Все чаще практикующим специалистам приходится назначать дополнительные или альтернативные антимикробные препараты.
Об этом свидетельствуют результаты многих масштабных исследований.
По данным одного из них, проведенного в США, 10–20 % выделяемых из мочи штаммов Escherichia coli являются резистентными к триметоприму/сульфаметоксазолу и около 2 % из них также резистентны к нитрофурантоину.
Другое исследование показывает постепенный рост резистентности Escherichia coli к препаратам первой линии, а именно к комбинации триметоприма с сульфаметоксазолом, а также нитрофурантоину, в США в период с 1995 по 2001 г. [7].
Международное исследование ECO.SENS, в ходе которого были изучены данные 4734 женщин в возрасте от 18 до 65 лет, собранные в 252 лечебных учреждениях 16 стран Европы и Канады, приводит данные о 15% резистентности к триметоприму и 14% — к комбинации триметоприм/сульфаметоксазол [8].
В странах Африки также проводились подобные исследования, из которых особого внимания заслуживает испытание, проведенное в одной из национальных больниц Танзании. Согласно его результатам резистентность к нитрофурантоину и ко-тримоксазолу была самой высокой среди всех тестируемых препаратов и составляла 18,7 и 38,5 % [9].
Помимо постоянно возрастающей резистентности к вышеуказанным препаратам, с их приемом связано возникновение немалого количества неблагоприятных побочных эффектов.
Применение нитрофурантоина нередко связано с развитием бронхолегочных поражений, таких как бронхоспазм, лобарная инфильтрация, плевральная экссудация, развитие пневмонита и фиброза легких. Также нитрофурантоин не рекомендуется назначать при пиелонефрите, так как он не создает необходимых концентраций в ткани почек. В 2014 г. Европейская ассоциация урологов в руководстве по лечению ИМС обратила внимание на «последние предупреждения государственных органов по ограничению долгосрочного профилактического применения нитрофурантоина по причине редких, но тяжелых легочных и печеночных побочных эффектов».
Для ко-тримоксазола характерно возможное развитие депрессии, периферических нейропатий, бронхоспазма, гастрита, холестаза, гепатита, гепатонекроза, угнетения всех ростков кроветворения, гематурии, токсической нефропатии, асептического менингита, а также множества тяжелых аллергических реакций, в том числе токсического эпидермального некролиза (синдром Лайелла) и синдрома Стивенса — Джонсона. Европейская ассоциация урологов (2014) констатирует, что «рост резистентности к E.coli во всем мире к триметоприму ставит под сомнение применение триметоприма с сульфаниламидом или без него как эффективного профилактического средства» при ИМС.
Проблема выбора адекватной медикаментозной терапии ИМПА в последние годы приобрела огромный масштаб.
Применение препаратов из группы фторхинолонов также не является абсолютным выходом из ситуации. Резистентность микроорганизмов к ним развивается гораздо быстрее, и на сегодняшний день фторхинолоны малоэффективны, особенно в случае осложненных поражений. Их использование рекомендовано только при популяционной резистентности менее 10 % (EAU, 2014). Более того, «ввиду нежелательных экологических эффектов пероральные фторхинолоны и цефалоспорины больше не рекомендуется для рутинной практики, за исключением особых клинических ситуаций» (EAU, 2014). В упомянутых рекомендациях говорится: «В соответствии с доступными данными по чувствительности в Европе, фосфомицин трометамол 3 г разовая доза, пивмециллинам 400 мг два раза в течение 3 дней и нитрофурантоин макрокристаллы 100 мг два раза в течение 5 дней считаются препаратами первого выбора во многих странах, если они доступны (уровень доказательности 1a, GR: А). Оральные цефалоспорины в общем не так эффективны в качестве краткосрочной терапии и не рекомендуются для эмпирической терапии из-за экологических побочных действий, но могут быть использованы в отдельных случаях». Фактически из рекомендованных Европейской ассоциацией урологов препаратов в Украине доступен лишь фосфомицин, однако нишей его применения в основном является использование у беременных ввиду безопасности и низкой эффективности в рутинной практике. Среди традиционно применяемых в нашей стране остается фурамаг, доказательная база которого доступна только в исследовании «ДАРМИС».
Вместе с тем, учитывая упомянутую высокую частоту сочетания с инфекциями половой системы или дебютное начало уретрального синдрома и цистита у женщин именно с половых отношений, незаслуженно мало внимания уделяется хорошо известному у гинекологов оригинальному европейскому нитрофурану — нифурателу, обладающему широким противомикробным действием на грамположительную и грамотрицательную флору, грибы и простейшие. Его использование в гинекологической практике уже много лет является достаточно успешным, не сопровождается ростом резистентных случаев в терапии, но пока этот препарат мало применяется при наличии воспалительных явлений со стороны мочевой системы.
Нифурател, синтезированный научно-исследовательской лабораторией «Polichem», Италия, — оригинальный европейский нитрофурановый препарат, отличительной особенностью которого является наличие в его химической формуле тиоэфирной группы (SCH3), благодаря которой существенно расширяется спектр противомикробного и противопротозойного действия нифуратела и не вырабатывается устойчивость к нему (рис. 1).
/69/69.jpg)
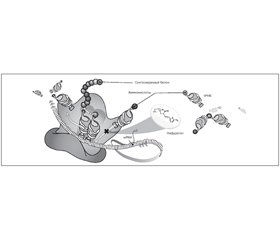
Нифурател блокирует ряд энзимных цепочек и ингибирует синтез белка в рибосомах на самых ранних этапах трансляции (в отличие от других антибактериальных средств, действующих на белковый синтез). Это препятствует появлению устойчивых штаммов микроорганизмов и развитию перекрестной резистентности (рис. 2).
Важной особенностью препарата Макмирор является то, что он практически полностью элиминируется почками, не затрагивая при этом дезинтоксикационные резервы печени.
Кроме того, очень важной особенностью является способность нифуратела угнетать рост патогенной флоры (E.сoli с измененной ферментативной активностью, грибы рода Candida) в кишечнике, при этом наблюдается рост бифидо-и лактобактерий (рис. 3).
Результаты множества исследований и опыт практического применения позволяют рассматривать нифурател в качестве оптимальной альтернативы широко известным антимикробным лекарственным средствам.
Ранее данный препарат широко применялся для лечения урогенитальных инфекций, однако сейчас его начинают активно использовать в терапии ИМПА в связи с широким спектром активности, отсутствием резистентности к нему основных уропатогенов и относительной безопасностью.
Нифурател обладает антибактериальной, антипротозойной и противогрибковой активностью, высокой эффективностью в отношении грамотрицательных и грамположительных бактерий, в том числе мультирезистентных.
При оценке антимикробной активности нифуратела стоит упомянуть об исследовании, целью которого было определение степени активности пяти представителей нитрофуранов на 201 штамме различных микроорганизмов. Согласно результатам этого исследования нифурател обладает намного большей антимикробной активностью по сравнению с нитрофурантоином [10].
Многие исследования показывают высокую эффективность применения нифуратела в лечении грибковых ИМПА, вызванных Candida. При этом большинство исследователей отмечают низкий уровень его минимальной подавляющей концентрации (МПК) [11].
Проанализировав гораздо более ранние исследования, можно заметить, что изначально нифурател использовался для лечения ИМПА так же широко, как и другие антимикробные препараты, и часто более успешно.
Примером может служить исследование, в котором участвовали 120 пациентов (включая 53 беременные женщины) со значительной бактериурией. Пациенты прошли семидневный рандомизированный курс антимикробной терапии антибиотиками пенициллинового ряда и нифурателом. При приеме пенициллиновых антибиотиков, которые считаются наименее токсичной группой антибиотиков, неблагоприятные побочные эффекты наблюдались у 30–40 % пациентов, в то время как в группе принимавших нифурател данный показатель составлял 15 %. При этом существенной разницы в антимикробной активности препаратов отмечено не было [12].
Как с эмпирической точки зрения, благодаря многолетнему использованию в практике, так и с точки зрения доказательной медицины нифурател является одним из самых эффективных антимикробных средств терапии инфекций половых путей, которые часто осложняются ИМС, и при этом не причиняет вреда естественной микрофлоре.
Нифурател уже давно зарекомендовал себя как эффективное лекарственное средство для лечения вагинальной инфекции. Особенно наглядно это проявляется при лечении вагинитов смешанной этиологии, вызываемых как минимум двумя из трех возбудителей (грибы, бактерии и Trichomonas vaginalis) и составляющих треть всех вагинальных инфекций.
Об этом свидетельствует заключение экспертной группы представителей Польского гинекологического сообщества по применению комбинированного препарата нифуратела с нистатином Макмирор Комплекс 500, наиболее часто используемого средства, в связи с тем что нифурател значительно усиливает противогрибковые свойства нистатина и определяет возможность его использования у беременных.
Антитрихомонадный эффект нифуратела не уступает эффекту метронидазола. Помимо высокой эффективности в лечении кандидозов, нифурател также проявляет высокую активность в отношении хламидий и микоплазмы, что повышает его привлекательность в терапии цистита смешанной этиологии, т.е. сочетания грамположительной и грамотрицательной флоры и трихомонадной/микоплазменной инфекции.
Согласно заключению указанной экспертной группы нифурател является препаратом выбора при лечении смешанных вагинальных инфекций, а также предпочтительным при антимикробной терапии у беременных женщин [13].
К схожим выводам пришли авторы следующего исследования. В нем принимали участие 52 женщины в возрасте от 20 до 54 лет, у 26 из которых был диагностирован вагинальный кандидоз, у 19 выделена Gardnerella vaginalis, в одном случае возбудитель был представлен Trichomonas vaginalis, у 6 женщин наблюдалась инфекция смешанной этиологии. Во всех группах для лечения применялся Макмирор Комплекс.
По результатам исследования авторы заключили, что комбинация нифуратела и нистатина является высокоэффективной для лечения вагинальных инфекций различной этиологии и оптимальным выбором в качестве их медикаментозной терапии [14].
Следует заметить, что в большинстве стран мира нифурател никогда не покидал своего места в комплексном лечении ИМП, лишь в последние десятилетия он уступал первенство нитрофурантоину и ко-тримоксазолу, как и представителям фторхинолонов и пенициллиновых антибиотиков. Однако в связи с тенденцией к усилению резистентности микроорганизмов к последним, а также с множеством неблагоприятных эффектов их применения все больше медицинских организаций и практикующих специалистов, в особенности гинекологического профиля, начинают отдавать предпочтение препаратам нифуратела для лечения ИМС.
На фармацевтическом рынке нифурател представлен препаратом Макмирор в таблетированной форме для перорального применения, а также Макмирор Комплекс (в комбинации с нистатином) в форме вагинальных капсул и вагинального крема.
1. Stamm W.E. Scientific and clinical challenges in the management of urinary tract infections // Am. J. Med. — 113 (1A). — 1S–4S.
2. Schappert S.M. Ambulatory care visits to physician offices, hospital outpatient departments, and emergency departments: United States, 1997 // Vital Health Stat. — 1999. — 13, 143. — 1–39.
3. Foxman B., Barlow R., d’Arcy H. et al. Urinary tract infection: estimated incidence and associated costs // Ann. Epidemiol. — 2000. — 10. — 509–515.
4. Kunin C.M. Urinary tract infections in females // Clin. Infect. Dis. — 1994. — 18. — 1–12.
5. Winberg J., Bergstron T., Jacobsson B. Morbidity, age and sex distribution: recurrences and renal scarring in symptomatic urinary tract infection in childhood // Kidney Int. Suppl. — 1975. — 3 (suppl.). — S101–S106.
6. Karlowsky J.A.1, Thornsberry C., Jones M.E., Sahm D.F. Susceptibility of antimicrobial-resistant urinary Escherichia coli isolates to fluoroquinolones and nitrofurantoin. — 2003 Jan 15. — 36 (2). — 183–7.
7. Karlowsky J.A., Kelly L.J., Thornsberry C., Jones M.E., Sahm D.F. Trends in antimicrobial resistance among urinary tract infection isolates of Escherichia coli from female outpatients in the United States. — 2002 Aug. — 46 (8). — 2540–5.
8. Kahlmeter G. Prevalence and antimicrobial susceptibility of pathogens in uncomplicated cystitis in Europe. The ECO.SENS study. — 2003 Oct 22. — Suppl. 2. — 49–52.
9. Sabrina J. Moyo, Said Aboud, Mabula Kasubi, Samuel Y. Maselle. Bacterial isolates and drug susceptibility patterns of urinary tract infection among pregnant women at Muhimbili National Hospital in Tanzania // Tanzania Journal of Health Research. — 2010 Oct. — Vol. 12, № 4. — 233–236.
10. Hamilton–Miller J.M., Brumfitt W. Comparative in vitro activity of five nitrofurans. — 1978. — 24 (3). — 161–5.
11. Grineberg R.N., Leakey A. Treatment of candidal urinary tract infection with nifuratel // Br. Med. J. — 1976 Oct 16. — 2 (6041). — 908–10.
12. Davies B.I., Mummery R.V., Brumfitt W. Ampicillin, carbenicillin indanyl ester, and nifuratel in the treatment of urinary infection in domiciliary practice // Br. J. Urol. — 1975 Jun. — 47 (3). — 335–41.
13. Polish Gynecological Society Expert Group. Statement of the Polish Gynecological Society Expert Group on the use of Macmiror Complex 500 Ginekol. Pol. — 2012 Dec. — 83 (12). — 956–9.
14. Zlatkov V., Karag'ozov. The treatment of vaginal infections with Macmiror and Macmiror Complex // Akush. Ginekol. (Sofiia). — 1998. — 37 (2). — 57–9.
15. Tynan A.P., Macis F.R., Ward-McQuaid J.N. Nifuratel in urinary infections // Br. J. Urol. — 1969 Jun. — 41 (3). — 271–9.
16. Nickel J.K. Management of urinary tract infections: historical perspective and current strategies: part 2 — modern management // J. Urol. — 2005. — 173. — 27–32.
17. Korte W. Therapy of urogenital infections of the woman with nifuratel // Ther. Umsch. — 1968 Dec. — 25 (12). — 690–5.
18. Scholes D., Hooton T.M., Roberts D.L. et al. Risk factors for recurrent urinary tract infection in young women // J. Infect. Dis. — 2000. — 182. — 1177–1182.
19. Nickel J.K. Management of urinary tract infections: historical perspective and current strategies: part 2 — modern management // J. Urol. — 2005. — 173. — 27–32.
20. Gonzalez C.M., Schaeffer A.J. Treatment of urinary tract infection: what’s old, what’s new, and what works // World J. Urol. — 1999. — 17. — 372–382.
21. Іванов Д.Д., Корж О.М. Нефрологія в практиці сімейного лікаря: Навчально-методичний посібник. — 2-ге вид. — Донецьк: Видавець Заславський О.Ю., 2012. — 178–215 с.

/70/70.jpg)