Международный эндокринологический журнал 3 (67) 2015
Вернуться к номеру
Фібринолітична активність крові у хворих на цукровий діабет 2-го типу в поєднанні з гіпотиреозом
Авторы: Юзвенко Т.Ю. - Український науково-практичний центр ендокринної хірургії, трансплантації ендокринних органів і тканин МОЗ України, м. Київ
Рубрики: Эндокринология
Разделы: Клинические исследования
Версия для печати
Метою роботи було дослідження рівня інгібітору активатора плазміногену 1-го типу (ІАП-1) в сироватці крові у хворих на цукровий діабет (ЦД) у поєднанні з гіпотиреозом. Під спостереженням перебували 62 хворі на ЦД 2-го типу, з цього числа у 32 був первинний гіпотиреоз. Контрольну групу сформували 20 осіб без порушень вуглеводного обміну й патології щитоподібної залози. У хворих на ЦД 2-го типу виявлені порушення в системі фібринолізу у вигляді підвищення показника ІАП-1, рівень якого має залежність від індексу маси тіла, окружності талії, рівня глікованого гемоглобіну, показників інсулінорезистентності, ліпідного спектра крові, а також наявності мікроальбумінурії. Наявність гіпотиреозу чинить додатковий негативний вплив на показники вуглеводного, ліпідного метаболізму й рівень ІАП-1 у хворих на ЦД 2-го типу.
Целью работы было исследование уровня ингибитора активатора плазминогена 1-го типа (ИАП-1) в сыворотке крови у больных сахарным диабетом (СД) в сочетании с первичным гипотиреозом. Под наблюдением находилось 62 больных СД 2-го типа, из этого числа у 32 был первичный гипотиреоз. Контрольную группу сформировали 20 лиц без нарушений углеводного обмена и патологии щитовидной железы. У больных СД 2-го типа выявлены нарушения в системе фибринолиза в виде повышения показателя ИАП-1, уровень которого зависит от индекса массы тела, окружности талии, уровня гликированного гемоглобина, показателей инсулинорезистентности, липидного спектра крови, а также наличия микроальбуминурии. Наличие гипотиреоза оказывает дополнительное отрицательное влияние на показатели углеводного, липидного метаболизма и уровень ИАП-1 у больных СД 2-го типа.
The objective of the research was to study the level of plasminogen activator inhibitor type 1 (PAI-1) in the blood serum of patients with type 2 diabetes mellitus (DM) in combination with hypothyroidism. We have observed 62 patients with type 2 DM, 32 of them had primary hypothyroidism. Control group consisted of 20 persons without carbohydrate metabolism disorders and thyroid pathology. In patients with type 2 DM, we have detected violations in the fibrinolytic system as an increase of PAI-1, whose level depends on the body mass index, waist circumference, level of glycated haemoglobin, indexes of insulin resistance, blood lipid spectrum, as well as on the presence of microalbuminuria. The presence of hypothyroidism has an additional negative impact on the parameters of carbohydrate, lipid metabolism and PAI-1 level in patients with type 2 DM.
цукровий діабет 2-го типу, гіпотиреоз, фібринолітична активність крові.
сахарный диабет 2-го типа, гипотиреоз, фибринолитическая активность крови.
type 2 diabetes mellitus, hypothyroidism, blood fibrinolytic activity.
Статья опубликована на с. 39-42
Вступ
Цукровий діабет (ЦД) належить до протромботичних станів, пов’язаних з високим ризиком серцево-судинних захворювань. Особливе значення надається вивченню фібринолітичної активності крові, зниження якої відіграє значну роль у розвитку атеросклерозу та ішемічної хвороби серця [1]. У процесі фібринолізу перетворення плазміногену на плазмін, необхідний для лізису фібрину, активується тканинним активатором плазміногену та урокіназою. За фізіологічних умов дія активаторів плазміногену, що сприяють фібринолізу, пригнічує інгібітор активатора плазміногену 1-го типу (ІАП-1), унаслідок чого знижується синтез плазміну з плазміногену. Це призводить до уповільнення швидкості розщеплювання фібрину, зниження фібринолізу, збільшення вмісту фібриногену та сприяє агрегації тромбоцитів, тому ІАП-1 розглядається як ключовий компонент системи фібринолізу [2].
ІАП-1 (білок, що складається з 379 амінокислотних залишків, з молекулярною масою 48 kDa) утворюється в ендотеліальних клітинах, гепатоцитах, адипоцитах, моноцитах, фібробластах і в неактивній формі може вивільнятися з тромбоцитів. Підвищення його концентрації на сьогодні розглядається як показник зниженого фібринолізу, а також як біохімічний маркер ендотеліальної дисфункції [3].
У літературі описані чинники, що впливають на підвищення рівня ІАП-1 у хворих на ЦД. Так, встановлений прямий зв’язок плазмового рівня ІАП-1 з гіперінсулінемією та інсулінорезистентністю (ІР), рівнем глікемії в осіб із ЦД і порушеною толерантністю до глюкози. Доведений вплив тригліцеридів (ТГ) на ген-активатор ІАП-1 [4]. Дослідження in vitro показали, що інсулін і ТГ підвищують синтез і секрецію ІАП-1 у клітинах печінки. В інших дослідженнях рівень ІАП-1 вірогідно корелював з індексом маси тіла (ІМТ), окружністю талії (ОТ), рівнем артеріального тиску (АТ), умістом в сироватці крові фібриногену, С-реактивного білка, холестерину ліпопротеїнів дуже низької щільності. Окремі автори розглядають високий рівень ІАП-1 як один з параметрів метаболічного синдрому [5].
Адипоцити є одним з основних джерел ІАП-1, а вісцеральна жирова тканина продукує його більше, ніж підшкірний жир. У хворих з мікроальбумінурією (МАУ) концентрація ІАП-1 корелює з рівнем альбуміну сечі, що вказує на ураження клітин ендотелію [6]. Встановлено зниження рівня ІАП-1 у хворих на ЦД 2-го типу при нормалізації рівня АТ, маси тіла, глікемії, гіперінсулінемії та ІР, що досягалося дотриманням гіпокалорійної дієти, фізичного режиму, застосуванням метформіну, тіазолідиндіонів, статинів [7].
Поряд з ЦД захворювання щитоподібної залози (ЩЗ) мають високу поширеність і тенденцію до збільшення захворюваності. Так, поширеність маніфестного гіпотиреозу, за даними різних епідеміологічних досліджень, становить від 0,2 до 4 %, субклінічного гіпотиреозу — до 7–9,5 % [8, 11]. Частота гіпотиреозу у хворих на ЦД значно вища, ніж у загальній популяції, і становить, за даними різних авторів, від 6,9 до 31,4 % [9, 14]. Відомо, що наявність супутнього гіпотиреозу погіршує показники ліпідного спектра, сприяючи прогресуванню судинних ускладнень ЦД [10].
Вплив тиреоїдних гормонів на вуглеводний обмін неоднозначний. З одного боку, вони стимулюють глюконеогенез у печінці шляхом прямого впливу на транскрипцію генів і непрямого — центральним механізмом через симпатичні волокна, що іннервують гепатоцити. З іншого боку, вони стимулюють інсулінозалежний транспорт глюкози в м’язову й жирову тканину, регулюючи експресію генів, що впливають на транспорт глюкози. У скелетних м’язах індукція транспортера ГЛЮТ-4 призводить до збільшення транспорту глюкози в м’язи. У дослідженнях з використанням еуглікемічного гіперінсулінемічного клемпу й розрахунком індексу ІР HOMA показано зниження утилізації глюкози в м’язовій і жировій тканині при дефіциті тиреоїдних гормонів, обумовленому інсулінорезистентністю [12].
У літературі трапляються повідомлення про порушення в системі фібринолізу у хворих на гіпотиреоз, однак дані мають суперечливий характер. Так, виявлені гіперкоагуляція й порушення фібринолітичної активності крові з підвищенням рівня ІАП-1, фібриногену, фактора VII у пацієнтів з маніфестним і субклінічним гіпотиреозом з подальшим вірогідним зниженням концентрації ІАП-1 і фактора VII на тлі терапії левотироксином [13]. Враховуючи літературні дані й результати власних спостережень, що свідчать про наявність інсулінорезистентності, гіпертригліцеридемії, абдомінального ожиріння в пацієнтів з ЦД 2-го типу і гіпотиреозом, логічно припустити підвищення продукції і активності ІАП-1 у цій групі хворих.
Тому метою роботи було дослідження рівня інгібітору активатора плазміногену 1-го типу в сироватці крові у хворих на ЦД у поєднанні з гіпотиреозом.
Матеріали і методи
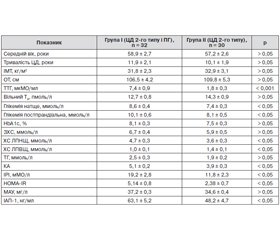
Під спостереженням перебували 62 хворі на ЦД 2-го типу (середній вік 58,2 ± 2,9 року, тривалість ЦД 11,2 ± 1,9 року). З цього числа 32 хворі мали первинний гіпотиреоз (тривалість гіпотиреозу — 7,9 ± 0,8 року). Контрольну групу сформували 20 осіб без порушень вуглеводного обміну й патології ЩЗ (середній вік 46,8 ± 3,7 року).
Функціональний стан ЩЗ оцінювали за допомогою визначення базальних концентрацій тиреотропного гормону (ТТГ) і вільної фракції тироксину (вТ4) у сироватці крові імуноферментним методом за допомогою реактивів фірми DRG (Німеччина) на автоматичному аналізаторі iEMS Reader MF фірми ThermoLabsystems (Фінляндія). Нормальні значення ТТГ відповідали 0,23–4,0 мкМО/мл, вТ4 — 10,2–23,2 пмоль/л.
Проведено дослідження вуглеводного обміну (глікемія натще й постпрандіальна, глікований гемоглобін — НbА1с), ліпідного обміну — загальний холестерин (ЗХС), холестерин ліпопротеїнів низької щільності (ХС ЛПНЩ), холестерин ліпопротеїнів високої щільності (ХС ЛПВЩ), тригліцериди з розрахунком коефіцієнта атерогенності (КА). Рівень імунореактивного інсуліну (ІРІ) визначали імуноферментним методом, індекс інсулінорезистентності розраховували за формулою HOMA-IR. Для визначення загальної концентрації ІАП-1 використовували набір Antigen PAI-1 ELISA, референсні значення показника — 7,0–43,0 нг/мл.
Статистична обробка отриманих результатів проводилася з використанням пакету статистичних програм Excel 2013 і Statistica 6.0. Визначали середнє арифметичне, похибку середнього арифметичного (m), коефіцієнт кореляції r розраховували методом квадратів Спірмена.
Результати та їх обговорення
В обстежених хворих на ЦД 2-го типу встановлена лінійна середня пряма кореляційна залежність рівня ІАП-1 від ІМТ (r = 0,64), ОТ (r = 0,57), НbА1с (r = 0,62), HOMA-IR (r = 0,64), від параметрів ліпідного спектра — ХС ЛПНЩ (r = 0,57), сильна пряма залежність — від рівня ТГ (r = 0,84). Також виявлена пряма кореляція концентрації ІАП-1 з рівнем МАУ (r = 0,49), що вказує в даному випадку на дисфункцію й ураження клітин ендотелію.
Хворі на ЦД 2-го типу були розподілені на дві групи: перша група (n = 32) — ЦД 2-го типу в поєднанні з первинним гіпотиреозом (ПГ), друга група (n = 30) — ЦД 2-го типу без патології ЩЗ. Групи були порівнянні за віком, тривалістю ЦД, показниками ІМТ, ОТ (табл. 1).
При оцінці вуглеводного обміну показники глюкози крові натще, постпрандіальної глікемії та НbА1с були вищими в пацієнтів першої групи, що, згідно з даними літератури, можна пояснити наявністю в них інсулінорезистентності. Виявлено вірогідне підвищення рівня ІРІ у хворих першої групи порівняно з другою групою (19,2 ± 2,8 мМО/л і 11,8 ± 2,3 мМО/л; р < 0,05), а також індексу HOMA-IR (5,14 ± 0,80 і 2,38 ± 0,70 відповідно; р < 0,05).
При міжгруповому порівнянні показників ліпідного спектра в пацієнтів першої групи виявлено вірогідне підвищення ХС ЛПНЩ, КА, зниження ХС ЛПВЩ порівняно з другою групою, а також тенденція до підвищення ЗХС і ТГ (табл. 1).
Показник ІАП-1 у пацієнтів обох аналізованих груп значно перевищив референсні значення (7,0–43,0 нг/мл) і рівень у контрольній групі (12,2 ± 1,3 нг/мл).
При цьому в першій групі відзначається вірогідно більш високий рівень ІАП-1 (63,1 ± 5,2) порівняно з другою групою (48,2 ± 4,7), р < 0,05, що не суперечить літературним даним і може вказувати на більш виражені порушення в системі фібринолізу у хворих на ЦД 2-го типу в поєднанні з первинним гіпотиреозом.
Встановлена сильна пряма кореляційна залежність показників ліпідного спектра: ЗХС (r = 0,76), ТГ (r = 0,86) і середня — ХС ЛПНЩ (r = 0,63), КА (r = 0,54) від рівня ТТГ у групі хворих на ЦД 2-го типу в поєднанні з гіпотиреозом. При оцінці рівня ІАП-1 не було виявлено кореляційної залежності цього показника від рівня ТТГ, однак у підгрупі пацієнтів з ТТГ понад 7,0 мкМО/мл концентрація ІАП-1 була вірогідно вищою, ніж у хворих з ТТГ менше 4,0 мкМО/мл на тлі терапії левотироксином, — 69,7 ± 8,9 нг/мл і 23,7 ± 8,7 нг/мл відповідно (р < 0,01).
Висновки
У хворих на ЦД 2-го типу виявлені порушення в системі фібринолізу у вигляді підвищення показника інгібітору активатора плазміногену 1-го типу (ІАП-1), рівень якого має залежність від ІМТ, окружності талії, параметрів глікованого гемоглобіну, інсулінорезистентності (HOMA-IR), показників ліпідного спектр (тригліцеридів і ХС ЛПНЩ), а також МАУ.
Наявність гіпотиреозу чинить додатковий негативний вплив на показники вуглеводного, ліпідного метаболізму й рівень ІАП-1 у хворих на ЦД 2-го типу.
1. Gray S., Di Marco E., Okabe J. et al. NADPH oxidase 1 plays a key role in diabetes mellitus-accelerated atherosclerosis // Circulation. — 2013. — Vol. 127 (18). — P. 1888–1902. doi: 10.1161/CIRCULATIONAHA.112.132159. Epub 2013 Apr 5.
2. Северина А.С., Шестакова М.В. Нарушение системы гемостаза у больных сахарным диабетом // Сахарный диабет. — 2004. — № 1. — С. 62–67.
3. Liang Z., Jiang W., Ouyang M., Yang K. PAI-1 4G/5G polymorphism and coronary artery disease risk: a meta-analysis // Int. J. Clin. Exp. Med. — 2015. — Vol. 8 (2). — P. 2097–2107.
4. Morange P.E., Lijnen H.R., Alessi M.C. et al. Influence of PAI-1 on adipose tissue growth and metabolic parameters in a murine model of diet–induced obesity // Arterioscler. Thromb. Vasc. Biol. — 2000. — Vol. 20 (4). — P. 1150–1154.
5. Исакова Д.Н. Предикторы неблагоприятного прогноза у больных с высоким сердечно-сосудистым риском. Результаты проспективного наблюдения: Автореф. дис… канд. мед. наук. — Тюмень, 2014. — 25 с.
6. Yu Y., Suo L., Yu H. et al. Insulin resistance and endothelial dysfunction in type 2 diabetes patients with or without microalbuminuria // Diabetes research and clinical practice. — 2004. — Vol. 65. — P. 95–104.
7. Берстнева С.В., Урясьев О.М., Дубинина И.И. Нарушение системы фибринолиза у больных сахарным диабетом в сочетании с гипотиреозом // Земский врач. — 2015. — № 1 (25). — С. 49–53.
8. Canaris G.J., Manowitz N.R., Mayor G., RidgWay E.C. The Colorado thyroid disease prevalence study // Arch. Intern. Med. — 2000. — Vol. 160. — P. 526–534.
9. Perros P., McCrimmon R.J., Shaw G. et al. Frequency of thyroid dysfunction in diabetic patients: Value of annual screening // Diabetic Medicine. — 1995. — Vol. 12 (7). — P. 622–627.
10. Мітченко О.І., Руденко А.В., Романов В.Ю. та ін. Атеросклероз вінцевих артерій у пацієнтів з цукровим діабетом та гіпотиреозом // Український кардіологічний журнал. — 2013. — № 5. — С. 71–79.
11. Паньків В.І., Гаврилюк В.М., Непорадна Л.Д. та ін. Взаємозв’язки між структурно-функціональними порушеннями щитоподібної залози і компонентами метаболічного синдрому // Міжнародний ендокринологічний журнал. — 2011. — № 6 (38). — С. 39–43.
12. Брента Г. Сахарный диабет и щитовидная железа / Под ред. В.В. Фадеева // Thyroid International. — 2011. — № 3. — P. 3–11.
13. Canturc Z., Cetinarslan B., Tarcun I. et al. Hemostatic system as a risk factor for cardiovascular disease in woman with subclinical hypothyroidism // Thyroid. — 2003. — Vol. 13. — P. 971–977.
14. Maratou E., Hadjidakis D.J., Kollias A. et al. Studies of insulin resistance in patients with clinical and subclinical hypothyroidism // European Journal of Endocrinology. — 2009. — Vol. 160, № 5. — P. 785–790.

/41/41.jpg)