Международный эндокринологический журнал 3 (67) 2015
Вернуться к номеру
Віддалені результати хірургічного лікування доброякісної вогнищевої патології щитоподібної залози
Авторы: Таращенко Ю.М., Болгов М.Ю. — ДУ «Інститут ендокринології та обміну речовин ім. В.П. Комісаренка НАМН України»; Іванова О.М., Герасименко В.Б., Бойко З.Н. — Національний науковий центр радіаційної медицини НАМН України, м. Київ
Рубрики: Эндокринология
Разделы: Клинические исследования
Версия для печати
Проведено аналіз віддалених результатів органозберігаючих операцій на щитоподібній залозі з приводу доброякісної вогнищевої патології. Виявлені закономірності виникнення рецидивів залежно від обсягу операції, морфологічного типу вузлів, їх множинності. Також вивчений вплив радіаційного опромінення, отриманого в 1986 р. внаслідок аварії на ЧАЕС, на розвиток рецидивів доброякісної вогнищевої патології щитоподібної залози.
Проведен анализ отдаленных результатов органосохраняющих операций на щитовидной железе по поводу доброкачественной очаговой патологии. Выявлены закономерности возникновения рецидивов в зависимости от объема операции, морфологического типа узлов, их множественности. Также изучено влияние радиационного облучения, полученного в 1986 г. в результате аварии на ЧАЭС, на развитие рецидивов доброкачественной очаговой патологии щитовидной железы.
The analysis of long-term results of conservative surgeries on the thyroid gland for benign focal lesions has been carried out. The authors identified patterns of recurrences, depending on the extent of operation, the morphological type of nodules, their multiplicity. Also, we have studied the influence of radiation received in 1986 as a result of Chernobyl NPP accident on the development of recurrent benign focal thyroid lesions.
рецидиви доброякісної вогнищевої патології щитоподібної залози, органозберігаючі операції, радіаційне опромінення.
рецидивы доброкачественной очаговой патологии щитовидной железы, органосохраняющие операции, радиационное облучение.
recurrent benign focal thyroid lesions, conservative surgery, radiation exposure.
Статья опубликована на с. 133-139
Виникнення післяопераційного (п/о) рецидивного зоба є одним із незадовільних результатів хірургічного лікування вузлового та багатовузлового зоба. Але ця проблема залишається актуальною з огляду на високу кількість первинних хірургічних втручань на щитоподібній залозі (ЩЗ) при стійкій тенденції до збільшення захворюваності на вузлові форми зоба [1–3]. Статистичні показники рецидивного зоба перебувають у широких діапазонах (від 3 до 70 %), у тому числі внаслідок різного трактування сутності рецидиву [4, 5].
Хірургічне лікування рецидивного зоба — більш складне завдання, ніж терапія первинного захворювання. За даними літератури, найбільша кількість таких післяопераційних ускладнень, як ушкодження поворотного гортанного нерва та післяопераційний гіпопаратиреоз, відзначаються саме при виконанні повторних операцій на ЩЗ, що обумовлене рубцевими змінами, атиповим розташуванням рецидивних вузлів, анатомо-топографічними змінами в ділянці операції [6–8].
Окрім того, в Україні проблема вогнищевих утворень (ВУ) ЩЗ набула особливої значущості після аварії в 1986 р. на ЧАЕС. Звісно, що в першу чергу це стосується різкого підвищення захворюваності на радіаційно-індуковані високодиференційовані карциноми ЩЗ. Робіт, присвячених вивченню впливу наслідків аварії на ЧАЕС на стан доброякісної вогнищевої патології ЩЗ, значно менше, але вони вказують на збільшення кількості хворих на вузловий зоб та хронічний автоімунний тиреоїдит серед мешканців забруднених територій [9–12]. Робіт, присвячених вивченню радіаційного впливу на рецидиви доброякісних вогнищевих утворень ЩЗ, у доступній літературі не знайдено.
Метою нашого дослідження було вивчити віддалені результати хірургічного лікування доброякісної вогнищевої патології ЩЗ у пацієнтів, оперованих у клініці ДУ «Інститут ендокринології та обміну речовин ім. В.П. Комісаренка», які мають 10-річний період спостереження.
Матеріали і методи
Матеріалом дослідження стали дані амбулаторних карт та історій хвороби пацієнтів, які перенесли органозберігаючі операції (ОЗО) на ЩЗ і мали 10-річний період післяопераційного спостереження. Цей термін обрано як такий, що найбільше відповідає саме аналізу віддалених результатів. Під періодом спостереження розуміли термін від дати оперативного лікування до дати останнього післяопераційного ультразвукового дослідження (УЗД). Всі пацієнти були розділені на дві групи: з рецидивним та безрецидивним перебігом післяопераційного періоду. Під рецидивом розуміли будь-яке окремо описане в протоколі УЗД-утворення в залишковій тканині ЩЗ розміром 5 мм у діаметрі та більше.
Всі пацієнти групи були оперовані в хірургічному відділі клініки ДУ «Інститут ендокринології та обміну речовин ім. В.П. Комісаренка» в період із 1980 по 2004 рік. Надалі проводився детальний аналіз характеристик первинного вузла (вузлів), із приводу якого було виконано оперативне втручання, а саме: максимального розміру вузла; кількості вузлів та їх розташування в ЩЗ (солітарний вузол, багатовузлове двобічне чи багатовузлове одностороннє ураження); обсягу проведеного оперативного втручання та основного морфологічного типу вузлів — аденома, вузловий та багатовузловий зоб, хронічний тиреоїдит.
З метою оцінки впливу радіаційного опромінення внаслідок аварії на ЧАЕС на розвиток рецидивів вузлоутворення проводився аналіз отриманих доз опромінення ЩЗ пацієнтів групи, які були народжені до 1986 р. і мешкали на території Київської, Житомирської, Чернігівської областей та міста Києва, оскільки саме ця територія найбільше постраждала внаслідок аварії на ЧАЕС. Дозові навантаження розраховувались у Національному науковому центрі радіаційної медицини НАМН України. Розрахункові моделі включали результати прямих вимірювань активності радіойоду у ЩЗ, що проводились на радіоактивно-забруднених територіях у 1986 р. Доза опромінення ЩЗ пацієнта також визначалась з урахуванням особливостей радіаційно-гігієнічної ситуації, що спостерігалася в населеному пункті, де він проживав у травні-червні 1986 р., характеру індивідуальної поведінки, біокінетичних параметрів організму людини залежно від її віку та статі [11, 12]. Залежно від величини розрахованої дози всі особи, які спостерігались, були розподілені на 8 груп за інтервалами доз. До першої групи входили пацієнти з дозами < 5 мГр, представники останньої групи мали дози в інтервалі 1–2 Гр. Аналіз результатів наведено нижче.
Результати дослідження
Всього пацієнтів, які перенесли ОЗО на ЩЗ і які мали 10-річний період післяопераційного спостереження, виявилось 522. У 294 із них було виявлено ті чи інші додаткові утворення в залишковій тканині ЩЗ, що становить 56,3 %, у 228 пацієнтів зафіксовано безрецидивний перебіг післяопераційного періоду, що становило 43,7 %. У табл. 1 наведена характеристика груп пацієнтів залежно від розмірів первинних вогнищевих утворень ЩЗ, з приводу яких проводилось оперативне втручання.
Основна кількість первинних вузлів, що підлягали оперативному лікуванню, мала розміри від 20 мм та більше, при цьому показник рецидивів в групах принципово не відрізняється і перебуває в межах від 53,2 до 60 %. Як видно з табл. 1, зі збільшенням розмірів вузлів зберігається рівновага в групах. Вірогідної різниці між групами розмірів первинних вузлів не виявлено.
Серед загальної кількості пацієнтів незалежно від перебігу післяопераційного періоду найбільше було хворих з солітарними вузлами ЩЗ, що становило 62 % від усіх обстежених. Односторонні множинні вузли виявлені в 10,4 % пацієнтів, двосторонні множинні — у 27,6 %. Такий розподіл виник унаслідок того, що переважній більшості пацієнтів із багатовузловим ураженням ЩЗ виконувалась тиреоїдектомія і такі пацієнти в наше дослідження не входили.
На рис. 1 наведений розподіл пацієнтів залежно від кількості вузлів та їх розташування з урахуванням перебігу післяопераційного періоду.
Як видно з рис. 1, більше ніж половина пацієнтів обох груп оперовані з приводу солітарного вузла ЩЗ. При порівнянні між групами відзначається вірогідно частіше двобічне ураження множинними вузлами у пацієнтів із рецидивним перебігом порівняно з пацієнтами без рецидивного зоба (р < 0,05).
У табл. 2 наведений загальний розподіл пацієнтів залежно від проведеної операції на ЩЗ та наявності рецидиву. Всі виконані резекційні втручання були розподілені на чотири групи залежно від повного чи неповного видалення ураженої частки ЩЗ та проведення резекції контралатеральної частки.
Як видно з табл. 2, резекційні втручання на обох частках ЩЗ частіше виконувались пацієнтам із рецидивним перебігом післяопераційного періоду, хоча дана різниця не є вірогідною порівняно з іншими операціями.
У табл. 3 та 4 наведений розподіл виконаних операцій залежно від множинності, сторони ураження вузлами та виникнення рецидивів у післяопераційному періоді.
Як видно з табл. 3, резекція однієї частки ЩЗ при односторонньому багатовузловому ураженні найчастіше призводила до розвитку рецидиву вузлоутворення в післяопераційному періоді (70 %). Найменша кількість рецидивів виникла при виконанні гемітиреоїдектомії з резекцією контралатеральної частки — 46,6 %.
При солітарному вузловому ураженні ЩЗ вірогідної різниці у виникненні рецидиву залежно від обсягу операції не відзначено. Радикальніші за обсягом втручання — резекція обох часток та гемітиреоїдектомія з резекцією контралатеральної частки рідше призводили до розвитку рецидивів (40,9 та 45,2 % відповідно) на відміну від більш ОЗО.
При аналізі групи пацієнтів із двобічними множинними вузлами відзначено, що проводились два типи ОЗО, а саме гемітиреоїдектомія з резекцією іншої частки та резекція обох часток ЩЗ. В обох випадках відсоток рецидивів був високим — 64,3 та 67,9 % відповідно. Ці дані свідчать про те, що навіть наближені за обсягом до тиреоїдектомії операції в переважній більшості випадків призводять до розвитку рецидивів.
Визначення типу морфології первинних вузлів ЩЗ, з приводу яких проводилось оперативне лікування, проводилось за патогістологічним висновком. Було виділено чотири основні морфологічні типи: 1) фолікулярні аденоми; 2) вузловий зоб; 3) багатовузловий аденоматозний та багатовузловий колоїдний зоб; 4) хронічний тиреоїдит. Окрім того, за наявності ознак хронічного тиреоїдиту в позавузловій тканині додатково вказувався фон хронічного тиреоїдиту. У табл. 5 наведений розподіл пацієнтів залежно від морфології первинного вузла.
Як видно з табл. 5, основними морфологічними типами первинних вузлів були аденома та багатовузловий зоб. Вірогідно частіше рецидиви розвиваються в пацієнтів, яким виконані органозберігаючі операції з приводу багатовузлового зоба, порівняно з оперованими з фолікулярними аденомами (p < 0,05).
Вплив змін у позавузловій тканині ЩЗ у вигляді хронічного тиреоїдиту на перебіг післяопераційного періоду вивчався за наявністю в патогістологічному висновку вказівки на наявність фону тиреоїдиту. Загалом такі зміни в позавузловій тканині у пацієнтів із рецидивним перебігом відзначені у 34 випадках, що становило 11,6 %, а в пацієнтів із безрецидивним перебігом виявилися у 40 випадках, що становило 17,5 %. Дана різниця між групами не є вірогідною, але наближається до неї. Якщо ж враховувати зміни в позавузловій тканині за типом тиреоїдиту разом із тиреоїдитом як типом морфології первинного вузла, то в групі пацієнтів без рецидивів виявлено 46 таких випадків (20,2 %), а в групі пацієнтів із рецидивами — 36 випадків (12,4 %). Тобто частота виявлення морфологічних змін за типом тиреоїдиту є вірогідно нижчою (p < 0,05) у групі пацієнтів із рецидивним перебігом післяопераційного періоду.
Також проведено аналіз наявності патологічних змін у залишковій тканині ЩЗ за даними протоколів післяопераційних УЗД. Даний аналіз початково проводився автоматизовано, шляхом пошуку в текстових полях ключових фраз «Дополнительные образования в железе не определяются. Ткань железы изоэхогенна. Эхоструктура однородна». Наявність таких виразів свідчить про наявність ультразвукового варіанта нормальної тканини ЩЗ у пацієнта. Таких пацієнтів було 21 (7,1 %) особа в групі з рецидивами та 36 (15,8 %) осіб у групі без рецидивів. Ця різниця є також вірогідною (p < 0,01) і свідчить про більш частий варіант норми залишкової тканини ЩЗ у пацієнтів без рецидивів. Зазначений результат є підтвердженням неправильного вибору обсягу операції в сторону збереження патологічно зміненої тканини ЩЗ.
При виявленні рецидивних вузлів у залишковій тканині ЩЗ через певний проміжок післяопераційного періоду постає питання виникнення рецидиву на стороні первинного ураження чи на протилежній і, відповідно, умовний розподіл на «справжній» та «несправжній» рецидиви. Тому всі рецидивні вузли були розподілені на три групи:
1) на стороні ураження, тобто рецидивні вузли виникли в тій же частці, у якій був хоча б один первинний вузол і яка не була повністю видалена;
2) на протилежній стороні, тобто вузли виникли в тій частці, що на момент первинної операції була визнана хірургами інтактною за даними УЗД та інтраопераційної ревізії;
3) на двох сторонах, тобто рецидивні вузли виникли як на стороні вузлового ураження, так і на стороні інтактної частки.
У групи пацієнтів із рецидивами «на протилежній стороні» та «на двох сторонах» потрапили лише хворі з односторонніми первинними вузлами — солітарними або множинними. Всі випадки рецидивів у пацієнтів із двобічними вузлами вважалися «на стороні ураження» незалежно від локалізації домінуючого вузла за його наявності. У табл. 6 наведений розподіл пацієнтів залежно від типу вузлового ураження ЩЗ та локалізації рецидивних вузлів. У табл. 6 наведені лише пацієнти з рецидивами.
Як видно з табл. 6, рецидиви на стороні первинного ураження виникли у 86 пацієнтів і становили 29,2 % від усіх пацієнтів із рецидивами. Даний показник може свідчити про недіагностовані зміни в залишковій тканині ЩЗ або про нерадикальність оперативного лікування, оскільки основну частину з них (80,2 %) становили хворі, у яких були первинні двобічні множинні вузли. Серед пацієнтів із солітарними первинними вузлами основна частина рецидивів (85,6 % від усіх солітарних вузлів) виникла в протилежній частці ЩЗ.
Розміри рецидивних вузлів визначались за протоколами післяопераційних УЗД шляхом фіксації максимального розміру рецидивних вузлів. У більшої частини пацієнтів (73,1 %) розміри рецидивних вузлів були в межах від 5 до 19 мм. У 17,3 % пацієнтів розміри рецидивних вузлів були від 20 до 29 мм. Клінічно значущі рецидивні вузли, тобто з розмірами понад 30 мм, виявилися у 28 пацієнтів, що становило 8,5 % від усіх пацієнтів із рецидивними вузлами. Також було проведено аналіз результатів хірургічного лікування пацієнтів із повторним вузлоутворенням у ЩЗ. Так, повторно прооперовано в клініці ДУ «Інститут ендокринології та обміну речовин ім. В.П. Комісаренка» 16 пацієнтів, що становило 5,4 % від усіх пацієнтів із рецидивами. Повторні операції виконувались у різні строки: від одного до 15 років після первинної операції. У період від одного до чотирьох років повторно прооперовано 6 пацієнтів. У табл. 7 наведений розподіл пацієнтів залежно від морфологічних типів первинних та рецидивних вогнищевих утворень.
Як видно з табл. 7, найчастіше повторно були оперовані пацієнти з багатовузловим зобом за типом морфології первинних вузлів. Нове захворювання тиреоїдного залишку виникло майже в половини пацієнтів (7 осіб).
Аналіз взаємозв’язку виникнення повторного вузлоутворення в ЩЗ від отриманої дози опромінення проводився за даними пацієнтів, для яких були розраховані дози (мГр) за місцем проживання. Загальна кількість пацієнтів становила 739 чоловік, із них 465 чоловік із групи з безрецидивним перебігом післяопераційного періоду і 274 — з рецидивами, що становить 37 %. Слід відзначити, що в цю групу увійшли пацієнти з різними, часто значно меншими, строками післяопераційного спостереження, тому відсоток рецидивів значно нижчий, ніж у попередній групі (522 особи) (37 та 56,3 % відповідно).
Проведено вивчення строків виявлення рецидивів (274 пацієнти) залежно від величини отриманої дози опромінення шляхом проведення аналізу терміну виникнення рецидивних вузлів у роках. Всі пацієнти розподілені на дві групи: до 20 мГр (дозові групи 1, 2) та понад 20 мГр (дозові групи 3–8). Результати наведені на рис. 2.
Як видно з рис. 2, у пацієнтів, у яких дозове навантаження було понад 20 мГр, відзначалося більш швидке виникнення рецидивних вузлів порівняно з пацієнтами, які отримали менше дозове навантаження. Дана різниця є вірогідною при порівнянні перших трьох років після оперативного втручання та наступних трьох років (p < 0,01). Ці дані можуть свідчити про негативний вплив опромінення на перебіг доброякісної вогнищевої патології ЩЗ.
Враховуючи наявність у цій групі пацієнтів із різними і часто значно меншими періодами спостереження (ніж 10 років) для подальшого аналізу були відібрані ті пацієнти, які мали 10-річний період спостереження. Загальна кількість таких пацієнтів становила 200 чоловік, із них у 118 пацієнтів спостерігалося повторне виникнення ВУ, що становило 58 %. Даний показник майже збігається з показником кількості рецидивів попередньої групи (58 та 56,3 % відповідно), що підтверджує важливість тривалого (10 років та більше) періоду спостереження.
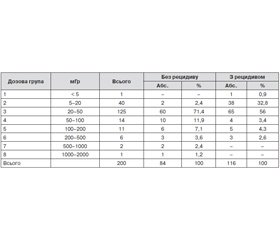
У табл. 8 наведений загальний розподіл пацієнтів по групах.
Слід відзначити, що найбільша кількість пацієнтів у групі з рецидивами отримала дозове навантаження відповідно до другої та третьої дозової групи, а в групі без рецидивів — третьої та четвертої дозової групи. На рис. 3 наведений розподіл пацієнтів залежно від отриманої дози опромінення та факту виникнення рецидиву в післяопераційному періоді на підставі 10-річного спостереження.
Враховуючи малу кількість пацієнтів, які мають тривалий період спостереження й отримали дозу опромінення ЩЗ внаслідок аварії на ЧАЕС, для наведення результатів дозові групи були об’єднані. При аналізі відзначалося вірогідно частіше (p < 0,05) виявлення рецидиву вузлоутворення серед пацієнтів із навантаженням опромінення в межах дозової групи 2 порівняно з загальною кількістю рецидивів. Однак встановити чітку залежність виникнення рецидиву від величини отриманої дози радіації не можна, враховуючи невеликі розміри вибірки.
Висновки
1. Високий відсоток повторного вузлоутворення в залишковій тканині ЩЗ (56,3 %) через 10 років після операції свідчить про актуальність і нерозв’язані питання цієї проблеми.
2. При двобічному вогнищевому ураженні виконання резекційних втручань на ЩЗ часто призводить до розвитку рецидивів.
3. При односторонньому багатовузловому ураженні оптимальним обсягом операції є гемітиреоїдектомія та резекція контралатеральної частки ЩЗ.
4. Операцією вибору при солітарному вузлі ЩЗ може бути резекція частки ЩЗ без підвищення ризику розвитку рецидиву у віддаленому післяопераційному періоді.
5. Наявність змін у позавузловій тканині ЩЗ при УЗД має негативне прогностичне значення щодо розвитку повторного вузлоутворення в ЩЗ.
6. За нашими даними, у пацієнтів, які отримали дозове навантаження опромінення 20 мГр і більше внаслідок аварії на ЧАЕС в 1986 р., розвиток повторного вузлоутворення в ЩЗ відбувається швидше порівняно з іншими пацієнтами.
1. Павловський І.М. Післяопераційний рецидивний зоб: шляхи попередження і лікування / І.М. Павловський // Львівський медичний часопис. — 2010. — Т. 16, № 4. — С. 108–111.
2. Кравченко В.І. Динаміка захворюваності на патологію щитоподібної залози в Україні / В.І. Кравченко, С.В. Постол // Международный эндокринологический журнал. — 2011. — № 3 (35). — С. 26–31.
3. Довідник основних показників діяльності ендокринологічної служби України за 2012 рік // Ендокринологія. — 2013. — Т. 18, № 1, додаток 1.
4. Аристархов В.Г., Данилов Н.В. О преимуществе органосберегающих операций на щитовидной железе у пожилых пациентов // Сучасні медичні технології. — 2013. — № 3. — С. 8–11.
5. Акинчев А.Л. Послеоперационный рецидивный зоб / А.Л. Акинчев, А.Ф. Романчишен. // Вестник хирургии. — 2005. — № 5. — С. 43–47.
6. Бондаренко В.О. Проблемы рецидивного зоба в эндокринной хирургии [электронный ресурс] / В.О. Бондаренко // Эндокринная хирургия. — 2008. — № 1.
7. Бутирський О.Г. Хірургічне лікування рецидивного зоба у хворих похилого та старечого віку / О. Бутирський, І. Говорунов, С. Астапенко [та ін.] // Практ. медицина. — 2010. — Т. 16, № 4. — С. 8–13.
8. Promberger R., Ott J., Kober F. et al. Normal parathyroid hormone levels do not exclude permanent hypoparathyroidism after thyroidectomy // Thyroid. — 2011 Feb. — 21(2). — 145–50.
9. Орішко Я.А. Клініко-експериментальне дослідження впливу малих доз радіації на щитовидну залозу в ендемічній зоні Прикарпаття / Я.А. Орішко: Автореф. дис… канд. мед. наук. — К., 2002.
10. Черников Р.А. Узловой зоб (эпидемиология, методы выявления, диагностическая тактика) / Р.А. Черников, С.Л. Воробьев, И.В. Слепцов [и др.] // Клиническая и экспериментальная тиреоидология. — 2013. — Т. 9, № 2. — С. 29–35.
11. Likhtarov I. Reconstruction of individual thyroid doses to the Ukrainian subjects enrolled in the Chernobyl tissue bank / G. Thomas, L. Kovgan, S. Masiuk et al // Radiat. Prot. Dosimetry. — 2013. — 156(4). — P. 407–423.
12. Likhtarov I. Post-Chornobyl thyroid cancers in Ukraine. Report 1. Estimation of thyroid doses / I. Likhtarov, L. Kovgan, S. Vavilov et al. // Radiation Research. — 2005. — V. 163. — P. 125–136.

/134/134.jpg)
/135/135.jpg)
/136/136.jpg)
/137/137.jpg)
/138/138.jpg)