Газета «Новости медицины и фармации» 8 (539) 2015
Вернуться к номеру
Подходы к фармакотерапии внебольничной пневмонии. Обзор современных рекомендаций
Авторы: Максимов М.Л., Каннер Е.В. - Первый Московский государственный медицинский университет им. И.М. Сеченова, ФБУН «Центральный научно-исследовательский институт эпидемиологии» Роспотребнадзора, г. Москва, Россия
Разделы: Справочник специалиста
Версия для печати
Статья опубликована на с. 12-14 (Мир)
Внебольничная пневмония (ВП) относится к наиболее частым заболеваниям у человека и является одной из ведущих причин смерти от инфекционных болезней. ВП — острое заболевание, возникающее во внебольничных условиях и характеризующееся очаговым поражением респираторных отделов легких с внутриальвеолярной экссудацией. Выявляется при объективном и рентгенологическом обследовании. Протекает с выраженными в различной степени симптомами инфекции нижних отделов дыхательных путей (лихорадка, кашель, выделение мокроты (возможно, гнойной), боль в грудной клетке, одышка) [1–3].
Этиологическая структура ВП может различаться в зависимости от возраста больных, тяжести течения заболевания, наличия сопутствующей патологии. Наиболее частым возбудителем ВП является пневмококк Streptococcus (S.) pneumoniae (30–50 % случаев заболевания), который может вызывать как нетяжелые, так и тяжелые пневмонии с высокой летальностью. На долю так называемых атипичных микроорганизмов в сумме приходится от 8 до 30 % случаев заболевания: Chlamydophila (С.) pneumoniae, Mycoplasma pneumoniae, Legionella pneumophila (для них характерно тяжелое течение заболевания с высокой летальностью). Атипичные возбудители чаще встречаются у пациентов молодого и среднего возраста, вызывают нетяжелое течение заболевания, возможны вспышки инфекции в организованных коллективах (воинские подразделения, школы). К редким (3–5 %) возбудителям ВП относятся: Haemophilus (Н.) influenzae (обычно у курильщиков и/или на фоне хронического бронхита), Staphylococcus (S.) aureus (у пациентов пожилого возраста, после перенесенного гриппа), Klebsiella pneumoniae, еще реже — другие энтеробактерии. В очень редких случаях ВП могут вызывать Pseudomonas aeruginosa (у больных муковисцидозом, при наличии бронхоэктазов), Escherichia coli (у пациентов пожилого возраста, с факторами риска: сахарным диабетом (СД), декомпенсацией хронической сердечной недостаточности (ХСН) и др.). Нередко у взрослых пациентов, переносящих ВП, выявляется смешанная или коинфекция [3–6].
Тяжесть пневмонии может быть различной и во многом определяется характером возбудителя. Наиболее тяжелое течение (с высокой частотой развития –осложнений и летальных исходов) отмечается у больных с пневмонией, вызванной Enterobacteriaceae, Pseudomonas aeruginosa, Acinetobacter spp., метициллинрезистентными штаммами S.aureus. С другой стороны, тяжесть течения зависит от своевременного начала антибактериальной терапии (АБТ). По данным клинических исследований, раннее назначение антибактериальных лекарственных средств (ЛС) является наиболее важным фактором, уменьшающим смертность больных. Наконец, более тяжелое течение пневмонии наблюдается у больных с тяжелыми сопутствующими заболеваниями: СД, тяжелой ХСН, почечной и печеночной недостаточностью, а также у лиц, злоупотребляющих алкоголем и наркотиками. Смертность от пневмонии у больных старше 75 лет в 10–15 раз выше, чем в целом в популяции [1–3].
Помимо неспецифических изменений в крови (нейтрофильный лейко–цитоз со сдвигом влево, повышение скорости оседания эритроцитов, уровня С–реактивного белка, гиперглобулинемия), для пневмонии характерно изменение кислотно–щелочного состояния и газового состава крови. Основным рентгенологическим признаком пневмонии является обнаружение свежих очагово–инфильтративных изменений в легких. При появлении очагов деструкции участки инфильтрации становятся неоднородными, с участками просветления. Заподозрить у больного пневмонию можно на основании клиники и данных объективного осмотра, однако диагноз подтверждается только при наличии рентгенологических изменений. Диагноз ВП может быть установлен только на основании клинической картины заболевания и данных физического обследования без проведения рентгенологического исследования. Однако рентгенография грудной клетки целесообразна в плане оценки тяжести заболевания и решения вопроса о госпитализации [1, 2, 6, 10, 11].
Для определения этиологии пневмонии используют бактериологическое исследование крови и клинического материала, полученного из дыхательных путей (мокрота, транстрахеальный аспират, жидкость, полученная при бронхоальвеолярном лаваже). Чаще всего лечение пневмонии остается эмпирическим, так как от начала лечения до получения данных из лаборатории проходит 2–3 суток, кроме того, примерно в 50 % случаев выявить возбудитель не удается. На практике нередко доля выявленных возбудителей не превышает 20–25 %. Таким образом, в реальных условиях АБТ практически всегда является эмпирической, по крайней мере в первые дни болезни. Важно начинать АБТ в течение первых 4–6 ч с момента госпитализации пациентов, с подбором оптимального режима терапии у различных групп больных [1, 2, 6, 10].
При амбулаторном лечении и терапии нетяжелых форм заболевания следует отдавать предпочтение таблетированным антибактериальным ЛС, больные с тяжелым течением пневмонии должны получать антибиотики внутривенно (в/в). При улучшении состояния возможен переход с в/в формы ЛС на таблетированную (так называемая ступенчатая терапия). К диагностическому минимуму относятся рентгенография органов грудной клетки в 2 проекциях и общий анализ крови [1–3, 6].
Для рационального выбора антибиотика принципиальное значение имеет знание этиологии инфекций, особенно респираторных, что позволяет в определенных ситуациях исключить необоснованное назначение антимикробных препаратов (АМП). При некоторых инфекциях возможны как бактериальная, так и вирусная этиология — назначение антибиотика в этих ситуациях должно быть тщательно обоснованным и может быть оправданным при высоком риске осложнений или плохом прогнозе заболевания. Основные принципы рационального применения АМП в амбулаторной практике [4, 5]:
1. АМП следует назначать только при наличии обоснованных показаний — документированной или предполагаемой бактериальной инфекции (кроме ограниченного числа случаев антибиотико–профилактики).
2. Выбор оптимального режима АБТ следует осуществлять с учетом фармакокинетики и фармакодинамики антибиотика, что подразумевает назначение адекватного антибиотика в адекватной дозе при планируемой адекватной длительности терапии.
3. При выборе АМП необходимо знать региональную ситуацию с антибиотикорезистентностью наиболее актуальных возбудителей и учитывать наличие у пациента риска инфицирования данными устойчивыми возбудителями.
4. Избегать назначения АМП низкого качества и с недоказанной эффективностью.
5. Избегать необоснованного профилактического назначения антибактериальных, антифунгальных и противовирусных средств.
6. Оценку эффективности АБТ следует проводить в интервале 48–72 ч после начала лечения.
7. Необходимо объяснять пациентам вред несоблюдения предписанного режима АБТ и опасность самолечения антибиотиками.
8. Способствовать соблюдению пациентами предписанного режима применения АМП (препарат, суточная доза, кратность приема, длительность применения).
9. Использовать в практической работе возможности микробиологической лаборатории и активно внедрять экспресс–методы этиологической диагностики инфекций.
10. Использовать в качестве руководства практические рекомендации экспертов, основанные на доказательной медицине [4, 5, 10, 11].
При лечении пациентов с ВП следует дифференцированно подходить к выбору АМП с учетом возраста, тяжести состояния, наличия сопутствующих заболеваний, места нахождения пациента (дома, в общей палате стационара, в отделении реанимации и интенсивной терапии (ОРИТ)), предшествующей АБТ, применения глюкокортикоидов и др.
В случае нетяжелого течения ВП, при возрасте больного до 50 лет, без выраженных нарушений иммунитета и без сопутствующих заболеваний лечение следует проводить амбулаторно. При отсутствии в анамнезе приема АМП более 3 мес. препаратом выбора следует считать β–лактамный аминопенициллин — амоксициллин внутрь 0,5 г 3 р/сут или 1,0 г 2 р/сут. Препаратами альтернативы при аллергии на βлактамы являются современные макролиды: кларитромицин внутрь 0,5 г 2 р/сут, азитромицин внутрь 0,5 г 1 р/сут или джозамицин внутрь 1,0 г 2 р/сут. Длительность терапии — 7 дней, для азитромицина — 3 дня. Альтернативной терапией (препаратами резерва) служат ингибиторозащищенный β–лактам амоксициллин/клавулановая кислота (внутрь 0,625 г 3 р/сут или 1,0 г 2 р/сут) и респираторные фторхинолоны (лево–флоксацин 0,5 г 1 р/сут, моксифлоксацин 0,4 г 1 р/сут, гемифлоксацин 0,32 г 1 р/сут). При инфекции H.influenzae по–казаны цефалоспорины III поколения (цефотаксим, цефтриаксон). Высокой эффективностью в отношении S.pneumoniae (в том числе пенициллинорезистентного) обладают ванкомицин и линезолид [3–9].
В случае нетяжелого течения ВП у пациентов с факторами риска появления антибиотикорезистентных пневмококков или грамотрицательной микрофлоры (возраст 65 лет и старше, сердечно–сосудистые или бронхолегочные заболевания, терапия АМП в течение предшествующих 3 мес. и др.) основными возбудителями являются S.pneumoniae, H.influenzae, C.pneumoniae, S.аureus и Enterobacteriaceae. Препаратом выбора стоит считать ингибиторозащищенный амоксициллин/клавулановую кислоту внутрь 0,625 г 3 р/сут или 1,0 г 2 р/сут (или амоксициллин/сульбактам). При неэффективности стартовой терапии препаратами первой линии к лечению следует добавить макролид (джозамицин внутрь 1,0 г 2 р/сут, азитромицин внутрь 0,5 г 1 р/сут, кларитромицин внутрь 0,5 г 2 р/сут). Альтернативной терапией является монотерапия фторхинолоном III–IV поколения (левофлоксацин внутрь 0,5 г 1 р/сут, моксифлоксацин внутрь 0,4 г 1 р/сут) или цефуроксима аксетил внутрь 0,5 г 2 р/сут. В рекомендациях отмечено, что распространенную в некоторых регионах практику широкого использования аминогликозидов (гентамицин и др.), цефазолина и ципрофлоксацина при лечении ВП следует признать ошибочной, так как они не активны в отношении ключевых возбудителей ВП [3–9].
Общая продолжительность лечения, как правило, составляет 7–10 дней (отменяется препарат через несколько дней после нормализации температуры тела), однако при наличии микоплазменной или легионеллезной пневмонии продолжительность лечения составляет 2–3 нед. Более длительного лечения требуют больные, у которых развились осложнения пневмонии. Помимо антибактериальных ЛС, при лечении пневмонии применяют инфузионную терапию (восполнение дефицита жидкости) и симптоматические средства (нестероидные противовоспалительные препараты, муколитики и др.) [1, 2].
Оценку эффективности лечения следует проводить через 48 ч после его начала. При этом снижение температуры тела и уменьшение выраженности симптомов заболевания позволяют считать лечение эффективным. Спустя 10–14 сут. от начала лечения следует оценить эффективность терапии по данным рентгенологического исследования (уменьшение инфильтрации или восстановление прозрачности легочных полей). Дополнительно оценить эффективность лечения можно, опираясь на результаты повторного бактериологического исследования, динамику лабораторных показателей [1–3, 6].
Согласно практическим рекомендациям по диагностике, лечению и профилактике ВП у взрослых (2010), госпитализация при подтвержденном диагнозе ВП показана при наличии как минимум одного из следующих признаков:
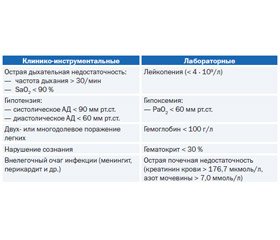
1. Данные физического обследования: частота дыхания > 30/мин; диастолическое артериальное давление (АД) < 60 мм рт.ст.; систолическое АД < 90 мм рт.ст.; частота сердечных сокращений > 125/мин; температура тела < 35,5 °С или > 39,9 °С; нарушение сознания.
2. Лабораторные и рентгенологические данные: количество лейкоцитов периферической крови < 4,0 ⋅ 109/л или > 20,0 ⋅ 109/л; SaO2 < 92 % (по данным пульсоксиметрии), РаО2 < 60 мм рт.ст. и/или РаСО2 > 50 мм рт.ст. при дыхании комнатным воздухом; креатинин сыворотки крови > 176,7 мкмоль/л или азот мочевины > 7,0 ммоль/л (азот мочевины == мочевина, ммоль/л / 2,14); пневмоническая инфильтрация, локализующаяся более чем в одной доле; наличие полости (полостей) распада; плевральный выпот; быстрое прогрессирование очагово–инфильтративных изменений в легких (увеличение размеров инфильтрации > 50 % в течение ближайших 2 сут.); гематокрит < 30 % или гемоглобин < 90 г/л; внелегочные очаги инфекции (менингит, септический артрит и др.); сепсис или полиорганная недостаточность, проявляющаяся метаболическим ацидозом (pH < 7,35), коагулопатией.
3. Невозможность адекватного ухода и выполнения всех врачебных предписаний в домашних условиях [6].
При тяжелой ВП (табл. 1) (выраженная дыхательная недостаточность и/или присутствуют признаки тяжелого сепсиса и др.) целесообразно начинать терапию с парентеральных антибиотиков, показана госпитализация в терапевтическое отделение или ОРИТ, также крайне важным является проведение быстрой оценки тяжести состояния пациента, требующего неотложной терапии [6].
Рекомендуемыми препаратами в случае лечения тяжелой ВП следует считать в/в цефалоспорины III поколения, ингибиторозащищенные пенициллины (амоксициллин/клавулановая кислота) или карбапенемы без антисинегнойной активности (эртапенем) в комбинации с макролидами для в/в введения (эритромицин, кларитромицин, спирамицин, азитромицин). При наличии факторов риска Pseudomonas аeruginosa–инфекции (бронхоэктазы, прием системных глюкокортикоидов, терапия антибиотиками широкого спектра действия более 7 дней в течение последнего месяца, истощение) препаратами выбора являются цефтазидим, цефепим, цефоперазон/сульбактам, тикарциллин/клавулановая кислота, пиперациллин/тазобактам, карбапенемы (меропенем, имипенем), ципрофлоксацин. Все вышеуказанные препараты можно применять в монотерапии или комбинации с аминогликозидами II–III поколения. При подозрении на аспирацию целесообразно использовать амоксициллин/клавулановую кислоту, цефоперазон/сульбактам, тикарциллин/клавулановую кислоту, пиперациллин/тазобактам, карбапенемы (меропенем, имипенем). Назначение антибиотиков должно быть неотложным; отсрочка в их назначении на 4 ч и более существенно ухудшает прогноз [6, 7].
Впервые опубликовано
в «Русском медицинском журнале»,
2015, № 4
1. Кукес В.Г. Клиническая фармакология и фармакотерапия: учебник / Под ред. В.Г. Кукеса, А.К. Стародубцева. — 3–е изд., испр. — М.: ГЭОТАР–Медиа, 2012. — 832 с.
2. Клиническая фармакология: национальное руководство / Под ред. Ю.Б. Белоусова, В.Г. Кукеса и др. — М.: ГЭОТАР–Медиа, 2014. — 976 с.
3. Практическое руководство по антиинфекционной химиотерапии / Под ред. Л.С. Страчунского, Ю.Б. Белоусова, С.Н. Козлова. — НИИАХ СГМА, 2007.
4. Стратегия и тактика рационального применения антимикробных средств в амбулаторной практике: Российские практические рекомендации / Под ред. С.В. Яковлева, С.В. Сидоренко, В.В. Рафальского, Т.В. Спичак. — М.: Престо, 2014. — 121 с.
5. Рекомендации по выбору антибиотиков у взрослых для лечения наиболее актуальных инфекций верхних и нижних дыхательных путей в амбулаторной практике с позиций минимальной достаточности (соотношения польза/вред) / Под ред. С.В. Яковлева, С.В. Сидоренко, В.В. Рафальского, Т.В. Спичак. — М.: Престо, 2014. — 12 с.
6. Внебольничная пневмония у взрослых: практические рекомендации по диагностике, лечению и профилактике: Пособие для врачей, 3–е изд. / А.Г. Чучалин, А.И. Синопальников, Р.С. Козлов и др. — М., 2010.
7. Данные сайта http://www.antibiotic.ru.
8. Антибактериальные препараты в клинической практике: руководство / Под ред. С.Н. Козлова, Р.С. Козлова. — М.: ГЭОТАР–Медиа, 2009. — 232 с.
9. Справочник по антимикробной терапии. Вып. 2 / Под ред. Р.С. Козлова, А.В. Дехнича. — Смоленск: МАКМАХ, 2010. — 416 с.
10. Дворецкий Л.И., Александрова М.А. Клинические рекомендации по диагностике и лечению внебольничной пневмонии // РМЖ. — 2010. — № 9. — С. 522.
11. Mandell L.A., Wunderink R.G., Anzue–to A., Bartlett J.G., Campbell G.D. et al. IDSA/ATS Guidelines for CAP in adults // Clinical Infectious Diseases. — 2007. — Vol. 44(Suppl. 2). — Р. 27–72.

/14_m/14_m.jpg)