Газета «Новости медицины и фармации» 8 (539) 2015
Вернуться к номеру
Клинические аспекты использования и дозозависимые эффекты ибупрофена в педиатрии
Авторы: Марушко Ю.В., Горянская М.Г., Марушко Е.Ю. - Национальный медицинский университет имени А.А. Богомольца, г. Киев
Разделы: Клинические исследования
Версия для печати
Статья опубликована на с. 6-8 (Укр.)
Жаропонижающая терапия является одним из наиболее часто используемых видов лечения в практике участкового врача-педиатра или врача общей практики. Исследователи указывают, что повышение температуры и болевой синдром у детей являются наиболее частыми причинами обращения родителей в медицинские учреждения первого уровня. И хотя основные принципы применения анальгетиков и антипиретиков известны каждому врачу без исключения, в каждом конкретном случае необходимо принимать решение о том, какой препарат и в какой дозировке необходим для лечения конкретного ребенка.
ВОЗ рекомендует использование двух препаратов для симптоматического лечения лихорадки и боли у детей — ибупрофена и парацетамола [18]. По данным литературы, ибупрофен превосходит парацетамол по силе и быстроте наступления жаропонижающего и анальгетического эффекта [7, 8], кроме того, ибупрофен действует длительно — до 8 часов [10], что снижает частоту приема препарата и улучшает комплайенс пациентов и их родителей.
При использовании ибупрофена и парацетамола опасные для жизни побочные эффекты (гастроинтестинальные осложнения, синдром Рейе и острая почечная недостаточность) отмечаются крайне редко, и риск их возникновения при приеме указанных препаратов достоверно не отличается [11]. И хотя в очередном докладе Европейского медицинского агентства упоминается способность ибупрофена повышать риск сердечно-сосудистых осложнений при его регулярном длительном приеме в дозе более 2400 мг/сут, суточная доза менее 1200 мг/сут, разрешенная в США, Европейском Союзе и Украине для отпуска без рецепта, не увеличивает вышеуказанный риск при условии спорадического, нерегулярного приема [6].
Жаропонижающий и анальгетический эффекты ибупрофена, как и других представителей класса нестероидных противовоспалительных препаратов (НПВС), являются дозозависимыми. Для ибупрофена оптимальная доза — от 5 до 10 мг/кг массы тела на один прием.
Цель работы — обобщить данные литературы и собственный опыт и определить принципы дозирования ибупрофена в разовой дозе 5 или 10 мг/кг.
Данные об эффективности ибупрофена в дозе 5 мг/кг и 10 мг/кг массы тела
Согласно данным литературы, в исследованиях эффективности ибупрофена дозировки подбирались по разным принципам. Например, в зависимости от уровня лихорадки — 10 мг/кг для детей с аксиллярной температурой тела более 39,2 °С и 5 мг/кг — ниже 39,2 °С [18, 19] или по принципу: температура выше 39,0 °С — 10 мг/кг, ниже 39,0 °С — 5 мг/кг [1].
Так, A. Wong с соавторами (2001) сравнили жаропонижающую эффективность ацетаминофена (парацетамол), ибупрофена и дипирона (метамизол) у маленьких детей с лихорадкой. В этом двойном слепом рандомизированном многонациональном исследовании принимали участие дети в возрасте от 6 месяцев до 6 лет, у которых отмечалось повышение температуры тела от 38,5 до 40,5 °С. Дети получали одно из жаропонижающих средств: дипирон 15 мг/кг, ацетаминофен 12 мг/кг или ибупрофен — 10 мг/кг при температуре тела выше 39,2 °С и 5 мг/кг — ниже 39,2 °С. Температуру измеряли каждые 15 минут в течение первого часа, каждые 30 минут в течение второго часа и каждый час до 6 часов после приема лекарства. Основным показателем жаропонижающей эффективности было число пациентов (%), у которых после приема препарата отмечалось снижение температуры тела как минимум на 1,5 °С в сравнении с исходным уровнем. Также показатели эффективности включали время, за которое температура тела пациентов снижалась на 1,5 °С; процент пациентов, у которых удалось достичь нормализации температуры. 555 пациентов завершили исследование и были оценены в соответствии с протоколом (179 детей в группе принимавших дипирон, 191 ребенок в группе принимавших ацетаминофен и 185 в группе принимавших ибупрофен). Все три препарата были эффективны в плане снижения температуры тела обследуемых. Процент пациентов, у которых отмечалось снижение температуры более чем на 1,5 °С, был равен 77 в группе ацетаминофена, 86 — в группе дипирона и 83 — в группе ибупрофена. Время достижения этого снижения было статистически сопоставимо для всех трех групп. Тем не менее число пациентов, достигших нормализации температуры, было значительно выше в группах детей, принимавших метамизол и ибупрофен, чем в группе принимавших ацетаминофен (P = 0,004) (рис. 1).
/6_u/6_u.jpg)
Средние изменения температуры во временных точках в течение первых 2 часов после приема препарата не имели достоверных различий во всех группах обследования, однако через 3, 4, 5 и 6 часов после приема были достоверно выше в группах анальгина и ибупрофена по сравнению с ацетаминофеном (P = 0,004).
Таким образом, данное исследование демонстрирует сравнимую жаропонижающую эффективность ибупрофена и метамизола. При этом следует учитывать, что метамизол натрия (дипирон, анальгин) не является препаратом первой линии как жаропонижающее средство для детей. Значительные ограничения в назначении метамизола связаны в первую очередь с риском развития агранулоцитоза [4].
О.К. Ботвиньев с соавторами анализировали эффективность применения ибупрофена у детей в разовой дозе 5 мг/кг при температуре до 39 °С и 10 мг/кг при температуре выше 39 °С у 420 больных в возрасте от 3 месяцев до 3 лет с микробно-воспалительными заболеваниями мочевыводящих органов. Жаропонижающий эффект наступал быстро — через 15–20 мин и сохранялся до 4–8 ч. В большинстве случаев (у 303 детей, что составило 92 %) добиться стойкой нормализации температуры удалось в течение 2–3 сут. и значительно реже (у 27, т. е. 8 % больных) стойкое снижение температуры наблюдалось после 3–5-суточного приема суспензии. Помимо купирования лихорадки, на фоне терапии ибупрофеном исчезало беспокойство, улучшалось самочувствие у пациентов с болевым абдоминальным синдромом и болезненным мочеиспусканием, что было связано, по мнению авторов, с анальгетическим действием этого лекарственного средства. Указанный эффект отмечался уже после 1-го приема препарата и был особенно отчетливым при разовой дозе в 10 мг/кг. Таким образом, наблюдение показало высокую эффективность короткого курса (2–5 дней) применения ибупрофена при лихорадке и болевом синдроме у детей с микробно-воспалительными заболеваниями органов мочевой системы.
Мы видим, что авторы (Ботвиньев О.К., Скугаревская И.О., 2009) указывают на целесообразность дифференцированного назначения ибупрофена с учетом подъема температуры — до 39 °С — 5 мг/кг, более 39 °С — 10 мг/кг ибупрофена.
Ряд исследователей применяли ибупрофен только в дозировке 10 мг/кг. Такая доза указана при изучении жаропонижающего эффекта при лихорадке выше 38,0 °С [8, 14], при оценке эффективности анальгетических свойств при мигрени [9], при боли после неосложненных переломов длинных трубчатых костей [16].
A.D. Hay, N.M. Redmond et al. (2009) провели мультицентровое рандомизированное тройное слепое исследование PITCH клинической эффективности комбинации парацетамола с ибупрофеном при лихорадке у детей дошкольного возраста по сравнению с отдельным приемом парацетамола либо ибупрофена. В исследовании принимали участие 3746 детей в возрасте от 6 месяцев до 6 лет с лихорадкой от 37,8 до 41,0 °С, которые проходили амбулаторное лечение. Дети принимали препараты в течение 48 часов: парацетамол каждые 4–6 часов в дозе 15 мг/кг и ибупрофен каждые 6–8 часов в дозе 10 мг/кг. В течение первых 4 часов антипиретическая эффективность обоих препаратов была выше по сравнению с приемом парацетамола в отдельности (разница 55 минут, 95% ДИ 33–77 минут, Р < 0,001) и сравнима с эффективностью приема ибупрофена в отдельности (разница 16 минут, 95% ДИ 6–39 минут, Р = 0,2) (рис. 2).
Прием обоих препаратов приводил к нормализации температуры тела на 23 минуты быстрее (95% ДИ 2–45 минут, Р = 0,015), чем отдельный прием парацетамола, но не быстрее, чем отдельный прием ибупрофена (разница 3 минуты, 95% ДИ 18–24 минут, Р = 0,8). Однако время без повышения температуры в течение первых 24 часов наблюдения при совместном приеме двух препаратов было достоверно длительнее, чем при отдельном приеме парацетамола (разница 4,4 часа, 95% ДИ 2,4–6,3 часа, Р < 0,001) или ибупрофена (разница 2,5 часа, 95% ДИ 0,6–4,5 часа, Р < 0,008).
Таким образом, прием ибупрофена в дозе 10 мг/кг массы тела для купирования лихорадки высокоэффективен и сравним с комбинированным приемом этого препарата с парацетамолом. Хотя, согласно отдельным показателям исследования Hay и данным некоторых других исследований, сочетанный или последовательный прием ибупрофена и парацетамола имеет определенные преимущества в сравнении с монотерапией ибупрофеном [14], результаты исследования безопасности такой комбинации на сегодняшний день противоречивы. С учетом неясностей с преимуществами и безопасностью комбинации антипиретиков в сравнении с монотерапией разумным решением является использование монотерапии ибупрофена или парацетамола. Именно монотерапия является терапией выбора согласно Руководству по ведению детей с лихорадкой Национального института здоровья Великобритании [13]. И наоборот, данное Руководство не рекомендует использовать как жаропонижающую терапию выбора комбинацию ибупрофена и парацетамола. Лишь убедившись в недостаточной эффективности одного антипиретика, можно добавить в терапию второй [12].
M.L. Hämäläinen, K. Hoppu et al. (1997) оценивали эффективность использования ацетаминофена и ибупрофена в обезболивании приступов мигрени у детей. В двойном слепом перекрестном исследовании принимали участие 88 детей в возрасте от 4,0 до 15,8 года с мигренью. Терапия трех атак мигрени у одного ребенка в домашних условиях включала в случайном порядке при одной атаке пероральную дозу 15 мг/кг ацетаминофена, в другом случае — 10 мг/кг ибупрофена и в третьем случае — плацебо. Прекращение приступа мигрени или снижение интенсивности боли при сильной или умеренной головной боли (градация больше 3 по 5-балльной шкале Ито) минимум на два балла через 2 часа достигалось в два раза чаще при применении ацетаминофена и в три раза чаще — при применении ибупрофена по сравнению с плацебо. Ибупрофен имел в два раза большую эффективность, чем ацетаминофен, в плане прекращения приступа мигрени в течение 2 часов. Таким образом, было показано, что ибупрофен в дозе 10 мг/кг эффективен при лечении тяжелых и умеренных приступов мигрени у детей и обусловливает лучшее обезболивание в сравнении с парацетамолом.
N. Poonai, G. Bhullar et al. (2014) сравнили эффективность применения ибупрофена и морфина у детей при боли, связанной с неосложненными переломами длинных трубчатых костей. Было обследовано 134 ребенка, которые поступили в отделение неотложной помощи с неосложненными переломами конечностей. В качестве обезболивающего средства группе из 66 детей был назначен морфин (0,5 мг/кг перорально), второй группе (68 участников) — ибупрофен (10 мг/кг) в течение 24 часов после выписки. Основным критерием оценки было изменение в шкале боли (the Faces Pain Scale — Revised). Участники записывали показатели боли непосредственно до приема каждой дозы и через 30 минут после приема дозы. У пациентов обеих групп было зафиксировано достоверное снижение показателей боли (табл. 1).
По данным авторов, достоверных различий в изменении показателей боли между приемом морфина и ибупрофена у детей обследованных групп в любой из 4 временных точек зафиксировано не было (р = 0,6). Однако участники группы морфина имели значительно больше побочных эффектов, чем дети, принимавшие ибупрофен (56,1 против 30,9 %, р < 0,01). То есть ибупрофен в разовой дозе 10 мг/кг массы тела так же эффективен в купировании острого болевого синдрома у детей, как и морфин.
Некоторые исследователи использовали при лихорадке на фоне температуры тела выше 38,0 °С ибупрофен в дозе 5 мг/кг/прием, получая удовлетворительный жаропонижающий эффект [5, 17].
Так, M.D.S. Erlewyn–Lajeunesse et al. (2006) провели тройное рандомизированное исследование с участием 123 детей в возрасте от 6 месяцев до 10 лет с лихорадкой 38,0 °C или более. Участники получали суспензии парацетамола 15 мг/кг (41 ребенок), ибупрофена 5 мг/кг (42 ребенка) или обе суспензии одновременно (40 детей). Сравнивали температуру у детей через один час после приема препарата. При этом достоверной разницы в снижении температуры между группой комбинированного приема и группой приема ибупрофена в дозе 5 мг/кг/прием отмечено не было (0,25 °С, р = 0,166). То есть ибупрофен в дозе 5 мг/кг имеет достаточный жаропонижающий эффект, сравнимый по силе с комбинацией ибупрофена и парацетамола.
Есть наблюдения, подтверждающие эффективность дозировки ибупрофена 5 мг/кг/прием при купировании болевого синдрома. G. Gazal и I.C. Mackie сравнили эффективность различных пероральных анальгетиков для снятия боли и дистресса у детей после удаления зубов под общим наркозом. В исследование были включены парацетамол, ибупрофен, а также парацетамол и ибупрофен в комбинации. Был обследован 201 ребенок в возрасте от 2 до 12 лет. 47 детей были включены в группу приема ибупрофена (5 мг/кг), 51 ребенок одновременно принимал парацетамол и ибупрофен (в дозе 15 и 5 мг/кг соответственно), 48 детей принимали парацетамол в высокой дозе (20 мг/кг), 55 детей были включены в группу приема парацетамола в обычной дозе (15 мг/кг) (контрольная группа). Каждый ребенок обследовался сразу после операции и в послеоперационном периоде через 15 мин на предмет признаков боли с использованием шкалы боли детской больницы Восточного Онтарио. Исследование интенсивности боли сразу после операции не показало ее достоверных различий среди пациентов всех групп по сравнению с контрольной. Однако была отмечена достоверная разница в снижении выраженности боли и дистресса в группах комбинированной терапии и монотерапии ибупрофеном в сравнении с группой парацетамола высокой дозировки (20 мг/кг) и контрольной группой (обычная доза парацетамола) через 15 мин после операции. Таким образом, для купирования острого болевого синдрома достаточно монотерапии ибупрофеном в дозе 5 мг/кг, которая имеет сравнимый уровень эффективности с комбинацией ибупрофен 5 мг/кг + парацетамол 15 мг/кг. Более того, зная, что обезболивающий эффект ибупрофена, как и других НПВС, усиливается пропорционально увеличению дозы, для большего эффекта при недостаточной эффективности ибупрофена в дозе 5 мг/кг целесообразно сначала увеличить дозу до 10 мг/кг массы тела на прием, а уже затем добавлять второй препарат.
Данные о безопасности ибупрофена в дозе 5 мг/кги 10 мг/кг массы тела
Равная безопасность ибупрофена в дозе 5–10 мг/кг/прием и парацетамола была доказана в многоцентровом рандомизированном двойном слепом исследовании с участием 84 192 детей [11]. S.M. Lesko и A.A. Mitchell оценили риск госпитализации детей, принимавших по поводу лихорадки ибупрофен в дозе 5 или 10 мг/кг и парацетамол в дозе 12 мг/кг. Ибупрофен в обеих дозировках, так же как и парацетамол, не повышал риск госпитализации, связанный с одним из таких серьезных исходов лечения, как желудочно-кишечное кровотечение, развитие почечной недостаточности, анафилаксия и синдром Рейе. Различий в числе побочных явлений или общем количестве случаев неблагоприятных побочных реакций при прямом сравнении применения обеих доз ибупрофена и парацетамола в течение 28 дней не отмечено. Подробный анализ неблагоприятных явлений со стороны различных систем и органов при применении ибупрофена показал, что во всех случаях они имели незначительный характер и прекращались при отмене лечения. Неблагоприятные явления со стороны желудочно-кишечного тракта при применении ибупрофена статистически значимо не отличались от таковых при приеме парацетамола, клинически значимых желудочно-кишечных кровотечений или случаев мелены при применении ибупрофена не наблюдали. Случаев смерти или госпитализации, связанных с побочным действием препаратов, а также различий в частоте неблагоприятных явлений по возрастному или половому признаку отмечено не было.
Исследование Lesko показало, что безопасность ибупрофена в отношении частоты развития опасных для жизни осложнений сопоставима с таковой у парацетамола в обеих дозировках — как 5 мг/кг/прием, так и 10 мг/кг/прием. При этом в отличие от парацетамола ибупрофен имеет в 4 раза более высокий терапевтический индекс, что резко снижает риски, связанные с возможной преднамеренной или случайной передозировкой [2]. Поэтому врач может выбирать дозу ибупрофена в коридоре от 5 до 10 мг/кг массы тела на прием, не опасаясь возрастания риска побочных эффектов.
Исследование фармакокинетики ибупрофена в дозе 5 и 10 мг/кг массы тела
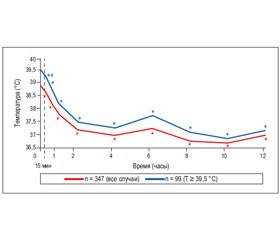
При исследовании фармакокинетических свойств ибупрофена использовались дозы 6 мг/кг [10] и 10 мг/кг/прием [8, 15]. В этих исследованиях скорость и продолжительность действия ибупрофена оказались достоверно выше по сравнению с парацетамолом [8, 10]. Ранее F. Pelen, F. Verriere et al. (1998) показали, что время до наступления жаропонижающего эффекта ибупрофена составило 15 минут после приема препарата, в том числе и для случаев лихорадки с очень высокой (≥ 39,5 °С) температурой (рис. 3).
Продолжительность же жаропонижающего эффекта после приема ибупрофена в дозе 10 мг/кг составила, по данным тех же авторов, до 10–12 часов вне зависимости от начального уровня лихорадки. Более длительный антипиретический эффект ибупрофена по сравнению с парацетамолом отражен также в рекомендациях по частоте использования препаратов в сутки. Так, стандартная доза парацетамола составляет 10–15 мг/кг каждые 4–6 часов (до 4 раз в сутки), тогда как ибупрофен используется в дозе 5–10 мг/кг каждые 6–8 часов (до 3 раз в сутки) [8].
Выводы и рекомендации для практических врачей
В приведенных исследованиях показана высокая эффективность использования ибупрофена как препарата первой линии при лихорадке и боли у детей. При этом авторы в большинстве наблюдений указывают на использование ибупрофена при температуре тела выше 39 °C и выраженном болевом синдроме (например, приступе мигрени) в дозе 10 мг/кг. При этом в целом ряде клинических исследований подтверждена эффективность ибупрофена в дозе 5 мг/кг при температуре тела выше 38 °С и боли при травмах.
С учетом данных литературы и нашего опыта [3] при принятии решения о дозировке ибупрофена необходимо учитывать уровень и вид лихорадки (выше 38,5 °С или ниже, «бледная» лихорадка и др.), выраженность болевого синдрома, преморбидное состояние ребенка (принадлежность к группе риска), диагноз (периферическое воспаление как причина лихорадки и/или боли, побочные эффекты иммунизации и т.д.).
Обобщая данные литературы и свой клинический опыт, мы рекомендуем следующую схему использования в практике коридора дозировок ибупрофена:
Дозировка 5 мг/кг:
— лихорадка при ОРЗ с температурой ниже 38,5 °С при наличии дискомфорта (плохой переносимости высокой температуры);
— лихорадка после иммунизации;
— боль различной локализации слабой и средней интенсивности (зубная боль, головная боль, боль при растяжении связок и т.д.).
Дозировка 10 мг/кг:
— лихорадка при ОРЗ с температурой выше 38,5 °С;
— «бледная» лихорадка;
— лихорадка с температурой ниже 38,5 °С на фоне периферического воспаления (тонзиллит, отит, цистит и т.д.);
— болевой синдром любой интенсивности воспалительного генеза (боль при тонзиллите, отите, артрите и т.д.);
— болевой синдром высокой интенсивности, в т.ч. острый приступ мигрени.
На отечественном фармацевтическом рынке представлен препарат ибупрофена Нурофен, который широко применяется для лечения лихорадки и болевого синдрома в педиатрической практике. Нурофен для детей выпускается в форме суспензии для перорального применения в дозе 100 мг/5 мл по 100 мл и 200 мл во флаконе. Применяется при лечении детей в возрасте от 3 месяцев до 12 лет с массой тела не менее 5 кг в разовой дозе 5–10 мг/кг с максимальной суточной дозой 20–30 мг/кг и кратностью приема до 3 раз в сутки.
Кроме того, выпускаются ректальные суппозитории Нурофен для детей в дозе 60 мг. После 6 лет применяют Нурофен в таблетках 200 мг, с 12 лет детям рекомендуют препарат Нурофен Форте в форме таблеток по 400 мг по одной таблетке, при необходимости до 3 раз в сутки.
Нурофен для детей выпускается в разнообразных формах для выбора оптимальной схемы лечения лихорадки и болевого синдрома. Пользуясь данными, приведенными в обзоре, врач может использовать весь потенциал ибупрофена, не подвергая маленького пациента дополнительным рискам, связанным с использованием комбинаций жаропонижающих препаратов.
На сегодняшний день данные литературы и наш собственный опыт четко определяют ибупрофен (Нурофен) как препарат первой линии при лихорадке у детей, как высокоэффективное и безопасное лекарственное средство. Разнообразие лекарственных форм Нурофена позволяет назначать препарат детям разного возраста (с 3 месяцев), с высоким комплайенсом. Приведенная нами таблица по необходимой дозировке ибупрофена для лечения лихорадки и болевого синдрома у детей позволяет практическому врачу четко определиться с дозированием препарата в каждой конкретной ситуации, что будет способствовать достижению максимального клинического эффекта.
1. Ботвиньев О.К., Скугаревская И.О. и др. Опыт применения ибупрофена в комплексном лечении детей раннего возраста с микробно-воспалительными заболеваниями органов мочевой системы // Вопросы современной педиатрии. — 2009. — Т. 8, № 5. — С. 84–87.
2. Марушко Ю.В., Гарбар И.И. Безопасность использования ибупрофена в педиатрической практике // Український медичний часопис. — 2014, 10 липня (електронна публікація). www.umj.com.ua.
3. Марушко Ю.В., Бойко Н.С. Досвід застосування препарату Нурофен для дітей у педіатричній практиці // Український медичний часопис. — 2014. — № 2 (100). — С. 83–86.
4. Ушкалова Е.А., Астахова А.В. Проблемы безопасности анальгина // Здоров’я України. — 1999. — № 17 (222). — С. 46–47.
5. Erlewyn-Lajenesse M.D.S., Cooppens K. et al. Randomised controlled trial of combined paracetamol and ibuprofen for fever // Archives of Disease in Childhood. — 2006. — 91 (5). — С. 414–416.
6. European Medicines Agency. PRAC recommends updating advice on use of high-dose ibuprofen. Review 13 April 2015, EMA/217862/2015. www.ema.europa.eu.
7. Gazal G., Mackie I.C. A comparison of paracetamol, ibuprofen or their combination for pain relief following extractions in children under general anaesthesia: a randomized controlled trial // International Journal of Paediatric Dentistry. — 2007. — 17. — 169–177.
8. Hay A.D., Redmond N.M. et al. Paracetamol and ibuprofen for the treatment of fever in children: the PITCH randomized controlled trial // Health Technology Assessment. — 2009. — Vol. 13, № 27.
9. Hämäläinen M.L., Hoppu K. et al. Ibuprofen or acetaminophen for the acute treatment of migraine in children: a double-blind, randomized, placebo-controlled, crossover study // Neurology. — 1997. — 48. — 103–107.
10. Kelley M.T., Walson P.D. et al. Pharmacokinetics and pharmacodynamics of ibuprofen isomers and acetaminophen in febrile children // Clinical Pharmacological Therapy. — 1992. — 52 (2). — 181–189.
11. Lesko S.M., Mitchell A.A. An Assessment of the Safety of Pediatric Ibuprofen // The Journal of the American Medical Association. — 1995. — Vol. 273, № 12. — 929–933.
12. Nabulsi M. Is combining or alternating antipyretic therapy more beneficial than monotherapy for febrile children? // British Medical Journal. — 2009. — 339. — b3540. Doi: 10.1136/bmj.b3540.
13. NICE — National Institute for Health and Care Excellence, Feverish illness in children: assessment and initial management in children younger than 5 years. NICE clinical guideline 106. May 2013: guidance.nice.org.uk/cg160.
14. Paul I.M., Sturqui S.A. et al. Efficacy of Standard Doses of Ibuprofen Alone, Alternating, and Combined With Acetaminophen for the Treatment of Febrile Children // Clinical Therapy. — 2010. — 32 (14). — 2433–2440.
15. Pelen F. Verriere F. et al. Treatment of fever: Monotherapy with ibuprofen. Multicentre acceptability study conducted in hospital // Annales de P diatribe. — 1998. — Vol. 45 (10). — P. 719–728.
16. Poonai N., Bhullar G. et al. Oral administration of morphine versus ibuprofen to manage postfracture pain in children: a randomized trial // Canadian Medical Association Journal. — 2014. — 186 (18). — 1358–63.
17. Sarrell E.M., Wielunsky E. et al. Antipyretic treatment in young children with fever: acetaminophen, ibuprofen, or both alternating in a randomized, double-blind study // Archives of Pediatrics and Adolescent Medicine. — 2006. — 160 (2). — 197–202.
18. WHO Model List of Essential Medicines for Children, 4th list (April 2013). http://www.who.int/medicines/publications/essentialmedicines/en/index.html.
19. Wong A., Sibbald A. et al. Anti-pyretic Effects of Dipyrone Versus Ibuprofen Versus Acetaminophen in Children: Results of a Multinational, Randomized, Modified Double-Blind Study // Clinical Pediatrics. — 2001. — 40. — 313.

/6_u/6_u2.jpg)
/7_u/7_u.jpg)
/7_u/7_u2.jpg)