Газета «Новости медицины и фармации» Аллергология. Пульмонология. Антимикробная и противовирусная терапия (555) 2015 (тематический номер)
Вернуться к номеру
Клинический потенциал Тантум Верде® в лечении воспалительных заболеваний глотки у детей
Авторы: Татьяна Чистик
Рубрики: Аллергология , Пульмонология
Разделы: Медицинские форумы
Версия для печати
Статья опубликована на с. 20-24
Боль в горле (англ. sore throat) — чрезвычайно распространенная патология, заставляющая пациентов обращаться за помощью к врачам общей практики, узким специалистам, а также прибегать к самолечению. Эта жалоба доминирует при острых инфекционных заболеваниях ротоглотки (фарингит, тонзиллит), а также часто сопровождает неспецифические инфекции верхних дыхательных путей или острые респираторные вирусные инфекции (ОРВИ).
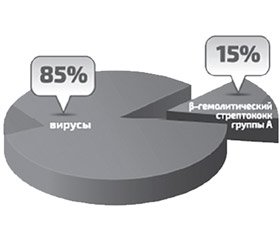
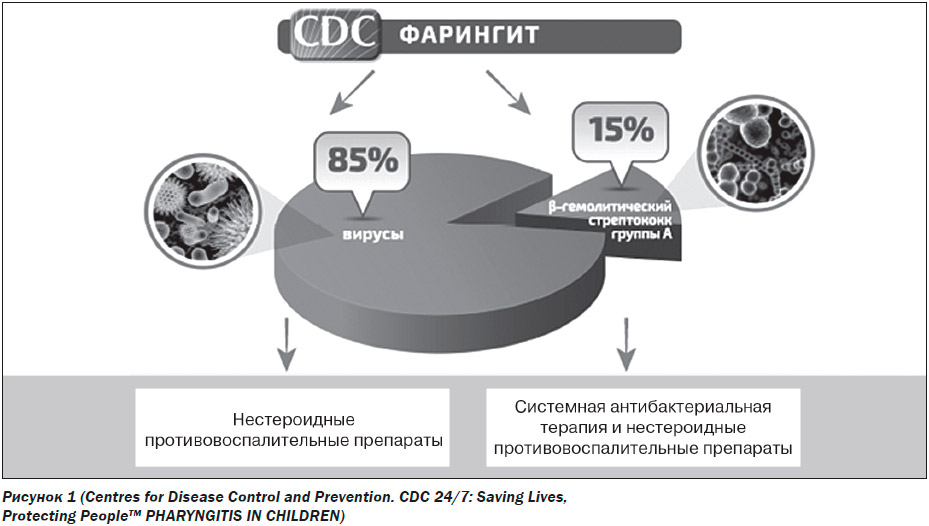
Согласно исследованиям, проведенным в Велико–британии, ежегодно диагноз острого фарингита ставят девяти из каждых ста человек, обратившихся к врачу. Более того, они составляют 6 % от числа всех визитов к педиатру. В большинстве случаев острый фарингит вызывают вирусы, поражающие слизистую оболочку верхних дыхательных путей, в первую очередь –рино-, корона-, аденовирусы, а основным бактериальным агентом, вызывающим данную патологию, является β-гемолитический стрептококк группы А, обнаруживающийся в 15 % случаев.
Многочисленные исследования, основанные на принципах доказательной медицины, рекомендуют избегать назначения антибактериальных средств при лечении острых фарингитов нестрептококковой этиологии. Поэтому важное место в их лечении занимает местная симптоматическая терапия с применением топических препаратов, обладающих противовоспалительным и анальгезирующим действием.
18–20 мая 2015 года во Львове состоялся ХІІ съезд оториноларингологов Украины, в рамках которого были рассмотрены важнейшие аспекты клинического течения, дифференциальной диагностики и лечебной тактики фарингитов у детей.
С докладом «Диагностика и лечение фарингита у детей» выступил доктор медицинских наук, профессор, руководитель отдела лор-патологии детского возраста, член-корреспондент НАМН Украины, заслуженный деятель науки и техники Украины Тимен Григорий Элиазарович.
Острый фарингит и тонзиллит являются широко распространенными заболеваниями среди населения всех возрастных групп, однако наиболее часто они встречаются в детском возрасте. Так, согласно данным статистики, ежегодная заболеваемость взрослого населения составляет 1324–1348, детского — до 3065 случаев на 100 000 населения.
Фарингит — острое инфекционное воспаление слизистой оболочки и лимфоидных фолликулов задней стенки глотки, тонзиллит — острое воспаление небных миндалин, обычно возникающее в результате стрептококковой, реже — вирусной инфекции. Поскольку в большинстве случаев имеет место воспаление обеих локализаций (исключение составляют фарингиты у пациентов, перенесших тонзиллэктомию), в настоящее время актуально использование термина «острый тонзиллофарингит».
Этиологическая структура острых тонзиллофарингитов достаточно разнообразна. В исследовании, проведенном А.С. Bisno (2005), было установлено, что в 38 % случаев возбудителями данной патологии являются вирусы, в 20 % — β-гемолитический стрептококк группы А, в 6 % — гемолитический стрептококк группы C и G, в 6 % — прочие возбудители и в 30 % — возбудитель не был установлен.
Также выявлено, что у детей до 3 лет чаще всего встречается острая респираторная вирусная инфекция, при этом вероятность фарингита, вызванного β-гемолитическим стрептококком группы А, в возрасте до 2 лет минимальная и составляет 3 %.
В возрасте старше 3 лет отмечается наибольшая распространенность острого стрептококкового тонзиллофарингита, а ее пик приходится на подростковый возраст.
К основным причинам, вызывающим инфекции верхних дыхательных путей, относятся вирусы, бактерии, грибы, аллергены и другие повреждающие факторы. Острые вирусные и бактериальные инфекции диффузно поражают слизистую оболочку верхних дыхательных путей и носят мигрирующий, чаще нисходящий характер. Кроме того, микрофлора, населяющая верхние дыхательные пути, под воздействием внешних и внутренних факторов может становиться патогенной, вызывая воспаление глотки.
Известно, что воспаление лежит в основе многих заболеваний, в том числе и острого фарингита, и включает в себя несколько фаз. В сосудистую фазу воспаления наблюдаются гиперемия и повышение проницаемости капилляров, вследствие чего происходят высвобождение плазмы в интерстиций и возникновение отека; в клеточную фазу — миграция лейкоцитов в зону повреждения, что является защитной реакцией организма. Для фазы репарации характерны резорбция некротического материала и восстановление физиологического состояния.
К медиаторам воспаления, участвующим в данном процессе, относятся простагландины, лейкотриены (липидные медиаторы); цитокины (IL-1, -6, -8, TNF); вазоактивные амины (гистамин). Все они приводят к вазодилатации, повышению проницаемости сосудов, боли и отеку. Фактор, активирующий тромбоциты (PAF), ответственен за повышение проницаемости сосудов, отек, тромбоз и хемотаксис. Свободные радикалы и оксид азота стимулируют нейтрофилы и их движение, хемотаксис, также возможно их повреждающее действие на клеточные мембраны.
Из фосфолипидов клеточных мембран под действием фермента фосфолипазы А2 образуется арахидоновая кислота. Ее метаболизм может осуществляться двумя путями: липоксигеназным, в результате которого образуются лейкотриены, и циклооксигеназным, в ходе которого синтезируются простагландины и тромбоксаны. Именно на циклооксигеназный путь метаболизма арахидоновой кислоты воздействуют нестероидные противовоспалительные препараты (НПВП).
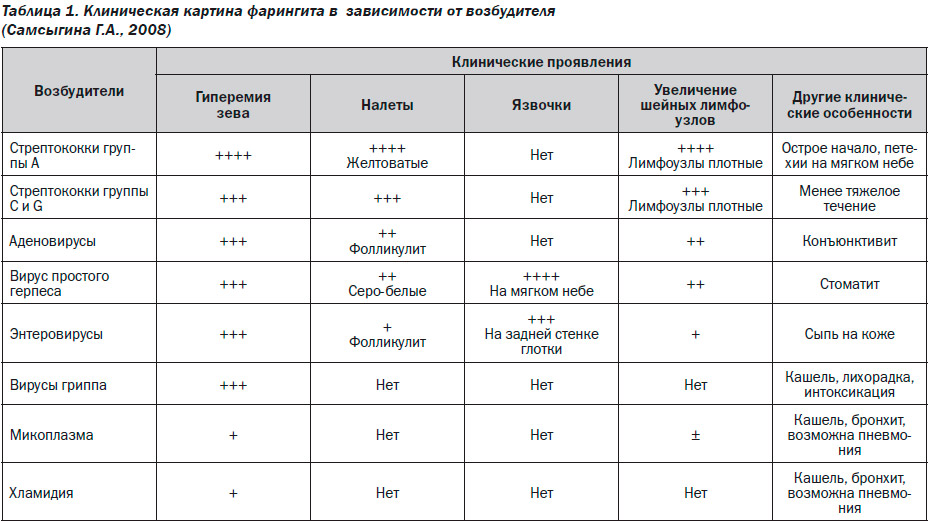
Клинически острый фарингит проявляется першением и болью в горле, усиливающейся при глотании, болезненностью задней стенки глотки, кашлем. Кроме того, возможно возникновение таких симптомов, как слабость, повышение температуры, озноб и головная боль. Клиническая картина острого фарингита может варьировать в зависимости от вида возбудителя (Самсыгина Г.А., 2008).
Так, для фарингита, вызванного стрептококком группы А, характерны острое начало, петехиальная сыпь на мягком небе, выраженная гиперемия зева и наличие налетов желтоватого цвета. Также отмечаются явления регионарного лимфаденита, при этом переднечелюстные, передне- и заднешейные лимфатические узлы увеличены, уплотнены и болезненны. Фарингиту, возбудителем которого являются стрептококки группы С и G, свойственно менее тяжелое течение, однако, как правило, тоже отмечаются гипере–мия зева, налеты и шейный лимфаденит. При остром фарингите, вызванном аденовирусами, отмечается сочетание признаков воспаления в глотке и конъюнктивит. Вирус простого герпеса вызывает выраженную гиперемию зева, налеты серо-белого цвета, язвочки на мягком небе, умеренный лимфаденит и стоматит. Энтеровирусы — сыпь на коже, при этом отмечаются краснота зева, фолликулит и язвочки на задней стенке глотки. Кашель, лихорадка и интоксикация с выраженной гиперемией зева — характерный признак фарингита, вызванного вирусом гриппа. Хламидии и микоплазма приводят к умеренным воспалительным изменениям в глотке, сочетающимся с кашлем, бронхитом и пневмонией.
Клиника острого фарингита
— Першение и боль в горле.
— Боль при глотании.
— Болезненность задней стенки глотки.
— Кашель.
— Слабость, повышение температуры, озноб, головная боль.
— Першение и боль в горле.
— Боль при глотании.
— Болезненность задней стенки глотки.
— Кашель.
— Слабость, повышение температуры, озноб, головная боль.
Поскольку одни лишь клинические особенности заболевания не позволяют достоверно отличить бактериальный фарингит от вирусного, целесообразно взять мазок из горла и провести тестирование на наличие БГСА-фарингита с помощью быстрого теста на определение антигенов (БТОА). У детей и подростков при негативных результатах БТОА следует провести культуральное исследование мазка из горла. При позитивном результате БТОА, в силу его специфичности, нет необходимости в проведении культурального исследования. У взрослых при негативных результатах БТОА нет необходимости в рутинных культуральных исследованиях, что связано с низкой заболеваемостью данного контингента населения БГСА-фарингитом.
Диагностика (Clinical Practice Guideline for the Diagnosis and Management of Group A Streptococcal Pharyngitis: 2012 Update by the Infectious Diseases Society of America)
— Следует взять мазок из горла и провести тестирование на наличие БГСА-фарингита с помощью быстрого теста на определение антигенов и/или культуральное исследование, так как одни лишь клинические особенности не позволяют достоверно отличить бактериальный фарингит от вирусного.
— У детей и подростков при негативных результатах БТОА следует провести культуральное исследование мазка из горла*.
— При позитивных результатах БТОА, в силу их специфичности, нет необходимости в проведении культурального исследования*.
— При негативных результатах БТОА у взрослых нет необходимости в рутинном проведении культуральных исследований из-за низкой заболеваемости БГСА-фарингитом**.
— Следует взять мазок из горла и провести тестирование на наличие БГСА-фарингита с помощью быстрого теста на определение антигенов и/или культуральное исследование, так как одни лишь клинические особенности не позволяют достоверно отличить бактериальный фарингит от вирусного.
— У детей и подростков при негативных результатах БТОА следует провести культуральное исследование мазка из горла*.
— При позитивных результатах БТОА, в силу их специфичности, нет необходимости в проведении культурального исследования*.
— При негативных результатах БТОА у взрослых нет необходимости в рутинном проведении культуральных исследований из-за низкой заболеваемости БГСА-фарингитом**.
Согласно рекомендациям ESCMID, у пациентов с низким риском развития ревматизма и острого гломерулонефрита, например у пациентов без предыдущего анамнеза развития ревматизма, боль в горле не подлежит лечению антибактериальными препаратами.
Боль в горле не нужно лечить антибиотиками, чтобы предупредить развитие ревматизма и острого гломерулонефрита у пациентов с низким риском развития этих осложнений (например, у пациентов без предыдущего анамнеза ревматизма) (уровень доказатель–ности — А1).
Больных с острым БГСА-фарингитом следует лечить соответствующим антибиотиком в адекватной дозе на протяжении срока, достаточного для эрадикации возбудителя из глотки, обычно на протяжении 10 дней. При этом следует помнить, что местная антибактериальная терапия не может заменить системную антибактериальную терапию при остром стрептококковом тонзиллите, так как не влияет на вероятность развития поздних аутоиммунных осложнений. Использование нестероидных противовоспалительных средств или ацетаминофена для лечения тяжелых и среднетяжелых симптомов, ассоциирующихся с БГСА-фарингитом, следует рассмотреть в качестве дополнения к антибактериальной терапии.
Симптоматическая системная терапия БГСА-фарингита в целях купирования лихорадки и/или болевого синдрома предусматривает использование НПВП — парацетамола 10–15 мг/кг/прием или ибупрофена 8–10 мг/кг/прием. В такой ситуации хотелось бы предостеречь врачей и родителей пациентов от необоснованного назначения жаропонижающих средств у детей старше 3 месяцев без фебрильных судорог в анамнезе. Согласно существующим рекомендациям ВОЗ, в снижении нуждается температура выше 39,5 °С. Это объясняется тем, что необоснованное медикаментозное купирование лихорадки может затруднить объективную оценку эффективности начатой антибактериальной терапии при стрептококковом остром течении. В связи с этим местное лечение патологических изменений в глотке препаратами, обладающими противовоспалительными свойствами, является крайне актуальным. Целью такого местного лечения является быстрое уменьшение выраженности болевого синдрома и других воспалительных явлений, а также профилактика вторичного инфицирования повреждений слизистой оболочки.
В настоящее время в арсенале врача имеется значительное количество лекарственных средств-антисептиков, воздействующих на слизистую оболочку глотки путем орошения, полоскания, смазывания, ингаляций или рассасывания, однако они не лишены недостатков. Леденцы и таблетки в своем составе содержат химические соединения — ди–хлорбензол, метакрезол, бензалконий, тимол, амбазон, гексетидин, хлоргексидин. Бактерицидные препараты подавляют нормальную микрофлору, нарушают местный иммунный ответ. Кроме того, антисептики оказывают повреждающее действие на слизистую оболочку ротоглотки и желудочно-кишечного тракта, вызывают аллергические реакции. Также они имеют ограничения в детском возрасте: их не рекомендуют применять детям младше 6 лет.
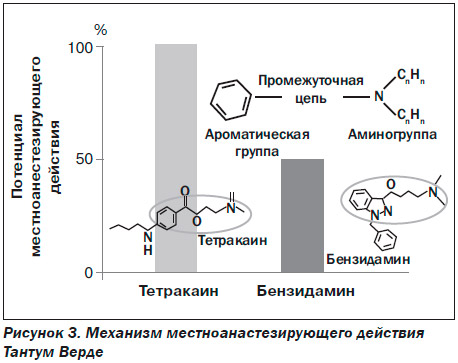
В связи с этим определенный интерес представляет препарат Тантум Верде® (бензидамина гидрохлорид 1,5 мг/мл), обладающий противовоспалительным и обезболивающим действием. Тантум Верде® (бензидамина гидро–хлорид) — производное индозола, но в отличие от остальных НПВП — без карбоксильной группы, что придает ему ряд особенностей: он является слабым основанием, тогда как большинство НПВП — слабые кислоты; обладает высокой липофильностью; по градиенту рН хорошо проникает в очаг воспаления, где рН ниже, и накапливается в терапевтических концен–трациях.
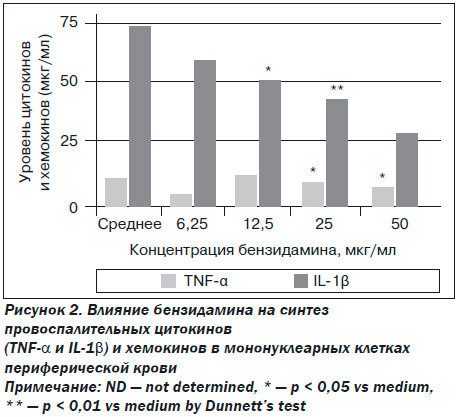
Механизм противовоспалительного действия Тантум Верде® заключается в ингибировании синтеза провоспалительных цитокинов, в частности туморнекротического фактора α (TNF-α) и интерлейкина-1β (IL-1β).
Мощное угнетение синтеза провоспалительных цитокинов приводит к снижению выработки и вы–свобождения ферментов (ЦОГ, ЛОГ) и медиаторов воспаления (простагландинов), при этом бензидамин не оказывает влияния на их синтез. Благодаря этому механизму действия Тантум –Верде® прерывает воспалительный процесс на самых ранних этапах развития: он уменьшает проницаемость капилляров, стабилизирует мембраны лизосом, тормозит выработку АТФ и других макроэргических соединений в процессах окислительного фосфорилирования; тормозит синтез простагландинов, гистамина, брадикинина, факторов комплемента и других неспецифических эндогенных повреждающих факторов. Это дает возможность не только эффективно устранить отек и гиперемию слизистой оболочки глотки, гипертрофию регионарных лимфатических узлов, но и предотвратить прогрессирование воспалительного процесса.
Таким образом, противовоспалительное действие Тантум Верде® обеспечивает быстрое купирование симптомов фарингита, а также способствует профилактике распространения воспаления по дыхательным путям и дает возможность предотвратить развитие осложнений.
Обезболивающее действие Тантум Верде® развивается по мере устранения воспалительного процесса, уменьшения отека тканей, экссудации и связано со снижением концентрации медиаторов боли и био–генных аминов, обладающих альгогенными свойствами, и увеличением порога болевой чувствительности рецепторного аппарата. Уже со второго дня применения Тантум Верде® отмечается уменьшение боли, жжения, дискомфорта в горле, боли при глотании, оталгии, что дает возможность пациентам нормально принимать пищу.
В клинической практике Тантум Верде® широко используется в мире для симптоматического лечения боли, раздражения и воспаления полости рта и глотки, лечения состояний после тонзиллэктомии, пострадиационного мукозита, фарингита после интубации трахеи.
Имеется большое количество доступных клинических данных относительно эффективности и безопасности бензидамина. Так, эффективность бензидамина в форме 0,15% раствора для местного применения с целью уменьшения симптоматики была продемонстрирована в сравнительном исследовании с плацебо у пациентов с хроническим тонзиллитом после тонзиллэктомии. Было показано, что у пациентов в группе, получающей бензидамин, отмечается более значительное и быстрое уменьшение боли и жжения, дисфагии, отека, лимфаденита и выделений из горла.
Авторы сделали вывод, что Тантум Верде®, в отличие от других НПВП, действующих на белковый синтез простагландинов, блокирует синтез цитокинов (TNF-a, IL-1β), что обеспечивает антиэкссудативный и противоотечный эффект препарата, а также отсутствие побочных эффектов. Тантум Верде® также обладает местноанестезирующим и анальгезирующим действием, что клинически проявляется с первых дней терапии улучшением глотания и уменьшением боли в 7 раз по сравнению с плацебо.
В сравнительном исследовании бензидамина и тетракаина было установлено, что Тантум Верде® обладает 50 % местноанестезирующего действия тетракаина. Это обусловливает устранение боли у пациентов сразу при нанесении на слизистую оболочку полости рта и горла. При этом длительность действия препарата сохраняется в течение полутора часов и более.
Для Тантум Верде® характерны отличная переносимость, доказанная в сравнительном исследовании с фенолом и гекситидин хлорбутанолом + холина салицилатом: продемонстрировано, что профиль переносимости Тантум Верде® сопоставим с плацебо при лечении детей с тонзиллофарингитами — лишь у 2 % пациентов отмечались аллергические и побочные действия, тогда как эти показатели для фенола и гекситидина хлорбутанола составили 10 и 15 % соответственно.
Основные показания к применению препарата Тантум Верде® (бензидамин) включают:
— лечение инфекционно-воспалительных заболеваний полости рта и глотки: фарингита, тонзиллита, фаринготонзиллита, ангины, глоссита, гингивита, стоматита, постлучевых эпителиитов, кандидозов полости рта (в составе комплексной терапии);
— после операций в полости рта и глотки: тонзилл–эктомии, аденотомии, крио- и лазерной хирургии новообразований ротоглотки;
— после травм и оперативных вмешательств на небе, полости рта, нижней челюсти.
— лечение инфекционно-воспалительных заболеваний полости рта и глотки: фарингита, тонзиллита, фаринготонзиллита, ангины, глоссита, гингивита, стоматита, постлучевых эпителиитов, кандидозов полости рта (в составе комплексной терапии);
— после операций в полости рта и глотки: тонзилл–эктомии, аденотомии, крио- и лазерной хирургии новообразований ротоглотки;
— после травм и оперативных вмешательств на небе, полости рта, нижней челюсти.
Такая эффективность Тантум Верде® определяется способностью легко проникать в эпителиальный слой и достигать эффективных концентраций в воспаленных тканях. При этом препарат не имеет системных побочных эффектов, так как практически не попадает в системный кровоток. При местном применении бензидамин абсорбируется слизистой оболочкой, однако его концентрация в плазме крови при этом настолько мала, что не может оказывать какого-либо фармакологического действия. Кроме этого, положительным моментом является отсутствие сахара в препарате, что позволяет назначать его детям и диабетикам. Также препарат имеет приятный мятный вкус.
Тантум Верде® выпускается в форме раствора для ротовой полости 1,5 мг/мл. Может назначаться взрослым пациентам, больным пожилого возраста и детям с 12 лет, умеющим полоскать горло, по 15 мл раствора 2–3 раза в день. Неразведенный раствор используют для полоскания при воспалительных процессах, разведенный (15 мл препарата и 15 мл воды смешать в мерном стаканчике) — для гигиенических полосканий рта и горла.
Спрей Тантум Верде® для ротовой полости 1,5 мг/мл (0,255 мг в 1 дозе) взрослым и больным пожилого возраста назначается по 4–8 доз от 2 до 6 раз в день. Детям в возрасте 4–6 лет — по 1–4 дозы (максимально 4 дозы) 2–6 раз в день; детям в возрасте 6–12 лет — по 4 дозы 2–6 раз в день.
Таким образом, Тантум Верде® при местном применении в лор-практике уменьшает воспалительный процесс, отечность пораженных тканей, а также способствует купированию болевого синдрома. При применении препарата в терапии острых неосложненных фарингитов и тонзиллитов был получен высокий противовоспалительный и анальгезирующий эффект.
* — Значимая рекомендация, доказательства высокого уровня; ** — значимая рекомендация, доказательства среднего уровня.