Статья опубликована на с. 183-187
Для лучшего клинического восприятия и представления о динамике развития неврологического дефицита у девочки 10 лет приводим 3 выписки из истории болезни с обоснованием редко встречаемого (орфанного) заболевания — болезни Эренфрида.
Под нашим наблюдением находилась девочка М., 10 лет, поступившая в неврологическое отделение Областной детской клинической больницы с жалобами на нарушение походки, ограничение движений правой стопы, которые появились 6 месяцев назад. Около 1 года назад отмечался эпизод боли в суставах, в связи с чем ребенок наблюдался кардиоревматологом с диагнозом «ювенильный идиопатический артрит».
Перинатальный анамнез без особенностей. Развивалась удовлетворительно.
Отец ребенка страдает болезнью Бехтерева, –HLA-B27-позитивный. Получал метотрексат. Обследован в Германии, диагноз подтвержден, рекомендована терапия анти-ФНО-α-веществом. Кратковременно получал Еtanercept (Enbrel). Также рекомендована поддерживающая терапия Azulfidine (Pleon RA).
При поступлении: активна. Нарушение прикуса. Глазные щели, зрачки D = S. Лицо симметрично. Гипермобильный суставной синдром. Неполная синдактилия II–III пальцев ног. Выражен степпаж правой стопы при ходьбе. Тыльное сгибание правой стопы отсутствует. Гипотрофия правой голени. Деформация правой стопы по типу Фридрейха. Контрактура голеностопного сустава справа. Рефлексы с рук живые, D = S. Брюшные живые, S = D. Коленные D > S. Ахиллов рефлекс справа не вызывается. Вибрационная чувствительность в нижних конечностях: D — 6 секунд, S — 14 секунд. Болевая чувствительность не нарушена. В области головки малоберцовых костей с обеих сторон определяются плотные округлые образования (экзостозы).
Проводилась дифференцированная диагностика между ишемической невропатией малоберцового нерва и поражением нерва как проявление системного заболевания соединительной ткани, идиопатического артрита.
Осмотр ортопеда: множественные экзостозы правого колена. Плосковальгусные стопы. Диспозиция II пальца правой стопы. Гипермобильность суставов. Кифосколиоз I степени. Рекомендовано консервативное лечение по поводу невропатии малоберцового нерва справа.
Магнитно-резонансная томография (МРТ) головного мозга: арахноидальная (бессимптомная) киста левой височной области 1,8 × 0,7 см. МР-ангиография: извитость левой внутренней сонной артерии. Гипоплазия правой позвоночной артерии.
МРТ шейного, грудного и пояснично-крестцового отдела спинного мозга: в спинном мозге и экстрамедуллярном пространстве патологии не выявлено. Выпрямление шейного и поясничного лордоза. Умеренные заднелатеральные протрузии дисков Th7–Th8, L4–L5, L5–S1 (ювенильный остеохондроз).
Электрокардиография: полувертикальная электрическая позиция сердца. Неполная блокада правой ножки пучка Гиса.
Эхокардиография: без патологии.
Электронейромиография: признаки грубой мононевропатии правого малоберцового нерва.
Ультразвуковое исследование (УЗИ) печени, желчного пузыря, поджелудочной железы, селезенки: без патологии.
УЗИ почек: без патологии. В брюшной полости и забрюшинном пространстве патологических образований не выявлено.
Ультразвуковая допплерография сосудов нижних конечностей: без патологии.
Общий анализ крови, уровень общего билирубина, печеночных трансаминаз, креатинфосфокиназы, ревматоидного фактора, сиаловой кислоты, С-реактивного белка, антиядерных антител, антител к нативной ДНК — в пределах нормы.
Установлен диагноз: вялый парез правой нижней конечности с деформацией стопы, контрактурой голеностопного сустава, амиотрофией голени с нарушением функции ходьбы вследствие компрессионно-ишемической невропатии малоберцового нерва, обусловленной экзостозом правого коленного сустава.
Сопутствующие диагнозы: арахноидальная (бессимптомная) киста левой височной области. Врожденная дисплазия соединительной ткани с гипермобильным суставным синдромом. Извитость левой внутренней сонной артерии. Гипоплазия правой позвоночной артерии. Кифосколиоз I степени.
Проведено лечение: агвантар по 2 мл 2 раза в сутки, актовегин по 1 таблетке 2 раза в сутки, пирацетам по 200 мг 2 раза в сутки, нуклео Ц.М.Ф. форте по 2 мл внутримышечно 1 раз в сутки № 3, затем по 1 капсуле 2 раза в день, нейромидин по 10 мг 2 раза в сутки, амплипульстерапия, лазеротерапия, массаж, лечебная гимнастика.
На фоне терапии появились легкие движения стопы при попытке тыльного сгибания. Сохраняется выраженное нарушение походки (степпаж), гипотрофия голени, деформация правой стопы. Рекомендовано амбулаторно продолжить медикаментозную терапию (агвантар, мексидол, нейромидин, нуклео Ц.М.Ф. форте, мильгамма), ношение ортопедической обуви, лечебная гимнастика, рекомендована повторная консультация ортопеда-травматолога и нейрохирурга, лечение в центре нейрореабилитации.
В течение 6 месяцев наблюдалась у частного врача. Из-за отсутствия эффекта вновь обратилась в клинику в связи с сохраняющимся нарушением походки, увеличением «шишек» в области верхних третей голеней с обеих сторон (больше справа).
В статусе: черепная иннервация не нарушена. Сила в верхних конечностях сохранена. Выражен степпаж правой стопы при ходьбе. Тыльное сгибание правой стопы отсутствует. Гипотрофия правой голени. Деформация правой стопы по типу Фридрейха. Контрактура голеностопного сустава справа. Рефлексы с рук живые, D = S. Брюшные живые, S = D. Коленные D > S. Ахилловы D = S. Вибрационная чувствительность в нижних конечностях: D — 6–7 секунд, S — 13–14 секунд. Болевая чувствительность и мышечно-суставное чувство не нарушены. В области головки правой малоберцовой кости пальпаторно определяется плотное округлое образование, болезненное при пальпации, с распространением боли в стопу по ходу малоберцового нерва. Подобное безболезненное образование пальпируется в области головки левой малоберцовой кости.
Проведено обследование.
Уровень в крови С-реактивного белка, антистреп-толизина-О, легких цепей Ig каппа, легких цепей Ig лямбда, ионизированного и общего кальция, натрия, хлоридов, калия, креатинина, мочевины, общего белка, альбумина, глобулина, аспартатаминотрансферазы, аланинаминотрансферазы, щелочной фосфатазы, лактатдегидрогеназы, гомоцистеина, пролина, оксипролина, паратгормона, витамина D общего, прокальцитонина, липидограмма в норме.
Повышен уровень циркулирующих иммунных комплексов среднего размера — 0,228 Ед (норма — 0,022–0,046 Ед) и малого размера — 0,177 Ед (норма — 0,022–0,046 Ед).
Повышен уровень остеокальцина (140,9 нг/мл при норме от 11 до 43 нг/мл).
Экскреция гликозаминогликанов, креатинина, пролина, оксипролина в норме (метод тонкослойной хроматографии).
HLA B27 — отрицательный результат.
При рентгенографии левой кисти, коленных суставов от нижней трети бедер до верхней трети голеней выявлены множественные костно-хрящевые экзостозы.
При проведении стимуляционной электронейромиографии нижних конечностей получено снижение проведения по малоберцовым нервам с двух сторон: справа — до отсутствия проведения, слева — на 65–70 %.
Ребенок консультирован в специализированном центре медицинской генетики и пренатальной диагностики. Установлен диагноз: множественный остеохондроматоз — болезнь Эренфрида (Q78.6).
Учитывая выраженную компрессионно-ишемическую нейропатию малоберцового нерва справа со стойким парезом нижней конечности, в условиях нейрохирургического отделения ДОКТМО проведено оперативное лечение (нейрохирург — проф. А.М. Кардаш) — невролиз малоберцового нерва в области головки малоберцовой кости справа с удалением активных хрящевых шипоподобных разрастаний в области канала головки малоберцовой кости. Гистологическое исследование удаленных тканей: гиалинизированная фиброзная и дистрофизированная хрящевая ткань, кусочки жировой ткани.
После операции проведен курс реабилитационной терапии в Областном детском клиническом центре нейрореабилитации:
— магнитотерапия в области подколенной ямки и средней трети голени справа (аппарат «Интердин», чередуя с курсом лечения на аппарате «Миотон»);
— фармакопунктура с милдронатом (0,2 мл на точку, 4 инъекции) с последующим проведением электро–миостимуляции на аппарате «АЭСТ» с режимом работы, направленным на улучшение микроциркуляции большеберцовых мышц;
— точечный массаж перонеальной группы мышц и стопы справа с использованием актовегиновой мази;
— авторское предложение (проф. С.К. Евтушенко) — упругая растягивающаяся резинка, крепящаяся одной частью к колену, а второй — к внешней части стопы, то есть механическое возвращение стопы в исходное положение во время ходьбы;
— ультразвуковая терапия с гидрокортизоном в области головки малоберцовой кости;
— нуклео Ц.М.Ф. форте (препарат, направленный на миелинизацию нервных волокон) по 1 мл внутримышечно № 6;
— серокс (серратиопептидаза — протеолитический энзим, обладающий выраженным протеолитическим, противоотечным и противовоспалительным эффектами) по 1/2 таблетки 2 раза в сутки, 3 недели;
— трипсин (протеолитическое средство, обладающее выраженным противовоспалительным, противоотечным свойствами, расщепляющее фибринозные образования) по 5 мг внутримышечно № 10 через день;
— нейромидин — 0,5% раствор по 1 мл внутримышечно № 20.
На фоне лечения у ребенка появились активные движения в пальцах правой нижней конечности.
По окончании стационарного лечения даны рекомендации.
1. Келтикан (нуклео Ц.М.Ф. форте) по 1 капсуле 2 раза в сутки, 1 месяц. Затем нейромидин по 10 мг 2 раза в сутки, 1 месяц.
2. Агвантар 1 мл 3 раза в день, 1 месяц.
3. Кудесан 1 таблетка 2 раза в день, 1 месяц.
4. Ограничение активных нагрузок на правую нижнюю конечность до 2 месяцев (прыжки, езда на велосипеде, быстрый подъем, спуск по лестнице).
5. Точечный массаж правой ноги № 10.
6. Занятия в бассейне.
7. Клинико-электронейромиографический мониторинг 1 раз в 3 месяца.
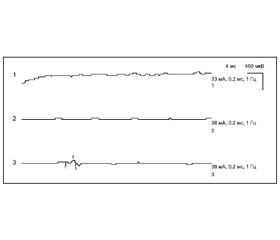
Электронейромиография до лечения: смешанная невропатия правого малоберцового нерва с выраженным блоком проведения импульса и отсутствием М-ответа в области головки малоберцовой кости и предплюсны (рис. 1).
При повторной электронейромиографии отмечена положительная динамика в виде нарастания амплитуды М-ответа в области подколенной ямки в 8 раз (рис. 2).
Таким образом, мы наблюдали компрессионно-ишемическую невропатию малоберцового нерва (сдавления нерва хрящевыми экзостозами) вследствие множественного остеохондроматоза — болезни Эренфрида у ребенка 10 лет с выраженным дистальным парезом ноги, нарушением вибрационной чувствительности, деформацией стопы, контрактурой голеностопного сустава и нарушением функции ходьбы. После проведенного оперативного лечения и курса реабилитационной терапии отмечалась положительная динамика в виде появления активных движений в пальцах правой нижней конечности.
Литературная справка
Болезнь Эренфрида (синонимы: аклазия диафизарная, остеохондроматоз множественный врожденный, хондродисплазия деформирующая, хондродисплазия экзостозная, хондроматоз кости наружный, экзостозы костно-хрящевые множественные, экзостозы хрящевые множественные) — наследственная болезнь, характеризующаяся образованием множественных костно-хрящевых экзостозов в области метафизов и эпифизов длинных трубчатых костей, сопровождающимся нарушением роста костей и их деформацией.
Тип наследования — аутосомно-доминантный с полной пенетрантностью. Выделяют 2 гена, ответственных за развитие заболевания: ген EXT1 (EXOSTOSIN 1 — содержит 11 экзонов, расположен на хромосоме 8 в регионе 8q24.11, мутации в данном гене приводят также к развитию хондросаркомы) и ген EXT2. Мутации в этих двух генах суммарно обнаруживаются примерно в 70 % всех случаев заболевания. При сочетании множественных экзостозов со спастическим тетрапарезом предполагают протяженную делецию. Частота встречаемости точно не установлена. Мужской пол больше предрасположен к заболеванию, чем женский (м : ж = 2–3 : 1).
Множественные костно-хрящевые экзостозы — нарушение развития эпифизарного росткового хряща, при котором наблюдается разрастание костно-хрящевых образований в метафизах. В результате нарушения роста хряща группа его клеток отщепляется от ростковой пластинки и продолжает этот рост под углом к основному продольному направлению роста кости. Экзостоз в своей основе состоит из хрящевой ткани, то есть, в сущности, является экхондрозом, и окостеневает подобно нормальной хрящевой ткани. Поэтому и название «хрящевые экзостозы» не совсем точно передает сущность процесса. Эпифизарный хрящ при нормальных условиях всегда создает губчатое костное вещество. Это свойство сохраняется и при патологических условиях, а экзостозы в большинстве случаев часто имеют правильное губчатое строение. Снаружи спонгиозная ткань заключена в тонкую, но плотную компактную костную скорлупу. Поверхность костного экзостоза, то есть компактный слой, покрыт гиалиновым хрящом толщиной несколько миллиметров. Из этой хрящевой головки и происходит дальнейший рост всего экзостоза. Эта хрящевая пластинка не является сплошной, как на суставном конце кости, а местами прерывается, обнажая костную ткань. Чем ближе к периоду полового созревания и прекращению дальнейшего роста, тем тоньше становится хрящевой покров экзостоза. В большинстве случаев над более или менее крупным костным хрящевым наростом развивается и слизистая сумка.
Множественные хрящевые экзостозы в редких случаях бывают непосредственно врожденными. Обыкновенно экзостозы появляются не раньше 6–8-го года жизни и прогрессируют в период физиологического роста скелета, в детском и юношеском возрасте, чаще всего в периоде от 8 до 18 лет. Медленный рост экзостозов ускоряется главным образом в периоде полового созревания. С прекращением роста в длину и наступлением синостоза эпифизов с метафизами дальнейшее увеличение экзостозов приостанавливается. Размеры отдельных экзостозов в 3-м и 4-м десятилетии жизни могут даже уменьшиться. Таким образом, рост экзостозов теснейшим образом связан с энхондральным ростом скелета.
Вместе с тем поражаются лишь кости, проходящие через хрящевую стадию развития. В порядке убывающей частоты экзостозы наблюдаются в области проксимального метафиза большеберцовой кости, дистального метафиза бедра и проксимального малоберцовой кости, затем следуют проксимальный конец плеча и дистальный конец костей предплечья, проксимальный конец бедра, область вертелов, особенно большого, подвздошная кость и лопатка, ключица. Плюсневые и пястные кости поражаются несколько реже, обычно при большом количестве экзостозов. Редко затрагивается позвоночник, тогда экзостозы растут из дужек и оснований отростков, но почти никогда — из тела позвонка. Нередко поражаются передние концы ребер. Из периферических костей реже всего поражается дистальный конец плеча. Кости лицевого и мозгового черепа соединительнотканного перепончатого происхождения никогда не поражаются. Как правило, рост экзостозов происходит симметрично. Скорость роста в отдельных случаях весьма индивидуальна и различна, она колеблется в довольно широких пределах. Число экзостозов колеблется от единицы и десятков до сотен. Размеры также резко варьируют — от горошины и еще меньше до величины яблока. Форма экзостозов разнообразна. Отдельные экзостозы напоминают сталактиты и имеют сходство с шаром, колбой, клювом, шипом. Поверхность экзостозов большей частью гладкая или грубо-бугристая.
Клиническая картина зависит от локализации и размеров экзостозов, формы и связи с находящимися рядом тканями и органами. Костно-хрящевой экзостоз может на протяжении долгого времени продолжать оставаться незамеченным, так как его рост очень часто не сопровождается симптомами. Выросты могут обнаружиться при жалобах больного на неудобство и боль при ношении обуви. Экзостоз может обнаружиться случайным образом, например, при рентгенологическом обследовании или при установлении наростов или уплотнений. Не всегда удается пропальпировать экзостозы, поэтому для точного определения их количества применяется рентгенография. Это единственный способ для получения данных о размерах, формах и строении костно-хрящевого экзостоза. Рентгенологически определяются костные образования с сохранением целостности (непрерывности) между костно-мозговым каналом здоровой кости и экзостозного образования.
Рост костно-хрящевых образований приводит к деформации пораженного сегмента, развитию вторичных изменений в соседних костях (искривление или укорочение), болевым ощущениям из-за сдавливания мягких тканей и периферических нервов. Кости нередко укорачиваются и искривляются по оси, возникают вторичные деформации. Из-за неравномерного роста парных костей часто возникают вывихи в локтевом и коленном суставах, genu valgum. B тяжелых случаях отмечается задержка роста в основном за счет укорочения конечностей. Костно-хрящевой экзостоз в области позвоночника с дальнейшим ростом в область позвоночного канала может повлечь за собой компрессию спинного мозга. По достижении экзостозами больших размеров возможны такие вторичные симптомы, как сдавливание нервных стволов с болевыми контрактурами, парестезиями, парезами, нарушением чувствительности кожи; аневризмы, развившиеся под влиянием давления экзостозов. Контрактуры возникают не только вследствие болей, но и в связи с непосредственными препятствиями экзостозов нормальному движению суставов. Кожа над экзостозами, как правило, не изменена, но возникающие потертости могут явиться входными воротами для инфекции. В некоторых случаях наступает трансформация экзостозов во вторичную хондрому или хондросаркому (примерно в 10 % случаев).
Профилактика не разработана. Лечение, как правило, оперативное. Выбор лечебной тактики зависит от клинико-рентгенологических проявлений заболевания. При ранней диагностике осуществляется динамическое наблюдение с целью своевременного выявления и удаления растущих экзостозов. Особое внимание уделяют экзостозам, растущим в проекции сосудов, нервов и других важных анатомических образований. При поздней диагностике проводят этапное оперативное лечение, которое направлено на коррекцию имеющихся, профилактику новых деформаций и предупреждение сдавливания сосудисто-нервных пучков. Для устранения деформаций одновременно наряду с удалением экзостозов иногда выполняют корригирующие остеотомии или удлинение отдельных костей. Абсолютным показанием к операции является трансформация экзостозов во вторичную хондрому или хондросаркому. Больные с экзостозной хондродисплазией нуждаются в диспансерном наблюдении ортопеда в течение всей жизни. Прогноз зависит от течения заболевания, которое может варьировать от бессимптомного до роста всех экзостозов, иногда с их трансформацией во вторичные опухоли. Дети с данной патологией должны наблюдаться у ортопеда-травматолога, детского невролога, консультироваться в медико-генетическом центре. При необходимости — у нейрохирурга.

/185.jpg)