Газета «Новости медицины и фармации» 1 (561) 2016
Вернуться к номеру
Концепція реформи фінансування системи охорони здоров’я України, підготовлена робочою групою з питань реформи фінансування охорони здоров’я при МОЗ України Лютий 2016
Авторы: Ігор Перегінець, Леся Карпінська, Володимир Якубівський, Анжела Купліванчук, Василь Кравченко, Сергій Діденко, Катерина Косенко, Володимир Рудий, Нінель Кадирова, Юрій Джигир, Катерина Майнзюк, Павло Ковтонюк, Сергій Марченко, Наталія Рябцева, Олександр Жигінас, Віктор Галайда, Наталія Пасько, Наталія Дацюк (1)
Разделы: Новости, Юридические консультации
Версия для печати
Статья опубликована на с. 24-27 (Укр.)
Суть і зміст реформи
Нова сучасна модель фінансування системи охорони здоров’я, яка передбачає чіткі зрозумілі гарантії держави щодо медичної допомоги, кращий фінансовий захист для громадян у випадку хвороби, ефективний та справедливий розподіл публічних ресурсів та скорочення неформальних платежів.
- Державний гарантований пакет медичних послуг
Замість декларації про надання всієї медичної допомоги безоплатно держава бере чітке зобов’язання надавати визначений обсяг медичних послуг. Громадяни знають, що конкретно вони можуть отримати безоплатно, а за що необхідно сплатити — скільки, як саме і за яких умов (офіційна, проста і зрозуміла система співоплати). Медичні послуги в рамках гарантованого пакета надають постачальники всіх форм власності, отримуючи оплату за надані послуги від єдиного національного замовника.
Результат. Обмежені ресурси йдуть на гарантовані медичні послуги. Зменшуються неформальні платежі. Зростає якість медичної допомоги та взаємна відповідальності пацієнтів та лікарів. Зростає фінансова захищеність громадян у випадку хвороби.
- Єдиний національний замовник медичних послуг
У системі працює нова модель відносин без конфлікту інтересів — розмежування функцій замовника (той, хто платить) та постачальника послуг (автономні лікувальні заклади). Кошти на гарантований пакет послуг акумулюються в єдиному національному фонді. Утворюється єдиний простір медичних закладів. Стираються штучні кордони між бюджетами областей, міст, районів. Послуги оплачуються державою там, де їх отримує пацієнт (екстериторіальність).
Результат. На ринку медичних послуг з’являється конкуренція. Запроваджуються контрактні відносини між замовником і постачальником послуг. Публічні кошти витрачаються ефективніше. Пацієнт може вільно обирати заклад та лікаря. Зростає прозорість та підзвітність публічних фінансів.
- Нові механізми оплати медичних послуг (принцип «гроші йдуть за пацієнтом»)
Держава відмовляється від утримання інфраструктури медичних закладів через постатейне кошторисне фінансування. Вона поступово переходить до оплати медичним закладам реальних послуг, наданих пацієнтам.
Результат. З’являються стимули для медичних закладів підвищувати якість та ставати ефективними. Зростає якість та поліпшуються умови надання послуг. Зростають доходи медичних працівників.
- Посилення ролі громад. Нові ролі центрального уряду та місцевої влади
Громади виступають у ролі засновників та власників ефективних конкурентних медичних закладів, які продають медичні послуги державі, страховим компаніям, громадянам на єдиному ринку медичних послуг. Держава — в ролі закупівельника (на конкурентній основі) гарантованого для кожного громадянина обсягу послуг. Мешканці громад мають важелі для контролю якості надання медичних послуг.
Результат. Відносини між державою, громадою та пацієнтами стають більш здоровими. Чітко розділяються функції держави та громад в охороні здоров’я, зникає дублювання їх ролей. Максимально децентралізовано управління медичними закладами.
Передумови
У 2016 році в Україні продовжує функціонувати успадкована після розпаду СРСР державна система охорони здоров’я, побудована на основі командно-адміністративної моделі управління, відома у світі як система Семашка.
Протягом усіх 25 років після здобуття незалежності держава декларувала необхідність реформувати цю систему. Однак, попри численні політичні заяви, на практиці головним пріоритетом державної політики у сфері охорони здоров’я залишалося збереження існуючої системи. Реальних масштабних реформ у сфері охорони здоров’я в Україні, на відміну від більшості інших постсоціалістичних країн, не проведено.
Значною мірою це було зумовлено браком політичного консенсусу щодо зміни положень статті 49 Конституції України. В ній задекларована безоплатність медичної допомоги у необмеженому обсязі та неможливість скорочення медичної інфраструктури для надання цієї допомоги.
Через це в Україні досі немає чітко визначеного обсягу державних гарантій щодо забезпечення громадян безоплатною медичною допомогою. Не обмежений законом обсяг цих гарантій неможливо покрити лише за рахунок публічних фінансів. Через це громадяни змушені зазнавати значних витрат на оплату медичних послуг та ліків безпосередньо з власних кишень1. Існуюча система фінансування охорони здоров’я не може захистити їх від катастрофічних витрат у випадку хвороби.
Неефективна модель фінансового забезпечення цементує структурну неефективність системи в цілому2. Попри те, що Україна витрачає на охорону здоров’я значну частку від ВВП (7,8 % у 20133), більшість медичної інфраструктури є застарілою, а медичні працівники є однією з найменш оплачуваних професій. Державні видатки покривають лише близько половини (54,5 % у 2013) всіх витрат на охорону здоров’я, а решту доплачують пацієнти з власних кишень. Це створює значну нерівність в доступі до лікування. За даними дослідження 2015 року4, тільки 10 % респондентів оцінили якість медичної допомоги в Україні як добру — це найнижчий рейтинг у Європі.
За таких умов уся система охорони здоров’я вимагає докорінної модернізації.
Ця Концепція пропонує практичні кроки, яких необхідно вжити протягом 2016–2020 років для забезпечення реформи фінансування охорони здоров’я в Україні — як пускового механізму реформи національної системи охорони здоров’я в цілому.
Концепція розроблена з урахуванням відповідних положень Угоди про коаліцію депутатських фракцій «Європейська Україна» у Верховній Раді України восьмого скликання, Стратегії сталого розвитку «Україна-2020»5, а також Національної стратегії реформування системи охорони здоров’я в Україні на період 2015–2020 років6 та покладеного в її основу кращого сучасного світового досвіду реформування систем охорони здоров’я, який підтримує ВООЗ та інші міжнародні організації, що опікуються проблемами ефективності систем охорони здоров’я в усьому світі.
Визначення проблеми
Реформа спрямована на вирішення головної проблеми фінансування системи охорони здоров’я, а саме — неефективності витрачання публічних коштів та її наслідків: необхідності громадянам самостійно «дофінансовувати» систему з власної кишені, несправедливості розподілу коштів і медичних послуг, фінансової незахищеності людей у випадку хвороби, низьких доходів медичного персоналу, відсутності необхідних ресурсів там, де цього потребує пацієнт.
Неефективність полягає в тому, що наявна модель фінансування системи охорони здоров’я не здатна забезпечувати належну віддачу системи (надання медичних послуг прийнятної якості в необхідному обсязі та фінансовий захист населення від витрат у випадку хвороби) відповідно до обсягу коштів, що цією системою споживається. Навіть за нинішнього обсягу фінансування система охорони здоров’я України могла б забезпечувати кращі результати.
Міжнародна практика вирізняє три основних завдання, які виконує система фінансування охорони здоров’я. Це збір коштів на охорону здоров’я; їх об’єднання для найкращого покриття фінансових ризиків, пов’язаних з хворобою; та розподіл коштів (закупівля медичних послуг). В Україні кожна з трьох складових потребує докорінної модернізації, за винятком, принаймні до проведення інших реформ, складової збору коштів.
Збір коштів
Збір коштів для фінансування системи охорони здоров’я в Україні здійснюється за рахунок загальних податків. Протягом усіх років незалежності лунають численні політичні декларації про необхідність запровадження системи обов’язкового соціального медичного страхування, яка дозволила б використовувати для збору коштів надходження від цільового страхового внеску. Однак спроби розробити відповідний якісний закон та прийняти його були безрезультатними.
При цьому, як свідчить сучасний міжнародний досвід, різновид моделі збору коштів (соціальне страхування чи загальні податки) сам по собі не має критичного значення для ефективності роботи системи. У світі існує багато доказів як неефективності систем охорони здоров’я, орієнтованих на соціальне страхування (наприклад, Росія), так і високої ефективності систем, у яких збір коштів здійснюється за рахунок загальних податків (наприклад, Велика Британія, Данія, Італія, Іспанія, Норвегія, Швеція).
Безперечно, збір коштів через цільовий страховий внесок створює більші можливості для підвищення прозорості та підзвітності системи. Однак необхідні для цього стратегії цілком можуть бути втілені у системі, що використовує для збору коштів загальні податки.
Отже, покладання надій на негайне запровадження обов’язкового соціального медичного страхування як на панацею не має під собою достатнього ґрунту. Запровадження такої системи може бути одним з інструментів поліпшення фінансування системи охорони здоров’я, але не раніше, ніж будуть проведені більш нагальні реформи.
Такими реформами є зміни до інших двох складових функції фінансування — об’єднання коштів та закупівлі медичних послуг (розподілу коштів). Саме їх недосконалість призводить до більшості проблем у фінансуванні системи охорони здоров’я.
Об’єднання коштів
В Україні кошти на фінансування охорони здоров’я, що збираються за рахунок загальних податків, акумулюються у державному бюджеті та розділяються на дві частини.
Одна з них (менша) спрямовується на фінансування загальнодержавних програм та загальнонаціональних медичних закладів, що перебувають у центральному підпорядкуванні (включаючи заклади МОЗ, НАМНУ, МО, МВС, СБУ та деяких інших відомств).
Друга (більша) у вигляді медичної субвенції розподіляється за встановленою Кабінетом Міністрів формулою між обласними бюджетами, районними бюджетами, бюджетами міст обласного значення, а починаючи з 2016 року — і між бюджетами об’єднаних територіальних громад.
Система розподілу коштів між ними, передбачена Бюджетним кодексом, відповідає принципу солідарності, оскільки використовує єдиний для всієї країни фінансовий норматив бюджетної забезпеченості.
Однак розпорошення ресурсів поміж сотнями місцевих бюджетів (у 2016 їх 793 — обласні, міські, районні бюджети та бюджети об’єднаних територіальних громад) разом із недосконалістю подальшого розподілу коштів між медичними закладами нівелює це позитивне досягнення.
З місцевих бюджетів гроші витрачаються на інфраструктуру, а не на фактичні послуги для пацієнтів. У таких умовах медичні заклади — якої б якості вони не були — перетворюються на монополії і не мають стимулів до скорочення непотрібних потужностей чи підвищення ефективності та якості. Адже обласний бюджет буде за будь-яких умов фінансувати обласні заклади, міський — міські, районний — районні тощо. Послуги між закладами різного підпорядкування часто дублюються, але в системі немає стимулів, щоб оптимізувати їх: якщо скоротити лікарняні потужності в одному місці, це не призведе до перенесення коштів в інше — бюджет першого закладу просто зменшиться7 (див. вставку «Дублювання послуг та неефективність використання ресурсів в охороні здоров’я»).
Рішенням, яке пропонує ця Концепція і яке відповідає найкращим європейським практикам, є створення системи єдиного національного замовника медичних послуг. Разом з наданням публічним медичним закладам автономії це дозволить створити єдиний ринок медичних послуг (єдиний медичний простір), на якому держава, страхові компанії, місцеві бюджети та громадяни зможуть придбати послуги в незалежних постачальників усіх форм власності. При цьому держава буде оплачувати чітко визначений гарантований безоплатний для громадян пакет медичних послуг, а постачальники будуть конкурувати за ці кошти. Послуги, які не входять до гарантованого пакета, громадяни зможуть оплатити напряму або за допомогою добровільного медичного страхування.
Закупівля медичних послуг (розподіл коштів)
У всіх розвинених країнах та переважній більшості країн, які розвиваються, медичні послуги, що фінансуються державою, закуповуються на основі моделі активних (стратегічних) закупівель. Замовник (держава в особі органів управління охороною здоров’я чи державного страхового фонду) витрачає кошти платників податків, купуючи у медичних закладів, лікарів, аптек послуги та ліки за допомогою публічних контрактів. В Україні ця модель не використовується, хоча формально дозволена законом ще з 2000 року.
В Україні заклади охорони здоров’я переважно є бюджетними установами — вони отримують гроші з відповідного бюджету (області, міста, району, а з 2016 року — також з бюджетів об’єднаних територіальних громад) на основі постатейного кошторису своїх видатків. При цьому кількість та якість послуг чи ефективність роботи закладу не мають великого значення.
Отже, головною проблемою є те, що гроші платників податків витрачаються на ресурси (утримання будівель лікарень, зарплату їх персоналу тощо), а не на потрібні громадянам медичні послуги. У таких умовах лікарням вигідно утримувати роздуту інфраструктуру (саме вона є підставою для обсягу фінансування закладу), а якість чи ефективність не є пріоритетом. Як результат, Україна посідає друге місце в Європі за кількістю лікарняних ліжок (8,8 на 1000 населення у 2013 році), в 1,5 рази більший, ніж в ЄС, показник перебування пацієнта в стаціонарі (в середньому 11,8 дня при 8 в ЄС). При цьому Україна має найнижчий в Європі показник задоволеності громадян системою медичного обслуговування та одні з найгірших у Європейському регіоні показники здоров’я населення.
Реформа в цій сфері полягає в тому, щоб спрямувати публічні кошти з утримання інфраструктури на закупівлю безпосередньо необхідних громадянам медичних послуг. Утримання інфраструктури закладів стає справою їх власників та менеджменту: конкуруючи за кошти держави, місцевих бюджетів, страхових компаній та громадян заклади покривають свої витрати та заробляють на розвиток (див. розділи «Посилення ролі громад» та «Автономія медичних закладів» нижче).
Формально закон передбачає можливість здійснення закупівель медичних послуг. Однак не існує чітко визначеного обсягу державних гарантій надання безоплатної медичної допомоги. Це робить неможливим формулювання предмета таких закупівель — що ж, власне, необхідно закупити за державні кошти, а за що повністю (чи частково) мають сплачувати громадяни?
Тому перш за все ця Концепція пропонує запровадження в Україні державного гарантованого пакета медичних послуг. Він буде предметом договірних відносин між державою (єдиним національним замовником медичних послуг) та медичними закладами.
По-друге, Концепція передбачає запровадження нових методів оплати постачальникам на основі результатів їх діяльності, тобто оплату послуг за принципом «гроші йдуть за пацієнтом».
Детальний опис ключових завдань (елементів) реформи подано в наступних розділах.
/25_u2.jpg) Дублювання послуг та неефективність використання ресурсів в охороні здоров’я
Дублювання послуг та неефективність використання ресурсів в охороні здоров’я
Дублювання послуг та пов’язане з ним неефективне використання публічних коштів дуже поширені в системі охорони здоров’я України. Яскравим прикладом є місто Львів. У центральній частині, на території площею всього 6 км2, розташовані 5 багатопрофільних медичних закладів, які фінансуються з різних джерел: Львівська обласна клінічна лікарня (обласний бюджет), 1-ша та 4-та міські лікарні (міський бюджет), Клінічна лікарня львівської залізниці (бюджет ПАТ «Укрзалізниця») та найбільший у місті приватний заклад — Медичний центр Св. Параскеви (кошти громадян).
За логікою радянської системи, «область» повинна надавати лише високоспеціалізовану допомогу, якої немає в міських лікарнях, «залізничники» повинні лікувати лише працівників свого відомства, а приватних закладів не повинно існувати взагалі.
Однак на практиці набір найбільш поширених медичних послуг вторинного рівня є в кожному з цих закладів, і кожен бюджет утримує матеріально-технічну базу та персонал для їх надання. Наприклад, для хірургічного лікування такої поширеної проблеми, як грижа черевної стінки, жителі Львова можуть безперешкодно звернутися в будь-яку з лікарень.
Сучасні ефективні механізми фінансування (закупівля послуг з єдиного джерела та конкуренція між закладами), найбільш імовірно, призведуть до об’єднання лікарень або принаймні їх «спеціалізації» на ті послуги, що в них «вдаються» найкраще з точки зору якості та економічної ефективності.
Це призведе до зменшення витрат публічних коштів одночасно з підвищенням якості послуг завдяки зосередженню найкращого обладнання, фахівців та потоку пацієнтів в одному місці.
Мета і принципи
Метою реформи є запровадження нової моделі фінансування системи охорони здоров’я, яка передбачає чіткі, зрозумілі гарантії держави щодо медичної допомоги, кращий фінансовий захист для громадян у випадку хвороби, ефективний та справедливий розподіл публічних ресурсів та скорочення неформальних платежів.
- Нова модель фінансування заснована на таких принципах.
- Фінансовий захист. Ніхто не повинен зазнавати катастрофічних витрат у випадку хвороби чи відмовлятися від необхідної медичної допомоги через неможливість її оплатити в момент отримання.
- Справедливість доступу до медичної допомоги. Доступ до гарантованих державою послуг мають всі, хто їх потребує, незалежно від стану здоров’я та фінансової спроможності.
- Чесність, відкритість та збалансованість у прийнятті ключових рішень щодо розподілу бюджетних коштів на охорону здоров’я: хто саме, які саме послуги і за яку ціну отримує.
- Прозорість і підзвітність. Нульова толерантність до корупції. Зрозумілість зобов’язань усіх сторін, відкритість у використанні публічних фінансів.
- Ефективність, яка означає збільшення результату для всіх учасників системи на кожну витрачену гривню. Йдеться про кращу якість та доступність послуг для пацієнтів, кращі умови роботи та доходи для лікарів, ефективне витрачання публічних коштів для платників податків.
- Конкуренція постачальників як інструмент ефективності та зростання якості медичної допомоги. Залучення постачальників всіх форм власності, їх чесна конкуренція створює мотивацію надавати якісні послуги, впроваджувати науково обґрунтовані та економічно ефективні методи роботи, забезпечувати дотримання клінічних протоколів та професійних стандартів.
- Передбачуваність обсягу коштів на медичні послуги у державному бюджеті, яка можлива за умов повноцінного стратегічного планування медичної допомоги та витрат на неї.
Ключові елементи реформи
Державний гарантований пакет медичних послуг
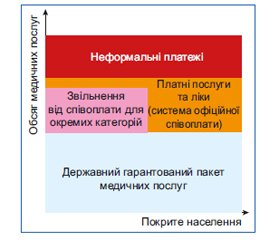
В Україні є яскраво виражений запит на чітке визначення зобов’язань держави щодо надання медичних послуг: громадяни хочуть знати, що вони мають право отримати безоплатно, а за які медичні послуги необхідно сплатити — скільки, як і за яких умов.
Відповідно до свого європейського вибору Україна відмовляється від застарілої радянської практики декларування права громадян на необмежений обсяг медичної допомоги безоплатно. Відсутність об’єктивних можливостей для втілення таких декларацій призводить лише до недотримання цього права. Натомість Україна впроваджує чітко визначений державний гарантований пакет медичних послуг (ДГП), прив’язаний до пріоритетів в охороні здоров’я та економічного стану країни.
Згідно з міжнародним принципом універсального доступу до медичної допомоги ДГП поширюється на всіх без винятку громадян держави. Однією з ключових складових ДГП є первинна медична допомога, що є максимально доступною для всіх за будь-яких умов. До пакета також входить екстрена медична допомога, у тому числі в стаціонарі. Відповідно до економічних можливостей до ДГП входять основні види спеціалізованих амбулаторних послуг за направленням лікаря первинної ланки, а також основні види планової стаціонарної медичної допомоги за направленням лікаря первинної ланки чи лікаря-спеціаліста.
Послуги, які не входять до ДГП, передбачають співоплату або повну оплату отримувачем такої послуги. Зокрема, до таких послуг належить робота лікаря первинної ланки поза робочими годинами, послуги спеціалістів без направлення, окремі види діагностичних чи лікувальних послуг, лікарських засобів тощо. Функціонує офіційна система співоплати за такі послуги. Характерною особливістю цієї системи є її простота та прозорість: кожна людина чітко знає розміри та призначення співплатежів.
Іншою особливістю системи співоплати є те, що вона не призводить до катастрофічних витрат громадян, пов’язаних з отриманням медичної допомоги. Система запобігає випадкам відмови від отримання допомоги у зв’язку із її фінансовою недоступністю. Важливим ресурсом в цьому контексті є добровільне медичне страхування, яке відіграє допоміжну роль, забезпечуючи доступ громадян до послуг, які не входять до ДГП, а також до послуг окремих приватних постачальників, які надають ДГП за більш високими стандартами, порівняно із мінімальними встановленими державою, що впливає на ціну для споживача.
Окремі пільгові категорії громадян звільнені від необхідності здійснювати співоплату за послуги, що не входять до ДГП (рис. 1).
/25_u.jpg)
Виокремлення певної категорії громадян та створення таких «винятків з правила» несе в собі загрозу — це може скомпрометувати систему співоплати в цілому. Для запобігання цим ризикам працює нова система ідентифікації пільгових категорій громадян, розроблена МОЗ спільно з Мінсоцполітики.
Обсяг фінансування ДГП є динамічною величиною, яка щорічно затверджується рішенням парламенту. Однак ДГП сам по собі є інструментом забезпечення стабільності та передбачуваності фінансування медичної допомоги.
До ДГП увійдуть ліки, переважну більшість яких сьогодні пацієнти оплачують зі своїх кишень. Пріоритетом будуть ліки, які призначають лікарі первинної ланки та спеціалісти амбулаторного рівня на основі пріоритетів сектора охорони здоров’я з врахуванням тенденції захворюваності. Покриті будуть також основні лікарські засоби, які використовуються в стаціонарному лікуванні.
До надання ДГП допущені постачальники послуг всіх форм власності — державні, комунальні, приватні. Через єдиного національного замовника (див. розділ нижче) держава закуповує послуги ДГП там і тоді, де і коли це забезпечує максимальну економічну ефективність, тобто покриття необхідної кількості населення послугами, які відповідають стандартам якості, за прийнятну ціну.
Упровадження гарантованого пакета медичних послуг сприяє скороченню рівня неформальних платежів. Неформальні платежі виконують компенсаторну функцію, доповнюючи офіційні канали оплати та вказуючи на перспективи їх вдосконалення. Із розвитком останніх рівень неформальних платежів почне поступово знижуватися. Завдяки регулярному (щорічному) вимірюванню рівня та структури неформальних платежів сформується доказова база щодо обсягів недофінансування системи, а також буде можливість відстежувати успішність реформи фінансування. Ця інформація потрібна також для стратегічного планування змін до ДГП, вдосконалення механізмів співоплати, оптимізації розподілу наявних ресурсів тощо.
Єдиний національний замовник медичних послуг
Для того, щоб замовляти від імені громадян державний гарантований пакет медичних послуг у закладів охорони здоров’я, створюється система єдиного національного замовника. Єдиний національний замовник — це незалежна інституція, яка діє в інтересах пацієнтів та закуповує медичні послуги з єдиного національного пулу коштів на основі єдиних базових тарифів та вимог до якості. Це забезпечує справедливість розподілу коштів та уніфікованість послуг по всій країні.
Оптимальним варіантом для України є створення Національної агенції з фінансування охорони здоров’я (НФА) в межах діючої моделі збору коштів із загальних податків. НФА та її регіональні відділення контрактують постачальників послуг всіх рівнів та форм власності з метою закупівлі медичних послуг в межах ДГП. Для ефективної закупівлі запроваджуються нові механізми оплати постачальникам за фактичний результат (див. розділ нижче).
Згідно з принципом розмежування функцій замовника і постачальника послуг НФА, як замовник, не володіє медичними закладами та не керує ними. Таким чином, руйнується багаторічна практика конфлікту інтересів, коли заклад фінансується з бюджету того органу влади, у підпорядкуванні якого перебуває. Ключовою умовою тут є надання фінансової та управлінської автономії закладам охорони здоров’я, з якими НФА укладає договори напряму (див. розділ нижче).
Таке одноканальне фінансування через НФА в природний спосіб вирішує проблему надмірної фрагментації бюджетів охорони здоров’я. В Україні маршрут пацієнта всередині циклу медичної допомоги пролягає не просто між різними медичними закладами, але й між різними бюджетами, кожен з яких є закритою підсистемою охорони здоров’я (обласною, міською, районною), ізольованою від інших подібних підсистем. Передбачена в цій Концепції реформа руйнує штучні кордони між ними та утворює єдиний ринок послуг (єдиний медичний простір), до якого залучені всі постачальники, до яких звертаються пацієнти — в тому числі приватні заклади, а також аптеки (див. рис. 2).
Ліворуч на рис. 2 зображена теперішня ситуація, коли кошти платників податків спочатку розподіляються між місцевими бюджетами (при цьому зазнають надмірної фрагментації), а потім спрямовуються у відповідну обласну, міську чи районну підсистему охорони здоров’я. Заклади в межах цих підсистем мають монопольне становище, адже отримують кошти на підставі підпорядкування, а не своїх результатів. Праворуч зображена система після реформи, де національний замовник (НФА) на єдиному ринку медичних послуг укладає договір з будь-яким закладом, куди звертається пацієнт.
Організаційно НФА працює під управлінням Міністерства охорони здоров’я. Для більш ефективного здійснення своєї функції замовника НФА має регіональні підрозділи. Регіональні підрозділи створюються з нуля або на базі існуючих органів управління охороною здоров’я, виходячи з практичних обставин.
Вибір рівня для організації регіональної ланки НФА координується з адміністративно-територіальною реформою. Обирається такий рівень, на якому кількість населення забезпечать оптимальне акумулювання (пулінг) ресурсів. Регіональне відділення НФА займається плануванням та здійсненням закупівлі медичних послуг всіх рівнів допомоги — гроші повинні «йти за пацієнтом» на первинний, вторинний та третинний рівень без перешкод. Ринок закладів, на якому НФА закуповує послуги, повинен бути достатньо великим для забезпечення конкуренції між ними за державні кошти. У разі, якщо достатній обсяг ресурсів та вибір постачальників можна забезпечити у межах реформованих укрупнених районів (від 450 тис. населення), закупівля послуг через НФА організовується на цьому рівні. Однак згідно з європейським досвідом (Польща, Угорщина, Іспанія, Італія, Данія та інші країни) найбільш оптимальним рівнем для утворення таких підрозділів є рівень областей (пул населення — від 1,5 млн)8.
Центральне та регіональні відділення НФА створюються так, щоб забезпечити достатній рівень незалежності від центрального та місцевих органів влади. Регіональні представництва НФА не підпорядковуються місцевим органам виконавчої влади та органам місцевого самоврядування, оскільки є структурним підрозділом національної агенції. Найкращою аналогією тут є регіональний підрозділ будь-якої фінансової структури — банку або страхової компанії, які надають послуги, не будучи частиною органів влади чи у їх підпорядкуванні.
У новій системі надання послуг є децентралізованим аж до рівня громад — власників медичних закладів (див. розділ нижче), а план закупівлі послуг у межах гарантованого обсягу розробляють регіональні підрозділи НФА для більшої території. Це забезпечує інтеграцію між рівнями допомоги, дозволяє уникати зайвого дублювання, посилює спеціалізацію та якість надання послуг. Така роль регіональних представництв національної агенції розвиває й посилює ідею госпітальних округів, що пропонувалася на першому етапі децентралізації в охороні здоров’я9. Планування закупівель через НФА не лише дозволяє географічно моделювати надання медичних послуг у рамках певної території (наприклад, укрупненого району чи області), але й вирішує проблему переадресації пацієнтів у випадку потреби в лікуванні в інших регіонах.
Нові ролі центрального уряду та місцевої влади. Посилення ролі громад
Запропонована в цій Концепції реформа узгоджується з принципами ефективної децентралізації та збільшення ролі місцевого самоврядування10. Запропонована організація системи фінансування охорони здоров’я базується на принципі субсидіарності: повноваження повинні бути закріплені на якомога нижчому рівні влади, якщо на ньому можна забезпечити доступність та належну якість публічних послуг, а також необхідні для цього ресурси.
Разом з тим з відходом від радянської моделі фінансування охорони здоров’я і центральний уряд, і місцеві органи влади повинні будуть призвичаїтись до нових ролей.
У більшості країн ЄС органи місцевого самоврядування відіграють ключову роль у постачанні послуг (створюють медичні заклади та володіють ними або створюють умови для приватного інвестора11). У той же час найбільш поширеною є практика, коли фінансування послуг у межах державних гарантій (збір коштів та закупівля послуг) здійснюється не місцевим самоврядуванням, а незалежними інституціями національного рівня. Це або агенції, яким уряд передає частину зібраних національних податків на закупівлю медичних послуг, або страхові фонди, які збирають кошти самостійно. При цьому замовник послуг передає кошти безпосередньо на користь медичних закладів, де були придбані послуги, а не у місцеві бюджети. Відповідно, місцеві видатки на охорону здоров’я становлять лише незначну частку від загальних витрат на охорону здоров’я в більшості європейських країн12.
В Україні власником більшості медичних закладів є місцеві ради (області, міста, райони, об’єднані територіальні громади), і саме вони залишаються головним гравцем у наданні медичних послуг. При цьому держава бере на себе повну відповідальність за виділення коштів, достатніх для закупівлі гарантованого пакета медичних послуг для кожного громадянина. Розподіл цих коштів відбувається через незалежну інституцію — НФА за новим, більш прозорим, справедливим і конкурентним принципом.
Таким чином місцеві ради в особі закладів, що їм належать, отримують більше коштів, якщо зростає кількість та якість медичних послуг для населення. Громади, чиї місцеві ради створюють найефективніші заклади, отримують не лише доступ до відповідного медичного обслуговування, але й доступ до інвестицій та можливість за рахунок коштів НФА (як найбільшого оптового покупця послуг), страхових компаній та оплати від громадян розширити кількість робочих місць для медичного персоналу, збільшити привабливість території, та привабити пацієнтів з суміжних територій (і навіть з усієї країни) для отримання тих послуг, у яких заклад досягає високих результатів. Якщо на території громади є приватні комерційні медичні заклади13, місцеві органи влади мають можливість отримувати від таких підприємств податок на їхній прибуток.
Передаючи функцію закупівель гарантованого пакета послуг НФА, необхідно забезпечити, щоб громади мали механізм незалежного нагляду за якістю медичних послуг, а також за їх відповідністю потребам місцевого населення. Для цього на базовому рівні врядування (громади) створюються медичні наглядові ради, які представляють інтереси місцевого населення у сфері охорони здоров’я і включають представників громадськості, груп пацієнтів та професійної медичної спільноти. Місцеві медичні ради залишаються незалежними від місцевих органів влади і власників лікарень. Діяльність цих рад та їх повноваження регулюються окремим підзаконним актом. Ці ради функціонують на громадських засадах і мають дорадчий голос під час планування закупівель на відповідній території, надаючи незалежну інформацію про потреби населення та якість роботи закладів. Мережа місцевих медичних рад координує свою роботу із загальнонаціональними органами забезпечення якості медичних послуг.
Нові механізми оплати медичної допомоги: «гроші йдуть за пацієнтом»
Гарантований пакет медичних послуг та єдиний національний замовник набувають реального сенсу завдяки впровадженню третього елемента реформи — відмови від фінансування закладів на основі постатейного кошторису (утримання інфраструктури) та переходу до оплати постачальникові фактично наданих послуг (оплата результату). Для цього необхідні такі передумови:
– оплата за заздалегідь узгоджені результати (отже, потрібен договір/контракт, де встановлено завдання для виконавця — постачальника послуг);
– автономія постачальника (постачальник послуг (виконавець) самостійно вирішує, як має бути організована його робота для забезпечення запланованих у договорі результатів);
– незалежна перевірка, яка є пусковим механізмом для виплати (потрібен незалежний агент-платник, який проводить таку перевірку).
Як свідчить найкраща міжнародна практика, для різних видів медичної допомоги в силу їх особливостей використовуються різні методи оплати. Вони покликані стимулювати постачальників послуг бути максимально орієнтованими на пацієнта, водночас забезпечуючи ефективність власних витрат та процесу надання допомоги.
- Для первинної медичної допомоги запроваджується змішаний метод оплати на основі нормативу на одного жителя з поправкою на ризики. До цього нормативу додаються доплати за якість послуг та досягнення окремих важливих показників (зокрема, охоплення вакцинацією, відмова від куріння та інших шкідливих звичок, контроль кров’яного тиску та ін.), плата за окремі послуги, збільшення обсягів надання яких визначено національними пріоритетами тощо. На початку використовується проста формула визначення нормативу на одного жителя та коефіцієнти за віком та статтю. Далі до неї поступово додаються інші поправки, які дозволяють зробити цей метод оплати якомога більш об’єктивним та справедливим. Структура змішаних платежів перебуває в стані постійної адаптації до умов, що змінюються.
- Для спеціалізованої амбулаторної допомоги використовуються різні методи оплати, залежно від виду послуг: фінансування з розрахунку на одного жителя, плата за послугу, чи плата за пролікований випадок (для послуг, наближених до стаціонарної допомоги, таких як хірургія одного дня).
- Для стаціонарної допомоги використовується метод фінансування на основі оплати за пролікований випадок із застосуванням діагностично-споріднених груп (ДСГ). Спочатку ця методологія буде запроваджена у низці пілотних лікарень. На їх базі будуть відпрацьовані нові підходи до збору даних щодо пролікованих випадків, їх кодування у діагностично-споріднені групи та аналізу витрат, пов’язаних з кожним випадком. У результаті цього пілотного проекту14 логіка групування випадків стаціонарної допомоги з використанням ДСГ буде пристосована до особливостей України. Також буде забезпечено масив даних, необхідних для розробки універсальних базових ставок оплати пролікованих випадків для кожної ДСГ. Надалі оплата стаціонарної медичної допомоги за допомогою ДСГ буде поступово запроваджуватися у всіх інших лікарнях України. Запровадження такої методології оплати є складним і тривалим процесом, його реалізація, за досвідом інших країн, може потребувати кількох років. Тому на початковому етапі реформи, до переходу на оплату стаціонарної допомоги за допомогою ДСГ, фінансування лікарень відбуватиметься за допомогою глобального бюджету із визначенням обсягу послуг та відповідних індикаторів результативності цих закладів.
Підготовка та практичне запровадження фінансування первинної медичної допомоги та частини спеціалізованої амбулаторної допомоги на основі оплати з розрахунку на одного жителя та фінансування лікарень за допомогою глобального бюджету починається в найближчій короткостроковій перспективі, не пізніше від початку наступного бюджетного року.
Автономія медичних закладів (розмежування замовника і постачальника)
Запропонована в цій Концепції модернізація системи фінансування охорони здоров’я базується на моделі збалансованого трикутника «споживач — замовник — постачальник», прийнятій у цивілізованих країнах. В Україні модель цих відносин є деформованою — фактично замовника послуг не існує, він поєднаний з постачальником (держава володіє медичними закладами та забезпечує їх утримання). Це створює конфлікт інтересів та призводить до вкрай низьких результатів при істотних національних витратах на охорону здоров’я.
У розділах вище описані межі зобов’язань між сторонами (гарантований пакет медичних послуг), створення інституалізованого замовника послуг (НФА), та механізми відносин останнього з постачальниками. Оскільки реформа включає створення автономного національного замовника послуг, це передбачає появу автономних постачальників, які продають першому медичні послуги на основі договорів.
Для цього необхідно в найкоротший термін (протягом 2016 року) забезпечити надання всім бюджетним закладам (крім поодиноких винятків) фінансової та управлінської автономії шляхом перетворення їх на державні та комунальні некомерційні підприємства15. Одразу з наданням автономії заклади повинні перейти з розпорядниками бюджету (а в подальшому з НФА) на контрактні відносини з використанням механізму глобального бюджету (до запровадження інших нових методів оплати медичних послуг, які описані вище).
На рівні первинної допомоги процес автономізації може бути прискорений через широке застосування лікарями загальної практики роботи на основі приватної медичної практики.
Спрощення програмної класифікації видатків на охорону здоров’я
В Україні неефективність у фінансуванні галузі закладена не лише у відносинах між розпорядниками бюджетних коштів та постачальниками послуг, але й на рівні формування бюджетних програм. Існує понад 40 регіональних та державних бюджетних програм, які не утворюють логічної структури та часто перетинаються одна з одною.
Пропонується реорганізувати та спростити структуру переліку бюджетних програм відповідно до ключових функцій системи та виділити ДГП в окрему програму. Новий простий та зрозумілий перелік бюджетних програм дає змогу відмежувати витрати на індивідуальні медичні послуги від послуг для населення в цілому, а також зосередити кошти навколо пріоритетів галузі. Пропонується запровадити 5 головних бюджетних програм:
- Державний гарантований пакет медичних послуг.
- Громадське здоров’я.
- Реабілітація та медико-соціальна допомога.
- Медична освіта, дослідження та підвищення кваліфікації.
- Адміністрування, централізовані закупівлі та інші витрати.
Кожна з програм містить підпрограми, які підпорядковані головній меті та не перетинаються з іншими. Підпрограми формуються навколо видів послуг, а не навколо типів закладів. Отже, заклади охорони здоров’я можуть мати фінансування з різних програм, у разі якщо надають відповідні послуги. Наприклад, науково-дослідницькі медичні центри можуть надавати послуги пацієнтам в межах програми «Державний гарантований пакет медичних послуг» (укладаючи договір з НФА), а також отримувати фінансування з програми «Медична освіта, дослідження та підвищення кваліфікації».
На першому етапі обсяги державних програм можуть відповідати структурі нинішніх видатків на охорону здоров’я. Так, оновлений програмний бюджет буде виглядати наступним чином (табл. 1).
Етапи реформи
Реформа фінансування системи охорони здоров’я відбуватиметься в три етапи: початковий, або підготовчий етап (2016–2017 роки), етап запровадження (2017–2018 роки) та етап інтеграції (2019–2020 роки).
Етап 1. Підготовка та перша хвиля впровадження (2016–2017)
- Визначено обсяг та структуру Державного гарантованого пакета медичних послуг, послуг поза ДГП, механізми співоплати, вирішено питання забезпечення додатковими медичними послугами пільгових категорій:
– прийнято необхідне законодавство для запровадження Державного гарантованого пакету медичних послуг (а також законодавчо унормовано можливості співоплати за послуги та надання платних послуг публічними закладами).
- Постачальники медичних послуг готові до переходу на постачання послуг за контрактами:
– проведено автономізацію закладів охорони здоров’я: прийнято відповідне законодавство, всі державні та комунальні бюджетні заклади, які підлягають автономізації, реорганізовано у некомерційні підприємства з широкою фінансовою та управлінською автономією;
– постачальники медичних послуг виконують критерії щодо якості та ефективності для укладення контрактів з єдиним замовником (НФА). Ці критерії визначає МОЗ України.
- У структуру ДГП інтегровано реімбурсацію ліків.
- Створено інституційні та правові умови для запровадження нових методів оплати медичних послуг постачальникам:
– прийнято необхідне законодавство для створення єдиного замовника — Національної агенції з фінансування охорони здоров’я;
– створено Національну агенцію з фінансування охорони здоров’я (затверджено статут, організаційну структуру, штатний розклад);
– прийнято необхідне законодавство для застосування механізму оплати з використанням нормативу на одного жителя для первинної ланки у поєднанні з додатковою фінансовою мотивацією для здійснення профілактики захворювань;
– прийнято необхідне законодавство для застосування оплати за пролікований випадок з використанням DRG для стаціонарної допомоги;
– розроблено національний класифікатор діагностично-споріднених груп (DRG);
– створено рівні умови для доступу закладів всіх форм власності до фінансування з державного бюджету в межах ДГП;
– затверджено типові контракти між НФА та постачальниками медичних послуг всіх рівнів.
- Розпочато практичне використання нових методів фінансування первинної допомоги з використанням нормативу на одного жителя та фінансування стаціонарної допомоги з використанням глобального бюджету у пілотних областях.
- Затверджено уніфіковані клінічні протоколи для переліку найбільш поширених медичних станів, забезпечено обов’язковість їх використання.
- Визначено вартість медичних послуг, частку та порядок їх відшкодування з державного бюджету.
- Створено інструменти електронної охорони здоров’я для збору і обробки медичних, фінансових та управлінських даних, необхідних для економічного аналізу роботи закладів охорони здоров’я:
– розроблено стандарти обміну інформацією в охороні здоров’я;
– розпочато пілотування інформаційної системи для збору фінансових даних;
– розроблено алгоритми управління потоками пацієнтів, фінансовими потоками та механізми контролю за якістю надання медичних послуг.
- Розпочалося застосування локальних клінічних протоколів (на рівні медичного закладу) з метою уніфікації та інформатизації процесу надання послуг.
- Оновлено програмну класифікацію видатків бюджету на охорону здоров’я.
Етап 2. Національне впровадження (2018–2019)
- ДГП прийнято як окрему бюджетну програму.
- У закладах, які надають ДГП, працюють механізми співоплати послуг.
- Розпочали роботу центральний офіс та регіональні підрозділи НФА.
- Між НФА та постачальниками укладено договори про надання медичних послуг ДГП для всього населення.
- Кошти на реалізацію програми ДГП передано НФА в повному обсязі.
- Усі заклади, які надають послуги ДГП, отримують оплату за новими механізмами (норматив на одного жителя для первинної допомоги, змішана система оплати для спеціалізованої амбулаторної допомоги, оплата за пролікований випадок з використанням DRG для стаціонарної допомоги).
- Розпочато пілотування системи єдиного електронного реєстру пацієнтів та системи призначень лікарських засобів.
Етап 3. Інтеграція (2019–2020)
- Працює механізм стратегічних закупівель: замовлення послуг на основі запланованих об’ємів та встановлених тарифів за контрактами.
- Працює система щорічного перегляду ДГП.
- Завершено формування єдиного медичного простору для надання ДГП: залучено приватних постачальників, працює принцип вибіркового контрактування.
- До покриття співоплати та оплати послуг поза ДГП широко залучено механізм добровільного медичного страхування.
1 Концепцію розроблено робочою групою при Міністерстві охорони здоров’я України у такому складі:
Ігор Перегінець — заступник міністра охорони здоров’я України (голова робочої групи)
Леся Карпінська — в.о. начальника управління координації центрів реформ Міністерства охорони здоров’я України
Володимир Якубівський — директор Департаменту фінансово-ресурсного забезпечення Міністерства охорони здоров’я України
Анжела Купліванчук — заступник директора Департаменту фінансово-ресурсного забезпечення Міністерства охорони здоров’я України
Василь Кравченко — директор медичного департаменту Міністерства охорони здоров’я України
Сергій Діденко — начальник відділу –фінансів охорони здоров’я департаменту фінансів охорони здоров’я та соціальних програм Міністерства фінансів України
Катерина Косенко — заступник начальника відділу фінансів охорони здоров’я Департаменту фінансів охорони здоров’я та соціальних програм Міністерства фінансів України
Володимир Рудий — консультант з координації впровадження нового фінансового механізму (проект Міністерства охорони здоров’я та Світового банку «Поліпшення охорони здоров’я на службі у людей»)
Нінель Кадирова — радник з фінансування системи охорони здоров’я Міністерства охорони здоров’я України
Юрій Джигир — радник міністра фінансів України
Катерина Майнзюк — радник міністра фінансів України
Павло Ковтонюк — проектний менеджер з реформи охорони здоров’я проектного офісу Національної ради реформ
Сергій Марченко — координатор координаційного центру зі взаємодії з Кабінетом Міністрів України
Наталія Рябцева — керівник українсько-швейцарської програми «Здоров’я матері та дитини»
Олександр Жигінас — експерт громадянської платформи «Нова країна», радник з моніторингу та оцінювання міжнародної організації Management Sciences for Health (MSH)
Віктор Галайда — експерт громадської ініціативи «Реанімаційний пакет реформ», радник з фінансування охорони здоров’я проекту Deloitte/USAID «Реформа ВІЛ-послуг у дії»
Наталія Пасько — консультант з фінансового планування проекту «Посилення систем охорони здоров’я для сталої відповіді на епідемію ВІЛ/СНІД в Україні»
Наталія Дацюк — головний спеціаліст управління координації центрів реформ Міністерства охорони здоров’я України (секретар робочої групи)

/26_u.jpg)
/26_u2.jpg)
/27_u.jpg)