Газета «Новости медицины и фармации» Неврология. Нейрохирургия. Психиатрия (571) 2016 (тематический номер)
Вернуться к номеру
Уніфікований клінічний протокол первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги. Реакція на важкий стрес та розлади адаптації. Посттравматичний стресовий розлад
Рубрики: Неврология, Хирургия, Психиатрия
Разделы: Официальная информация
Версия для печати
Статтю опубліковано на с. 32-58
Вступ
Уніфікований клінічний протокол первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги (УКПМД) «Реакція на важкий стрес та розлади адаптації. Посттравматичний стресовий розлад», розроблений з урахуванням сучасних вимог доказової медицини, розглядає особливості проведення діагностики та лікування пацієнтів з посттравматичним стресовим розладом (ПТСР) в Україні з позиції забезпечення наступності етапів медичної допомоги. Вперше в розробці УКПМД брали участь представники різних міністерств та відомств, що дозволило погодити запровадження єдиних стандартизованих підходів та врахувати особливості надання медичної допомоги окремим контингентам відповідно до законодавства України. УКПМД розроблений на основі адаптованої клінічної настанови «Посттравматичний стресовий розлад», з якою можна ознайомитися за посиланням http://www.dec.gov.ua/mtd/reestr.html
За формою, структурою та методичними підходами щодо використання вимог доказової медицини УКПМД відповідає вимогам «Методики розробки та провадження медичних стандартів (уніфікованих клінічних протоколів) медичної допомоги на засадах доказової медицини», затвердженої наказом МОЗ України від 28 вересня 2012 року № 751, зареєстрованим в Міністерстві юстиції України 29 листопада 2012 року за № 2001/22313.
УКПМД розглядає питання медичної допомоги пацієнтам з гострим стресовим розладом (ГСР) та ПТСР.
В УКПМД зосереджено увагу на організації медичної допомоги пацієнтам в Україні відповідно до міжнародних клінічних настанов:
1. Australian Guidelines for the Treatment of Adults with Acute Stress Disorder and Posttraumatic Stress Disorder, 2013, що розроблена з урахуванням NICE CG26 «Post-traumatic stress disorder. The management of PTSD in adults and children in primary and secondary care» (2005).
2. VA/DoD Clinical Practice Guideline for the Management of Post-Traumatic Stress, 2010.
3. Inter-Agency Standing Committee Guidelines (2007); European Network for Traumatic Stress Guidelines (TENTS, 2008); The Disaster Mental Health Subcommittee (2009).
Варто зауважити, що більшість положень щодо лікування ПТСР, які включені до клінічних настанов, мають низький рівень доказовості. Це значною мірою обумовлено методологією проведення рандомізованих клінічних досліджень, зокрема, щодо немедикаментозних втручань.
Положення УКПМД, які відповідають вимогам доказової медицини, не виключають інші прийнятні методи досягнення кінцевого результату, а їх дотримання не є гарантією успіху у всіх клінічних випадках. Кінцеве рішення щодо вибору конкретної клінічної процедури або плану лікування повинен приймати лікуючий лікар з урахуванням отриманих клінічних даних про пацієнта, а також існуючих діагностичних і лікувальних можливостей.
УКПМД розроблений мультидисциплінарною робочою групою, до якої увійшли представники різних медичних спеціальностей: лікарі загальної практики — сімейні лікарі, лікарі-терапевти, лікарі-психіатри, лікарі-психіатри дитячі, лікарі-психотерапевти, лікарі-психологи, психологи та практичні психологи.
Перелік скорочень, що використовуються у протоколі
АД Антидепресанти
ГСР Гострий стресовий розлад
ДПРО Десенсибілізація та переробка рухом очей
ЕЕГ Електроенцефалограма
ЗОЗ Заклад охорони здоров’я
КМП Клінічний маршрут пацієнтів
КПТ Когнітивно-поведінкова терапія
КТ Комп’ютерна томографія
ЛПМД Локальний протокол медичної допомоги
МКХ-10 Міжнародна статистична класифікація захворювань та пов’язаних порушень стану здоров’я (10-те видання)
МОЗ Міністерство охорони здоров’я
МРТ Магнітно-резонансна томографія
ПТСР Посттравматичний стресовий розлад
СІЗЗС Селективні інгібітори зворотного захвату серотоніну
ТФ-КПТ Травмофокусована когнітивно-поведінкова терапія
УКПМД Уніфікований клінічний протокол медичної допомоги
ЧМТ Черепно-мозкова травма
DSM-V Керівництво з діагностики і статистики психічних розладів (Diagnostic and Statistical Manual of Mental Disorders), 5-те видання
PHQ-9 Опитувальник здоров’я пацієнта (Patient Health Questionnaire), 9 запитань
І. Паспортна частина
1.1. Діагноз:
Гостра реакція на стрес
Посттравматичний стресовий розлад
Розлади адаптації
1.2. Коди стану або захворювання відповідно до
МКХ-10:
Гостра реакція на стрес (F43.0)
Посттравматичний стресовий розлад (F43.1)
Розлади адаптації (F43.2)
— Короткочасна депресивна реакція (F43.20).
— Пролонгована депресивна реакція (F43.21).
— Змішана тривожна і депресивна реакція (F43.22).
— З переважанням емоційних порушень (F43.23).
— З переважанням порушень поведінки (F43.24).
— Змішаний розлад емоцій і поведінки (F43.25).
— Інші реакції на важкий стрес (F43.8).
— Реакція на важкий стрес, неуточнена (F43.9).
Коди стану або захворювання відповідно до DSM-V:
Гострий стресовий розлад (308.3)
Посттравматичний стресовий розлад (309.81)
1.3. Протокол призначений для: лікарів загальної практики — сімейних лікарів, лікарів-терапевтів, лікарів-терапевтів дільничних, лікарів-педіатрів, лікарів-педіатрів дільничних, лікарів-психіатрів, лікарів-психіатрів дитячих, лікарів судово-психіатричних експертів, лікарів-психотерапевтів, лікарів-психологів, практичних психологів, психологів, лікарів, що провадять господарську діяльність з медичної практики як фізичні особи — підприємці, медичних сестер та інших медичних працівників; пацієнтів, які постраждали від психотравмуючих подій, мають гостру реакцію на стрес та розлади адаптації.
1.4. Мета протоколу:
— впровадження медико-організаційних та лікувально-діагностичних підходів, які відповідають положенням доказової медицини, в процес надання медичної допомоги дітям та дорослим з ПТСР в Україні;
— встановлення єдиних вимог щодо профілактики, діагностики, лікування та реабілітації пацієнтів з даним видом патології відповідно до адаптованої клінічної настанови, що розроблена з урахуванням вітчизняних особливостей організації медичної допомоги та економічної ситуації в країні;
— забезпечення якості, ефективності та рівних можливостей доступу до медичної допомоги пацієнтам з ПТСР;
— обґрунтування оснащення ЗОЗ для надання первинної, вторинної та третинної медичної допомоги пацієнтам із ПТСР (наявність обладнання та інших ресурсів);
— відновлення якості життя пацієнтів із ПТСР.
1.5. Дата складання протоколу: січень 2016 року.
1.6. Дата перегляду протоколу: січень 2019 року.
1.7. Список та контактна інформація осіб, які брали участь у розробці протоколу:
Кравченко Василь Віталійович в.о. директора Медичного департаменту Міністерства охорони здоров’я України, голова робочої групи;
Пінчук Ірина Яківна директор Українського науково-дослідного інституту соціальної і судової психіатрії та наркології МОЗ України, д.мед.н., головний позаштатний спеціаліст МОЗ України зі спеціальності «Наркологія, Психіатрія», заступник голови з клінічних питань;
Марценковський Ігор Анатолійович керівник відділу психічних розладів дітей та підлітків Українського науково-дослідного інституту соціальної і судової психіатрії та наркології МОЗ України, к.мед.н., головний позаштатний спеціаліст МОЗ України зі спеціальності «Дитяча психіатрія», заступник голови з клінічних питань у дітей;
Талаєва Тетяна Володимирівна Генеральний директор Державного підприємства «Державний експертний центр МОЗ України», д.мед.н., професор, заступник голови з координації діяльності мультидисциплінарної робочої групи;
Ліщишина Олена Михайлівна директор Департаменту стандартизації медичних послуг Державного підприємства «Державний експертний центр МОЗ України», cт.н.с., к.мед.н., заступник голови з методологічного супроводу;
Болтоносов Сергій Васильович лікар-психіатр консультативно-поліклінічного відділення Українського науково-дослідного інституту соціальної і судової психіатрії та наркології МОЗ України;
Бурлачук Олег Леонідович генеральний директор першого українського видавництва психологічних тестів «ОС України»;
Гідзинська Ірина Миколаївна завідувач консультативно-діагностичного центру (КДЦ) терапевтичного відділення КДЦ Державної наукової установи «Науково-практичний центр профілактичної та клінічної медицини» Державного управління справами, к.мед.н.;
Глузман Семен Фішелевич президент Асоціації психіатрів України;
Горова Елла Володимирівна заступник начальника управління — начальник відділу контролю якості медичної допомоги управління ліцензування та якості медичної допомоги МОЗ України;
Грилюк Сергій Михайлович начальник управління психологічного забезпечення Головного управління по роботі з особовим складом Збройних сил України;
Гурський Сергій Юрійович т.в.о. начальника відділу психологічного забезпечення Департаменту кадрового забезпечення МВС України;
Друзь Олег Васильович головний психіатр Міністерства оборони України;
Зборовський Олександр Михайлович докторант Українського науково-дослідного інституту соціальної і судової психіатрії та наркології МОЗ України, к.мед.н.;
Зінченко Олена Миколаївна головний спеціаліст відділу високоспеціалізованої медичної допомоги управління надання медичної допомоги дорослим Медичного департаменту Міністерства охорони здоров’я України, к.мед.н.;
Ісаєнко Василь Миколайович старший офіцер — головний психіатр військово-медичного управління Національної гвардії України;
Корнацький Василь Михайлович головний лікар, заступник директора з клінічної роботи Державної установи «Національний науковий центр «Інститут кардіології імені академіка М.Д. Стражеска» НАМН України», д.мед.н., професор;
Ладик-Бризгалова Аліса Костянтинівна молодший науковий співробітник наукового організаційно-методичного та інформаційно-аналітичного відділу Українського науково-дослідного інституту соціальної і судової психіатрії та наркології МОЗ України;
Левада Олег Анатолійович завідувач курсу психіатрії кафедри загальної практики — сімейної медицини з курсами дерматовенерології та психіатрії Державного закладу «Запорізька медична академія післядипломної освіти МОЗ України», д.мед.н., доцент;
Лінський Ігор Володимирович керівник відділу невідкладної психіатрії та наркології Державної установи «Інститут неврології, психіатрії і наркології НАМН України», д.мед.н., професор;
Марута Наталія Олександрівна заступник директора з наукової роботи Державної установи «Інститут неврології, психіатрії і наркології НАМН України», завідувач відділом неврозів та пограничних станів Державної установи «Інститут неврології, психіатрії і наркології НАМН України», голова Експертної проблемної комісії МОЗ та НАМН України «Психіатрія. Медична психологія», д.мед.н., професор;
Марценковська Інна Іванівна провідний науковий співробітник відділу психічних розладів дітей та підлітків Українського науково-дослідного інституту соціальної і судової психіатрії та наркології МОЗ України, к.мед.н.;
Матвієць Людмила Григорівна асистент кафедри сімейної медицини та амбулаторно-поліклінічної допомоги Національної медичної академії післядипломної освіти імені П.Л. Шупика, к.мед.н.;
Матюха Лариса Федорівна завідувач кафедри сімейної медицини і амбулаторно-поліклінічної допомоги Національної медичної академії післядипломної освіти імені П.Л. Шупика, д.мед.н., професор, головний позаштатний спеціаліст МОЗ України зі спеціальності «Загальна практика — сімейна медицина»;
Михайлов Борис Володимирович завідувач кафедри психотерапії Харківської медичної академії післядипломної освіти, д.мед.н., професор, головний позаштатний спеціаліст МОЗ України зі спеціальностей «Медична психологія» та «Психотерапія»;
Мороз Галина Зотівна професор кафедри військової загальної практики — сімейної медицини Української військово-медичної академії, головний науковий співробітник Державної наукової установи «Науково-практичний центр профілактичної та клінічної медицини» Державного управління справами, д.мед.н., професор;
Погорілий Володимир Віталійович психотерапевт Київської міської клінічної психоневрологічної лікарні № 1;
Сичевський Анатолій Станіславович начальник Центру психологічного забезпечення підрозділів Оперативно-рятувальної служби цивільного захисту Державної служби України з надзвичайних ситуацій, к.психол.н.;
Фельдман Альберт військовий психолог;
Фільц Олександр Орестович професор кафедри психіатрії та психотерапії факультету післядипломної освіти Львівського національного медичного університету імені Данила Галицького, д.мед.н., професор;
Хаустова Олена Олександрівна завідувач відділу психосоматичної медицини та психотерапії Українського науково-дослідного інституту соціальної і судової психіатрії та наркології МОЗ України, д.мед.н.;
Чабан Олег Созонтович завідувач кафедри психосоматичної медицини та психотерапії Національного медичного університету імені О.О. Богомольця, д.мед.н., професор;
Чижевський Сергій Олександрович старший офіцер служби Головного управління Національної гвардії України, підполковник;
Шестопалова Людмила Федорівна керівник відділу медичної психології Державної установи «Інститут неврології, психіатрії і наркології НАМН України», д.психол.н., професор.
Методичний супровід та інформаційне забезпечення:
Горох Євгеній Леонідович начальник Відділу якості медичної допомоги та інформаційних технологій Державного підприємства «Державний експертний центр МОЗ України», к.т.н.;
Мельник Євгенія Олександрівна начальник Відділу доказової медицини Державного підприємства «Державний експертний центр МОЗ України»;
Мігель Олександр Володимирович завідувач сектору економічної оцінки медичних технологій Державного підприємства «Державний експертний центр МОЗ України»;
Шилкіна Олена Олександрівна начальник Відділу методичного забезпечення новітніх технологій у сфері охорони здоров’я Державного підприємства «Державний експертний центр МОЗ України».
Адреса для листування: Департамент стандартизації медичних послуг Державного підприємства «Державний експертний центр МОЗ України», м. Київ. Електронна адреса: medstandards@dec.gov.ua.
Електронну версію документу можна завантажити на офіційному сайті МОЗ України: http://www.moz.gov.ua та в Реєстрі медико-технологічних документів: http://www.dec.gov.ua/mtd/reestr.html
Рецензенти:
Осьодло Василь Ілліч начальник кафедри суспільно-гуманітарних наук Національного університету оборони України імені Івана Черняховського, полковник, д.психол.н., професор;
Тімченко Олександр Володимирович головний науковий співробітник науково-дослідної лабораторії екстремальної та кризової психології науково-дослідного центру Національного університету цивільного захисту України, д.психол.н., професор;
Юр’єва Людмила Миколаївна завідувач кафедри психіатрії факультету післядипломної освіти Державного закладу «Дніпропетровська медична академія МОЗ України», академік Академії наук вищої освіти, д.мед.н., професор.
Адреса для листування: Департамент стандартизації медичних послуг Державного підприємства «Державний експертний центр МОЗ України», м. Київ. Електронна адреса: medstandards@dec.gov.ua.
Електронну версію документу можна завантажити на офіційному сайті МОЗ України: http://www.moz.gov.ua та в Реєстрі медико-технологічних документів: http://www.dec.gov.ua/mtd/reestr.html
Рецензенти:
Осьодло Василь Ілліч начальник кафедри суспільно-гуманітарних наук Національного університету оборони України імені Івана Черняховського, полковник, д.психол.н., професор;
Тімченко Олександр Володимирович головний науковий співробітник науково-дослідної лабораторії екстремальної та кризової психології науково-дослідного центру Національного університету цивільного захисту України, д.психол.н., професор;
Юр’єва Людмила Миколаївна завідувач кафедри психіатрії факультету післядипломної освіти Державного закладу «Дніпропетровська медична академія МОЗ України», академік Академії наук вищої освіти, д.мед.н., професор.
IV. Опис етапів медичної допомоги
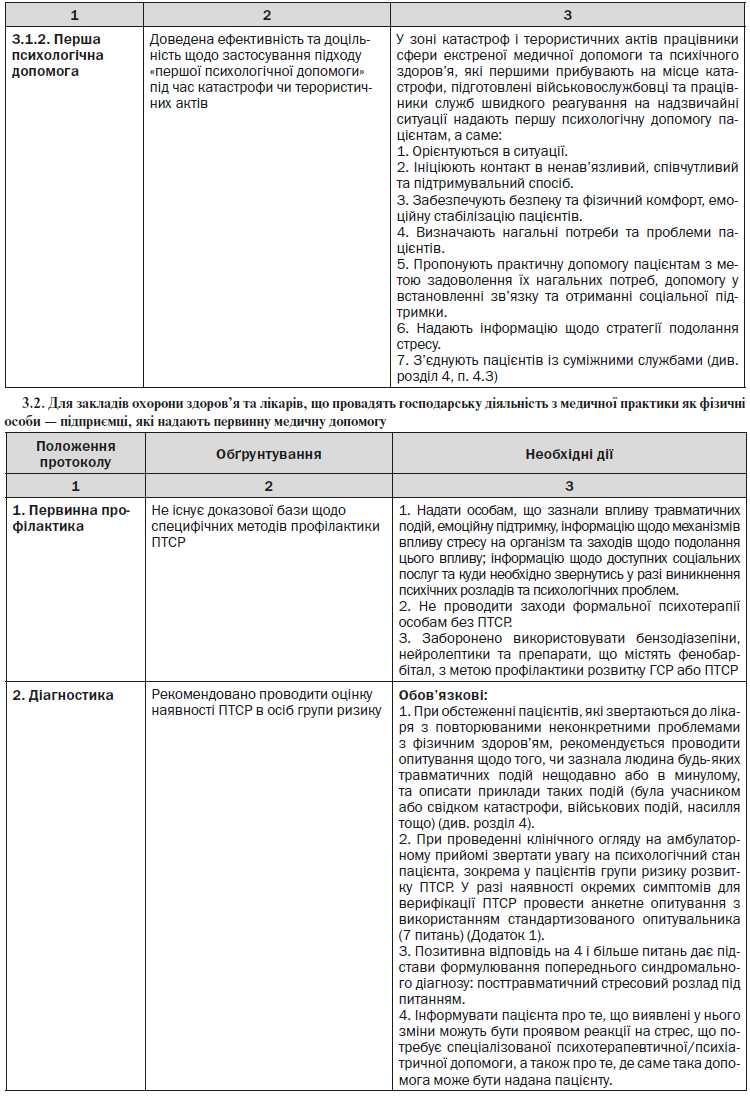
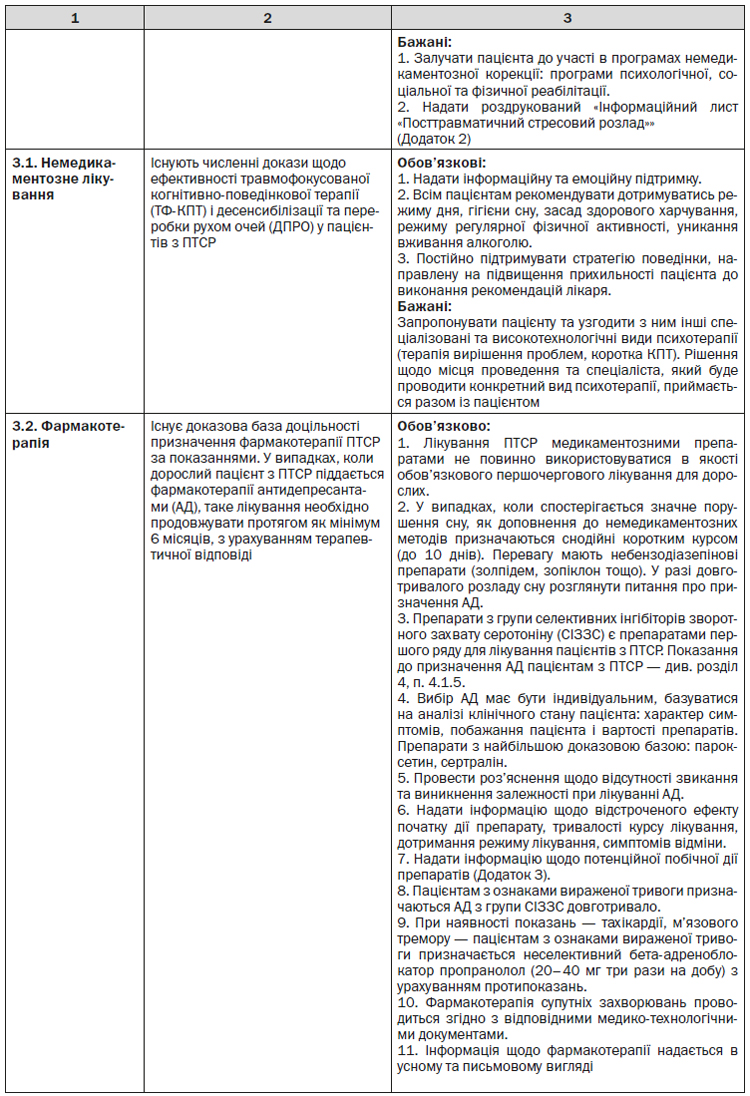
4.1. Організація надання первинної медичної допомоги пацієнтам із ПТСР у ЗОЗ та лікарями, що провадять господарську діяльність з медичної практики як фізичні особи — підприємці
4.1.1. Програма підготовки лікарів, які надають первинну медичну допомогу, має включати основні питання:
— засвоєння практичних методів розпізнавання та діагностики ПТСР;
— формування комунікативних навичок для адекватного спілкування з такими пацієнтами;
— ознайомлення із сучасними методами лікування ПТСР — психотерапевтичними та медикаментозними — та особливостями їх використання; попередження надлишкового призначення фармакологічних препаратів, зокрема бензодіазепінів, лікарями, які надають первинну медичну допомогу;
— освоєння психологічних технік управління стресом та навичок психологічного відновлення (можуть використовуватись лікарем загальної практики — сімейним лікарем у разі відсутності можливості направити пацієнта до лікаря-психолога чи лікаря-психотерапевта).
Проведення таких занять доцільно організовувати на етапі розробки і впровадження ЛПМД «Реакція на важкий стрес та розлади адаптації. Посттравматичний стресовий розлад».
4.1.2. Заходи з організації первинної медичної допомоги
1. Лікарі загальної практики — сімейні лікарі проводять активне виявлення ПТСР серед пацієнтів групи ризику (див. п. 4.2).
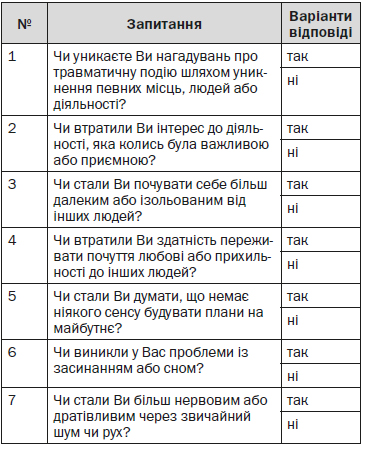
2. У разі наявності окремих симптомів для верифікації ПТСР у пацієнтів групи ризику використовують стандартизований опитувальник, який включає 7 питань (Додаток 1). Позитивна відповідь на 4 і більше питань вказує на вірогідність ПТСР.
3. У пацієнтів з вірогідністю ПТСР проводиться аналіз суїцидальних намірів за допомогою запитання: «Чи часто упродовж останнього місяця Вас турбували думки про здійснення самогубства?» Пацієнти з високим ризиком суїциду направляються на вторинну медичну допомогу.
4. Обов’язковим компонентом медичної допомоги пацієнту з вірогідністю ПТСР є надання в доступній для нього формі інформації про стан його здоров’я, перебіг захворювання, рекомендації щодо лікування в усній та письмовій формі. Бажано надати пацієнту «Інформаційний лист «Посттравматичний стресовий розлад»» (Додаток 2).
5. До лікаря-психіатра у ЗОЗ, що надає вторинну медичну допомогу, направляються пацієнти з вірогідністю ПТСР (або лікар-психіатр запрошується на консультацію) для встановлення нозологічного діагнозу.
6. Лікування ПТСР у ЗОЗ, що надає первинну медичну допомогу, має включати елементи психотерапії (надання інформації, емоційна підтримка, ознайомлення з психологічними техніками управління стресом та навчання навичок психологічного відновлення) та, за необхідності, медикаментозне лікування окремих симптомів. Лікар загальної практики — сімейний лікар може направити пацієнта для немедикаментозних втручань, зокрема психотерапії, до ЗОЗ, що надає вторинну медичну допомогу.
7. У разі позитивної відповіді на питання № 2 Опитувальника для скринінгу ПТСР (Додаток 1) для скринінгу депресивного розладу лікар загальної практики — сімейний лікар проводить подальше опитування пацієнта з використанням опитувальника PHQ-9 (Patient Health Questionnaire) (Додаток 1 до УКПМД «Депресія (легкий, помірний, тяжкий депресивні епізоди без соматичного синдрому або з соматичним синдромом, рекурентний депресивний розлад, дистимія)»). У разі підтверджуючої суми балів він уточнює особливості перебігу депресії, що в цілому дозволяє поставити синдромальний діагноз депресії та визначити її тяжкість. Допомога таким пацієнтам надається відповідно до УКПМД «Депресія (легкий, помірний, тяжкий депресивні епізоди без соматичного синдрому або з соматичним синдромом, рекурентний депресивний розлад, дистимія)». Пацієнтам з ПТСР, в яких виявлена депресія, в першу чергу призначається медикаментозне та немедикаментозне лікування депресії.
8. Пацієнти, в яких виявлена депресія та які мають високий ризик суїциду, направляються у спеціалізований стаціонар терміново.
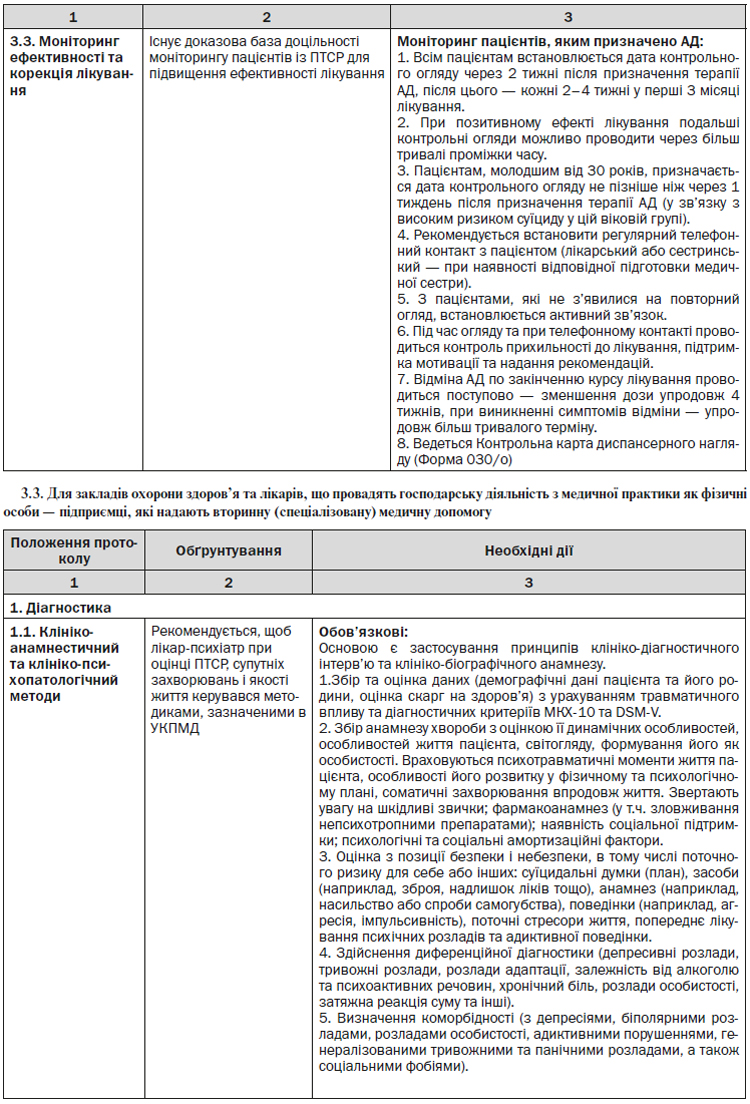
4.1.3. Виявлення посттравматичного стресового розладу у ЗОЗ, що надають первинну медичну допомогу
Лікарям загальної практики — сімейним лікарям важливо враховувати, що люди з ГСР і ПТСР не завжди звертаються вчасно до лікаря з вираженим занепокоєнням про пережитий травматичний досвід. Часто виникають скарги на перепади настрою, злість, проблеми у відносинах, проблеми зі сном, сексуальні дисфункції чи скарги на загальний фізичний стан, наприклад головний біль, гастроентерологічні проблеми, ревматичні болі і проблеми зі шкірним покривом. Досвід пережитої травматичної події може навіть не бути згаданий. Така проблема виникає, зокрема, при небажанні обговорювати її або звертатися за допомогою. Необхідно також визнати, що існує соціальна стигматизація по відношенню до проблем психічного здоров’я. Страх бути дискримінованим стає перешкодою для деяких людей, і вони замовчують про свої симптоми. Крім того, існує стигма щодо деяких форм травматичних подій, наприклад, таких як сексуальне насильство, яка може стати перешкодою для розповіді про свої проблеми. Лікарю, який проводить скринінг ПТСР, необхідно бути чутливим до таких питань і враховувати це в процесі діагностики ПТСР.
Рекомендація 1
При обстеженні пацієнтів, які звертаються до лікаря повторно з неконкретними скаргами на фізичне здоров’я, рекомендується проводити опитування щодо того, чи зазнала людина яких-небудь психотравмуючих подій нещодавно або в минулому, й описати приклади таких подій (була учасником або свідком катастрофи, військових події, насилля тощо).
Рекомендація 2
Якщо людина вказує на будь-яку травматичну подію в анамнезі, то рекомендується застосувати інструменти скринінгу ПТСР. У ЗОЗ, що надають первинну медичну допомогу, рекомендовано використовувати метод скринінгу, запропонований Бреслау та співавт. (1999) — Додаток 1. Якщо людина відповідає позитивно на 4 або більше запитання анкети, то, найбільш вірогідно, буде діагностовано ПТСР.
Рекомендація 3
Важливо також зазначити, що існують категорії населення, які можуть бути визначені як схильні до ризику, такі як біженці, або ризик пов’язаний з їх професійною діяльністю, наприклад співробітники служби порятунку, військові, для яких скринінг може проводитися на більш регулярній основі.
Важливо враховувати, що стресогенна ситуація не обов’язково повинна призводити до ПТСР, а може викликати інші психічні розлади, зокрема фобії і депресії, що потребують уваги, відповідної діагностики і лікування.
4.1.4. Проведення консультування лікарем загальної практики — сімейним лікарем щодо використання психологічних технік управління стресом
Застосування заходів з управління стресом у пацієнтів з ПТСР спрямоване на зменшення симптомів збудження і усунення наслідків тривожних симптомів, що впливають на спосіб життя індивіда. Основні компоненти управління стресом, які використовуються у пацієнтів з ПТСР, включають в себе навчання релаксації, управління диханням (антистресове дихання), методи відволікання, які зупиняють негативні думки.
4.1.5. Показання до призначення антидепресантів пацієнтам з ПТСР при первинній медичній допомозі
Антидепресанти повинні розглядатися в якості лікування ПТСР у дорослих у випадках, коли:
а) пацієнт не бажає брати участь у психотерапії та психокорекції, сфокусованих на травмі;
б) пацієнт недостатньо стабільний для того, щоб починати психотерапію та психокорекцію, сфокусовану на травмі (в результаті, наприклад, схильності до суїцидальної поведінки) або важкому тривалому побутовому стресі (наприклад, побутове насильство);
в) пацієнт не отримав достатньо хороших результатів від психотерапії та психокорекції, сфокусованих на травмі;
г) пацієнт відчуває велику кількість психологічних симптомів, які можуть значно посилитися протягом психотерапії та психокорекції, сфокусованих на травмі.
4.2. Критерії віднесення пацієнта до групи ризику розвитку ПТСР наступні:
— участь у травматичних подіях, таких як катастрофа, війна, сексуальне або фізичне насилля, дорожньо-транспортна пригода, тортури тощо;
— члени сімей учасників екстремальних/травматичних подій.
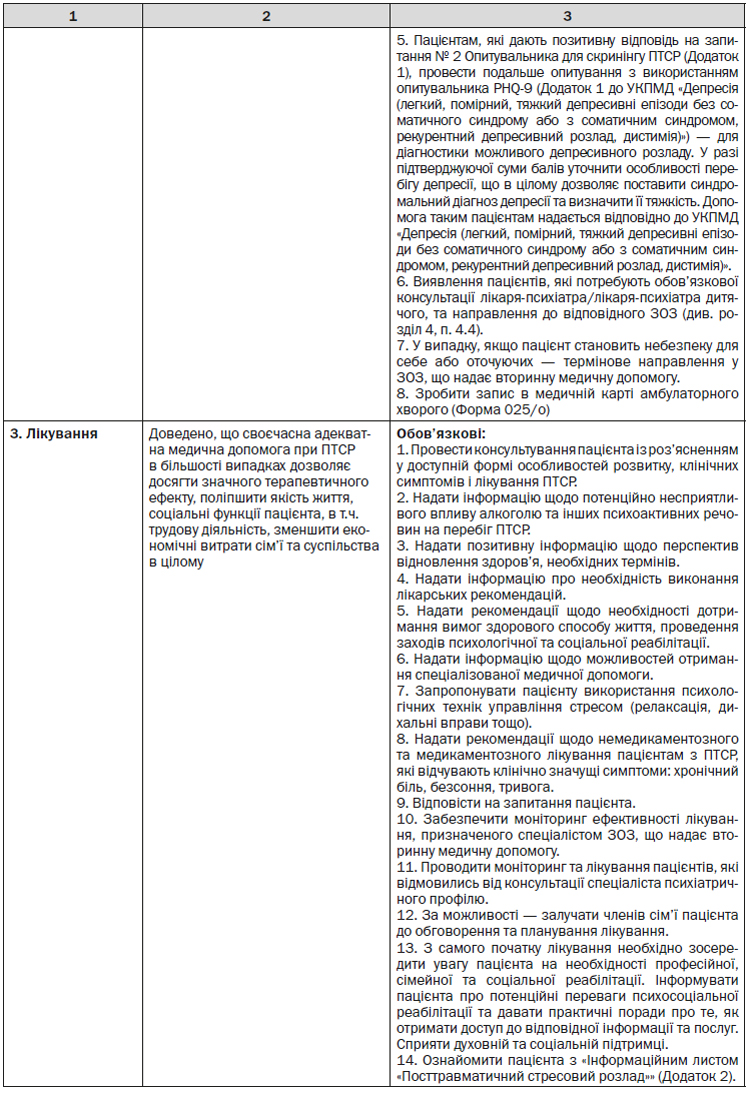
4.3. Перша психологічна допомога
У зоні катастроф і терористичних актів лікарі швидкої допомоги, працівники сфери психічного здоров’я, які першими прибувають на місце катастрофи, підготовлені військовослужбовці та працівники служб швидкого реагування на надзвичайні ситуації повинні зорієнтуватися в ситуації та надати пацієнтам першу психологічну допомогу. Вона включає наступні етапи:
1. Встановлення контакту із пацієнтом у ненав’яз-ливій і співчутливій манері. Для цього:
— назвіть себе й опишіть свою роль;
— попросіть дозволу поговорити;
— поясніть цілі розмови;
— запитайте про нагальні потреби.
2. Забезпечення безпеки й фізичного комфорту:
— впевніться, що пацієнт перебуває у фізичній безпеці, допоможіть зробити оточення безпечнішим, розпитайте про потребу в медикаментах чи інших необхідних засобах (окуляри, милиці та інше);
— повідомте інформацію про ситуацію, пошуково-рятувальні роботи та/або служби;
— запропонуйте пацієнту забезпечити собі певний фізичний комфорт (щоб зменшити почуття безпорадності, бажано заохотити його подбати про такі чинники, як їжа, захист від вітру або освітлення);
— запропонуйте різні форми соціального комфорту та допоможіть зв’язатися з іншими пацієнтами;
— захистіть пацієнта від додаткових травм і потенційних нагадувань про них.
3. Емоційна стабілізація пацієнтів:
— поважайте бажання пацієнта побути на самоті, дайте йому кілька хвилин, не робіть активних спроб втрутитися, спокійно помовчіть і залишайтеся поряд;
— скажіть йому, що ви тут, поблизу, якщо будете потрібні, або повернетеся до нього за кілька хвилин;
— запропонуйте свою підтримку і допоможіть йому зосередити увагу на конкретних почуттях, думках і досяжних цілях;
— заручіться підтримкою родичів/друзів;
— відверто поговоріть про його нагальні проблеми або труднощі;
— надайте інформацію, яка допоможе йому зорієнтуватися в оточенні;
— попросіть вислухати вас, дивлячись вам в очі;
— поясніть, де він знаходиться;
— поговоріть про той аспект ситуації, який знаходиться під контролем, вселяє надію або має позитивний характер;
— запропонуйте робити повільні і глибокі вдихи та видихи;
— попросіть назвати п’ять нейтральних речей, що їх він може бачити, чути та відчувати.
4. Збирання інформації — з’ясуйте нагальні потреби та проблеми пацієнтів, що потребують їх вирішення або негайного направлення до спеціалістів:
— характер і тяжкість пережитого досвіду;
— загибель близької людини;
— тривоги щодо житейських обставин і загроз після катастрофи;
— розлука з близькими або тривога про їхню безпеку;
— фізична хвороба, психіатричні розлади, потреба в медикаментозному лікуванні;
— втрати, зазнані в результаті катастрофи;
— потреби в додаткових допоміжних послугах.
5. Практична допомога пацієнтам, щоб задовольнити їх нагальні потреби:
— уточніть нагальні потреби;
— обговоріть план дій;
— посприяйте пацієнтам дієво.
6. Встановлення зв’язку із джерелами соціальної підтримки:
— забезпечте зв’язок з основними особами, здатними надати підтримку (родичами тощо);
— рекомендуйте пацієнтам звертатися за підтримкою до тих, хто зараз є на місці;
— обговоріть способи пошуку та надання підтримки;
— підшукайте можливих помічників;
— поясніть пацієнту, як він може допомогти іншим.
7. Надання інформації щодо стратегії подолання стресу:
— розкажіть пацієнту про стресові реакції та їх подолання;
— побудуйте розмову навколо індивідуальних реакцій пацієнта;
— обговоріть можливі негативні та позитивні реакції;
— уникайте патологізації реакцій;
— обговоріть негативні та позитивні способи подолання стресових реакцій (зокрема, гніву, пригніченості, порушень сну).
8. З’єднання пацієнтів із суміжними службами та з установами, які надавали їм послуги до катастрофи або які необхідні в даний момент:
— психіатрична допомога;
— медична допомога;
— духовна підтримка;
— дитячі соціальні служби, школи.
Перша психологічна допомога має на меті забезпечити безпеку пацієнта, встановити зв’язок із реабілітаційними ресурсами, послабити стресові реакції, допомогти пацієнту розвити навички коротко- і довготривалого подолання стресу та зміцнити природну психологічну стійкість пацієнта.
Не рекомендується проводити психологічний дебрифінг на загальній основі, не рекомендується неселективно використовувати психологічний дебрифінг після виникнення потенційно травматичної події. Після потенційно травматичної події рутинні психологічні консультації не рекомендуються. Найкращим підходом до надання допомоги людям після отримання ними потенційно травматичного досвіду є практична та емоційна підтримка, заохочення використання адаптивних копінг-стратегій та соціальної підтримки.
4.4. Показання до направлення на консультацію до лікаря-психіатра/на госпіталізацію у ЗОЗ, що надають вторинну (спеціалізовану) та третинну (високоспеціалізовану) медичну допомогу
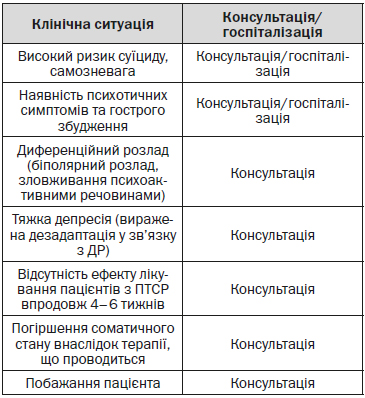
Пацієнти з ПТСР та депресією, що супроводжується ризиком суїциду або загрозою насильства по відношенню до оточуючих, направляються у спеціалізований стаціонар терміново.
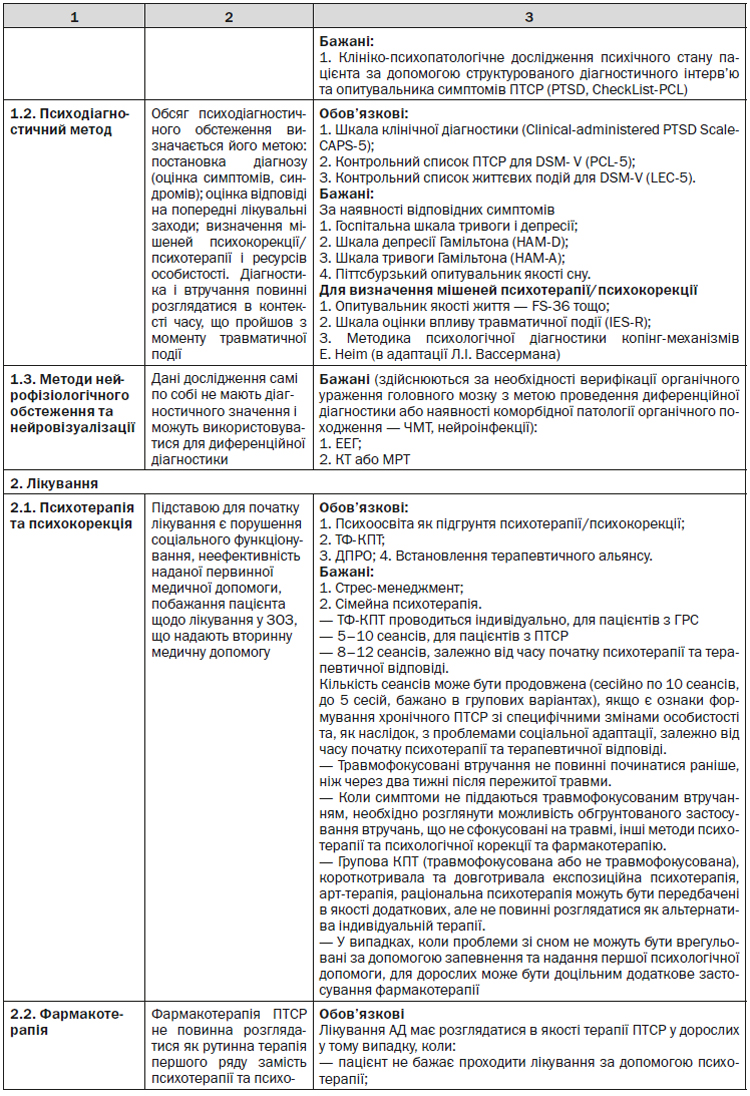
4.5. Алгоритм діагностики та лікування ГСР та ПТСР на вторинній (спеціалізованій) та третинній (високоспеціалізованій) медичній допомозі
Надання вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги пацієнтам з ГСР та ПТСР передбачає використання високотехнологічних методів клініко-психопатологічного та клініко-анамнестичного дослідження (клінічні консиліуми, розбори, технології телемедицини), нейровізуалізації (МРТ, КТ), нейрофізіологічного (ЕЕГ, сомнографія), психодіагностичного, психометричного та психофізіологічного дослідження.
У процесі діагностики береться до уваги все, що стосується історії про травму, історії попередньої травми, самої травматичної події, психічного стану в минулому, до травми і поточного (психічний стан в минулому є особливо важливим у випадках, коли травматичні події включають в себе сексуальне або фізичне насильство у минулому), наявності та періодичності симптомів ПТСР, а також будь-яких супутніх захворювань (включаючи вживання алкоголю, наркотиків та інших психоактивних речовин). Особлива увага приділяється питанням фізичного здоров’я. Це може включати питання, пов’язані з ушкодженнями, що виникають внаслідок травматичного інциденту і ведуть до зміни ставлення до здоров’я після інциденту, з супутніми патологіями або проблемами, що розвиваються, зі здоров’ям і можливими препаратами, які були прописані для вирішення проблем зі здоров’ям. Також оцінюються інші характеристики якості життя, такі як фізичне здоров’я, сімейне та професійне становище, правовий та фінансовий стан.
ГСР та ПТСР характеризуються чотирма типами симптомів: симптоми повторного переживання травматичної події, такі як нав’язливі спогади чи сни; симптоми уникання, такі як уникання думок, почуттів і місць, пов’язаних з травматичною подією; симптоми заціпеніння, такі як почуття відстороненості від інших; і симптоми підвищеної збудливості, такі як поганий сон, дратівливість і надмірна настороженість. Є дві ключові відмінності між ГСР та ПТСР. По-перше, на відміну від ПТСР, при ГСР особливий акцент ставиться на наявності симптомів дисоціації, а саме відчуття відстороненості та приголомшеності, деперсоналізації і дереалізації. Друга відмінність полягає у тривалості симптомів; ГСР діагностується у період від двох днів до одного місяця після впливу травматичної події, в той час як ПТСР діагностується в період як мінімум одного місяця після травматичної події.
Діагностика ГСР та ПТСР здійснюється відповідно до критеріїв МКХ-10 (рубрика F4).
Діагностичний алгоритм включає також виділення контингенту осіб, які зазнали впливу травмуючих подій, мають симптоми дистресу та відповідають іншим рубрикам МКХ-10:
— Проблеми, пов’язані з фізичними факторами зовнішнього середовища (Z58);
— Проблеми, пов’язані з труднощами підтримки нормального способу життя (Z73);
— Особисті потрясіння, перенесені у дитинстві (Z61.7);
— Стресовий стан, що не класифікується в інших рубриках (Z73.3);
— Зникнення або смерть члена сім’ї (Z63.4);
— Жертва злочину або тероризму (Z65.4);
— Жертва стихійного лиха, військових та інших ворожих подій (Z65.5).
Комплекс терапевтичних заходів включає травмофокусовані впливи, які є пріоритетними, фармакотерапію, психосоціальну реабілітацію та інші фізичні методи.
Дорослі з ГСР та ПТСР мають бути забезпечені психотерапевтичним та психокорекційним травмофокусованим втручанням з використанням ТФ-КПТ та ДПРО, що включають експозицію та когнітивне реструктурування. ТФ-КПТ проводиться індивідуально, для пацієнтів з ГСР — 5–10 сеансів, для пацієнтів з ПТСР — 8–12 сеансів залежно від часу початку психотерапії та терапевтичної відповіді (для пацієнтів з коморбідною патологією, тривалою та повторною травмою з нестійким терапевтичним альянсом можуть знадобитися додаткові сеанси).
Коли симптоми не піддаються травмофокусованим втручанням, необхідно розглянути можливість обґрунтованого застосування втручань, що не сфокусовані на травмі (стрес-менеджмент), та фармакотерапії.
Допомога здійснюється мультидисциплінарною командою за участю лікаря-психіатра, лікаря-психотерапевта, лікаря-психолога, психолога, практичного психолога та інших відповідних фахівців. До надання допомоги залучаються волонтери, ветерани-комбатанти, соціальні працівники, члени родин пацієнтів та представники громадських організацій.
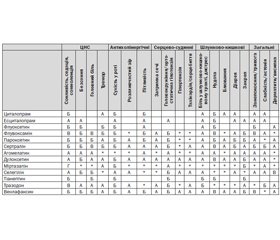
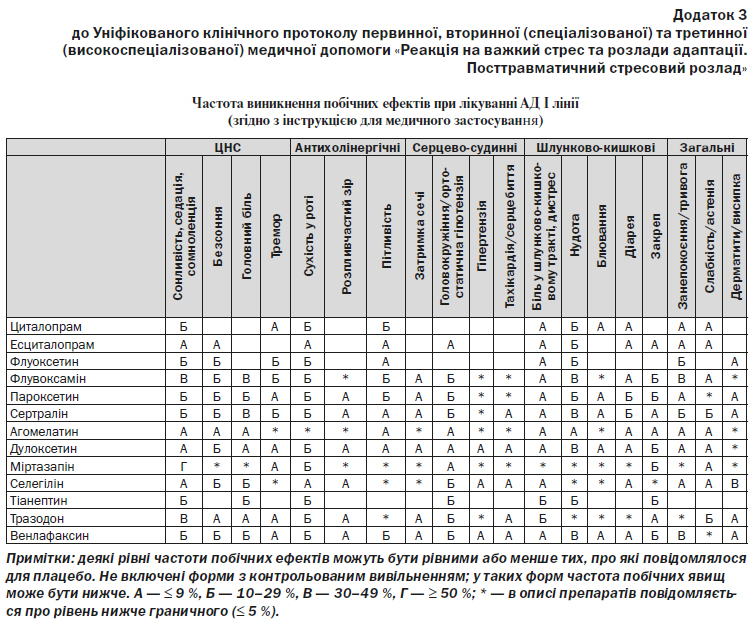
Не повинна надаватися перевага фармакологічним засобам перед травмофокусованою терапією, але їх використання може розглядатись в тому випадку, коли людина не готова чи не бажає залучатись або не має доступу до отримання лікування за допомогою травмофокусованої терапії, якщо дані особи мають додаткові проблеми з психічним здоров’ям, такі як депресія, або вони не отримали покращення від застосування травмофокусованої терапії. У випадку застосування фармакологічних засобів перевага повинна віддаватись СІЗЗС.
Лікування АД повинно розглядатися як доповнення до психотерапії та психокорекції у дорослих, в яких основні симптоми ПТСР є важкими і перешкоджають пацієнтові отримати користь від психотерапевтичного та психокорекційного втручання.
Лікарям-психіатрам у своїх оцінках слід звернути увагу на наявність та вираженість супутніх захворювань з метою врахування їх можливого впливу на процес і результати лікування.
Заходи з реабілітації, що сприяють оптимальному професійному, сімейному і соціальному функціонуванню, повинні регулярно призначатися на перших етапах лікування, а не відкладатись до моменту, коли захворювання перейде в хронічний стан.
Така реабілітація має передбачати психоосвіту не тільки самої особи із ПТСР, а й членів її родини, а також максимальну можливу соціальну та професійну підтримку для збереження оптимальної трудової та/або освітньої продуктивності.
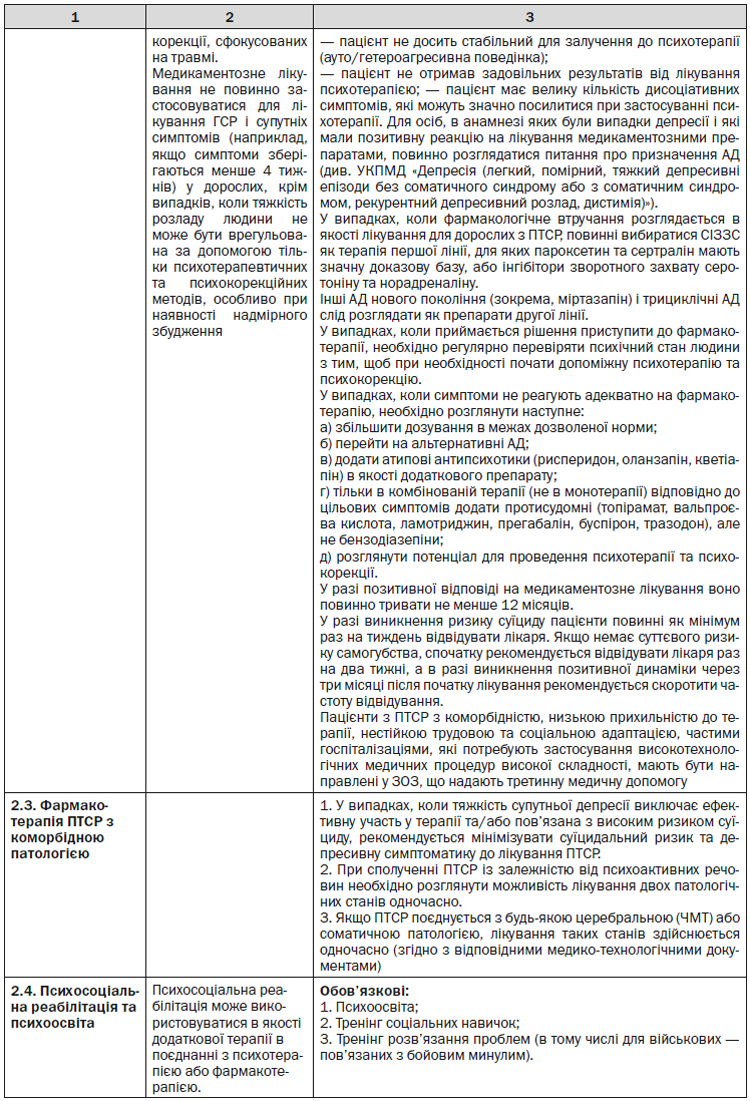
4.6. Фармакотерапія посттравматичного стресового розладу з коморбідною патологією
У випадках, коли тяжкість супутньої депресії виключає ефективну участь у терапії та/або пов’язана з високим ризиком суїциду, рекомендується мінімізувати суїцидальний ризик та депресивну симптоматику до лікування ПТСР. При сполученні ПТСР із залежністю від психоактивних речовин необхідно розглянути можливість лікування двох патологічних станів одночасно. При сполученні ПТСР із залежністю від психоактивних речовин компоненти лікування ПТСР, сфокусовані на травмі, не повинні застосовуватися, поки особа, яка страждає від ПТСР, не продемонструє здатність керувати розладом без застосування психоактивних речовин та відвідувати терапевтичні сеанси, не перебуваючи під впливом алкоголю або наркотиків. У контексті ПТСР і зловживання психотропними препаратами, коли приймається рішення першочергово лікувати залежність від психоактивних речовин, лікування повинно включати інформацію про ПТСР і стратегії боротьби з симптомами ПТСР, а також інформацію про те, як людина може контролювати свою залежність. Якщо ПТСР поєднується з будь-якою церебральною (ЧМТ) або соматичною патологією, лікування таких станів здійснюється одночасно (згідно з відповідними медико-технологічними документами).
4.7. Організація медичної допомоги військово-службовцям і працівникам військових формувань та правоохоронних органів, які мають гострий стресовий розлад, розлади адаптації та посттравматичний стресовий розлад
Зазначена допомога надається відповідно до загальної схеми, форм і методів лікування, визначених відповідними медико-технологічними документами (у тому числі щодо здійснення необхідного скринінгу) для дорослих осіб з урахуванням специфіки, притаманної популяції діючих та колишніх військовослужбовців і працівників військових формувань та правоохоронних органів, у тому числі Міністерства оборони України, Міністерства внутрішніх справ України, Державної служби України з надзвичайних ситуацій, Служби безпеки України, Національної гвардії України, Державної прикордонної служби, Державної фіскальної служби, Служби зовнішньої розвідки, Управління державної охорони.
Допомога безпосередньо здійснюється лікарями загальної практики — сімейний лікарями, лікарями-терапевтами, лікарями-психіатрами, лікарями-психотерапевтами, лікарями-психологами та практичними психологами, іншими спеціалістами відомчих служб медичного та психологічного забезпечення зазначених вище центральних органів виконавчої влади з використанням необхідного обладнання та можливостей відомчих медико-лікувальних, санаторно-курортних закладів, медико-реабілітаційних центрів, а також фахівцями закладів, визначених Державною службою у справах ветеранів війни та учасників антитерористичної операції для проведення медико-психологічної реабілітації.
За умов участі пацієнта у військових діях або антитерористичних операціях діагностика здійснюється з використанням військового варіанта Міссісіпської шкали, травмофокусовані впливи базуються на когнітивному реструктуруванні (в ініціальному періоді психотерапії), до формування терапевтичного альянсу та комплайєнтності залучаються побратими-комбатанти та волонтери.
4.8. Особливості надання медичної допомоги дітям
Діагностика
Діти дошкільного віку піддаються дії таких потенційно травматичних факторів, як фізичне та сексуальне насильство, емоційна депривація і неналежний догляд з боку групи первинної підтримки (занедбаність), укуси тварин, інвазивні медичні процедури.
Робоча група акцентує увагу на високому рівні травматизації дитячого населення і на тому, що поширеність ПТСР серед дошкільнят значно нижче, ніж у дітей шкільного віку та дорослих.
Результати дослідження продемонстрували, що при використанні більш чутливих критеріїв дітей з ПТСР виявлялося в три-вісім разів більше, ніж при використанні критеріїв МКХ-10 та DSM-IV. Спираючись на ці результати, прийнято рішення не лише змінити критерії ПТСР в DSM-V, але і виділити окремий підтип ПТСР для дітей дошкільного віку. Діагностичні критерії ПТСР для дітей більш старшого віку, підлітків і дорослих порівняно з DSM-IV майже не змінилися. Різниця між гострим і хронічним ПТСР була усунена, тому що існуючих доказів для обґрунтування корисності такої диференціації виявилося недостатньо.
«Розлад реактивної прихильності» і «розгальмований розлад соціальної активності» виділені як розлади формування прихильності між дитиною та сім’єю при травматизації, зумовленій занедбаністю (відсутністю адекватного догляду в дитячому віці).
Для діагностики та типологізації розладів психіки та поведінки, пов’язаних зі стресом у дітей у віці до 18 років, одночасно з критеріями МКХ-10 мають використовуватися діагностичні критерії DSM-V. Мають виділятися наступні діагностичні категорії: 1) реактивний розлад прихильності, 2) розгальмований розлад соціальної активності, 3) ПТСР, 4) ПТСР дітей у віці 6 років і молодше, 5) гострий стресовий розлад, 6) розлад адаптації, 7) пов’язані зі стресом тривожні розлади,
8) пов’язані зі стресом розлади настрою.
Первинний скринінг проводиться лікарем загальної практики — сімейним лікарем, лікарем-педіатром, лікарем-психіатром дитячим на підставі безпосереднього медичного огляду, клінічних інтерв’ю з дитиною та її батьками, в разі потреби, з іншими особами з групи первинної підтримки з використанням науково обґрунтованих методів оцінювання.
Обов’язкові дії лікаря включають:
1. Загальний медичний огляд для виявлення поранень, фізичних ушкоджень, ознак фізичного та сексуального насильства.
2. Напівструктуроване інтерв’ю для інвентаризації наслідків травматичних подій — Traumatic Event Sequelae Inventory (TESI).
3. Напівструктуроване інтерв’ю з батьками, вихователями та вчителями дітей у віці 5–17 років, дітей у віці 11–17 років для виявлення симптомів розладів психіки та поведінки та оцінки вірогідності встановлення діагностичних категорій за МКХ-10 та DSM-V (DAWBA) (http://www.dawba.com/).
4. Бажаним є ретельне оцінювання особливостей дитячої реакції на стрес з використанням формалізованого батьківського звіту про дитячу реакцію на стрес — Parent Report of Child’s Reaction to Stress.
Остаточна діагностика проводиться виключно лікарем-психіатром дитячим на підставі клініко-анамнестичного дослідження, інтерв’ю з дитиною, батьками дитини, іншими людьми з групи первинної підтримки дитини з використанням науково обґрунтованих методів оцінювання.
Діагностика здійснюється шляхом оцінювання за діагностичними критеріями МКХ-10, у віці 6 років і молодше — за діагностичними критеріями DSM-V.
Для остаточної діагностики бажане використання спеціальних інструментаріїв для формалізованого оцінювання симптомів травми та коморбідних психічних розладів:
1. Клінічна шкала ПТСР для дітей та підлітків — Clinician-Administered PTSD Scale for Children & Adolescents (CAPS-CA);
2. Шкала для оцінювання симптомів травми у дітей — Trauma Symptom Checklist for Children (TSCC);
3. Інструментарії для оцінювання коморбідних розладів психіки та поведінки у дітей.
Профілактичні заходи
Розвиток дитини після її травматизації обумовлює порушення інтеграції сенсорної, емоційної і когнітивної інформації, може призводити до формування реактивної лабільності, що, в свою чергу, стає причиною дисфункціональних відповідей на стресову ситуацію. Заходи вторинної профілактики здійснюються на долікарняному рівні безпосередньо в громаді як заходи первинної психологічної допомоги.
Діти після травматизації можуть мати широкий спектр аномалій розвитку: від затримок розумового розвитку та специфічних розладів розвитку, що створюють проблеми при навчанні (learning disability), до антисоціальної поведінки з агресією, спрямованою на себе та інших, і потребують психолого-педагогічної підтримки.
Заходи вторинної профілактики мають включати заходи, спрямовані на:
— підвищення стійкості до стресу;
— забезпечення безперервності звичного способу життя для дитини;
— активацію підтримки з боку групи первинної підтримки;
— забезпечення корекційно-педагогічного супроводу (в разі потреби);
— психоосвітню роботу з батьками, спрямовану на підвищення ефективності управління поведінкою дитини;
— моніторинг наявності належної підтримки дитини з боку групи її первинної підтримки, виявлення та запобігання випадкам насильства, сексуального насильства в родині.
Залучення батьків, інших законних представників дитини, а також вихователів/вчителів дуже важливе при роботі з дітьми і підлітками, тому що саме вони зазвичай приводять/направляють їх для обстеження та лікування. Крім того, діти — це частина системи (зазвичай сім’ї), тому при обстеженні і лікуванні необхідно брати до уваги всю систему. В разі, якщо люди з групи первинної підтримки дитини не забезпечують належний рівень її життєво необхідних потреб, є джерелом насильства чи сексуального насильства, дитині має бути створене безпечне середовище з використанням процедур ювенальної юстиції.
Лікування
Застосовуються переважно методи психологічного лікування, які спираються на принципи наукової доказовості. Спеціалізовані психотерапевтичні втручання проводять лікарі-психологи, лікарі-психотерапевти, психологи, лікарі-психіатри (дитячі), які мають спеціальну підготовку та сертифікацію відповідних професійних асоціацій.
Важливим є залучення до терапії батьків, інших законних представників дитини, а також вихователів/вчителів. У соціально дезадаптованих родинах, родинах, в яких дитина отримує вторинну травматизацію внаслідок насильства чи сексуального насильства з боку групи первинної підтримки терапії, має передувати створення безпечних умов для дитини, психологічні втручання мають проводитися окремо від батьків.
Фармакологічне лікування в педіатричній практиці має переважно застосовуватися при наявності депресивних та тривожних розладів, а також при наявності тяжких порушень активності та уваги.
Методи психологічного лікування:
— психоосвітня робота з групою первинної підтримки дитини (недирективне консультування);
— ТФ-КПТ;
— ДПРО;
— управління стресом.
Методи психологічного лікування з обмеженими доказами терапевтичної ефективності:
— групова КПТ;
— психодинамічна терапія;
— дебрифінг.
Лікарські засоби
СІЗЗС рекомендовані при тривожно-фобічних розладах, обсесивно-компульсивній симптоматиці. Не рекомендовані трициклічні АД та пароксетин.
Бета-блокатори рекомендовані при надмірному психомоторному збудженні.
Альфа-адренергічні агоністи рекомендовані при нічних кошмарах, імпульсивності, гнівливості.
Психостимулятори (метилфенідат) рекомендовані при імпульсивності, гнівливості, дисфоріях, які не можуть бути контрольовані методами психологічного лікування.
СІЗЗН рекомендовані при формуванні межового розладу особистості.
V. Ресурсне забезпечення виконання протоколу
На момент затвердження цього уніфікованого клінічного протоколу засоби матеріально-технічного забезпечення дозволені до застосування в Україні. При розробці та застосуванні ЛПМД (КМП) необхідно перевірити реєстрацію в Україні засобів матеріально-технічного забезпечення, які включаються до ЛПМД (КМП), та відповідність призначення лікарських засобів Інструкції для медичного застосування лікарського засобу, затвердженій Міністерством охорони здоров’я України. Державний реєстр лікарських засобів України знаходиться за електронною адресою http://www.drlz.kiev.ua/
1. Для лікарів, що провадять господарську діяльність з медичної практики як фізичні особи — підприємці, ЗОЗ, які надають первинну медичну допомогу
1.1. Кадрові ресурси
Лікар загальної практики — сімейний лікар, медична сестра загальної практики, лікар-терапевт дільничний, лікар-педіатр дільничний.
1.2. Матеріально-технічне забезпечення
Оснащення
Опитувальник для скринінгу ПТСР та PHQ-9.
Лікарські засоби (порядок переліку лікарських засобів не означає пріоритетності їх застосування)
Золпідем, Зопіклон, Пароксетин, Пропранолол, Сертралін.
2. Для лікарів, що провадять господарську діяльність з медичної практики як фізичні особи — підприємці, ЗОЗ, які надають вторинну (спеціалізовану) медичну допомогу, а також для ЗОЗ, що надають третинну (високоспеціалізовану) медичну допомогу
2.1. Кадрові ресурси
Лікарі-психіатри, лікарі-психіатри дитячі, лікарі-психотерапевти, лікарі-психологи, психологи, практичні психологи.
2.2. Матеріально-технічне забезпечення
Оснащення
Лікарські засоби (порядок переліку лікарських засобів не означає пріоритетності їх застосування)
Агомелатин, Буспірон, Вальпроєва кислота, Венлафаксин, Дулоксетин, Есциталопрам, Золпідем, Зопіклон, Кветіапін, Ламотриджин, Метилфенідат, Міртазапін, Оланзапін, Пароксетин, Прегабалін, Пропранолол, Рисперидон, Селегілін, Сертралін, Тіанептин, Топірамат, Тразодон, Флувоксамін, Флуоксетин, Циталопрам.
VІ. Індикатори якості медичної допомоги
Форма № 025/о — Медична карта амбулаторного хворого (Форма 025/о), затверджена наказом МОЗ України від 14 лютого 2012 року № 110 «Про затвердження форм первинної облікової документації та інструкцій щодо їх заповнення, що використовуються у закладах охорони здоров’я незалежно від форми власності та підпорядкування», зареєстрованим в Міністерстві юстиції України 28 квітня 2012 р. за № 661/20974.
Форма № 030/о — Контрольна карта диспансерного нагляду (Форма 030/о), затверджена наказом МОЗ України від 14 лютого 2012 року № 110 «Про затвердження форм первинної облікової документації та інструкцій щодо їх заповнення, що використовуються у закладах охорони здоров’я незалежно від форми власності та підпорядкування», зареєстрованим в Міністерстві юстиції України 28.04.2012 року за № 661/20974.
6.1. Перелік індикаторів якості медичної допомоги
6.1.1. Наявність у лікуючого лікаря, який надає первинну медичну допомогу, локального протоколу ведення пацієнта з ПТСР.
6.1.2. Наявність у лікаря, що провадить господарську діяльність з медичної практики як фізична особа — підприємець, в ЗОЗ, які надають вторинну (спеціалізовану) медичну допомогу, локального протоколу ведення пацієнта з ПТСР.
6.1.3. Використання Опитувальника для скринінгу ПТСР (Додаток 1) лікарями, які надають первинну медичну допомогу.
6.1.4. Відсоток лікуючих лікарів, які надають первинну медичну допомогу, які пройшли тематичне удосконалення з діагностики та лікування ПТСР на первинній медичній допомозі.
6.1.5. Відсоток пацієнтів з ПТСР, для яких лікуючим лікарем, який надає первинну медичну допомогу, отримано інформацію про медичний стан протягом звітного періоду.
6.2. Паспорти індикаторів якості медичної допомоги
6.2.1. А) Наявність у лікуючого лікаря, який надає первинну медичну допомогу, локального протоколу ведення пацієнта з ПТСР
Б) Зв’язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги.
Індикатор ґрунтується на положеннях Уніфікованого клінічного протоколу первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Реакція на важкий стрес та розлади адаптації. Посттравматичний стресовий розлад».
В) Зауваження щодо інтерпретації та аналізу індикатора.
Даний індикатор характеризує організаційний аспект запровадження сучасних медико-технологічних документів (ЛПМД) в регіоні. Якість медичної допомоги пацієнтам, відповідність надання медичної допомоги вимогам ЛПМД, відповідність ЛПМД чинному УКПМД даним індикатором висвітлюватися не може, але для аналізу цих аспектів необхідне обов’язкове запровадження ЛПМД в ЗОЗ.
Бажаний рівень значення індикатора:
2016 рік — 90 %;
2017 рік та подальший період — 100 %.
Г) Інструкція з обчислення індикатора.
а) Організація (ЗОЗ), яка має обчислювати індикатор: структурні підрозділи з питань охорони здоров’я місцевих державних адміністрацій.
б) Дані надаються лікуючими лікарями, які надають первинну медичну допомогу, розташованими на території обслуговування, до структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій.
в) Дані надаються поштою, в тому числі електрон-ною поштою.
г) Метод обчислення індикатора: підрахунок шляхом ручної або автоматизованої обробки. Індикатор обчислюється структурними підрозділами з питань охорони здоров’я місцевих державних адміністрацій після надходження інформації від всіх лікуючих лікарів, які надають первинну медичну допомогу, зареєстрованих на території обслуговування. Значення індикатора обчислюється як відношення чисельника до знаменника.
ґ) Знаменник індикатора складає загальна кількість лікуючих лікарів, які надають первинну медичну допомогу, зареєстрованих на території обслуговування. Джерелом інформації є звіт структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій, який містить інформацію про кількість лікуючих лікарів, які надають первинну медичну допомогу, зареєстрованих на території обслуговування.
д) Чисельник індикатора складає загальна кількість лікуючих лікарів, які надають первинну медичну допомогу, зареєстрованих на території обслуговування, для яких задокументований факт наявності локального протоколу ведення пацієнта з ПТСР (наданий екземпляр ЛПМД). Джерелом інформації є ЛПМД, наданий лікуючим лікарем, який надає первинну медичну допомогу.
е) Значення індикатора наводиться у відсотках.
6.2.2. А) Наявність у лікаря, що провадить господарську діяльність з медичної практики як фізична особа — підприємець, в ЗОЗ, які надають вторинну (спеціалізовану) медичну допомогу, локального протоколу ведення пацієнта з ПТСР
Б) Зв’язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги.
Індикатор ґрунтується на положеннях Уніфікованого клінічного протоколу первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Реакція на важкий стрес та розлади адаптації. Посттравматичний стресовий розлад».
В) Зауваження щодо інтерпретації та аналізу індикатора.
Даний індикатор характеризує організаційний аспект запровадження сучасних медико-технологічних документів (ЛПМД) в регіоні. Якість медичної допомоги пацієнтам, відповідність надання медичної допомоги вимогам ЛПМД, відповідність ЛПМД чинному УКПМД даним індикатором висвітлюватися не може, але для аналізу цих аспектів необхідне обов’язкове запровадження ЛПМД в ЗОЗ.
Бажаний рівень значення індикатора:
2016 рік — 90 %;
2017 рік та подальший період — 100 %.
Г) Інструкція з обчислення індикатора.
а) Організація (ЗОЗ), яка має обчислювати індикатор: структурні підрозділи з питань охорони здоров’я місцевих державних адміністрацій.
б) Дані надаються лікуючими лікарями, які надають вторинну (спеціалізовану) медичну допомогу, розташованими на території обслуговування, до структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій.
в) Дані надаються поштою, в тому числі електронною поштою.
г) Метод обчислення індикатора: підрахунок шляхом ручної або автоматизованої обробки. Індикатор обчислюється структурними підрозділами з питань охорони здоров’я місцевих державних адміністрацій після надходження інформації від всіх лікуючих лікарів, які надають вторинну (спеціалізовану) медичну допомогу, зареєстрованих на території обслуговування. Значення індикатора обчислюється як відношення чисельника до знаменника.
ґ) Знаменник індикатора складає загальна кількість лікуючих лікарів, які надають спеціалізовану медичну допомогу, зареєстрованих на території обслуговування. Джерелом інформації є звіт структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій, який містить інформацію про кількість лікуючих лікарів, які надають вторинну (спеціалізовану) медичну допомогу, зареєстрованих на території обслуговування.
д) Чисельник індикатора складає загальна кількість лікуючих лікарів, які надають вторинну (спеціалізовану) медичну допомогу, зареєстрованих на території обслуговування, для яких задокументований факт наявності ЛПМД ведення пацієнта з ПТСР (наданий екземпляр ЛПМД). Джерелом інформації є ЛПМД, наданий лікуючими лікарями, які надають вторинну (спеціалізовану) медичну допомогу.
е) Значення індикатора наводиться у відсотках.
6.2.3. А) Використання опитувальника для скринінгу ПТСР лікарями, які надають первинну медичну допомогу
Б) Зв’язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги.
Індикатор ґрунтується на положеннях Уніфікованого клінічного протоколу первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Реакція на важкий стрес та розлади адаптації. Посттравматичний стресовий розлад».
В) Зауваження щодо інтерпретації та аналізу індикатора.
Аналіз індикатора дозволить виявити проблеми, пов’язані з кваліфікованою оцінкою діагностики ПТСР.
Цільовий (бажаний) рівень значення індикатора на етапі запровадження УКПМД не визначається заради запобігання викривленню реальної ситуації внаслідок адміністративного тиску.
Г) Інструкція з обчислення індикатора.
а) Організація (ЗОЗ), яка має обчислювати індикатор: структурні підрозділи з питань охорони здоров’я місцевих державних адміністрацій.
б) Дані надаються лікуючими лікарями, які надають первинну медичну допомогу, розташованими на території обслуговування, до структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій.
в) Дані надаються поштою, в тому числі електронною поштою.
г) Метод обчислення індикатора: підрахунок шляхом ручної обробки або автоматизованої обробки. Індикатор обчислюється структурними підрозділами з питань охорони здоров’я місцевих державних адміністрацій після надходження інформації від всіх лікуючих лікарів, які надають первинну медичну допомогу, зареєстрованих на території обслуговування. Значення індикатора обчислюється як відношення чисельника до знаменника.
ґ) Знаменник індикатора складає загальна кількість лікуючих лікарів, які надають первинну медичну допомогу, зареєстрованих на території обслуговування. Джерелом інформації є звіт структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій, який містить інформацію про кількість лікуючих лікарів, які надають первинну медичну допомогу, зареєстрованих на території обслуговування.
д) Чисельник індикатора складає загальна кількість лікуючих лікарів, які надають первинну медичну допомогу, зареєстрованих на території обслуговування, які використовували опитувальники для діагностики ПТСР. Джерелом інформації є записи в первинній медичній документації (Медична карта амбулаторного хворого, Форма 025/о) щодо результатів використання опитувальника для скринінгу ПТСР при обстеженні пацієнта лікуючими лікарями, які надають первинну медичну допомогу.
е) Значення індикатора наводиться у відсотках.
6.2.4. А) Відсоток лікуючих лікарів, які надають первинну медичну допомогу, які пройшли тематичне удосконалення з діагностики та лікування ПТСР на первинній медичній допомозі
Б) Зв’язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги.
Індикатор ґрунтується на положеннях Уніфікованого клінічного протоколу первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Реакція на важкий стрес та розлади адаптації. Посттравматичний стресовий розлад».
В) Зауваження щодо інтерпретації та аналізу індикатора.
Цільовий (бажаний) рівень значення індикатора на етапі запровадження УКПМД не визначається заради запобігання викривленню реальної ситуації внаслідок адміністративного тиску.
Г) Інструкція з обчислення індикатора.
а) Організація (ЗОЗ), яка має обчислювати індикатор: структурні підрозділи з питань охорони здоров’я місцевих державних адміністрацій.
б) Дані надаються лікуючими лікарями, які надають первинну медичну допомогу, розташованими на території обслуговування, до структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій.
в) Дані надаються поштою, в тому числі електронною поштою.
г) Метод обчислення індикатора: підрахунок шляхом ручної або автоматизованої обробки. Індикатор обчислюється структурними підрозділами з питань охорони здоров’я місцевих державних адміністрацій після надходження інформації від всіх лікуючих лікарів, які надають первинну медичну допомогу, зареєстрованих на території обслуговування. Значення індикатора обчислюється як відношення чисельника до знаменника.
ґ) Знаменник індикатора складає загальна кількість лікуючих лікарів, які надають первинну медичну допомогу, зареєстрованих на території обслуговування. Джерелом інформації є звіт структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій, який містить інформацію про кількість лікуючих лікарів, які надають первинну медичну допомогу, зареєстрованих на території обслуговування.
д) Чисельник індикатора складає загальна кількість лікуючих лікарів, які надають первинну медичну допомогу, зареєстрованих на території обслуговування, для яких задокументований факт участі в програмі тематичного удосконалення з діагностики та лікування ПТСР. Джерелом інформації є документ (свідоцтво) з проходження тематичного удосконалення, наданий лікуючим лікарем, який надає первинну медичну допомогу.
е) Значення індикатора наводиться у відсотках.
6.2.5.А) Відсоток пацієнтів з ПТСР, для яких лікуючим лікарем, який надає первинну медичну допомогу, отримано інформацію про медичний стан впродовж звітного періоду
Б) Зв’язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги.
Індикатор ґрунтується на положеннях Уніфікованого клінічного протоколу первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Посттравматичний стресовий розлад».
В) Зауваження щодо інтерпретації та аналізу індикатора.
При аналізі індикатора слід враховувати неприпустимість формального та необґрунтованого віднесення до чисельника індикатора тих хворих, для яких не проводилося медичного огляду лікуючим лікарем, який надає первинну медичну допомогу, протягом звітного періоду. В первинній медичній документації мають бути задокументовані факти медичного огляду хворого, а також наявність або відсутність прогресування захворювання. Пацієнти, для яких такі записи в медичній документації відсутні, не включаються до чисельника індикатора, навіть у випадку, якщо лікуючий лікар, який надає первинну медичну допомогу, має достовірну інформацію про те, що пацієнт живий та перебуває на території обслуговування (за відсутності даних медичного огляду).
Цільовий (бажаний) рівень значення індикатора на етапі запровадження УКПМД не визначається заради запобігання викривленню реальної ситуації внаслідок адміністративного тиску.
Г) Інструкція з обчислення індикатора.
а) Організація (заклад охорони здоров’я), яка має обчислювати індикатор: структурні підрозділи з питань охорони здоров’я місцевих державних адміністрацій.
б) Дані надаються лікуючими лікарями, які надають первинну медичну допомогу, розташованими на території обслуговування, до структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій.
в) Дані надаються поштою, в тому числі електронною поштою.
г) Метод обчислення індикатора: підрахунок шляхом ручної обробки. При наявності автоматизованої технології ЗОЗ, в якій обробляються формалізовані дані щодо медичної допомоги в обсязі, що відповідає Медичній карті амбулаторного хворого (форма 025/0) або Контрольній карті диспансерного нагляду (форма 030/о) — автоматизована обробка.
Індикатор обчислюється лікуючими лікарями, які надають первинну медичну допомогу, шляхом ручного або автоматизованого аналізу інформації Медичних карт амбулаторного хворого (форма 025/0) або Контрольних карт диспансерного нагляду (форма 030/о).
Індикатор обчислюється регіональним управлінням охорони здоров’я після надходження від всіх лікуючих лікарів, які надають первинну медичну допомогу, зареєстрованих на території обслуговування, інформації щодо загальної кількості пацієнтів, які складають чисельник та знаменник індикатора.
ґ) Знаменник індикатора складає загальна кількість пацієнтів, які перебувають під диспансерним наглядом у лікуючого лікаря, який надає первинну медичну допомогу, з діагнозом ПТСР.
Джерелом інформації є:
Медична карта амбулаторного хворого (форма 025/о);
Контрольна карта диспансерного нагляду (форма 030/о).
д) Чисельник індикатора складає загальна кількість пацієнтів лікуючого лікаря, який надає первинну медичну допомогу, з ПТСР, для яких наведена інформація про медичний стан пацієнта із зазначенням відсутності або наявності його прогресування. Джерелом інформації є:
Медична карта амбулаторного хворого (форма 025/о);
Контрольна карта диспансерного нагляду (форма 030/о).
е) Значення індикатора наводиться у відсотках.
В.о. директора
Медичного департаменту МОЗ України
В. Кравченко
VII. Перелік літературних джерел, використаних при розробці уніфікованого клінічного протоколу медичної допомоги
1. Електронний документ «Адаптована клінічна настанова, заснована на доказах, «Посттравматичний стресовий розлад», 2016.
2. Закон України «Про психіатричну допомогу».
3. Наказ МОЗ України від 31.03.2015 р. № 183 «Про затвердження сьомого випуску Державного формуляра лікарських засобів та забезпечення його доступності».
4. Наказ МОЗ України від 25.12.2014 р. № 1003 «Про затвердження та впровадження медико-технологічних документів зі стандартизації медичної допомоги при депресії»
5. Наказ МОЗ України від 27.12.2013 № 1150 «Про затвердження Примірного табеля матеріально-технічного оснащення Центру первинної медичної (медико-санітарної) допомоги та його підрозділів».
6. Наказ МОЗ України від 28.09.2012 № 751 «Про створення та впровадження медико-технологічних документів зі стандартизації медичної допомоги в системі Міністерства охорони здоров’я України», зареєстрований в Міністерстві юстиції України 29.11.2012 за № 2001/22313.
7. Наказ МОЗ України від 14.02.2012 № 110 «Про затвердження форм первинної облікової документації та інструкцій щодо їх заповнення, що використовуються у закладах охорони здоров’я незалежно від форми власності та підпорядкування», зареєстрований в Міністерстві юстиції України 28.04.2012 за № 661/20974.
8. Наказ МОЗ України від 31.10.2011 № 739 «Про затвердження табелів оснащення медичною технікою та виробами медичного призначення структурних підрозділів консультативно-діагностичного центру».
9. Наказ МОЗ України від 31.10.2011 № 734 «Про затвердження табелів оснащення медичною технікою та виробами медичного призначення структурних підрозділів лікарні планового лікування».
10. Наказ МОЗ України від 02.03.2011 № 127 «Про затвердження примірних табелів оснащення медичною технікою та виробами медичного призначення центральної районної (районної) та центральної міської (міської) лікарень».
11. Наказ МОЗ України від 17.11.2010 р. № 999 «Про затвердження форм звітності та медичної облікової документації служб швидкої та невідкладної медичної допомоги України», зареєстрований Міністерством юстиції України за № 147/18885 від 03.02.2011 р.
12. Наказ МОЗ України від 15.04.2008 р. № 199 «Про затвердження Порядку застосування методів психологічного і психотерапевтичного впливу», зареєстрований Міністерством юстиції за №577/15268 від 03.07.2008 р.
13. Наказ МОЗ України від 08.10.2007 № 623 «Про затвердження форм індивідуальної програми реабілітації інваліда, дитини-інваліда та Порядку їх складання», зареєстрований в Міністерстві юстиції України 19.10.2007 за № 1197/14464.
14. Наказ МОЗ України від 28.10.2002 № 385 «Про затвердження переліків закладів охорони здоров’я, лікарських, провізорських посад та посад молодших спеціалістів з фармацевтичною освітою у закладах охорони здоров’я», зареєстрований Міністерством юстиції 12.11.2002 за № 892/7180.
15. Наказ МОЗ України від 23.02.2000 № 33 «Про штатні нормативи та типові штати закладів охорони здоров’я».
VIII. Додатки до уніфікованого клінічного протоколу медичної допомоги
Додаток 1
до Уніфікованого клінічного протоколу первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Реакція на важкий стрес та розлади адаптації. Посттравматичний стресовий розлад»
Опитувальник для скринінгу посттравматичного стресового розладу
Дата___________________
4 і більше позитивних відповідей вказують на ймовірність ПТСР.
Додаток 2
до Уніфікованого клінічного протоколу первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Реакція на важкий стрес та розлади адаптації. Посттравматичний стресовий розлад»
Інформаційний лист
«Посттравматичний стресовий розлад»
Статистичні дані свідчать, що 50–65 % людей впродовж життя зазнають впливу як мінімум однієї травматичної події, а багато зазнають впливу двох і більше подій, таких як значна катастрофа, війни, сексуальне або фізичне насилля, дорожньо-транспортна пригода, тортури тощо, які пов’язані з загрозою для власного життя (або життя іншої людини) і обумовили сильний страх, безпорадність або жах. Психологічні реакції на стресогенну подію виникають у всіх людей, але можуть відрізняться за силою вираженості і наслідками для загального стану. В медичній практиці виділяють гострий стресовий розлад (ГСР) та посттравматичний стресовий розлад (ПТСР). Основна відмінність між ГСР і ПТСР — це час, що минув з моменту травматичної події. ГСР діагностується в період від двох днів до одного місяця після травматичного інциденту, а ПТСР діагностується не раніше ніж через місяць. Перебіг ПТСР визначається як гострий, коли симптоми зберігаються впродовж менше трьох місяців, і хронічний, коли симптоми зберігаються три і більше місяці. У випадках, коли початок симптомів спостерігається через 6 місяців та більше після травматичної події, розлад визначається як ПТСР з пізнім проявом. За даними літератури, частота розвитку ПТСР становить 10–15 % серед осіб, які зазнали впливу травматичних подій. Діти, підлітки, люди похилого віку більш вразливі до появи психопатологічних реакцій на стрес. У жінок частота ПТСР в середньому в 2 рази вища, ніж у чоловіків.
Важливо враховувати, що клінічні прояви ПТСР вкрай різноманітні і з часом можуть змінюватися. Перебіг ПТСР хвилеподібний. Характерним є:
— повторне переживання — нав’язливі тривожні спогади про травмуючу подію; кошмарні сновидіння; інтенсивні психологічні страждання або такі реакції організму, як пітливість, прискорене серцебиття й паніка при зіткненні із нагадуванням про травмуючу подію;
— уникнення й емоційне заціпеніння — уникнення занять, місць, думок, почуттів або розмов, пов’язаних з подією; втрата інтересу до діяльності, яка у минулому приносила радість, відсторонення або відчуження від інших, обмеження емоційної реакції (наприклад, нездатність відчувати радість або щастя);
— перезбудження — безсоння, дратівливість, труднощі з концентрацією уваги, надмірна настороженість.
Може виникати невмотивована агресія, спрямована на випадкових людей, а часто на рідних і близьких. Незрозуміле почуття провини (не виконав місію; не врятував; мав би зараз бути там), почуття недовіри та зради, а також «несправедливості долі»; відчуття відсутності майбутнього тощо. Іноді людина не помічає своїх змін, проте це помічають інші. Оточуючі можуть сприймати людину з ПТСР як таку, яку «підмінили».
Часто люди, в яких є ПТСР, побоюються говорити про свої проблеми — бояться стигматизації з причини звернення за психіатричною допомогою, відчувають сором, намагаються подолати прояви розладу самостійно. На жаль, часто це відбувається за допомогою алкогольних напоїв та наркотичних препаратів, що ще більше посилює прогресування ПТСР. Необхідно знати, що ПТСР — це медична проблема, що охоплює людину в цілому — фізично, психічно, емоційно та духовно.
Якщо Ви або Ваші близькі зазнали впливу психотравмуючої події та відчуваєте описані вище прояви, дуже важливо вчасно звернутись по допомогу до лікаря. Говорити про свою проблему — значить зробити перший крок на шляху до одужання. Вчасно призначене лікування, яке включає психологічну допомогу і, у разі необхідності, призначення медикаментозних препаратів, зменшить страждання і покращить самопочуття, створить умови для повернення до повноцінного життя. Лікування можливе на всіх етапах, але ефективність його більша, якщо призначити його відразу після появи перших симптомів.
Для одужання важливе значення має розуміння того, що процес лікування потребує певного часу і зусиль як від особи з ПТСР, так і від її оточення. Підтримка з боку близьких дуже важлива. Важливе значення має особиста участь пацієнта з ПТСР та членів сім’ї в плануванні лікування — активне обговорення лікувальних втручань та усвідомлене прийняття рішень. Індивідуально підібране лікування прискорює одужання.
Важливо враховувати досвід інших країн (США, Австралії, Франції тощо) щодо ефективності використання психологічного лікування ПТСР, зокрема проведення травмофокусованої когнітивно-поведінкової психотерапії. Розмови про травму — це шлях до одужання. Кількість сеансів визначається лікарем індивідуально. Важливо не уникати цього виду лікування.
Медикаментозна терапія також призначається індивідуально, у разі потреби. Особливої уваги потребує лікування супутньої депресії. Лікування депресії, що виникла вперше, може призначити дільничний терапевт або сімейний лікар. Використовують переважно антидепресанти з групи інгібіторів зворотного захвату серотоніну. Ці препарати здебільшого добре переносяться, не викликають залежності та звикання. Потрібно знати, що терапевтичний ефект від препаратів цієї групи настає поступово, переважно проходить 2–3 тижні до виникнення позитивних змін, тому дуже важливо дотримуватись рекомендацій лікаря щодо режиму прийому препарату, його дози та тривалості курсу лікування і не відміняти препарати самостійно.
Медикаментозного лікування потребують розлади сну і кошмарні сновидіння. Проте призначення має зробити лікар. Не можна приймати препарати за порадою знайомих і родичів, оскільки це може призвести до залежності від них і погіршити перебіг ПТСР.
З самого початку лікування необхідно зосередити увагу на необхідності професійної, сімейної та соціальної реабілітації. Наявність симптомів ПТСР не повинна бути перешкодою для професійної та соціальної активності. Досвід військових психологів свідчить, що ПТСР рідко розвивається у людей, які досить швидко включилися в життя соціуму (робота, сім’я, друзі, хобі тощо).
Важливо не уникати участі в програмах психологічної, соціальної та фізичної реабілітації, музикотерапії тощо (при їх наявності). Корисним є опанування психологічними техніками управління стресом (релаксація, дихальні вправи тощо), навчитись відволікатись на позитивні спогади.
Позитивний вплив музики на психологічний стан людини відомий давно і широко використовується в медицині. Щоденне прослуховування класичної, народної музики — тієї, яка викликає позитивні емоції — теж шлях до одужання. Хороший ефект мають медитаційні техніки в поєднанні з музикою.
Важливо дотримуватись режиму дня, гігієни сну, засад здорового харчування, режиму регулярної фізичної активності, уникання вживання алкоголю.
Поради, які можуть допомогти вийти зі стану стресу
1. Антистресове дихання. Повільно виконуйте глибокий вдих через ніс; на висоті вдиху на мить затримайте дихання, після чого зробіть видих як можна повільніше. Це заспокійливе дихання. Воно полягає у відносному вкороченні вдиху, подовженні видиху і паузи після нього. Постарайтеся уявити собі, що з кожним глибоким вдихом і тривалим видихом Ви частково позбавляєтеся від стресового напруження.
2. Хвилинна релаксація. Розслабте куточки рота, зволожте губи. Розслабте плечі.
3. Випийте води невеликими ковтками.
4. Якщо є можливість, вийдіть з приміщення, пройдіться, ритмічно дихайте й обов’язково подовжуйте видих: два кроки — вдих, три кроки — видих, пауза.
5. Увімкніть заспокійливу музику, ту, яку Ви любите, якщо є можливість.
6. Поговоріть на яку-небудь абстрактну тему з будь-якою людиною, яка знаходяться поруч. Якщо ж поруч нікого немає, зателефонуйте друзям чи рідним. Це відволікаюча дія, яка здійснюється «тут і зараз» і покликана витіснити з вашої свідомості внутрішній діалог, наповнений стресом.
Важливо враховувати, що співпраця з лікарем та активна участь у лікуванні значно підвищує вірогідність одужання.
Посттравматичний стресовий розлад можна вилікувати!