Резюме
Актуальність дослідження обумовлена великою кількістю сезонних грибних отруєнь дикорослими отруйними та умовно їстівними грибами на території Київської області, що супроводжується тяжким перебігом отруєння, особливо серед дітей, високими показниками стаціонарної летальності, надзвичайною вартістю та складністю лікування. Метою даного дослідження був обраний аналіз найбільш поширених токсичних синдромів і невідкладних станів, що виникають при отруєнні дикорослими отруйними та умовно їстівними грибами, поширеними на території Київської області. Матеріалом дослідження були обрані випадки гострих отруєнь дикорослими отруйними та умовно їстівними грибами серед дорослого населення м. Києва та області за 1995–2015 рр. (усього 1587 випадків). Усі пацієнти проходили стаціонарне лікування на базі токсикологічного відділення Київської міської клінічної лікарні швидкої медичної допомоги. Проведений ретроспективний аналіз результатів клініко-лабораторного обстеження та лікування пацієнтів. Використовувалися методи дослідження: аналітичний та порівняльного аналізу.
За результатами проведеного дослідження встановлено, що залежно від виду грибного токсину, фази гострого отруєння та відповідно до клінічних проявів усі випадки гострих отруєнь дикорослими грибами були розподілені на три групи. Перша група об’єднала випадки отруєння грибами з гастроентеротропною дією; друга — з нейротропною дією; третя — з гепатонефротропною дією. За період дослідження отруєння грибами гепатонефротропної дії становили 15,2 % (242 випадки); гастроентеротропної дії — 81,3 % (1314 випадків); нейротропної дії — 1,9 % (31 випадок). Різноманітність і варіабельність симптомів гострих отруєнь дикорослими грибами обумовлюють необхідність проведення ретельної диференційної діагностики з широким спектром соматичних та інфекційних захворювань. Усі патологічні стани, що трактувались як отруєння грибами, були розподілені наступним чином: отруєння високотоксичними грибами (блідою поганкою та аманітальними мухоморами); токсикоінфекції і ботулізм; гострі отруєння пестицидами, металами, радіонуклідами та іншими токсикантами, що містилися у грибах у надмірно високих концентраціях; гострі та хронічні в стадії загострення захворювання органів черевної порожнини.
З огляду на те, що в Україні не проводиться лабораторна ідентифікація грибних токсинів через високу вартість досліджень, відсутність обладнання, складність мікологічної ідентифікації, діагноз «отруєння грибами» повинен базуватися на токсикологічному та епідеміологічному анамнезі, клінічних проявах, клініко-біохімічних даних і результатах допоміжних методів дослідження. У складних для діагностики випадках слід залучати суміжних спеціалістів (неврологів, гастроентерологів, хірургів, інфекціоністів).
Актуальность исследования обусловлена большим количеством сезонных грибных отравлений дикорастущими ядовитыми и условно съедобными грибами на территории Киевской области, что сопровождается тяжелым течением отравления, особенно среди детей, высокими показателями стационарной летальности, чрезвычайной стоимостью и сложностью лечения. Целью данного исследования был выбран анализ наиболее распространенных токсичных синдромов и неотложных состояний, возникающих при отравлении дикорастущими ядовитыми и условно съедобными грибами, распространенными на территории Киевской области. Материалом исследования были выбраны случаи острых отравлений дикорастущими ядовитыми и условно съедобными грибами среди взрослого населения г. Киева и области за 1995–2015 гг. (всего 1587 случаев). Все пациенты проходили стационарное лечение на базе токсикологического отделения Киевской городской клинической больницы скорой медицинской помощи. Проведен ретроспективный анализ результатов клинико-лабораторного обследования и лечения пациентов. Использовались методы исследования: аналитический и сравнительного анализа.
По результатам проведенного исследования установлено, что в зависимости от вида грибного токсина, фазы острого отравления и в соответствии с клиническими проявлениями все случаи острых отравлений дикорастущими грибами были разделены на три группы. Первая группа объединила случаи отравления грибами с гастроэнтеротропным действием, вторая — с нейротропным действием, третья — с гепатонефротропным действием. За период исследования отравления грибами гепатонефротропного действия составляли 15,2 % (242 случая); гастроэнтеротропного действия — 81,3 % (1314 случаев), нейротропного действия — 1,9 % (31 случай). Разнообразие и вариабельность симптомов острых отравлений дикорастущими грибами обусловливают необходимость проведения тщательной дифференциальной диагностики с широким спектром соматических и инфекционных заболеваний. Все патологические состояния, которые трактовались как отравление грибами, были распределены следующим образом: отравление высокотоксичными грибами (бледной поганкой и аманитальными мухоморами); токсикоинфекции и ботулизм; острые отравления пестицидами, металлами, радионуклидами и другими токсикантами, содержавшимися в грибах в чрезмерно высоких концентрациях; острые и хронические в стадии обострения заболевания органов брюшной полости.
Исходя из того, что в Украине не проводится лабораторная идентификация грибных токсинов из-за высокой стоимости исследований, отсутствия оборудования, сложности микологической идентификации, диагноз «отравление грибами» должен базироваться на токсикологическом и эпидемиологическом анамнезе, клинических проявлениях, клинико-биохимических данных и результатах дополнительных методов исследования. В сложных для диагностики случаях следует привлекать смежных специалистов (неврологов, гастроэнтерологов, хирургов, инфекционистов).
Relevance of the study is determined by a large number of seasonal mushroom poisonings with wild poisonous and conditionally edible mushrooms in the Kyiv region associated with severe course of poisoning, especially among children, high rates of inpatient mortality, extreme cost and complexity of treatment. The objective of this study was elected analysis of the most common toxic syndromes and emergency conditions arising in the poisoning by wild poisonous and conditionally edible mushrooms, common in the Kyiv region. Research materials were selected cases of acute poisonings by wild toxic and conditionally edible mushrooms among the adult population of Kyiv and region in 1995–2015 (total: 1587 cases). All patients underwent inpatient treatment at the toxicology department of Kyiv Municipal Clinical Emergency Hospital. The retrospective analysis of the results of clinical and laboratory examination and patients’ treatment has been carried out. We used following research methods: analytical and comparative analysis.
The results of the study found that depending on the type of mushroom toxin, the phase of acute poisoning and according to the clinical manifestations, all cases of acute poisonings by wild mushrooms were divided into three groups. The first group included cases of poisoning by mushroom with gastroenterotropic action; the second one — neurotropic action; the third one — hepatonephrotropic action. During the study period, poisoning by mushroom with hepatonephrotropic action amounted to 15.2 % (242 cases); gastroenterotropic action — 81.3 % (1,314 cases); neurotropic action — 1.9 % (31 cases). The variety and variability of symptoms of acute poisonings by wild mushrooms necessitates a thorough differential diagnosis with a wide range of somatic and infectious diseases. All pathological conditions considered as mushroom poisonings were divided as follows: highly toxic mushroom poisoning (by Amanita phalloides and Amanita muscaria); toxicoinfection and botulism; acute poisonings with pesticides, metals, radionuclides and other toxicants contained in mushrooms in excessively high concentrations; acute and chronic abdominal diseases in the acute stage.
Given the fact that laboratory identification of fungal toxins is not being conducted in Ukraine due to the high cost of research, lack of equipment, complexity of mycological identification, diagnosis «mushroom poisonings» should be based on toxicological and epidemiological history, clinical manifestations, clinical and biochemical data and results of additional research methods. Difficult to diagnose cases should involve other specialists (neurologists, gastroenterologists, surgeons, infectiologists).
Статтю опубліковано на с. 111-119
Вступ
Щороку на території Київської області спостерігаються сезонні масові отруєння дикорослими отруйними та умовно їстівними грибами. Увага медиків до грибних отруєнь викликана тяжким перебігом захворювання, особливо серед дітей, високими показниками стаціонарної летальності, надзвичайною вартістю та складністю лікування. Зазначені фактори висувають проблему отруєнь дикорослими грибами на одне з перших місць у структурі отруєнь харчовими токсикантами.
Сезонність грибних отруєнь обумовлена сприятливими погодними умовами для вегетації грибів; потраплянням до грибного кошика отруйних грибів, які грибники помилково вважають печерицями та деякими іншими умовно їстівними грибами; неякісною кулінарною обробкою грибів і порушенням умов їх зберігання. Сьогодні важливо враховувати, що погіршення соціально-економічної ситуації в державі спонукає населення розширювати свій харчовий раціон за рахунок дикорослих грибів. У багатьох регіонах України, зокрема в тих, що традиційно не вважались грибними місцями (промислові регіони держави, що розташовані в степній та лісо-степній зонах), міське населення активно залучається до збору грибів, не маючи необхідних навичок у цій справі. Окремим негативним фактором для Київської області є радіаційне забруднення частини районів, що традиційно були місцями збору дикорослих їстівних та умовно їстівних грибів.
Незважаючи на багаторічний досвід діагностики та лікування грибних отруєнь, первинна діагностика отруєнь грибами складна. В більшості випадків лікарі не звертають уваги на факт вживання дикорослих грибів і помилково визначають первинний діагноз, внаслідок чого направляють пацієнтів на лікування до інфекціоністів, хірургів, терапевтів, гастроентерологів, втрачаючи життєво важливий для постраждалого час — першу добу з початку отруєння. Складнощі діагностики грибних отруєнь викликані різноманітністю токсичних синдромів і патологічних станів, що виникають внаслідок дії грибних токсинів, тому правильна оцінка токсичного синдрому дозволяє своєчасно розпочати лікування із застосуванням засобів антидотної терапії.
Метою даного дослідження був обраний аналіз найбільш поширених токсичних синдромів і невідкладних станів, що виникають при отруєнні дикорослими отруйними та умовно їстівними грибами, поширеними в Київському регіоні.
Матеріал і методи дослідження
Досліджено випадки гострих отруєнь дикорослими отруйними та умовно їстівними грибами серед дорослого населення м. Києва та області за 1995–2015 рр. (усього 1587 випадків). Усі пацієнти проходили стаціонарне лікування на базі токсикологічного відділення Київської міської клінічної лікарні швидкої медичної допомоги. Проведений ретроспективний аналіз результатів клініко-лабораторного обстеження та лікування пацієнтів. Використовувалися методи дослідження: аналітичний та порівняльного аналізу. Використані дані звітів центрів з контролю грибних отруєнь США і Канади, клінічних досліджень і тематичних звітів країн Євросоюзу з цих питань. Узагальнені наукові розробки колективу кафедри анестезіології та інтенсивної терапії (під керівництвом проф. Шлапака І.П.) НМАПО імені П.Л. Шупика, присвячені проблемі діагностики та лікування грибних отруєнь.
Результати та їх обговорення
Серед величезної різноманітності дикорослих грибів існує чимало видів, що традиційно використовуються в харчуванні. Багато з них становлять реальну небезпеку для здоров’я людини і є частою причиною сезонних грибних отруєнь, що реєструються майже в усіх країнах Європи та багатьох країнах світу, зокрема у США, Індії, Японії, Ірані, Туреччині, Російській Федерації [10, 13, 19, 26, 28, 29, 31, 33, 34]. Так, у країнах Центральної Європи (Польща, Італія, Германія, Швейцарія, Бельгія) щорічно реєструється близько 10 000 отруєнь грибами, летальність становить від 1 до 6 % [15, 17, 20, 21, 30, 36–38]. Тільки в Німеччині щороку гине більше ста осіб від отруєнь блідою поганкою [27, 32].
Україна відноситься до країн, де вживання дикорослих грибів є традиційним, але, незважаючи на популяризацію знань щодо небезпечності вживання дикорослих грибів в їжу, традиції їх збору щороку призводять до численних отруєнь серед населення [2, 6–8]. Токсична ситуація в Україні, що пов’язана з вживанням дикорослих грибів, відповідає загальному світовому та європейському трендам поширеності та летальності внаслідок грибних отруєнь. Згідно з «Тимчасовим класифікатором надзвичайних ситуацій» (додаток до доручення Кабінету Міністрів України від 7.09.96 р. № 17803/97), масштаби отруєнь дикорослими грибами в Україні протягом ряду років можна розглядати як надзвичайну ситуацію. Стабільно висока питома вага грибних отруєнь пов’язана з ускладненням соціально-економічної ситуації і обумовлена відсутністю комплексної системи заходів профілактики, що повинна охоплювати всі основні критичні контрольні точки на етапах виникнення і попередження даної групи отруєнь.
Слід відзначити, що станом на 01.01.2015 в Україні зареєстровано значне зменшення отруєнь дикорослими грибами у населення — отруїлося 17 людей (табл. 1), серед яких 1 дитина, помер 1 дорослий. Відповідно за минулі роки реєструвалося значно більше цих отруєнь: у 2013 році — 196 людей, серед яких 15 дітей; з них померло 10 осіб; у 2012 році — 305 осіб, серед яких 29 дітей; з них померло 24 особи, у тому числі 3 дитини. Найбільша кількість людей, які отруїлись грибами, у 2014 році реєструвалась у Харківській (12 осіб проти 14 у 2013 році) області; у 2013 році реєструвалась у Донецькій (43 особи проти 30 у 2012 році), Вінницькій (22 проти 10 у 2012 році), Миколаївській (19 проти 40 у 2012 році), Луганській (18 проти 0 у 2012 році) і Чернігівській (13 проти 36 у 2012 році) областях.
/113_2.jpg)
За даними Міністерства охорони здоров’я України, у період з 2011–2014 рр. до лікувальних закладів надійшло 989 пацієнтів із гострими отруєннями дикорослими грибами, з них 79 осіб померли (летальність — 8 %). Багаторічний моніторинг грибних отруєнь довів, що в середньому в період сезонних грибних отруєнь (серпень-вересень) в Україні гине 1 людина за добу.
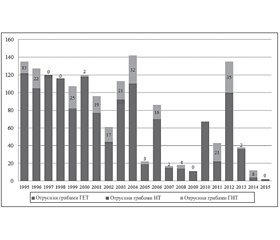
Відповідно до наказу Головного управління охорони здоров’я та медичного забезпечення м. Києва від 1986 року Київська міська клінічна лікарня швидкої медичної допомоги (у складі якої функціонує токсикологічне відділення) визначена спеціалізованим закладом з лікування гострих отруєнь у м. Києві. Щороку до лікарні бригадами екстреної медичної допомоги доставляється понад 2,5 тисячі пацієнтів із гострими отруєннями, у тому числі грибами. За період спостереження з 1995 по 2015 рік було проліковано 1587 пацієнтів з діагнозом «отруєння грибами» (МКХ-10: Т62.0). Дані щодо кількості грибних отруєнь за період дослідження та їх структури за основними патологічними синдромами наведені на рис. 1.
/113.jpg)
Незважаючи на різноманітність дикорослих грибів і широкий спектр їх токсичних властивостей, багатьма науковими дослідженнями [9–12, 14, 27] доведено, що залежно від виду токсину, фази гострого отруєння та відповідно до клінічних проявів отруєння дикорослими грибами розподіляють на 3 групи. Перша група — отруєння грибами з гастроентеротропною дією; друга група — з нейротропною дією; третя група — з гепатонефротропною дією. За період спостереження отруєння грибами гепатонефротропної дії становили 15,2 % (242 випадки); отруєння грибами гастроентеротропної дії — 81,3 % (1314 випадків); з нейротропною дією — 1,9 % (31 випадок).
Різноманітність і варіабельність симптомів гострого отруєння грибами потребують ретельної диференційної діагностики з широким спектром соматичних та інфекційних захворювань. Найчастіше необхідна диференціальна діагностика декількох принципово різних патологічних станів. Так, слід клінічно розділяти наступні ситуації: отруєння високотоксичними грибами (блідою поганкою й окремими видами аманітальних мухоморів); випадки токсикоінфекції та ботулізму; випадки гострих отруєнь пестицидами, металами, іншими токсикантами, що містяться у грибах у високих концентраціях (характерно для отруєнь на територіях Донецької, Дніпропетровської, Миколаївської, Кіровоградської областей).
Також важливим фактором, що збільшує небезпеку для людини, хоча і не викликає гострих токсичних проявів, є забрудненість грибів радіоактивним матеріалом. Протягом 30 років після аварії на ЧАЕС рівень радіоактивності накопичень цезію-137 (137Cs) у лісовій підстилці та лісових ґрунтах зменшився в основному через розпад радіоактивних речовин (залишаючись на рівні 56 % від початкової активності). Проте через кореневу систему все ще продовжує надходити в деревину, листя, дичину, ягоди та особливо — в гриби. Саме тому на відміну від сільськогосподарської продукції, рівень забрудненості якої з часом різко зменшився, в зібраних у природних умовах у найбільш забруднених районах продуктах рослинництва та тваринництва спостерігається високий рівень 137Cs. Наприклад, у грибах рівень активності може досягати кілька десятків Бк/кг. У табл. 2 наведені дані про кількісний аналіз перевищення гранично допустимих рівнів (ГДР) 137Cs у пробах дикорослих грибів із території українського Полісся за 20 років незалежності за даними лабораторії радіоекології аграрних, лісових і природних екосистем Інституту агроекології і природокористування НААН України.
/114.jpg)
Оцінюючи дані табл. 2, можна стверджувати, що радіоактивність дикорослих грибів українського Полісся після аварії на ЧАЕС досі є вагомою перешкодою вживання цих «дарів лісу». Особливо небезпечною територією для збирання грибів вважається Житомирська область (не враховуючи зону відчуження). Так, за даними ДУ «Житомирський обласний лабораторний центр Держсанепідслужби України» за 2014 рік, у Коростенському районі перевищення 137Cs становить у грибах 54,5 % від досліджених проб, у Народицькому районі — 66,6 %, в Олевському районі — 47,3 %, у Малинському районі — 26,6 %, в Овруцькому районі — 47,2 %.
Для встановлення остаточного клінічного діагнозу спеціалісти сучасних токсикологічних центрів використовують комплекс анамнестичних, епідеміологічних і клінічних даних, а також лабораторних і мікологічних досліджень. Можливість використовувати лабораторне підтвердження діагнозу отруєння аманітальними грибами в практиці токсикологічних центрів окремих країн Європи дозволяє більш ефективно застосовувати методи штучної детоксикації та антидотної терапії [24, 25, 35]. Сьогодні в Україні спеціальні методи ідентифікації аманітальних токсинів у біологічних середовищах пацієнтів не використовуються у зв’язку із відсутністю відповідного лабораторного обладнання. З іншого боку, ідентифікація в крові грибних токсинів складна, навіть при наявності лабораторного обладнання, через причину їх короткого перебування в крові та сечі (близько 24 годин) від моменту вживання в їжу отруйних грибів. Тому клінічна діагностика займає провідне місце в процесі встановлення діагнозу та визначення тактики лікування гострого отруєння грибами.
Посилаючись на багаторічний досвід лікування пацієнтів із гострими отруєннями грибами, колективом кафедри анестезіології та інтенсивної терапії НМАПО імені П.Л. Шупика за участю лікарів токсикологічного відділення та відділення інтенсивної терапії та екстракорпоральної детоксикації Київської міської клінічної лікарні швидкої медичної допомоги, спеціалістів відділення інтенсивної терапії при гострих отруєннях Українського науково-практичного центру екстреної медичної допомоги та медицини катастроф була розроблена схема лікування хворих з отруєннями аманітальними грибами та запропонована класифікація патологічних станів, що розвиваються після вживання грибів [1, 2, 4, 5].
Визначені наступні патологічні стани:
1. Отруєння високотоксичними (смертельними) грибами.
2. Отруєння умовно їстівними грибами, що не пройшли відповідної кулінарної обробки та зберегли токсини.
3. Отруєння грибами, які ростуть у місцях, забруднених різноманітними токсинами, і їх накопичують.
4. Харчові токсикоінфекції, що розвинулися внаслідок вживання грибів, інфікованих патогенною мікрофлорою, та випадки ботулізму.
5. Загострення хронічних хвороб органів травлення (гастрит, панкреатит, холангіт, гепатит, коліт, виразкова хвороба та ін.).
Окремо розглянемо особливості перебігу отруєнь грибами в трьох зазначених клінічних групах: отруєння грибами з гастроентеротропною дією; отруєння грибами з нейротропною дією; отруєння грибами з гепатонефротропною дією.
Отруєння грибами І групи зумовлено вживанням у їжу різних видів ентоломи жовто-сизої (Entolomа livide), рядовки тигрової (Tricholoma tigrinum), сироїжки їдкої (Russula emetica), вовнянки рожевої (Lactarius torminosus) та деяких видів опеньок і печериць. Характерним для даних грибів є наявність подразнюючих речовин і біогенних амінів, що переважно не мають резорбтивної дії. Клінічна картина при отруєнні грибами даної групи проявляється характерними ознаками: швидким початком захворювання (через 20 хвилин, рідше за 2–3 години від вживання) та розвитком гастроентероколіту, що продовжується від декількох годин до доби. За відсутності супутніх захворювань прогноз сприятливий. Лікування симптоматичне.
До отруєнь грибами ІІ групи найчастіше призводить вживання досить небезпечних представників: мухомору пантерного (Amanita pantherina), мухомору червоного (Amanita muscaria), говорушки білуватої (Clitcybe dealbata), говорушки сіруватої (Clitcybe сerussata), Omphalotus olearius (Inocybe Patujara) та деяких інших. Залежно від виду грибів у них містяться речовини, що зумовлюють клінічну картину отруєння: мускарин (Clitocybe dealbata, Clitocybe cerusata, Omphalotus olearius), іботенова кислота, мусцимол, мускаридин (Inocybe Patujara, Amanita muscaria, Amanita panterina). При отруєнні грибами цієї групи перші клінічні прояви з’являються в період від 30 хвилин до 2 годин. При отруєнні грибами, в яких переважає вміст мускарину, у клінічній картині превалює холінергічний синдром: міоз, слиновиділення, бронхорея, бронхоконстрікція, нападоподібний різкий біль у животі, нудота, блювота, понос. Домішки мускаридину та речовин з подібною йому дією проявляються мідріазом, сльозотечею, пітливістю, згодом приєднується ураження центральної нервової системи: сплутана свідомість, марення, загальмованість, дезорієнтація. При отруєнні грибами, в яких переважає вміст мускаридину, на перший план виступає антихолінергічний синдром, що проявляється в першу чергу порушенням свідомості: маренням, психомоторним збудженням, галюцинаціями, мідріазом, пітливістю, судомами. Найбільш небезпечними грибами з цієї групи є Inocybe Patujara, інші види Inocybe та Clitocybe. Прогноз сприятливий. Застосування специфічних антидотів обумовлює видужання через 1–2 доби.
До отруєнь грибами ІІІ групи відносяться найбільш життєво небезпечні отруєння. За даним K.R. Olson (1994), при отруєнні блідою поганкою летальність може досягати 60 % серед пацієнтів спеціалізованих відділень інтенсивної терапії, які не зверталися за медичною допомогою протягом 2–3 діб з початку отруєння (або на стадії токсичного гастроентероколіту). Високі показники летальності підтверджують дослідження останніх років [16, 18, 20, 23, 32]. Клінічні прояви отруєння в першу чергу характеризуються гепатонефротоксичним синдромом. Надзвичайна токсичність блідої поганки (Amanita phalloides) обумовлена наявністю двох основних груп грибних токсинів: швидкодіючі — фалотоксини (фалоїдин, фалоїн, профалін, фалідин тощо) та повільнодіючі — аматоксини (a-, b-, g-, e-аманітини, аманін та деякі інші).
/116.jpg)
Зазначені токсини містяться також і в різновидах блідої поганки (білій поганці, жовтій поганці та зеленій поганці). Аматоксини входять до складу деяких інших отруйних грибів: мухомора смердючого (Amanita virosa), поганкоподібного мухомора (Amanita verna), Amanita ocreata, деяких грибів із роду Galerina (Galerina autumnalis, G.marginata) та Lepiota (Lepiota subincarnata тощо). Аманітини відносяться до найбільш токсичних речовин у світі. Смертельною дозою аманітину вважається 0,1 мг/кг.
Фалотоксини починають діяти не раніше, як через 6 годин після вживання грибів. Токсична дія фалотоксинів пов’язана з їх впливом на мембрану та органели гепатоцитів, епітелію та судин кишечника. Дія аматоксинів сповільнена, але зумовлює набагато більші ушкодження в організмі. Аманітини перш за все порушують діяльність клітин із високим ступенем білковосинтезуючої активності: гепатоцитів, епітелію кишечника, судин ниркового епітелію тощо. В основі токсичної дії аматоксинів лежить порушення внутрішньоклітинного синтезу білка за рахунок блокади РНК-полімерази. Це призводить до повної дезінтеграції синтетичних процесів у клітині (насамперед, у гепатоцитах) і, зрештою, до її загибелі. Токсини блідої поганки є термостабільними і не розкладаються при кулінарній обробці, тому навіть довготривала термічна обробка грибів, до яких потрапила бліда поганка, на вберігають від розвитку отруєння.
До третьої групи також входять гриб-парасоля коричнево-сіро-червоний, гриб-парасоля коричнево-вишневий (гепатонефротоксична дія) та строчки. Строчки (Gyromytra esculenta, G.infula й інші) здатні через 6–12 годин викликати гіромітровий синдром. Механізм виникнення синдрому полягає в тому, що монометилгідрозинові похідні пригнічують піридоксинфосфокіназу, порушуючи синтез ГАМК, що клінічно проявляється гастроентеритом, помірною гіпертермією та судомами. Павутинніки (Cortinarius orellanus, Cortinarius gentilis та інші) більш як через добу після їх вживання формують орелановий синдром: помірні болі у епігастрії, правому підребер’ї, нудоту, блювоту, відчуття тяжкості в ділянці попереку, швидко розвиваються олігурія й анурія, що потребує проведення гемодіалізу [21, 22, 39].
При проведенні диференційної діагностики гострого отруєння дикорослими грибами слід спиратися на наступне: наявність у постраждалого факту вживання грибів (у вигляді будь-якої грибної страви); присутність позитивного епідемічного анамнезу (наявність ознак отруєння у більшості осіб, які разом вживали підозрілу їжу); початок первинних симптомів отруєння (гастроентерит, гастроентероколіт) після 6 годин з моменту вживання грибів (найчастіше 8–12 годин); перебіг гастроентериту без підвищення температури тіла у перші 1–2 доби; фаза «благополуччя», що проявляється припиненням ентероколіту та триває 1–2 доби, після чого з’являється жовтяниця. Для своєчасного реагування на розвиток печінкової та ниркової недостатності у пацієнтів, стан яких при госпіталізації розцінюється як середньої тяжкості або тяжкий, рекомендовано госпіталізувати пацієнтів групи ризику виключно до відділень інтенсивної терапії, що укомплектовані досвідченим лікарським і середнім медичним персоналом, забезпечені засобами антидотної, інфузійної та симптоматичної терапії, обладнані апаратурою для проведення процедур екстракорпоральної детоксикації (плазмаферезу, гемодіалізу).
У випадках масових отруєнь в сім’ях слід застосовувати наступні заходи: госпіталізувати пацієнтів із вогнища отруєння грибами (навіть за відсутності наявних ознак отруєння) до стаціонарних відділень під інтенсивний нагляд та обстеження терміном до 3 діб; забезпечити активне виявлення та розшук осіб, які вживали гриби разом із госпіталізованими, але не звернулися за медичною допомогою, з метою забезпечення екстреного клініко-лабораторного обстеження та спостереження.
У випадках масових отруєнь в сім’ях слід застосовувати наступні заходи: госпіталізувати пацієнтів із вогнища отруєння грибами (навіть за відсутності наявних ознак отруєння) до стаціонарних відділень під інтенсивний нагляд та обстеження терміном до 3 діб; забезпечити активне виявлення та розшук осіб, які вживали гриби разом із госпіталізованими, але не звернулися за медичною допомогою, з метою забезпечення екстреного клініко-лабораторного обстеження та спостереження.
Висновки
З огляду на те, що в Україні не проводиться лабораторна ідентифікація грибних токсинів через високу вартість досліджень, відсутність обладнання, складність мікологічної ідентифікації, діагноз «отруєння грибами» (МКХ-10: Т62.0) повинен базуватися на токсикологічному й епідеміологічному анамнезі, клінічних проявах, клініко-біохімічних даних і результатах допоміжних методів дослідження. У складних для діагностики випадках слід залучати суміжних спеціалістів (неврологів, гастроентерологів, хірургів, інфекціоністів).
Список литературы
1. Шлапак І.П., Трещинський А.І., Недашківський С.М., Падалка В.М. та ін. Схема лікування хворих з отруєннями аманітальними грибами // Інформаційний лист МОЗ України № 68-2000.
2. Афанасьев Е.М. Справочник грибника. — Харьков: Книжный клуб, 2005. — 256 с.
3. Недашківський С.М. Отруєння грибами: діагностика, патофізіологія, клінічні прояви та невідкладна допомога. Сучасні підходи // Медицина невідкладних станів. — 2014. — № 2(57). — С. 95-101.
4. Шлапак І.П., Недашківський С.М., Падалка В.М., Курашов О.В. та ін. Токсический гепатит при отравлении бледной поганкой: современные диагностические и терапевтические подходы // Науковий вісник Ужгородського університету. — 1999. — Вип. № 10. — С. 234-235.
5. Шлапак І.П., Олексієнко Н.В., Падалка В.М., Струк В.Ф., Іващенко О.В., Недашківський С.М. Особливості діагностики та лікування гострих отруєнь грибами. Тези доповідей // ІІ з’їзд токсикологів України, Київ, 12–14 жовтня 2004 р. — С. 151-152.
6. Шлапак І.П., Олексієнко Н.В., Падалка В.М., Струк В.Ф., Іващенко О.В., Богомол А.Г. Гострі отруєння грибами: що змінилось на рубежі століть? // Тези доповідей Всеукраїнської науково-практичної конференції «Проблеми діагностики, профілактики та лікування екзогенних та ендогенних інтоксикацій». — Чернівці, 2004. — С. 79-80.
7. Shlapak І.P., Nedashkovsky S.M., Kurashov O.V., Alekseenko N.V., Padalka V.N., Bogomol A.G., Polentsov Y.O. Can Mushroom Poisoning Be Considered as a Disaster? // Prehospital and Disaster Medicine. — 2000. — Vol. 15, № 3. — Р. 76.
8. Циганенко О.І., Матасар І.Т., Григор’єва Л.І. Матеріали про грибні отруєння серед населення України. — К., 1997. — 100 с.
9. Элленхорн М. Дж. Медицинская токсикология: диагностика и лечение отравлений у человека. — Т. 2. — М.: Медицина, 2003. — С. 962-977.
10. Barbee G., Berry C.C., Barry J., Borys D., Ward J., Salyer S. Analysis of mushroom exposures in Texas requiring hospitalization, 2005–2006 // J. Med. Toxicol. — 2009. — № 5. — Р. 59-62.
11. Berger K.J., Guss D.A. Mycotoxins revisited: Part I // J. Emerg. Med. — 2005 Jan. — № 28(1). — Р. 53-62.
12. Berger K.J., Guss D.A. Mycotoxins revisited: Part II. // J. Emerg. Med. — 2005 Feb. — № 28(2). — Р. 175-83.
13. Bronstein A.C., Spyker D.A., Cantilena L.R., Rumack B.H., Dart RC. // Annual report of the American Association of Poison Control Centers’ National Poison Data System. — 2005. — № 41(12). — Р. 1067-70.
14. Broussard C.N., Aggarwal A., Lacey S.R., Post A.B., Gramlich T., Henderson J.M. et al. Mushroom Poisoning — From Diarrhea to Liver Transplantation // AJG. — 2001. — № 96. — Р. 3195-8.
15. Chibishev A., Perevska Z., Simonovska N., Petkovska L., Miletic M., Shikole E. Severe mushroom poisoning in one Macedonian family // Int. J. Artif. Organs. — 2015 Sep 18. — № 38(8). — Р. 425-32.
16. Cole F.M. A puppy death and Amanita phalloides // Aust. Vet. Assoc. — 1993. — № 70. — Р. 271-2.
17. Deniz T., Saygun M. Investigation of 62 mushroom poisoning cases applied to the emergency service during one month period // Akademik Acil. Tip. Dergisi. — 2008. — № 7. — Р. 29-32.
18. Erden A., Esmeray K., Karagöz H., Karahan S., Gümüşçü H.H., Başak M., Cetinkaya A., Avcı D., Poyrazoğlu O.K. Acute liver failure caused by mushroom poisoning: a case report and review of the literature // Int. Med. Case Rep. J. — 2013 Nov 22. — № 6. — Р. 85-90.
19. Erguven M., Yilmaz O., Deveci M., Aksu N., Dursun F., Pelit M., Cebeci N. Mushroom poisoning // Indian J. Pediatr. — 2007 Sep. — № 74(9). — Р. 847-52.
20. Ferenc T., Lukasiewicz B., Ciećwierz J., Kowalczyk E. Poisonings with Amanita phalloides // Med. Pr. — 2009. — № 60(5). — Р. 415-26.
21. Frank H., Zilker T., Kirchmair M., Eyer F., Haberl B., Tuerkoglu-Raach G., Wessely M., Gröne H.J., Heemann U. Acute renal failure by ingestion of Cortinarius species confounded with psychoactive mushrooms: a case series and literature survey // Clin. Nephrol. — 2009 May. — № 71(5). — Р. 557-62.
22. Gallego Domínguez S., Suárez Santisteban M.A., Luengo Alvarez J., González Castillo P., Castellano Cerviño I. Acute renal failure after intake of mushrooms: the orellanus syndrome // Nefrologia. — 2008. — № 28(3). — Р. 351-2.
23. Garcia J., Costa V.M., Carvalho A., Baptista P., de Pinho P.G., de Lourdes Bastos M., Carvalho F. Amanita phalloides poisoning: Mechanisms of toxicity and treatment // Food Chem. Toxicol. — 2015 Sep 12. — № 86. — Р. 41-55.
24. Gicquel T., Lepage S., Fradin M., Tribut O., Duretz B., Morel I. Amatoxins (α- and β-Amanitin) and phallotoxin (Phalloidin) analyses in urines using high-resolution accurate mass LC–MS technology // J. Anal. Toxicol. — 2014 Jul-Aug. — № 38(6). — Р. 335-40.
25. Ginterová P., Sokolová B., Ondra P., Znaleziona J., Petr J., Ševčík J., Maier V. Determination of mushroom toxins ibotenic acid, muscimol and muscarine by capillary electrophoresis coupled with electrospray tandem mass spectrometry // Talanta. — 2014 Jul. — № 125. — Р. 242-7.
26. Ishihara Y., Yamaura Y. Descriptive epidemiology of mushroom poisoning in Japan // Nippon Eiseigaku Zasshi. — 1992. — № 46. — Р. 1071-8.
27. Kaufmann P. Mushroom poisonings: syndromic diagnosis and treatment // Wien Med. Wochenschr. — 2007. — № 157(19–20). — Р. 493-502.
28. Kintziger K.W., Mulay P., Watkins S., Schauben J., Weisman R., Lewis-Younger C., Blackmore C. Wild mushroom exposures in Florida, 2003–2007 // Public. Health Rep. — 2011 Nov-Dec. — № 126(6). — Р. 844-52.
29. Lin Y.M., Wang T.L. Mushroom poisoning // Ann. Disaster Med. — 2004. — № 3. — Р. 8-11.
30. Łukasik-Głebocka M., Druzdz A., Naskret M. Clinical symptoms and circumastances of acute poisonings with fly agaric (Amanita muscaria) and panther cap (Amanita pantherina) // Przegl. Lek. — 2011. — № 68(8). — Р. 449-52.
31. Nordt S.P., Manoguerra A., Clark R.F. 5-Year analysis of mushroom exposures in California // West J. Med. — 2000. — № 173. — Р. 314-7.
32. Oeckinghaus R., Cuneo A., Brockmeier J., Oeckinghaus G.S., Drewek-Platena S., Hochreuther S., Götz J., Tebbe U. Acute hepatic failure after ingestion of mushrooms // Internist (Berl.). — 2012 May. — № 53(5). — Р. 619-24.
33. Pajoumand A., Shadnia S., Efricheh H., Mandegary A., Hassanian-Moghadam H., Abdollahi M. A retrospective study of mushroom poisoning in Iran // Hum. Exp. Toxicol. — 2005. — № 24. — Р. 609-13.
34. Povzun S.A., Shilov V.V., Grin’ E.N. Lethal poisoning with the death-cap mushrooms // Sud. Med. Ekspert. — 2011 Nov-Dec. — № 54(6). — Р. 23-6.
35. Robinson-Fuentes V.A., Jaime-Sánchez J.L., García-Aguilar L., Gómez-Peralta M., Vázquez-Garcidueñas M.S., Vázquez-Marrufo G. Determination of alpha- and beta-amanitin in clinical urine samples by Capillary Zone Electrophoresis // J. Pharm. Biomed. Anal. — 2008 Aug 5. — № 47(4–5). — Р. 913-7.
36. Schenk-Jaeger K.M., Rauber-Lüthy C., Bodmer M., Kupferschmidt H., Kullak-Ublick G.A., Ceschi A. Mushroom poisoning: a study on circumstances of exposure and patterns of toxicity // Eur. J. Intern. Med. — 2012 Jun. — № 23(4). — e85-91.
37. Thaler T., Aceto L., Kupferschmidt H., Mullhaupt B., Greutmann M. First intoxication with freshly picked Amanita phalloides in winter time in central Europe // J. Gastrointestin Liver Dis. — 2008 Mar. — № 17(1). — Р. 111.
38. Vanooteghem S., Arts J., Decock S., Pieraerts P., Meersseman W., Verslype C., Van Hootegem P. Four patients with Amanita Phalloides poisoning // Acta Gastroenterol. Belg. — 2014 Sep. — № 77(3). — Р. 353-6.
39. Wessely M., Schönermarck U., Raziorrouh B., Jung M.C., Samtleben W. Orellanus syndrome: a rare cause of acute renal fai–lure // Dtsch. Med. Wochenschr. — 2007 Sep. — № 132(37). — Р. 1880-2.

/113_2.jpg)
/113.jpg)
/114.jpg)
/116.jpg)