Статья опубликована на с. 28-34
Введение
Более 100 лет назад Уильям Ослер отметил, что «пневмония остается… самым серьезным острым заболеванием, с которым врачи имеют дело» [1].
И в настоящее время пневмония является основной причиной летальности среди всех инфекционных осложнений во всех возрастных группах и шестой ведущей причиной смерти у подобной категории больных старше 65 лет [2].
А если учесть, что к 2050 году 20 % населения земного шара будет старше 65 лет [3], то роль пневмонии, связанной с летальностью у пожилых пациентов, приобретает особое значение.
R. Lozano и соавт. в рамках исследования Global Burden of Disease Study сообщают, что инфекции нижних дыхательных путей, включая пневмонию, являются четвертой, наиболее распространенной причиной смерти во всем мире, уступая лишь ишемической болезни сердца, стенокардии и хронической обструктивной болезни легких, и второй по частоте причиной потерянных лет жизни [4].
По оценкам Всемирной организации здравоохранения, инфекция нижних дыхательных путей является причиной смерти у 3,5 млн человек ежегодно [5].
В Соединенных Штатах среди инфекционных заболеваний пневмония является основной причиной госпитализации, а медицинские расходы на лечение данной патологии в 2011 г. превысили $ 10 млрд [6].
Этиопатогенез внебольничных пневмоний
С каждым годом клинические проявления пневмонии и этиологические факторы ее возникновения изменяются и становятся более разнообразными и сложными.
Так, в 1977 году этиология внебольничных пневмоний состояла в основном из атипичной пневмонии, аспирационной пневмонии и классических бактериальных пневмоний, вызванных Streptococcus pneumoniae, Haemophilus influenzae, реже Moraxella catarrhalis, Staphylococcus aureus, Streptococcal species и Enterobacteriaecae [7].
В настоящее время особое место начинают занимать пневмонии, связанные с ослаблением иммунитета (у пациентов с ВИЧ/СПИД), пневмонии у пациентов со злокачественными опухолями на фоне приема цитостатической терапии [7].
Кроме того, появление тяжелого острого респираторного дистресс-синдрома (ОРДС), вызванного вирусом птичьего гриппа А (H5N1), и пандемия гриппа А в 2009 р. (pH1N1) подчеркивают определяющую роль вирусной этиологии внебольничных пневмоний [8].
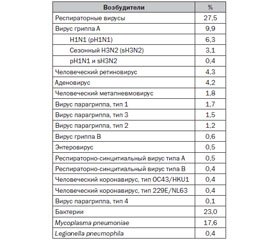
В многоцентровом проспективном исследовании, проведенном Jiu-Xin Qu и соавт., приводится верификация внебольничных пневмоний 2010–2012 гг. (табл. 1) [8].
Согласно данным Andrew T. Pavia, респираторные вирусы обнаруживались в 45–75 % случаев у детей и в 15–54 % случаев — у взрослых, госпитализированных с внебольничной пневмонией [9]. Коинфекция вирусов и бактерий верифицировалась в 22–33 % посевов у детей и в 4–30 % случаев у взрослых [9].
В конце 2009 — начале 2010 г. ведущей инфекционной причиной ОРДС были пневмонии, вызванные вирусом гриппа А(H1N1). В течение недели, с 27 сентября по 3 октября 2009 г., в общей сложности 28 национальных центров гриппа сообщили в ВОЗ о 6378 случаях выявления вируса гриппа [10]. Из этого числа 6250 (98 %) были вирусами гриппа А и 128 (2 %) — вирусами гриппа В. В 1785 случаях (29 %) подтип вируса гриппа А не определялся [10].
Из тех вирусов гриппа А, подтип которых определялся, 4012 (89,5 %) были вирусами пандемии человеческого гриппа А(H1N1), 59 (1,3 %) были вирусами сезонного гриппа А и 394 (8,8 %) — вирусами гриппа А(Н3) [11].
По состоянию на 11 октября 2009 г. в мире было зарегистрировано свыше 399 000 лабораторно подтвержденных случаев пандемического гриппа А(H1N1), большинство из которых имели легкое течение с обычными симптомами острой респираторной вирусной инфекции [12]. Однако регистрировались и тяжелые случаи заболевания, сопровождавшиеся летальными исходами [13].
По сообщениям Американского центра по оценке, контролю и профилактике заболеваний (US Centers for Disease Control and Prevention estimated), с апреля 2009 по 10 апреля 2010 г. было зарегистрировано 12 470 смертельных случаев, вызванных гриппом А(H1N1) [14].
В Украине с 29.10.2009 по 28.03.2010 г. общее количество заболевших гриппом и острыми респираторными заболеваниями с начала эпидемии гриппа составило 6,2 млн человек [15]. При этом на 28.03.2010 г. количество фатальных случаев гриппа и острых респираторных инфекций достигло 1127 [15].
Наибольшее число жертв было зафиксировано в Донецкой, Львовской, Харьковской, Днепропетровской областях и г. Киеве [15]. За все время эпидемии гриппа А(H1N1) 2009 г. в Украине около 65 тысяч медработников переболели этой инфекцией, а 68 из них — умерли [15].
Большинство случаев смерти было обусловлено манифестацией вирусной пневмонии, а в 50–80 % случаев прогрессирующая легочная дисфункция была зарегистрирована у пациентов с такими сопутствующими состояниями, как хронические заболевания легких (включая бронхиальную астму), сердечно-сосудистые заболевания, диабет и иммунодепрессия [16].
Кроме того, тяжелое течение заболевания и летальный исход имели место у беременных женщин в третьем триместре и у лиц с ожирением [17].
Лишь в небольшой части обширной научной литературы, посвященной гриппу А(H1N1), анализируются патологоанатомические находки. При этом авторы подобных работ приходят к выводу, что по показателю летальности грипп А(H1N1) существенно менее агрессивен, чем грипп 1918 г., но опаснее гриппа других пандемий двадцатого столетия [18].
Трудности в лечении тяжелых случаев гриппа А(H1N1) и нередко безуспешность мероприятий интенсивной терапии привлекают особое внимание лечащих врачей к патологоанатомическим и патоморфологическим исследованиям этого заболевания.
Исследователи из США (Нью-Йорк), проводя клинико-анатомический анализ группы умерших от гриппа А(H1N1) (34 случая), выявили среди факторов, предрасполагающих к более тяжелому течению болезни, такие как наличие ожирения — у 72 % умерших пациентов, кардиореспираторные заболевания и иммунодепрессия — у 91 % погибших [19].
О.В. Зайратьянц и соавт. в своих работах отмечают, что среди фоновых и сопутствующих заболеваний в группе с летальным исходом в г. Москве наиболее часто встречалось ожирение 2–4-й ст. (43 %), алкоголизм (35 %), а также вторичный иммунодефицит (5 %), беременность (5 %), сахарный диабет 2-го типа (5 %) и гипертоническая болезнь (5 %) [20].
При этом патоморфологические изменения легких, согласно описаниям, приведенным в различных публикациях, представляли собой следующее [18–20]:
— легкие увеличены в размерах, тяжелые, вишнево-синюшного цвета (геморрагическая индурация легких), безвоздушны;
— в бронхах всех калибров отмечались десквамативные изменения;
— на разрезе отмечалась резкая гиперемия, сетчатость, подплевральные геморрагические инфаркты;
— микроскопически обнаруживалось диффузное повреждение альвеол с десквамацией альвеолярного эпителия и формированием гиалиновых мембран, что является морфологической картиной ОРДС;
— на внутренних стенках бронхиол определялись фибриновые гомогенные массы — гиалиновые мембраны.
Причина гибели альвеолярного эпителия, очевидно, вирусы, попадающие в альвеолы из воздухоносных путей. В частности, J. Guarner и соавт., проводя иммуногистохимические исследования легочной ткани больных, умерших от пневмонии вирусной этиологии, показали, что вирус гриппа А(H1N1) поражает эпителий не только верхнего респираторного тракта, бронхов и бронхиол, но и альвеолярный эпителий и альвеолярные макрофаги с развитием диффузного альвеолярного поражения, тогда как сезонный грипп повреждает альвеолярный эпителий в значительно меньшей степени [21].
Появление на стенках альвеол гиалиновых мембран свидетельствует о резком и сильном повышении проницаемости капилляров, расположенных в межальвеолярных перегородках. У погибших встречались также интерстициальные макрофагально-лимфоцитарные инфильтраты, свойственные интерстициальной вирусной пневмонии [22, 23], очаги серозно-геморрагического экссудата в альвеолах и бронхиолах как проявление вирусной бронхопневмонии или микроскопические признаки бактериальной инфекции [19].
Изучение публикаций, посвященных патоморфологии гриппа А(H1N1), показало, что внимание исследователей концентрируется в основном на гистологической картине альвеол и альвеолярного эпителия. При этом развитие повышенной проницаемости капилляров межальвеолярных перегородок связывают преимущественно с гипоксическим и токсическим повреждением эндотелия, хотя прямое вирусное повреждение эндотелиоцитов при гриппе — известный факт.
В работе О.В. Зайратьянца и соавт. [20] высказано мнение, что диффузное повреждение альвеол в сочетании с цитотоксическим действием вируса на эпителий трахеи, бронхов, альвеол, а также эндотелий сосудов является ведущим звеном в патогенезе вирусного поражения А(H1N1), с последующим развитием шока в результате децентрализации кровотока, скоплением крови в микроциркуляторном русле, развитием ДВС-синдрома.
Как показала эпидемия гриппа сезона 2009–2010 гг., вирус А(Н1N1) относится к инфекциям, которые нередко могут приобретать тяжелое течение и требовать проведения интенсивной терапии. К сожалению, все еще бытует мнение о том, что интенсивная терапия — это прежде всего большое количество препаратов, назначаемых больному.
Однако, как подчеркивал профессор А.И. Трещинский, суть интенсивной терапии определяется прежде всего своевременным выявлением ведущих нарушений функций органов и систем, которые требуют коррекции. По его мнению, проведение этой коррекции всегда должно осуществляться с помощью минимального количества медикаментозных препаратов и различных методик интенсивной терапии.
Проведение антивирусной терапии следует начинать на раннем этапе заболевания, основываясь на клинической картине течения болезни, не дожидаясь лабораторного подтверждения гриппа, т.к. разброс чувствительности к экспресс-тестам может составлять от 10 до 70 %.
У больных гриппом А(H1N1) существует прямая корреляция между началом специфической антивирусной терапии и количеством, а также тяжестью осложнений.
Наименьшее количество осложнений отмечается у пациентов, которым антивирусная терапия начата в течение первых 48 часов от начала заболевания [8]. Однако следует отметить, что антивирусную терапию можно использовать на любой активной стадии заболевания, когда предполагается или документально подтверждена возможность репликации текущей вирусной инфекции.
В некоторых случаях репликация вируса возможна в течение продолжительного времени вследствие предшествующего нарушения иммунитета. Такие пациенты нуждаются в более длительном приеме антивирусных препаратов.
Противовирусная и антибактериальная терапия
Ингибиторы нейраминидазы являются одними из основных препаратов для лечения вирусных пневмоний и гриппоподобных заболеваний как у взрослых, так и у детей [8, 24].
Препараты данной группы высокоселективно ингибируют нейраминидазу — поверхностный фермент вируса гриппа, в т.ч. все известные подтипы нейраминидазы вируса гриппа А, блокируя репликацию вирусов гриппа А и В, препятствуют высвобождению новых вирусных частиц из инфицированных клеток, взаимодействию вирусов с поверхностью эпителиальных клеток дыхательных путей и их инфицированию [24, 25].
Как подчеркивает в своих публикациях Andrew T. Pavia, ингибиторы нейраминидазы снижают процент возможных осложнений и смертности среди пациентов, госпитализированных с гриппом, в том числе и с пневмонией, и должны быть использованы даже при подозрении на грипп [9].
В других исследованиях указывается, что у пациентов с лабораторно подтвержденной гриппозной инфекцией назначение осельтамивира по сравнению с плацебо значительно уменьшало продолжительность заболевания — на 25–32 % и снижало тяжесть клинических проявлений болезни в среднем на 18–38 % [26].
В то же время в исследованиях Barbara Michiels и соавт. указывается, что использование ингибиторов нейраминидазы не оказывало какого-либо значимого влияния на развитие осложнений у подобного контингента больных [25]. Однако авторы данной работы отмечают, что «…занамивир и озельтамивир эффективны в качестве профилактического средства у пациентов с лабораторно подтвержденным сезонным гриппом и гриппом А(H1N1) независимо от модальности использования (до контакта или после контакта)» [25].
В работе T. Jefferson и соавт. подчеркивается, что при использовании ингибиторов нейраминидазы не наблюдалось улучшения клинических результатов, но их профилактическое применение снижало риск развития симптоматики гриппа [27]. В этой же работе авторы делают вывод, что при принятии решения об использовании ингибиторов нейраминидазы для профилактики или лечения гриппа и его осложнений следует найти баланс между пользой и возможным вредом, который может возникнуть при использовании данных препаратов [27].
Важным компонентом в комплексном лечении больных с гриппозной пневмонией, осложненной бактериальной инфекцией, является своевременное назначение адекватной антибактериальной терапии.
Американскими исследователями было проведено тщательное патоморфологическое обследование образцов легочной ткани, взятых у 77 умерших с подтвержденным диагнозом гриппа А(H1N1), с использованием наиболее современных методов выявления возбудителей [28]. В результате бактериальные возбудители, которые могли вызывать очаги пневмонии, были выявлены только у 22 пациентов, что составляло 29 % [28]. По данным других исследований, у больных с фатальным течением гриппа А(H1N1) частота сопутствующей бактериальной инфекции составляла от 26 до 38 % [29].
Среди наиболее часто регистрируемых бактерий отмечались Strept.рneumoniae и S.аureus (включая в некоторых случаях штаммы, устойчивые к метициллину), St.рyogenes, St.mitis и Haemophilus influenzaе [30].
Таким образом, проведение ранней эмпирической антимикробной терапии целесообразно у больных с признаками вирусного поражения легких при наличии у них сопутствующих гнойно-воспалительных процессов, таких как:
— воспаление нижних дыхательных путей;
— гнойный тонзиллит;
— затылочная лимфаденопатия или лимфаденит;
— гнойный отит;
— синусит;
— хронические обструктивные заболевания легких;
— бронхиальная астма.
Рекомендовано назначение антибактериальных препаратов при сопутствующей кардиальной патологии:
— после протезирования клапана(-ов) сердца и больным с перенесенным инфекционным эндокардитом;
— при наличии сложного цианотического врожденного порока сердца (напр.: общий желудочек, транспозиция магистральных сосудов, тетрада Фалло и т.д.);
— больным, имеющим искусственный аорто-легочный шунт или кондуит;
— больным с врожденной клапанной патологией (особенно пациентам, имеющим двухстворчатый аортальный клапан) и больным с приобретенной клапанной дисфункцией (напр., ревмокардит);
— пациентам, перенесшим пластику клапана(-ов) сердца;
— пациентам с гипертрофической кардиомиопатией;
— больным с гемодинамически значимым пролапсом митрального клапана и утолщением клапанной створки (по данным эхокардиографии).
Проведение ранней эмпирической антибактериальной терапии также целесообразно при следующих состояниях:
— заболевания с нарушением нейромышечной проводимости;
— больным с иммуносупрессией;
— с хронической почечной недостаточностью;
— с хронической печеночной недостаточностью;
— с сахарным диабетом;
— ослабленным, часто болеющим пациентам, а также больным, принимающим глюкокортикоиды;
— при ухудшении клинической симптоматики на фоне проводимой терапии (возобновляющаяся лихорадка, нарастание острой дыхательной недостаточности и т.д.) [31, 32].
Проводить антибактериальную терапию у подобного контингента больных нужно с учетом следующих основных положений:
— у пациентов с подозрением на внебольничную пневмонию антибактериальную терапию следует начинать как можно раньше после взятия соответствующих образцов материала для посева и верификации возбудителя [33];
— в настоящее время практические рекомендации Американского общества инфекционных болезней и Американского торакального общества (IDSA-АТС) не определяют четкое время для начала антибактериальной терапии, но отмечают, что она должна быть назначена сразу после установления диагноза. Исключение сделано для пациентов, находящихся в состоянии септического шока, когда антибиотики должны быть назначены в течение первого часа после начала гипотензии [34]. Исследование, проведенное A. Kumar и соавт., показало, что выживаемость у пациентов с септическим шоком снижается каждый час на 8 % при промедлении в назначении антибактериальной терапии [35];
— рекомендуемая схема антибактериальной терапии представляет собой комбинацию из β-лактамного антибиотика (амоксициллин/клавуланат или ампициллин/сульбактам) в сочетании с антибиотиком макролидового ряда (как альтернативу β-лактамным антибиотикам можно использовать цефподоксим и цефуроксим) [34];
— в случаях непереносимости β-лактамного антибиотика предпочтительно назначение антибиотика фторхинолонового ряда (моксифлоксацин в дозе 400 мг в сутки или левофлоксацин 750 мг в сутки) [33, 36];
— решение о способе введения антибиотика (перорально или парентерально) должно приниматься, исходя из клинического состояния пациента;
— критериями достаточности антибактериальной терапии следует считать:
– аксиллярную температуру тела < 37,5 °С (не менее чем в двух последовательных измерениях с интервалом 8 ч);
– снижение индекса интоксикации;
– снижение степени выраженности дыхательной недостаточности;
– повышение оксигенации крови и респираторного индекса (PaO2/FiO2);
– уменьшение количества мокроты и изменение ее характера;
– снижение количества бактерий в мокроте или аспирате трахеи;
– отсутствие в мокроте или аспирате трахеи новых микроорганизмов;
– отсутствие отрицательной динамики на рентгенограмме (отсутствие поражения новых долей легких, уменьшение размеров инфильтрата, отсутствие новых очагов деструкции, уменьшение или отсутствие плеврального выпота);
– положительную динамику развернутой клинической картины крови (количество лейкоцитов в развернутом клиническом анализе крови менее 10 • 109/л, нейтрофилов < 80 %, юных форм < 6 %);
– снижение уровня С-реактивного белка и прокальцитонина на 90 % по сравнению с исходным значением;
— при контрольных ЭхоКГ-исследованиях — отсутствие вегетаций на клапанах сердца;
— если отсутствует положительная клиническая динамика при проведении антибактериальной терапии в течение 48–72 ч, необходимо провести исследования на выявление атипичных возбудителей, лекарственной устойчивости и т.д.;
— хотя в настоящее время отсутствуют достоверные свидетельства того, что комбинированная антибактериальная терапия превосходит монотерапию, все же лечение рекомендуется начинать, используя комбинацию антибиотиков;
— в случае верификации возбудителя и/или улучшения клинического состояния пациента антибактериальную терапию следует продолжать в течение последующих 7 дней с дальнейшей оценкой посевов и клинического состояния;
— у пациентов с сохраняющимся индексом тяжести состояния по MODS > 13 баллов или SOFA > 5 баллов курс терапии антибиотиками продлевается до 10 дней, при этом к проводимой терапии целесообразно добавление препарата из класса гликопептидов (ванкомицин, тейкопланин) [31];
— в случаях неэффективности начальной эмпирической антибиотикотерапии и верификации штаммов MRSA или при выявлении мультирезистентной грамотрицательной флоры курс антибактериальной терапии продлевается до 14–21 дня [31];
— у пациентов со злокачественными заболеваниями крови, иммуносупрессией или нейтропенией при продлении курса антибактериальной терапии (более 5 дней) и/или верификации грибковой флоры целесообразно параллельное назначение антимикозных препаратов (флуконазол или вориконазол). В других случаях антимикотическая терапия назначается, только если течение пневмонии осложняется инвазивными микозами.
Заключение
Таким образом, важным компонентом в комплексном лечении больных с гриппозной пневмонией, осложненной бактериальной инфекцией, является своевременное назначение адекватной антивирусной и антибактериальной терапии.
Противовирусная терапия основана на использовании ингибиторов нейраминидазы, которые являются одними из основных препаратов для лечения вирусных пневмоний и гриппоподобных заболеваний как у взрослых, так и у детей. А проведение ранней эмпирической антимикробной терапии целесообразно у больных с признаками вирусного поражения легких при наличии у них сопутствующих гнойно-воспалительных процессов.
Однако следует отметить, что успех интенсивной терапии подобного контингента больных должен базироваться на комплексном патофизиологическом подходе, не ограничиваться только антивирусной и антибактериальной терапией, учитывать такие ключевые повреждающие факторы, как нерегулируемая активация комплемента и медиаторов воспаления. Данные положения, с нашей точки зрения, должны стать в настоящее время предметом активного научного изучения и сыграть решающую роль в терапии ОРДС.
Список литературы
1. Osler W. Has the mortality in pneumonia increased? / W. Osler // Med. Rec. (NewYork) — 1888. — Vol. 34. — Р. 604.
2. Miniño A.M. Deaths: preliminary data for 2004 / A.M. Miniño, M.P. Heron, B.L. Smith // Natl. Vital. Stat. Rep. — 2006. — Vol. 54, № 19. — Р. 1-49.
3. Strausbaugh L.J. Emerging health care-associated infections in the geriatric population / L.J. Strausbaugh // Emerg. Infect. Dis. — 2001. — Vol. 7, № 2. — Р. 268-271.
4. Risk factors for community-acquired pneumonia in adults in Europe: a literature review / A. Torres, W.E. Peetermans, G. Viegi [et al.] // Thorax. — 2013. — Vol. 68, № 11. — Р. 1057-1065.
5. Wunderink R.G. Community-acquired pneumoni / R.G. Wunderink, G.W. Waterer // N. Engl. J. Med. — 2014. — Vol. 370, № 19. — Р. 1863.
6.Community-Acquired Pneumonia Requiring Hospitalization among U.S. Adults / S. Jain, W.H. Self, R.G. Wunderink [et al.] // N. Engl. J. Med. — 2015. — Vol. 373, № 5. — P. 415-427.
7. Donowitz G.R. Community-acquired pneumonia: 2012 history, mythology, and science / G.R. Donowitz // Trans. Am. Clin. Climatol. Assoc. — 2013. — Vol. 124. — P. 283-293.
8. Viral etiology of community-acquired pneumonia among adolescents and adults with mild or moderate severity and its relation to age and severity / Jiu-Xin Qu, Li Gu, Zeng-Hui Pu [et al.] // BMC Infect. Dis. — 2015. — Vol. 15. — P. 89.
9. Pavia T.A. What is the Role of Respiratory Viruses in Community Acquired Pneumonia; What is the Best Therapy for Influenza and Other Viral Causes of CAP? / T.A. Pavia // Infect. Dis. Clin. North. Am. — 2013. — Vol. 27, № 1. — P. 157-175.
10. Rothberg M.B. Complications of seasonal and pandemic influenza / M.B. Rothberg, S.D. Haessler // Crit. Care Med. — 2010. — Vol. 38, № 3. — P. 1-7.
11. Cross-Reactive antibody responses to the 2009 pandemic H1N1 influenza virus / K. Hancock, V. Veguilla, X. Lu [et al.] // N. Engl. J. Med. — 2009. — Vol. 361, № 20. — P. 1945-1952.
12. Severe respiratory disease concurrent with the circulation of H1N1 Influenza / G. Chowell, S.M. Bertozzi, M.A. Colchero [et al.] // N. Engl. J. Med. — 2009. — Vol. 361. — P. 674-679.
13. Surveillance for pediatric deaths associated with 2009 pandemic influenza A (H1N1) Virus Infection — United States, April-August 2009 / S. Shannon, J. Louie, E. Rico [et al.] // JAMA. — 2009. — Vol. 302, № 17. — P. 1855-1065.
14. US Centers for Disease Control and Prevention. Updated CDC estimates of 2009 H1N1 influenza cases, hospitalizations and deaths in the United States, April 2009 — April 10, 2010. [Eлeктрoнний рecурc] — 2010. — Рeжим дocтупу: http:// www.cdov/h1n1flu/estimates_2009 h1n1.htm (Accessed June 7, 2010). — Нaзвa з титул. eкрaну.
15. Міністерство охорони здоров’я України. Інформація щодо захворюваності на грип та гострі респіраторні захворювання та їх ускладнення (пневмонії тощо) за період з 22 по 28 березня (12-й тиждень) 2010 р. [Eлeктрoнний рecурc] — 2010. — Рeжим дocтупу: http: // www.moz.gov.ua/ua/main/press/?docID = 15184. — Нaзвa з титул. eкрaну.
16. Novel Swine-Origin Influenza A(H1N1) Virus Investigation Team. Emergence of a novel swine-origin influenza A (H1N1) virus in humans / F.S. Dawood, S. Jain, L. Finelli [et al.] // N. Engl. J. Med. — 2009. — Vol. 360, № 25. — P. 2605-2615.
17. Critically ill patients with novel swine origin influenza virus A/H1N1 infection in Canada / A. Kumar, R. Zarychanski, R. Pinto [et al.] // JAMA. — 2009. — Vol. 302, № 17. — P. 1872-1879.
18. Mishra A.C. Pandemic influenza (H1N1) 2009 is associated with severe disease in India / A.C. Mishra, M.S. Chadha, M.L. Choudhary [et al.] // PLos. One. — 2010. — Vol. 5, № 5. — e10540.
19. Pulmonary pathologic findings of fatal 2009 pandemic influenza A(H1N1) viral infections / J.R. Gill, Z.M. Sheng, S.F. Ely [et al.] // Arch. Pathol. Lab. Med. — 2010. — Vol. 134, № 2. — P. 235-243.
20. Патоморфология легких при тяжелом гриппе А/H1N1 / О.В. Зайратьянц, А.А. Черняев, А.Г. Чухалин [и др.] // Анестезиология и реаниматология. — 2010. — № 3. — P. 25-29.
21. Guarner J. Comparison of the pathology caused by H1N1, H5N1, and H3N2 influenza viruses / J. Guarner, R. Falcón-Esco–bedo // Arch. Med. Res. — 2009. — Vol. 40, № 8. — P. 655-661.
22. Sudden death of a patient with pandemic influenza A(H1N1) virus infection by acute respiratory distress syndrome / A. Takiyama, L. Wang, M. Tanino [et al.] // Jpn. J. Infect. Dis. — 2010. — Vol. 63, № 1. — P. 72-74.
23. Bidiga L. New influenza virus (H1N1) related pneumonia with fatal outcome / L. Bidiga, L. Asztalos, Z. Fülep [et al.] // Orv. Hetil. — 2010. — Vol. 151, № 14. — P. 576-579.
24. Standing J.F. Oseltamivir Pharmacokinetics and Clinical Experience in Neonates and Infants during an Outbreak of H1N1 Influenza A Virus Infection in a Neonatal Intensive Care Unit / J.F. Standing, A. Nika, V. Tsagris // Antimicrob. Agents Chemo–ther. — 2012. — Vol. 56, № 7. — P. 3833-3840.
25. Michiels B. The Value of Neuraminidase Inhibitors for the Prevention and Treatment of Seasonal Influenza: A Systematic Review of Systematic Reviews / B. Michiels, K. Van Puyenbroeck, V. Verhoeven // PLoS. One. — 2013. — Vol. 8, № 4. — e60348.
26. Oseltamivir in seasonal, avian H5N1 and pandemic 2009 A/H1N1 influenza: pharmacokinetic and pharmacodynamic characteristics / N. Widmer, P. Meylan, A. Ivanyuk [et al.] // Clin. Pharmacokinet. — 2010. — Vol. 49, № 11. — P. 741-765.
27. Neuraminidase inhibitors for preventing and treating influenza in healthy adults and children / T. Jefferson, M.A. Jones, P. Doshi [et al.] // Cochrane Database Syst. Rev. — 2014. — Vol. 4. — CD008965.
28. Bacterial coinfections in lung tissue specimens from fatal cases of 2009 pandemic influenza A (H1N1) United States, may-august 2009 / J. Louie, C. Jean, T.-H. Chen [et al.] // JAMA. — 2009. — Vol. 302. — P. 1852-1854.
29. Lung pathology in fatal novel human influenza A (H1N1) infection / T. Mauad, L.A. Hajjar, G.D. Callegari [et al.] // Am. J. Respir. Crit. Care Med. — 2010. — Vol. 181. — P. 72-79.
30. Pandemic (H1N1) 2009 influenza / M. Patel, A. Dennis, C. Flutter, Z. Khan // British Journal of Anaesthesia. — 2010. — Vol. 104, № 2. — P. 128-142.
31. Wedzicha J.A. Pandemic flu: clinical management of patients with an influenzalike illness during an influenza pandemic. Provisional guidelines from the British Infection Society, British Thoracic Society, and Health Protection Agency in collaboration with the Department of Health / J.A. Wedzicha // Thorax. — 2007. — Vol. 62 (suppl. 1). — P. 1-58.
32. Recommendations of the Infectious Diseases Work Group (GTEI) of the Spanish Society of Intensive and Critical Care Medicine and Coronary Units (SEMICYUC) and the Infections in Critically Ill Patients Study Group (GEIPC) of the Spanish Society of Infectious Diseases and Clinical Microbiology (SEIMC) for the diagnosis and treatment of influenza A/H1N1 in seriously ill adults admitted to the Intensive Care Unit / A. Rodríguez, L. Alvarez-Rocha, J.M. Sirvent [et al.] // Med. Intensiva. — 2012. — Vol. 36, № 2. — Р. 103-137.
33. Mandell L.A. Community-acquired pneumonia / L.A. Mandell, R.G. Wunderink, G.W. Waterer // N. Engl. J. Med. — 2015. — Vol. 372, № 3. — P. 293-294.
34. Moran G.J. Emergency management of community-acquired bacterial pneumonia: what is new since the 2007 Infectious Diseases Society of America/American Thoracic Society guidelines / G.J. Moran, R.E. Rothman, G.A. Volturo // Am. J. Emerg. Med. — 2013. — Vol. 31, № 3. — P. 602-612.
35. Duration of hypotension before initiation of effective antimicrobial therapy is the critical determinant of survival in human septic shock / A. Kumar, D Roberts, K.E. Wood [et al.] // Crit. Care Med. — 2006. — Vol. 34, № 6. — P. 1589-1596.
36. Infectious Diseases Society of America/American Thoracic Society consensus guidelines on the management of community-acquired pneumonia in adults / L.A. Mandell, R.G. Wunderink, A. Anzueto [et al.] // Clin. Infect. Dis. — 2007. — Vol. 44 –(Suppl. 2). — P. 27-72.
/29.jpg)