Статья опубликована на с. 15-18
Боль в нижней части спины (БНЧС) является распространенным явлением в общей популяции, с которым сталкивается большинство людей в течение жизни. Более того, БНЧС называют эпидемией со-временного общества, и литературные свидетельства, несмотря на значительную неоднородность результатов эпидемиологических исследований, последовательно подтверждают эту точку зрения (Delitto A. et al., 2012). В течение 1-го года заболевание манифестирует у 6,3–15,4 % населения, любые эпизоды БНЧС при этом составляют диапазон 1,5–36 % с наступлением ремиссии в 54–90 % случаев. У 24–80 % пациентов, испытывающих функциональные ограничения вследствие БНЧС, в течение 1-го года заболевание рецидивирует (Stanton T.R. et al., 2008; Hoy D. et al., 2010).
9–11 июня в Ужгороде состоялась 10-я юбилейная конференция «Карпатские чтения», инициатором и организатором которой стала Украинская ассоциация борьбы с инсультом. В рамках конференции была проведена школа доказательной реабилитации, на которой рассматривалась проблема диагностики, лечения и реабилитации пациентов с болью в спине.
С докладом «Боль в нижней части спины: новый взгляд на старую проблему» выступил к.м.н. Ю.В. Фломин
Боль в нижней части спины — распространенная патология, которой страдает более 70 % взрослого трудоспособного населения в возрасте 35–55 лет. Это одна из самых частых причин обращения к врачам различных профилей: неврологам, нейрохирургам, ортопедам, семейным врачам, а также ведущая причина временной нетрудоспособности и инвалидности.
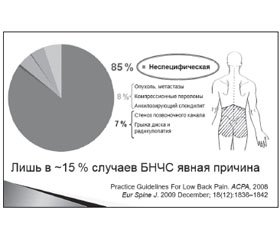
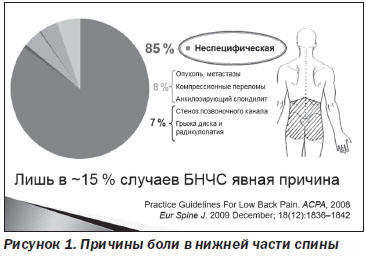
В 85 % случаев причина БНЧС неспецифическая, в 8 % ее вызывают опухоли, метастазы, компрессионные переломы, анкилозирующие спондилиты, в 7 % — стеноз позвоночного канала, грыжа диска и радикулопатия (АСРА, 2008). При этом отсутствует корреляция между дегенеративными изменениями при простой рентгенографии и БНЧС; при КТ отмечается 30 % ложноположительных результатов, при МРТ — 60–90 %. В раннем периоде боли в нижней части спины МРТ обладает отрицательным ятрогенным эффектом: увеличивает расходы и ухудшает исходы заболевания (Spina, 2013) (рис. 1).
При механической БНЧС, проходящей/уменьшающейся при обезболивании, кратковременном отдыхе нет необходимости в исследованиях. Тогда как специфическая (переломы, опухоли, инфекции, системные заболевания, неврологические нарушения) требует тщательного обследования. При этом необходимо обращать внимание на «красные флажки» — комплекс симптомов, который заставляет усомниться в доброкачественном и/или первичном характере боли. Так, при травме, деформации, остеопорозе, лечении стероидами следует предположить перелом. При наличии в анамнезе ВИЧ, наркомании, повышении температуры и СОЭ — инфекцию; при возрасте старше 55 лет, наличии рака в анамнезе, анемии, боли в покое, снижении веса, maxTh, нарастании боли — опухоль; при парапарезе, нарушении функции сфинктеров, седловидной анестезии — сдавление конуса/конского хвоста; при возрасте старше 20 лет, maxTh, усилении боли после отдыха и уменьшении ее после движения — системное заболевание.
При механической боли в нижней части спины в 80–90 % случаев наступает облегчение или выздоровление в течение 2–6 недель. Немедикаментозное лечение включает в себя: соблюдение постельного режима более 2 дней, упражнения, мануальную терапию, тепло. Медикаментозная терапия — нестероидные противовоспалительные средства + ингибиторы протонной помпы, миорелаксанты и опиаты (при боли более 7 баллов).
Согласно рекомендациям NICE 2016 г., не следует использовать рутинно визуализацию БНЧС (с ишиасом или без) в неспециализированных учреждениях. В специализированных — использовать визуализацию только в тех случаях, когда ее результаты влияют на исход. Также не рекомендуются к применению ремни, корсеты, ортезы, вытяжение, акупунктура, УЗВ, электропроцедуры, парацетамол, антидепрессанты, антиконвульсанты и сильные опиаты. Следует назначать НПВП, массаж, эпидуральные инъекции, психотерапию, упражнения.
Принципиальным моментом, который следует учитывать при выборе НПВП, является скорость достижения клинического эффекта.
Среди НПВП для купирования острой боли, а также в качестве симптоматического лечения хронической боли показано назначение декскетопрофена (Сертофен).
Декскетопрофен (Сертофен) — мощный анальгетический препарат, предназначенный для очень быстрого и максимально полного обезболивания в случаях острого болевого синдрома (рис. 2).
Кроме того, согласно данным Cochraine Library, имеются убедительные доказательства эффективности миорелаксантов (± НПВП) при острой неспецифической БНЧС.
Сейчас в Украине появился препарат Мускомед (тиоколхикозид) — миорелаксант центрального механизма действия (рис. 3).
Мускомед применяется в клинической практике при ряде патологий:
— гипертонусе мышц (мышечные спазмы, мышечные контрактуры);
— на фоне заболеваний органов костно-мышечной системы: спондилеза, цервикальных и люмбальных синдромов, кривошеи;
— при мышечно-тоническом синдроме при заболеваниях периферической нервной системы: цервикобрахиальной невралгии, ишиалгии;
— гипертонусе мышц при рассеянном склерозе, паркинсонизме;
— мышечно-тоническом синдроме, обусловленном травмой головного и спинного мозга;
— спастико-тонических синдромах при заболеваниях ЦНС: после перенесенного инсульта, при опухолях головного и спинного мозга;
— в период реабилитации после травматологических и ортопедических операций, для устранения мышечных контрактур;
— при гипертонусе мышц при артрозах, ревматических заболеваниях;
— мышечно-тоническом синдроме при спортивных травмах.
В многочисленных исследованиях было показано, что тиоколхикозид эффективен при лечении острой БНЧС с мышечно-тоническим синдромом. При этом по своей эффективности он не уступает тизанидину, но в отличие от последнего не обладает седативным эффектом.
В.И. Илляшенко (врач-нейрохирург, клиника «Оберiг») представил вниманию слушателей доклад «Паттерны неспецифической боли в спине»
Важным аспектом является обследование пациента с острой болью в нижней части спины, позволяющее исключить «красные флажки», а также определить паттерн механической боли для назначения наиболее подходящей терапии.
Обследование пациента следует начинать со сбора анамнеза, позволяющего определить тип болевого синдрома: механическая/немеханическая боль. С этой целью необходимо задать следующие вопросы: «Где боль сильнее? В пояснично-крестцовой области? В нижней конечности?», «Боль постоянная или перемежающаяся?», «Усиливается ли боль при наклоне вперед?». Обязательный вопрос: «Не отмечалось ли с момента возникновения боли каких-либо изменений в функции тазовых органов (кишечника, мочевого пузыря)?», так как признаками компрессии конского хвоста являются сфинктерные расстройства, седловидная анестезия, нарушение походки. Также необходимо уточнить у больного: «Что вы не можете делать сейчас из того, что могли делать до начала болей, и почему?», «Какие движения или положения приводят к уменьшению боли?», «Испытывали ли вы такую же боль раньше?», «Получали ли уже лечение по поводу данной боли, было ли оно эффективным?». В случае начала боли в возрасте до 45 лет: «Есть ли утренняя скованность в спине, длящаяся более 30 минут?»
Кроме того, необходимо выявление «желтых флажков» — психосоциальных факторов повышенного риска развития хронической боли или длительной нетрудоспособности, связанной с поясничной болью:
— убеждение, что боль и активность несут вред;
— чрезмерные ожидания от пассивных методов лечения;
— болезненное поведение (стремление к длительному покою);
— отказ от социальной активности;
— эмоциональные проблемы;
— проблемы на работе и/или неудовлетворенность работой;
— проблемы с требованием компенсации;
— повышенное внимание в семье; недостаток поддержки;
— нереалистичные ожидания от лечения.
Далее проводят непосредственный осмотр пациента. Прежде всего обращают внимание на его походку: ходьба на пятках (L4-5) или носках (S1). В положении стоя определяют осанку больного, производят наклоны вперед, наклоны назад (экстензия), тест Тренделенбурга (L5), подъем большого пальца (L5), просят пациента подняться на носок, стоя на одной ноге (S1). В положении сидя оценивают коленный рефлекс (L3-4), силу квадрицепсов (L3-4), дорсифлексию стопы (L4-5), разгибание большого пальца стопы (L5), сгибание большого пальца стопы (S1), подошвенный рефлекс (патологические знаки) и исследование верхних мотонейронов. Если при подъеме здоровой ноги наблюдается воспроизведение типичной боли в пораженной ноге, то высока вероятность ирритации корешка. Если при подъеме ноги на стороне боли появляется боль в здоровой ноге (перекрестный симптом Ласега), можно подозревать срединную грыжу диска больших размеров.
В положении больного лежа на животе определяют натяжение бедренного нерва (L3-4), силу большой ягодичной мышцы (S1), исследуют чувствительность в седловидной области (S2-3-4), разгибание в пояснице с использованием рук (10 повторов).
Механические паттерны поясничной боли определяют по двум основным критериям: месту доминирования боли (в пояснице, нижней конечности) и движению, облегчающему боль (сгибание или разгибание). Согласно этому выделяют 4 основных паттерна (синдрома). Если доминирует боль в спине, то паттерн 1 — боль при экстензии уменьшается (дискогенная), паттерн 2 — боль при экстензии усиливается (спондилоартроз). Если доминирует боль в ноге (ногах), то паттерн 3 — боль уменьшается при экстензии (ишиас) и паттерн 4 — боль уменьшается при флексии (стеноз позвоночного канала) (рис. 4).

Для каждого синдрома показаны медикаментозное лечение, разгрузочное положение, приносящее облегчение, модификация физической активности и начальные упражнения. Общим принципом лечения в соответствии с современными представлениями о физиологии боли является максимально быстрое купирование боли. С этой целью назначают НПВП (Сертофен) и мио-релаксанты (Мускомед). Также необходимо информирование пациента о максимально быстром возобновлении физической активности, назначение постельного режима в случае крайней необходимости, не более чем на 2 дня.
Для паттерна 1 характерно доминирование боли в спине, ее усиление при флексии и уменьшение при экстензии, постоянный или перемежающийся характер боли, отсутствие неврологических симптомов. В этом случае, вероятнее всего, боль дискогенная. В качестве медикаментозного лечения в данной ситуации применяются НПВП и миорелаксанты. Назначается разгрузочное положение, в качестве стартовых упражнений — повторные разгибания в пояснице лежа на животе, по 10 поворотов 3 раза в день; МДТ Мак-Кензи. Для улучшения функциональной активности рекомендуются частые пешие прогулки, ограничение пребывания в положении сидя, использование экстензионных валиков в этом положении.
Наличие паттерна 2 характеризуется доминированием боли в спине. Боль всегда перемежающаяся, не усиливается при сгибании, чаще даже уменьшается или проходит. Обычно усиливается при разгибании. Неврологические проявления отсутствуют. Источник боли, как правило, — задние элементы позвоночника (фасеточные суставы). Медикаментозное лечение включает НПВП и миорелаксанты. Применяется разгрузочное положение. В качестве стартовых упражнений используется вытяжение на стуле — сидя на нем производят наклон вперед, по нескольку повторов, часто на протяжении дня. Для поддержания функциональной активности необходимо сидеть или стоять с подставкой под ногу, ограничение экстензии в пояснице и работы с вытянутыми вверх руками, применение велотренажера.
При паттерне 3 наблюдается доминирование боли в нижней конечности, постоянного характера. Боль усиливается при движениях в пояснице или при определенных положениях (сгибании). Выявляются положительные неврологические признаки: снижение рефлексов, моторный и сенсорный дефицит. Определяются положительные симптомы натяжения корешков. Паттерн 3 соответствует ишиалгии (радикулопатия, компрессия одного или нескольких корешков).
Первая линия медикаментозного лечения включает НПВП (Сертофен), миорелаксанты (Мускомед); вторая линия — опиаты (при уровне боли более 7 баллов). Стартовые упражнения могут усилить боль, поэтому следует начинать именно с разгрузочного положения, затем назначаются упражнения из МДТ Мак-Кензи и нейродинамические упражнения (flassing). Функциональная активность поддерживается частой переменой положения (сидя-лежа-стоя-ходьба).
Для паттерна 4 характерно доминирование боли в нижней конечности, боль перемежающаяся, усиливается при экстензии в пояснице (при ходьбе), уменьшается при флексии (в положении сидя). Больных беспокоит преходящая слабость в конечностях, при этом неврологические симптомы в покое часто отсутствуют. Повторяющиеся разгибания в пояснице не облегчают симптомы, а наоборот — усиливают боль. В данной ситуации можно предположить стеноз позвоночного канала либо перемежающуюся (каудогенную) хромоту.
Лечение включает НПВП, миорелаксанты и габапентин/прегабалин. Применяется разгрузочное положение, стартовые упражнения, включающие отдых в положении сидя или в других положениях с флексией в поясничном отделе до исчезновения боли в ноге (ногах). Функциональная активность поддерживается частыми перерывами в активности в положении сидя, применением велотренажера.
Сочетание немедикаментозных и медикаментозных методов лечения способно быстро купировать боль, улучшить исход и качество жизни пациентов, страдающих БНЧС.