Резюме
З метою оцінки когнітивних функцій (КФ) у пацієнтів з фібриляцією передсердь (ФП) залежно від обраної стратегії лікування й особливостей амбулаторного спостереження обстежено 96 пацієнтів. Ведення хворих здійснювалося в рамках двох загальноприйнятих стратегій: відновлення й подальшого підтримання синусового ритму (СР) і збереження ФП з контролем частоти серцевих скорочень (ЧСС). На першому етапі вивчалися фактори, що впливають на вибір стратегії лікування пацієнтів, госпіталізованих з приводу нападу ФП. За допомогою спеціалізованих шкал проводилася оцінка переносимості ФП, рівня КФ, тривоги й депресії. Другий етап полягав в амбулаторному спостереженні за пацієнтами. Пацієнти були рандомізовані на дві групи: 1-ша — група активного спостереження, 2-га — група звичайного спостереження. Вибір стратегії лікування хворих з ФП визначався такими факторами, як вік, зловживання алкоголем, розмір лівого передсердя, форма ФП (пароксизмальна/персистуюча), а також бажання самого пацієнта. При безпосередньому опитуванні як найважливіші фактори для вибору стратегії контролю ЧСС лікарі вказували тривалість пароксизму ФП понад 1 рік і задовільну переносимість ФП. При прийнятті рішення про відновлення СР найбільше значення мали бажання пацієнта, відсутність значимої дилатації лівого передсердя, рідкісні (менше від 4 разів на рік) пароксизми й молодий вік пацієнтів. КФ хворих з ФП, лікування яких здійснюється в рамках стратегії контролю ЧСС, були істотно нижчими, ніж у пацієнтів, у яких відновлюють і підтримують СР. Крім того, серед даної групи хворих поширеність депресії була істотно вище. Динаміка КФ хворих із ФП не залежала від стратегії лікування, але залежала від статі, вихідного рівня КФ, характеру амбулаторного спостереження й соціальних факторів (проживання без сім’ї). Пацієнти з більш високим рівнем КФ мали більшу прихильність до призначеного лікування та були менш схильні до самостійної відміни аміодарону (протягом 24 місяців спостереження).
С целью оценки когнитивных функций (КФ) у пациентов с фибрилляцией предсердий (ФП) в зависимости от выбранной стратегии лечения и особенностей амбулаторного наблюдения обследовано 96 пациентов. Ведение больных осуществлялось в рамках двух общепринятых стратегий: восстановление и последующее поддержание синусового ритма (СР) и сохранение ФП с контролем частоты сердечных сокращений (ЧСС). На первом этапе изучались факторы, влияющие на выбор стратегии лечения пациентов, госпитализированных по поводу пароксизма ФП. При помощи специализированных шкал проводилась оценка переносимости ФП, уровня КФ, тревоги и депрессии. Второй этап заключался в амбулаторном наблюдении за пациентами. Пациенты были рандомизированы на две группы: 1-я — группа активного наблюдения, 2-я — группа обычного наблюдения. Выбор стратегии лечения больных с ФП определялся такими факторами, как возраст, злоупотребление алкоголем, размер левого предсердия, форма ФП (пароксизмальная/персистирующая), а также желание самого пациента. При непосредственном опросе в качестве наиболее важных факторов для выбора стратегии контроля ЧСС врачи указывали длительность пароксизма ФП более 1 года и удовлетворительную переносимость ФП. При принятии решения о восстановлении СР наибольшее значение имели желание пациента, отсутствие значимой дилатации левого предсердия, редкие (менее 4 раз в год) пароксизмы и молодой возраст пациентов. КФ больных с ФП, лечение которых осуществляется в рамках стратегии контроля ЧСС, были существенно ниже, чем у пациентов, у которых восстанавливают и поддерживают СР. Кроме того, среди данной группы больных распространенность депрессии была существенно выше. Динамика КФ больных с ФП не зависела от стратегии лечения, но зависела от пола, исходного уровня КФ, характера амбулаторного наблюдения и социальных факторов (проживание без семьи). Пациенты с более высоким уровнем КФ обладали большей приверженностью к назначенному лечению и были менее склонны к самостоятельной отмене амиодарона (в течение 24 месяцев наблюдения).
To assess the cognitive functions (CF) in patients with atrial fibrillation (AF) depending on the treatment strategy and the features of outpatient care, we have examined 96 patients. Management of patients was carried out in two common strategies: the rehabilitation and subsequent maintenance of sinus rhythm (SR), and preservation of AF with control of heart rate (HR). At the first stage, we have studied the factors influencing the choice of treatment strategy in patients hospitalized with AF paroxysm. The specialized scales were used to evaluate the tolerance of the AF, СF level, anxiety and depression. The second phase consisted in the outpatient monitoring of patients. The patients were randomized into two following groups: 1 — group of active follow-up, 2 — group of standard follow-up. The choice of treatment strategy in patients with AF was determined by factors such as age, alcohol abuse, the size of the left atrium, the form of AF (paroxysmal/persistent), as well as the wishes of the patient. During the direct survey, as the most important factors when choosing the strategy of HR control, doctors indicated the duration of AF attack more than 1 year and satisfactory tolerability of the AF. When deciding about how to restore SR, the most important were the desire of the patient, the absence of significant dilation of the left atrium, rare (less than 4 times a year) paroxysms and young age of patients. СF of patients with AF, whose treatment is carried out within the strategy of HR control, was significantly lower than in patients, who restore and maintain SR. In addition, among this group of patients the prevalence of depression was significantly higher. Dynamics of CF in patients with AF did not depend on the treatment strategies, but depended on the sex, baseline CF, the nature of outpatient care and social factors (living without family). Patients with higher level of CF had greater adherence to the treatment and were less prone to self-cancellation of amiodarone (during 24 months of follow-up).
Статтю опубліковано на с. 87-93
Фібриляція передсердь (ФП) — одне з найбільш частих порушень серцевого ритму, що зустрічається в клінічній практиці. Поширеність ФП у загальній популяції становить 1–2 % [14] і збільшується з віком: від 0,5 % серед осіб віком 40–50 років до 5–15 % у віці 80 років [8–10]. Найбільш частими ускладненнями ФП є хронічна серцева недостатність (ХСН) і системні тромбоемболії, зокрема ішемічний інсульт, що в ряді випадків призводять до інвалідизації та смерті. Перебіг ФП часто супроводжується різними неприємними проявами: серцебиттям, запамороченням, зниженням толерантності до фізичного навантаження, задишкою та іншими симптомами, що впливають на переносимість захворювання [4, 5, 12]. Слід зазначити, що в третини хворих з порушеннями ритму серця є розлади когнітивної сфери та стійко підвищений рівень тривоги й депресії [16]. Когнітивні розлади (КР) погіршують перебіг ФП, ускладнюють клінічну картину, призводять до підвищення частоти звернень за медичною допомогою і збільшують кількість непотрібних досліджень, а також значно впливають на якість життя пацієнтів [16].
Результати клінічних досліджень показали, що КР зустрічаються в середньому в 45,9 % пацієнтів із ФП. Крім того, КР тісно асоційовані з більшістю серцево-судинних факторів ризику [1]. Існують літературні дані, які підтверджують взаємозв’язок КР, депресії й тривоги у пацієнтів із серцево-судинними захворюваннями, але лише в останні роки цей зв’язок почав підтверджуватися з позицій доказової медицини. Зокрема, встановлено, що КР є однією з причин значного погіршення якості життя хворих [15].
Потрібно проведення додаткових досліджень для оцінки КР, а також для оцінки їх впливу на вибір стратегії лікування у хворих із пароксизмальною та персистуючою формами ФП.
Мета дослідження — оцінка когнітивних функцій у пацієнтів з фібриляцією передсердь залежно від обраної стратегії лікування та особливостей амбулаторного спостереження.
Матеріал і методи дослідження
Робота проводилася на базі кардіологічної клініки Військово-медичного клінічного центру Західного регіону (м. Львів) у період із січня 2013 по вересень 2015 року. Дослідження являло собою відкрите рандомізоване проспективне спостереження тривалістю 24 місяці. У дослідження включали пацієнтів віком від 25 до 65 років, госпіталізованих у стаціонар із приводу пароксизмальної або персистуючої форми ФП.
Критеріями виключення з дослідження були: гостре порушення мозкового кровообігу (ГПМК) протягом попередніх 6 місяців; ХСН IV функціонального класу (ФК); гіпертиреоз; анемія зі зниженням рівня гемоглобіну менше від 100 г/л; тяжка супутня патологія (дихальна недостатність III ФК, хронічна хвороба нирок зі швидкістю клубочкової фільтрації менше від 30 мл/хв); онкологічні захворювання з очікуваною тривалістю життя менше від 1 року.
Дослідження проводили у 2 етапи. На першому етапі вивчали фактори, що впливають на вибір стратегії лікування пацієнтів, госпіталізованих із приводу пароксизму ФП. Після прийняття рішення про стратегію лікування пацієнта лікуючим лікарям було запропоновано зазначити в спеціально розроблених анкетах фактори, які, з їх точки зору, найбільше впливають на вибір тактики ведення кожного конкретного пацієнта. За допомогою спеціалізованих опитувальників і шкал проводили оцінку переносимості ФП, рівня КР, тривоги й депресії.
Другий етап полягав в амбулаторному спостереженні за пацієнтами. Пацієнти були рандомізовані на дві групи: 1-ша — група активного спостереження, 2-га — група звичайного спостереження. Активне спостереження передбачало щомісячні візити в клініку, можливість телефонних контактів з лікуючим лікарем з ініціативи пацієнта, своєчасну госпіталізацію. Обстеження пацієнтів із групи звичайного спостереження проводилося тільки при включенні в дослідження та через 6 місяців. Спостереження здійснювали амбулаторно за місцем проживання. Пацієнти мали можливість телефонного контакту з лікарем, однак рішення про тактику ведення приймалося фахівцями в поліклініці.
Через 12 і 24 місяці від початку дослідження всім пацієнтам незалежно від характеру амбулаторного спостереження проводили телефонне опитування для оцінки прихильності до лікування антиаритмічними препаратами. Усі пацієнти в період госпіталізації пройшли комплексне обстеження, що включало вивчення скарг і збір анамнезу, клінічне та нейропсихологічне обстеження, реєстрацію електрокардіограми (ЕКГ) у 12 відведеннях, трансторакальне ехокардіографічне дослідження (ЕхоКГ), добове моніторування ЕКГ.
Усього було обстежено 138 пацієнтів. Згідно з критеріями включення/виключення в дослідження увійшло 96 пацієнтів. Ведення хворих здійснювали в рамках двох загальноприйнятих стратегій: відновлення й наступного підтримання синусового ритму (n = 76) та збереження ФП із контролем частоти серцевих скорочень (ЧСС) (n = 20). Клініко-інструментальна характеристика пацієнтів, включених у дослідження, подана в табл. 1.
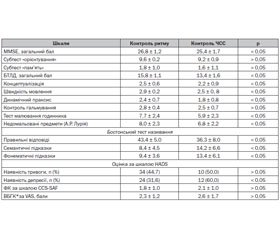
При надходженні в стаціонар і через 6 місяців після виписки в усіх пацієнтів оцінювали когнітивні функції (КФ) за допомогою: короткої шкали оцінки психічного статусу (MMSE), батареї тестів для оцінки лобної дисфункції (БТЛД), тесту малювання годинника, тесту вербальних асоціацій, тесту повторювання рядів цифр в прямому та зворотному порядку за методом Векслера, бостонського тесту називання, проби Шульте, запам’ятовування та відтворення слів, дослідження зорової пам’яті, дослідження складного гнозису (тест «недомальовані предмети»), заучування та відтворення 12 слів.
Для оцінки симптомів, викликаних ФП, і зв’язку між документованими пароксизмами й симптомами, що виникають (задишка, серцебиття, синкопе/пресинкопальні стани, біль за грудиною, запаморочення/слабкість), використовували Канадську шкалу тяжкості перебігу ФП (The Canadian Cardiovascular Society Severity of Atrial Fibrillation scale, CCS-SAF). Протоколом дослідження також було передбачено вивчення психічного статусу пацієнтів з використанням шкали тривоги й депресії HADS (The Hospital Anxiety and Depression Scale).
Результати дослідження та їх обговорення
Фактори, що впливають на вибір стратегії лікування ФП у конкретних пацієнтів
У сучасних європейських рекомендаціях з лікування ФП перераховані фактори, здатні вплинути на вибір оптимальної стратегії лікування в тому чи іншому випадку. При цьому вибір стратегії лікування не детермінований, що дає лікарям деяку свободу вибору. Часто це призводить до неправильного рішення, заснованого на консерватизмі або досвіді лікування вузької групи пацієнтів. Отже, видається особливо важливим визначити реальну картину в лікарській практиці, що може в подальшому допомогти у вдосконаленні клінічних рекомендацій, виявленні нераціональних призначень і навчанні практикуючих лікарів. У табл. 2 подані основні фактори, що відігравали роль у виборі лікарями тієї чи іншої стратегії лікування.
/89.jpg)
При прийнятті рішення про вибір стратегії контролю синусового ритму найбільше значення лікарі надавали таким факторам, як бажання пацієнта, відсутність значущої дилатації лівого передсердя (ЛП) за даними ЕхоКГ та рідкісні пароксизми. При прийнятті рішення про вибір стратегії контролю ЧСС найбільшу значущість мали такі фактори, як тривалість ФП понад 1 рік і суб’єктивно задовільна переносимість ФП.
Ймовірність вибору тієї чи іншої стратегії лікування (контроль синусового ритму або контроль ЧСС) залежно від особливостей пацієнта (демографічних, анамнестичних і клініко-інструментальних) була визначена за допомогою бінарної логістичної регресії. Проведений покроковий аналіз факторів (табл. 3) з метою виділення найбільш значущих щодо знаходження пацієнта в тій чи іншій групі відповідно до стратегії лікування.
Слід зазначити, що проведений аналіз не виявив істотних відмінностей між факторами, які лікарі відзначали як значущі при прийнятті рішення про ведення пацієнта в рамках тієї або іншої стратегії, і реальними факторами, що насправді визначають їх вибір. Так, такі фактори, як розмір ЛП, тривалість пароксизму, бажання пацієнта відновити ритм і його вік, істотно впливали на прийняття рішення про ведення хворого в рамках тієї чи іншої стратегії як за результатами безпосереднього опитування лікарів, так і за результатами об’єктивного аналізу результатів обстеження.
На підставі отриманих даних була побудована бінарна логістична регресійна модель ймовірності знаходження пацієнта в групі контролю ЧСС. Згідно з даною моделлю, для пацієнта віком 60 років з ФП тривалістю понад 1 рік, який зловживає алкоголем, має розмір ЛП 5,5 см і висловлює бажання відновити синусовий ритм, ймовірність перебування в групі контролю ЧСС дорівнює 75,62 %. Для пацієнта 45 років із ФП тривалістю менше від 1 року, який не зловживає алкоголем, з розміром ЛП 4,5 см, який має бажання відновити синусовий ритм, ймовірність знаходження в групі контролю ЧСС дорівнює всього 0,62 %.
КР пацієнтів з ФП залежно від стратегії лікування й особливостей амбулаторного спостереження
Клінічна симптоматика у 24 (25 %) пацієнтів із ФП відповідала діагностичним критеріям синдрому помірних КР. У 53 (55,2 %) пацієнтів також були скарги на зниження пам’яті, уваги й розумової працездатності, а при нейропсихологічному обстеженні виявляли легкі КР, що мали головним чином нейродинамічний характер і не позначалися на професійній та соціально-побутовій активності. У 19 (19,8 %) пацієнтів були відсутні скарги на зниження пам’яті, уваги та розумової працездатності, а при нейропсихологічному дослідженні КР не були виявлені. Якісний аналіз нейропсихологічної симптоматики показав, що в основі КР при ФП лежать дизрегуляторні механізми й недостатність нейродинамічної складової когнітивної діяльності. Дані нейропсихологічного дослідження свідчили про те, що в пацієнтів групи контролю ЧСС відзначалися більш виражені КР, ніж у пацієнтів групи контролю ритму. Це проявлялося вірогідною (p < 0,05) відмінністю сумарних показників основних нейропсихологічних тестів (MMSE, БТЛД), а також субтестів «пам’ять» і «орієнтування» (табл. 4).
Різниця в когнітивній сфері залежно від стратегії лікування підтверджувалася вірогідною (p < 0,05) відмінністю показників уваги, швидкості мовлення, сумарного бала й показників концептуалізації та динамічного праксису за БТЛД.
Згідно з результатами оцінки за шкалою HADS, депресія спостерігалася приблизно у третини хворих, лікування яких здійснювалось в рамках стратегії контролю ритму, і більше ніж у половини пацієнтів, у яких контролювали ЧСС. Відмінності були статистично значущі. Симптоми тривоги відзначені майже в половини всіх хворих незалежно від стратегії лікування. Не можна виключити, що такі результати пов’язані з тим, що в нашому дослідженні пацієнти групи контролю ЧСС були старшими, серед них було більше осіб, які страждають від супутніх захворювань і зловживають алкоголем. Іншими словами, у даній групі пацієнтів накопичувалась більша кількість станів, здатних призвести до розвитку депресивних розладів. Такими станами були ІХС, ХОЗЛ та зловживання алкоголем.
Отже, оцінка КФ показала, що популяція пацієнтів із ФП відрізняється більш вираженим зниженням показників психологічного здоров’я. Крім того, у хворих, у яких була обрана стратегія контролю синусового ритму, показники КФ були вище, ніж у пацієнтів, лікування яких здійснювалося в рамках контролю ЧСС. Подібні відмінності у великих клінічних дослідженнях були відсутні.
Багатьма авторами було продемонстровано, що наявність тривоги й депресії не тільки знижує якість життя, але й значно погіршує прогноз пацієнтів з такими серцево-судинними захворюваннями, як ХСН [13], ІХС [11] і атеросклероз судин нижніх кінцівок [2]. Також встановлено, що в пацієнтів з ФП наявність симптомів депресії асоціюється з погіршенням прогнозу незалежно від обраної стратегії лікування [6].
У великому дослідженні N. Frasure-Smith і співавт., що включало в себе майже 1000 осіб з ФП та ХСН, було показано, що смертність пацієнтів з низьким рівнем тривожності не залежить від стратегії лікування. У той же час смертність пацієнтів з високим рівнем тривожності була вірогідно нижчою в групі контролю синусового ритму, ніж у групі контролю ЧСС. Результати дослідження дозволили авторам зробити висновок, що в пацієнтів з ФП та ХСН високий рівень тривожності робить кращим контроль синусового ритму, оскільки це дозволяє досягти покращання довгострокового прогнозу. Слід зазначити, що різниця у виживанні пацієнтів в групі з високим рівнем тривожності залишалася значущою навіть після поправки на інші фактори, такі як вік, стать, наявність артеріальної гіпертензії й цукрового діабету 2-го типу, рівень креатиніну, фракція викиду лівого шлуночка, тривалість анамнезу ФП, ФК ХСН за класифікацією Нью-Йоркської асоціації серця, наявність симптомів депресії й одержувана терапія [7].
Згідно з протоколом, через 6 місяців від початку дослідження у всіх пацієнтів були повторно досліджені показники КФ. За час спостереження 1 пацієнт помер. Серед пацієнтів з пароксизмальною формою ФП були зафіксовані пароксизми ФП, у деяких хворих була здійснена корекція антиаритмічної терапії (табл. 5). При аналізі динаміки КФ пацієнтів залежно від стратегії лікування не було зареєстровано вірогідних відмінностей між вихідними показниками й показниками, отриманими через 6 місяців спостереження.
Для виявлення незалежних факторів, що найсильніше впливали на динаміку КФ наших пацієнтів, ми використовували метод лінійної логістичної регресії з покроковим аналізом значущих факторів, визначених попередньо за допомогою багатофакторного аналізу. Виявлено, що найбільш сильний вплив на КФ мають такі фактори, як вихідні показники КФ, активне амбулаторне спостереження,чоловіча стать і проживання з сім’єю.
Важливо підкреслити, що в рамках цієї роботи була доведена суттєва роль вихідного рівня КФ щодо прогнозування їх покращання. Крім того, була підтверджена доцільність активного амбулаторного спостереження за хворими з ФП для покращання КФ.
Фактори, що мають найбільший вплив на прихильність до лікування пацієнтів з ФП при тривалому спостереженні
З метою визначення віддаленого прогнозу й прихильності до лікування через 2 роки після включення пацієнтів у дослідження були здійснені повторні телефонні контакти. З 96 включених у дослідження пацієнтів 3 померли, 6 були недоступні для спостереження.
Для оцінки динаміки прихильності до терапії аміодароном ми проаналізували зміни частки пацієнтів, які приймали цей препарат для контролю синусового ритму протягом усього періоду спостереження. При включенні в дослідження аміодарон отримували близько 2/3 хворих із групи активного спостереження і близько половини пацієнтів з групи звичайного спостереження. Через 6 місяців у групі активного спостереження частка пацієнтів, які отримували аміодарон, дещо збільшилася за рахунок пацієнтів, у яких інші антиаритмічні препарати були замінені на аміодарон у зв’язку з їх неефективністю. При цьому в групі звичайного спостереження частка пацієнтів, які приймали препарат, не змінилася. Через 2 роки спостереження частка пацієнтів, у яких утримання синусового ритму здійснювалося за допомогою аміодарону, зменшилася майже наполовину від вихідних значень. В основному це відбулося за рахунок пацієнтів з низькою прихильністю до лікування, які відміняли препарат самостійно або після консультації з лікарем поліклініки.
Проведений аналіз причин, через які пацієнти самостійно відміняли аміодарон (табл. 6). Найбільшу прогностичну значимість мали такі чинники, як зловживання алкоголем та соціальні фактори (проживання без сім’ї).
Для оцінки впливу КФ на прихильність до лікування іншими лікарськими препаратами ми порівняли частоту прийому антиаритмічних препаратів у хворих, у яких КФ покращилася, й у хворих, у яких такого покращення не було. Було відзначено, що при покращенні КФ прихильність до лікування аміодароном вірогідно вища. При цьому покращення КФ не впливає на прихильність пацієнтів до терапії іншими антиаритмічними і ритмуповільнюючими препаратами. Отже, в даному дослідженні був виявлений зв’язок між КР хворих з ФП та їх прихильністю до лікування аміодароном. Наявність даного зв’язку слід враховувати в пацієнтів, які потребують антиаритмічної терапії.
Висновки
1. Вибір стратегії лікування пацієнтів з ФП визначається такими факторами, як вік, зловживання алкоголем, розмір лівого передсердя, форма ФП (пароксизмальна/персистуюча), а також бажанням самого пацієнта. При безпосередньому опитуванні як найважливіші фактори для вибору стратегії контролю частоти серцевих скорочень лікарі називають тривалість пароксизму ФП понад 1 рік і задовільну переносимість ФП. При прийнятті рішення про відновлення синусового ритму найбільше значення мають бажання пацієнта, відсутність значущої дилатації лівого передсердя, рідкісні (менше від 4 разів на рік) пароксизми й молодий вік хворих.
2. Когнітивні функції пацієнтів з ФП, лікування яких здійснювали в рамках стратегії контролю частоти серцевих скорочень, істотно нижчі, ніж у пацієнтів, у яких відновлювали й підтримували синусовий ритм. Крім того, у даній групі пацієнтів поширеність депресивних розладів істотно вища.
3. Динаміка когнітивних функцій пацієнтів з ФП не залежить від стратегії лікування, але залежить від статі, вихідного рівня когнітивних функцій, характеру амбулаторного спостереження й соціальних факторів (проживання без сім’ї).
4. Пацієнти з більш високим рівнем когнітивних функцій мають більшу прихильність до призначеного лікування й менш схильні до самостійної відміни антиаритмічної терапії аміодароном (протягом 24 місяців спостереження).
Список литературы
1. Оганов Р.Г. Депрессии и расстройства депрессивного спектра в общемедицинской практике / Р.Г. Оганов, Л.И. Ольбинская, А.Б. Смулевич // Кардиология. — 2004. — № 1. — С. 48-54.
2. Cherr G.S. Patients with depression are at increased risk for secondary cardiovascular events after lower extremity revascularization / G.S. Cherr, Р.М. Zimmerman, J. Wang, H.H. Dosluoglu // J. Gen. Intern. Med. — 2008. — Vol. 23(5). — Р. 629-634.
3. Dietary Guidelines for Americans. — Washington, DC: US Government Printing Office, 2005. — Р. 43-46.
4. Dorian P. A novel, simple scale for assessing the symptom severity of atrial fibrillation at the bedside: The CCS SAF scale / P. Dorian, S.S. Cvitkovic, C.R. Kerr // Can. J. Cardiol. — 2006. — Vol. 22. — P. 383-286.
5. Dorian P. The impairment of health-related quality of life in patients with intermittent atrial fibrillation: implications for the assessment of investigational therapy / P. Dorian, W. Jung, D. Newman // J. Am. Coll. Cardiol. — 2000. — Vol. 36. — P. 1303-1309.
6. Frasure-Smith N. Atrial Fibrillation and Congestive Heart Failure Investigators. Elevated depression symptoms predict long-term cardiovascular mortality in patients with atrial fibrillation and heart failure / N. Frasure-Smith, F. Lespérance, M. Habra // Circulation. — 2009. — Vol. 14. — 134-140.
7. Frasure-Smith N. Anxiety sensitivity moderates prognostic importance of rhythm control versus rate control strategies in patients with atrial fibrillation and congestive heart failure: insights from theAtrial Fibrillation and Congestive Heart Failure Trial / N. Frasure-Smith, F. Lespérance, M. Talajic // Circ. Heart. Fail. — 2012. — Vol. 5(3). — Р. 322-330.
8. Go A.S. Prevalence ofdiagnosed atrial fi brillation in adults: national implicationsfor rhythm management and stroke prevention: the AnTicoagulationand Risk Factors in Atrial Fibrillation (ATRIA)Study / A.S. Go, E.M. Hylek, K.A. Phillips // JAMA. — 2001. — Vol. 285. — Р. 2370-2375.
9. Miyasaka Y. Secular trends in incidence of atrial fibrillation in Olmsted County, Minnesota,1980 to 2000, and implications on the projections for future prevalence / Y. Miyasaka, M.E. Barnes, B.J. Gersh // Circulation. — 2006. — Vol. 114. — Р. 119-125.
10. Naccarelli G.V. Increasing prevalence of atrial fibrillation and flutter in the United States / G.V. Naccarelli, H. Varker, J. Lin, K.L. Schulman // Am. J. Cardiol. — 2009. — Vol. 104. — Р. 1534-1539.
11. Pedersen S.S. Brief depressions creening with the PHQ‑2 associated with prognosis following percutaneous coronary intervention with paclitaxel-eluting stenting / S.S. Pedersen, J. Denollet, Р. de Jonge // J. Gen. Intern. Med. — 2009. — Vol. 24(9). — Р. 1037-1042.
12. Reynolds M.R. Quality of Life in Atrial Fibrillation: Measurement Tools and Impact ofInterventions / M.R. Reynolds, Е. Ellis, Р. Zimetbaum // J. Cardiovasc. Electrophysiol. — 2008. — Vol. 19(7). — Р. 762-768.
13. Rollman B.L. A positive 2-item Patient Health Questionnaire depression screen among hospitalized heart failure patients is associated with elevated 12-month mortality / B.L. Rollman, B. Herbeck Belnap, S. Mazumdar // J. Card. Fail. — 2012. — Vol. 18(3). — Р. 238-245.
14. Stewart S. Population prevalence, incidence, and predictors of atrial fibrillation in the Renfrew/Paisley study / S. Stewart, C.L. Hart, D.J. Hole, J.J. McMurray // Heart. — 2001. — Vol. 86. — P. 516-521.
15. Thrall G. Depression, Anxiety, and Quality of life in patients with Artrial Fibrillation / G. Thrall, G.Y.H. Lip, D. Carrol // Chest. — 2007. — Vol. 132. — Р. 1259-1264.
16. Van den Berg M.P. Quality of life in patients with paroxysmal atrial fibrillation and its predictors: importance of the autonomic nervous system / M.P. Van den Berg, R.J. Hassink, А.Е. Tuinenburg // Eur. Heart J. — 2001. — Vol. 22. — Р. 247-253.

/89.jpg)
/90.jpg)
/91.jpg)
/92.jpg)