Введение
Бронхоскопия (от др.-греч. Βρόγχος — дыхательное горло, трахея и σκοπέω — смотрю, рассматриваю, наблюдаю), или трахеобронхоскопия — это метод непосредственного осмотра и оценки состояния слизистых трахеобронхиального дерева (трахеи и бронхов) при помощи специального прибора — бронхофиброскопа или жесткого дыхательного бронхоскопа.
Первое бронхоскопическое исследование было осуществлено в 1897 году, и первые 50 лет бронхоскоп использовали для удаления мелких инородных тел из бронхов. В развитии бронхоскопии можно выделить три этапа. На первом, который начался в конце XIX в. и продолжался до конца 50-х годов ХХ в., бронхоскопию выполняли под местной анестезией, как правило, с помощью жестких бронхоэзофагоскопов, имевших двойное назначение — осмотр трахеобронхиального дерева и пищевода. Бронхоскопию в этот период выполняли главным образом по поводу инородных тел дыхательных путей, осуществляли ее преимущественно отоларингологи. С появлением и усовершенствованием общего обезболивания стала активно развиваться легочная хирургия, и показания к бронхоскопии существенно расширились. На этом этапе бронхоскопия перешла в руки торакальных хирургов. Подлинной революцией в бронхологии и началом третьего, современного этапа в развитии бронхоскопии явилось создание в 1968 г. гибкого бронхофиброскопа, с помощью которого появилась возможность осматривать долевые, сегментарные и субсегментарные бронхи всех отделов легкого, производить визуально контролируемую биопсию, вводить лекарственные растворы. С этого момента бронхофиброскопию стали с успехом выполнять в амбулаторных условиях, пульмонологических стационарах и кабинетах, отделениях реанимации.
Сегодня, спустя более чем сто лет с тех пор, как «отец» бронхоскопии Густав Киллиан впервые ввел эндоскоп в трахею и удалил у пациента аспирированную мясную кость, бронхоскопия уверенно переходит в руки врачей-анестезиологов, а видеобронхоскоп стал важным орудием в арсенале современной анестезиологии. Особенно важно его применение при трудной интубации в общехирургической практике, при проведении анестезии в центре патологии головы и шеи, в эндокринной и торакальной хирургии, палатах интенсивной терапии. С помощью этого современного дополнительного метода врач-анестезиолог в своей ежедневной практике может эффективно решить следующие проблемы.
Возможности использования метода видеобронхоскопии в анестезиологической практике
1. Трудная интубация. Несмотря на постоянное совершенствование техники и методики анестезиологического обеспечения, проблема трудных дыхательных путей остается одной из важнейших при проведении анестезиологического пособия как в плановой хирургической практике, так и при ургентных хирургических вмешательствах. При обычной анестезии частота сложной интубации трахеи, по данным разных источников, может составлять от 3 до 18 %. Частота трудной интубации в целом составляет 1 : 100 интубаций, неудавшейся интубации — 1 : 2000. В структуре анестезиологической летальности проблемы, связанные с трудной интубацией трахеи, могут достигать 30 %, а частота случаев «невозможности ни интубации, ни вентиляции» колеблется от 0,01 до 2 на 10 тысяч интубаций. В основе трудной интубации заложен комплекс причин, состоящий из топографо-анатомических, патологических, физиологических особенностей пациента, профессиональных навыков специалиста и слабой технической оснащенности. В большинстве клинических случаев каждую трудную интубацию можно и нужно прогнозировать, и это является первоначальной задачей. Тщательно и правильно проводимая интубация позволяет обеспечить адекватное внешнее дыхание и избежать накладывания трахеостомы и присущих ей осложнений (эмфизема, кровотечение, аспирационная пневмония). Анатомические изменения, которые мы видим при осмотре пациента, связаны не только с опасностью трудной интубации трахеи из-за невозможности визуализировать голосовую щель, но и с развитием ситуации — невозможно интубировать после индукции в анестезию и введением релаксантов.
2. Однолегочная интубация легких. У больных раком легкого в настоящее время стандартными радикальными операциями являются лоб- и пневмонэктомии, а также видеоторакоскопические операции, при которых вентиляция производится только в неоперируемое легкое. Использование видеобронхоскопии позволяет уверенно проводить интубационную трубку и контролировать ее положение, изолировать легкое при однолегочной интубации и адекватно вентилировать все отделы.
3. Проведение бронхоскопического мониторинга. Значение послеоперационных осложнений в торакальной хирургии очень велико: они являются причиной летальных исходов, удлиняют сроки лечения. Из осложнений раннего послеоперационного периода наиболее часто встречаются ателектазы и гиповентиляции легкого. Одна из причин возникновения — обтурация дыхательных путей слизью, мокротой, сгустками крови. Частота их, по данным литературы, колеблется от 4–5 до 20–35 %. Метод бронхоскопического мониторинга подразумевает систематическое выполнение фибробронхоскопии на этапах анестезиологического пособия и торакальной операции через интубационную трубку: на этапе выделения элементов корня легкого и формирования культи бронха, трансиллюминации, при повторных операциях, атипичном строении бронхиального дерева, при кровотечении, переходе на однолегочную вентиляцию, интраоперационный контроль краев резекции бронха, удаление мокроты и сгустков.
4. Проведение санационной бронхоскопии в палатах интенсивной терапии. Показаниями являются: обтурация бронхов густой вязкой мокротой, ателектазы различной локализации, аспирация желудочного содержимого, пневмонии, в том числе деструктивные, длительная искусственная вентиляция легких (ИВЛ), гнойные бронхиты. Проводили бронхоальвеолярный лаваж для получения материала для цитологического и микробиологического исследования. На фоне санационных бронхоскопий с введением антибактериальных, муколитических или бронхосекретолитических препаратов, антисептики отмечается положительная динамика в виде разжижения мокроты, уменьшения отека и гиперемии слизистой трахеи, бронхов. При проведении длительной ИВЛ после тяжелых полостных оперативных вмешательств, у пациентов с тяжелой неврологической симптоматикой в виде снижения и отсутствия кашлевого рефлекса санационная бронхоскопия является эффективным и доступным методом лечения.
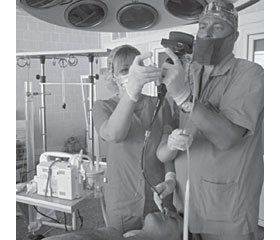
Наше лечебное учреждение — многопрофильная клиническая больница, где оказывается плановая и ургентная помощь населению г. Днепра в 27 профильных отделениях, 10 из которых — хирургические. С 2015 года в отделении анестезиологии с 12 койками интенсивной терапии в своей ежедневной практике мы начали использовать видеобронхоскоп Olympus (рис. 1).
Основные преимущества видеобронхоскопа: четкая визуализация голосовых связок с последующим введением трубки в трахею под контролем зрения (нет сомнений в правильности ее положения); отсутствие необходимости общей анестезии для интубации; возможность как оро-, так и назотрахеальной интубации; безопасность в отношении трахеальной или фарингеальной перфорации; полная автономность, что позволяет использовать прибор в любое время и в любом месте; большой монитор, облегчающий работу врача, плюс успешность интубации всегда с первой попытки.
С учетом многопрофильности нашей клиники использование данного современного дополнительного метода позволяет эффективно решать поставленные перед нами задачи при следующих ситуациях:
— анестезиологическое обеспечение хирургических операций пациентов в Центре патологии головы и шеи — пациентов с флегмонами дна полости рта, новообразованиями рото- и гортаноглотки, переломами нижней челюсти для проведения остеосинтеза. Сложность ведения этих пациентов, высокие риски анестезии и операции связаны с развитием глубокого и распространенного отека тканей дна полости рта, языка, глотки, гортани, вызывающего нарушения глотания, дыхания, невозможность открытия рта. Возникает типичная клиническая картина острых нарушений, при которых необходимо накладывание трахеостомы. Возможно самопроизвольное вскрытие гнойного очага в полость рта или дыхательных путей. Риск общего обез–боливания при этих патологических состояниях очень высок. Анестезиолог должен учитывать, что отек внутренних образований может быть значительно сильнее, чем определяемый при осмотре полости ротоглотки и наружных поверхностей подчелюстной области, других частей шеи, лица. Аналогичные ситуации могут быть у пациентов с ограничением открывания рта, аномалиями лицевого черепа, новообразованиями рото- и гортаноглотки (рис. 2);
/119-1.jpg )
— у пациентов отделений эндокринной хирургии в дополнение к особенностям, связанным с состоянием больного, существуют дополнительные условия для наличия трудной интубации. Так, при радикальных операциях на щитовидной железе высокий риск наличия осложнений, в том числе асфиксии, связан с анатомическими особенностями области оперативного вмешательства, например узловой зоб больших размеров со смещением трахеи;
— у пациентов отделений торакальной хирургии непосредственно в операционной анестезиолог уверенно проводит интубационную трубку непосредственно в неоперируемое легкое, контролирует ее положение, что позволяет изолировать легкое при однолегочной интубации и адекватно вентилировать все отделы;
— санационная бронхоскопия у пациентов в палатах интенсивной терапии для восстановления дренажной функции дыхательных путей в случаях гиперпродукции слизистого секрета, отсутствия кашлевого рефлекса, возможной аспирации желудочного содержимого. В нашей клинике это больные с острым нарушением мозгового кровообращения и бульбарной симптоматикой, с миастенией, сопутствующими выраженными гнойными патологическими изменениями в трахеобронхиальном дереве.
/120-1.jpg )
Наш опыт использования за 2016 год в отделении анестезиологии с 12 койками интенсивной терапии составляет выполнение 523 бронхоскопий, в основном диагностических — 314. В 117 случаях санационная бронхоскопия была проведена в операционной, в реанимационном отделении — 92 пациентам после лоб-, пульмон-, тиреоидэктомии, осложнившейся пролапсом трахеи и нижнедолевой пневмонией, а также пациенту с деструктивной пневмонией, больным миастенией. С прогнозируемыми трудными дыхательными путями назотрахеальная интубация трахеи была проведена у 73 пациентов, у 67 пациентов планово была необходима интубация через нос. Из осложнений у 1 больного после экстубации возникло носовое кровотечение, остановленное консервативно в течение 30 минут, что соответствует 0,7 %. Методикой работы владеют все анестезиологи отделения. Высокая профессиональная подготовка персонала и техническая оснащенность отделения позволяют проводить интенсивное наблюдение и лечение больных после наиболее сложных и уникальных хирургических операций, осуществлять своевременную квалифицированную реанимационную помощь. За полувековой период коллективом отделения разработаны и внедрены в клиническую практику основные принципы ведения больных после реконструктивных операций на трахее, бронхах, пищеводе, желудочно-кишечном тракте, печени, желчных путях, поджелудочной железе.
Выводы
Проблема поддержания проходимости верхних дыхательных путей в каждом конкретном клиническом случае представляет собой сложное взаимодействие особенностей пациента, клинических обстоятельств, навыков специалиста, оснащенности. Для обеспечения универсального подхода и единого понимания рекомендаций для поддержания проходимости верхних дыхательных путей в отделении анестезиологии и реанимации мы рекомендуем использовать видеобронхоскоп.
Конфликт интересов. Авторы заявляют об отсутствии какого-либо конфликта интересов при подготовке данной статьи.

/118-1.jpg )
/119-1.jpg )
/120-1.jpg )