Резюме
Актуальність. Під час ведення бойових дій у локальних конфліктах сьогодення частота поранень голови суттєво зросла і становить близько 24–27 %. Проникні поранення голови та шиї за частотою посідають друге місце після пошкодження кінцівок. Мета. Проведення аналізу результатів хірургічного лікування бойових вогнепальних черепно-мозкових поранень (ЧМП). Матеріали та методи. Дослідження засноване на аналізі результатів комплексного обстеження та лікування 132 постраждалих при вогнепальних ЧМП, яких лікували у КЗ «Дніпропетровська обласна клінічна лікарня ім. І.І. Мечникова» у 2014–2015 рр. Середній вік поранених становив 33,2 ± 8,8 року. У 93 (70,45 %) постраждалих діагностовані проникні вогнепальні ЧМП, у 39 (29,55 %) — непроникні. У 115 (87,12 %) спостереженнях ЧМП були спричинені уламками мінно-вибухових пристроїв, у 17 (12,88 %) — кулями, випущеними зі стрілецької зброї. Задовільний стан хворих під час госпіталізації відзначено у 2 (1,52 %) спостереженнях, середньої тяжкості — у 32 (24,24 %), тяжкий — у 63 (47,73 %), вкрай тяжкий — у 28 (21,21 %), термінальний — у 7 (5,3 %). Проведено аналіз летальності серед постраждалих, крім того, здійсненоно оцінку результатів лікування за шкалою наслідків Глазго через 1 та 6 міс. після поранення. Результати. Померли 16 постраждалих при бойових ЧМП. Післяопераційна летальність становила 12,1 %. Всі постраждалі з непроникними ЧМП (39 осіб) вижили. Померли 16 (17,2 %) із 93 поранених при проникних ЧМП. Померли 7 (41,2 %) із 17 постраждалих при кульових ЧМП і 5 (4,3 %) із 115 — при мінно-вибухових. Летальність при проникних рикошетних ЧМП становила 7,4 %, при сліпих — 14,8 %, наскрізних — 33,3 %, дотичних — 100 %. Всі постраждалі, госпіталізовані у ясній свідомості та стані помірного приглушення, живі. Летальність постраждалих при проникних ЧМП, госпіталізованих у стані глибокого приглушення, становила 7,1 %, у стані сопору (9–10 балів за шкалою коми Глазго, ШКГ) — 11,1 %, у комі I ступеня (6–8 балів за ШКГ) — 10,5 %, у комі II ступеня (4–5 балів за ШКГ) — 62,5 %, у комі III ступеня (3 бали за ШКГ) — 100 %. Первинні тяжкі ушкодження головного мозку спричинили смерть 14 (87,5 %) постраждалих; 2 (12,5 %) пацієнтів померли через гнійно-септичні ускладнення. Висновки. Кульові ЧМП виявилися більш тяжкими, ніж осколкові поранення. Смертельні кульові ЧМП відзначали майже у 10 разів частіше, ніж мінно-вибухові. Летальність також залежала від виду ЧМП: вона збільшувалася від рикошетних до наскрізних ушкоджень черепа і головного мозку. Основна причина смерті при ЧМП — тяжкі структурні ушкодження головного мозку.
Актуальность. Во время ведения боевых действий в локальных конфликтах настоящего времени частота ранений головы существенно возросла и составляет около 24–27 %. Проникающие ранения головы и шеи по частоте занимают второе место после ранений конечностей. Цель. Проведение анализа результатов хирургического лечения боевых огнестрельных черепно-мозговых ранений (ЧМР). Материалы и методы. Исследование основано на анализе результатов комплексного обследования 132 пострадавших с огнестрельными ЧМР, которых лечили в КУ «Днепропетровская областная клиническая больница им. И.И. Мечникова» в 2014–2015 гг. Средний возраст пострадавших составил 33,2 ± 8,8 года. У 93 (70,45 %) пострадавших диагностированы проникающие огнестрельные ЧМР, у 39 (29,55 %) — непроникающие. В 115 (87,12 %) наблюдениях ЧМР были нанесены осколками минно-взрывных устройств, в 17 (12,88 %) — пулями, выпущенными из стрелкового оружия. Удовлетворительное состояние раненных во время госпитализации отмечено в 2 (1,52 %) наблюдениях, средней тяжести — у 32 (24,24 %), тяжелое — у 63 (47,73 %), крайне тяжелое — у 28 (21,21 %), терминальное — у 7 (5,3 %). Результаты. При боевых огнестрельных ЧМР умерли 16 пострадавших. Послеоперационная летальность составила 12,1 %. Все пострадавшие с непроникающими ЧМР (39 наблюдений) выжили. Умерли 16 (17,2 %) из 93 раненных с проникающими ЧМР. Умерли 7 (41,2 %) из 17 пострадавших с пулевыми ЧМР и 5 (4,3 %) из 115 с минно-взрывными. Летальность при проникающих рикошетирующих ЧМР составила 7,4 %, при слепых — 14,8 %, сквозных — 33,3 %, касательных — 100 %. Все пострадавшие, госпитализированные в ясном сознании и умеренном оглушении, выжили. Летальность пострадавших при проникающих ЧМР, госпитализированных в состоянии глибокого оглушения, составила 7,1 %, в состоянии сопора (9–10 баллов по шкале комы Глазго, ШКГ) — 11,1 %, в коме I степени (6–8 баллов по ШКГ) — 10,5 %, в коме II степени (4–5 баллов по ШКГ) — 62,5 %, в коме III степени (3 балла по ШКГ) — 100 %. Первичные тяжелые повреждения головного мозга стали причиной смерти 14 (87,5 %) умерших; 2 (12,5 %) пострадавших умерли из-за гнойно-септических осложнений. Выводы. Пулевые ЧМР оказались более тяжелыми, чем осколочные ранения. Смертельные пулевые ЧМР отмечали почти в 10 раз чаще, чем минно-взрывные ранения. Летальность также зависела от вида ЧМР: увеличивалась от рикошетирующих к сквозным ранениям черепа и головного мозга. Основная причина смерти при ЧМР — тяжелые структурные повреждения головного мозга.
Background. In combat operations during local conflicts, the incidence of head injuries has increased significantly and makes about 24–27 %. Penetrating head and neck injuries come second in terms of incidence after limb damage. Purpose: to analyze the outcomes of surgical treatment for combat craniocerebral gunshot injuries. Materials and methods. The study is based on comprehensive examination and treatment of 132 patients with craniocerebral gunshot injuries (CGIs) in I.I. Mechnikov Dnipropetrovsk Regional Clinical Hospital in 2014–2015. The average age of patients was 33.2 ± 8.8 years. 93 (70.45 %) patients were diagnosed with penetrating craniocerebral gunshot injury, 39 (29.55 %) had non-penetrating CGIs. In 115 (87.12 %) CGI patients, the injury was caused by fragments of mine explosive devices; in 17 (12.88 %) patients — by firearm bullets. Two (1.52 %) patients were in satisfactory condition at admission, 32 (24.24 %) had moderate injury, 63 (47.73 %) — severe injury, 28 (21.21 %) — extremely severe injury, and 7 (5.3 %) patients were in terminal condition. Patients’ mortality analysis was performed and treatment outcomes were assessed using Glasgow Coma Scale (GCS) 1 and 6 months after the injury. Results. Based on the results of the study, 16 patients with combat CGI died. Postoperative mortality was 12.1 %. All persons with non-penetrating CGI (n = 39) survived. 16 (17.2 %) of 93 patients with penetrating CGI died. Seven (41.2 %) out of 17 patients with bullet injury and 5 (4.3 %) out of 115 patients with mine-blast injury died. Mortality in penetrating ricochet CGIs was 7.4 %; with non-perforating CGIs — 14.8 %; perforating CGIs — 33.3 %; tangential CGIs — 100 %. All patients who were hospitalized fully conscious or with a moderate clouding of consciousness survived. Mortality of patients with penetrating CGI who were hospitalized with a severe clouding of consciousness was 7.1 %; semicoma (GCS 9–10) — 11.1 %; grade I coma (GCS 6–8) — 10.5 %; grade II coma (GCS 4–5) — 62.5 %; grade III coma (GCS 3) — 100 %. Primary severe brain injuries caused death of 14 (87.5 %) patients; 2 (12.5 %) patients died because of septic complications. In a study conducted 1 month after the combat craniocerebral injury, there was not a single patient in the vegetative state. A favorable result of treatment 1 month after the injury was noted in 38 (97.4 %) patients with non-penetrating craniocerebral wounds, adverse — in 1 (2.6 %). Favorable treatment outcomes were noted in 64 (68.8 %) of wounded persons with penetrating craniocerebral wounds, adverse — in 29 (31.2 %). According to the results of the study, it was found that the higher the kinetic energy of the shell, the more severe the damage to the brain. Gunshot craniocerebral wounds had a higher degree of severity of injury, the mortality rate at them was quite high. The best treatment outcomes were obtained with non-penetrating craniocerebral wounds, in which, according to the results of the study, there were no lethal outcomes. On the contrary, in penetrating craniocerebral wounds, mortality was 17.2 %. Conclusions. Bullet CGIs appeared heavier than missile injuries. Bullet CGIs caused death almost 10 times more often than mine-blast injuries. Mortality also depended on the type of CGI, being higher in case of ricochet or perforating skull or brain injuries. Critical brain structure damage was the main cause of death of CGI patients. Evacuation to the nearest hospital, where a neurosurgeon is available, in order to avoid diagnostic delays and to initiate cerebral resuscitation increase the chances of complete recovery of the victim. Best results of treatment in wounds of the skull and brain are achieved when the early surgical treatment for skull and brain injuries is performed by a neurosurgeon at the stage of specialized medical care in neurosurgical department of the hospital.
Вступ
У більшості військових конфліктів кінця XX ст. — –початку XXІ ст. проникні поранення голови та шиї за частотою посідали друге місце після пошкодження кінцівок і їх кількість постійно збільшувалася. Так, під час війни у В’єтнамі первинно проникні поранення голови та шиї відзначені у 14 % поранених, під час конфлікту в Чечні — у 24 %, упродовж військової операції в Афганістані та Іраку — у 27 % [1–3]. Проникні поранення грудної клітки та живота за частотою виникнення посідають, відповідно, третє та четверте місця.
Останнім часом як при великих військових операціях, так і в умовах гібридної війни існує тенденція до зростання загальної кількості та збільшення частки мінно-вибухових поранень і зменшення кількості та частки кульових [4].
Доступні літературні джерела, присвячені вогнепальним черепно-мозковим пораненням (ЧМП) серед військовослужбовців, чітко демонструють, що носіння бойового шолому захищає головний мозок (ГМ), знижуючи тяжкість травми та рівень смертності. Смертельні черепно-мозкові травми (ЧМТ) перш за все спричинені кулями, які можуть пробити шоломи, або фрагментами боєприпасів, які проникають через зону обличчя [5–7].
У систематичному огляді ЧМТ, отриманих під час військових дій, було проаналізовано 40 літературних джерел із проблем вогнепальних ЧМП [8]. Проте автори наголошують на складності отримання вірогідних даних про частоту, характер вогнепальних поранень та результати лікування.
Це пов’язано з такими основними факторами: невизначеність понять «голова», «травми», «втрати», їх різне тлумачення різними авторами. Крім того автори систематичного огляду наголошують на відсутності повноцінної інформації про причину поранення (осколкове чи кульове), характер поранення (проникне та непроникне). Інформацію подано в різних форматах, наприклад, фактична кількість і відсотки; загальна кількість часто не зазначається [9, 10].
У зв’язку з цим метою проведеного дослідження був аналіз результатів хірургічного лікування бойових вогнепальних ЧМП.
Матеріали та методи
Дослідження засноване на аналізі результатів комплексного обстеження та лікування 132 постраждалих при вогнепальних ЧМП, яких лікували у КЗ «Дніпропетровська обласна клінічна лікарня ім. І.І. Мечникова» у 2014–2015 рр.
У дослідження включали постраждалих при ЧМП внаслідок дії снарядів, що ранили, під час пострілу з вогнепальної зброї або детонації мінно-вибухових пристроїв, що спричинили тяжкі ушкодження черепа і ГМ. Не включали постраждалих при ізольованих пораненнях м’яких тканини голови та обличчя за відсутності переломів кісток черепа та/або вогнищевих змін ГМ за даними комп’ютерної томографії; при закритих мінно-вибухових ушкодженнях внаслідок дії вибухової хвилі та/або удару об сторонні предмети (струс, забій ГМ, акубаротравма); при закритих і відкритих ЧМТ.
У 2014–2015 рр. госпіталізовані й обстежені 132 постраждалі із вогнепальними ЧМП віком від 18 до 56 років, у середньому 33,2 ± 8,8 року. У 93 (70,45 %) постраждалих діагностовані проникні вогнепальні ЧМП, у 39 (29,55 %) — непроникні.
У 115 (87,12 %) спостереженнях, проведених нами, ЧМП були спричинені уламками мінно-вибухових пристроїв, у 17 (12,88 %) — кулями, випущеними зі стрілецької зброї.
Рикошетні ЧМП діагностовані у 52 (39,39 %) постраждалих, сліпі — у 66 (50 %), наскрізні — у 9 (6,82 %), дотичні — у 5 (3,79 %). За проникного сліпого та наскрізного ЧМП простий рановий канал виявлений у 18 постраждалих, сегментарний — у 17, радіальний — у 7, діаметральний — у 17, діагональний — у 4.
Ушкодження лобової ділянки відзначене у 36 (27,27 %) спостереженнях, тім’яної — у 30 (22,73 %), скроневої — у 27 (20,45 %), потиличної — у 15 (11,36 %), лобового синуса — в 11 (8,33 %), очної ямки — у 6 (4,55 %), сосцеподібного відростка — у 4 (3,03 %), нижньої щелепи — у 2 (1,52 %), задньої черепної ямки — в 1 (0,76 %). Ділянка обличчя та фронтальні відділи черепа (лобова ділянка, лобовий синус, очні ямки) ушкоджені снарядами, що ранили, у 53 (40,15 %) спостереженнях. Ушкодження правої половини голови відзначене у 64 (48,5 %) постраждалих, лівої — у 68 (51,5 %).
Задовільний стан хворих під час госпіталізації відзначено у 2 (1,52 %) спостереженнях, середньої тяжкості — у 32 (24,24 %), тяжкий — у 63 (47,73 %), вкрай тяжкий — у 28 (21,21 %), термінальний — у 7 (5,3 %).
Розподіл спостережень за рівнем свідомості постраждалих під час госпіталізації до стаціонару: ясна свідомість — у 48 (36,36 %), помірне приглушення — у 23 (17,42 %), глибоке приглушення — у 15 (11,36 %), сопор — в 11 (8,33 %), кома І ступеня — у 20 (15,15 %), кома ІІ ступеня — у 8 (6,06 %), кома ІІІ ступеня — у 7 (5,3 %).
Ізольовані вогнепальні ЧМП діагностовані у 59 (44,7 %) постраждалих, поєднані — у 68 (51,52 %), комбіновані — у 5 (3,79 %). Зазвичай комбіновані ураження виникали внаслідок вибуху міни поблизу постраждалого.
Позачерепні ушкодження діагностовані у 73 (55,3 %) постраждалих при вогнепальних ЧМП: м’яких тканин — у 42 (31,82 %), обличчя та лицевого скелета — у 35 (26,52 %), кісток скелета — у 31 (23,48 %), очей та очної ямки — у 20 (15,15 %), грудної клітки — у 12 (9,09 %), черевної порожнини — у 8 (6,06 %), органа слуху — у 3 (2,27 %), великих судин — у 3 (2,27 %).
Ушкодження однієї анатомо-фізіологічної ділянки діагностоване у 28 (21,21 %) постраждалих при вогнепальних ЧМП, двох і більше ділянок — у 45 (34,09 %). Найчастіше виникало поєднане ушкодження м’яких тканин тулуба і кінцівок, кісток скелета, обличчя, очей; рідше — грудної клітки, черевної порожнини, органів слуху і великих судин.
Обсяг хірургічних втручань залежав від характеру ЧМП (проникні чи непроникні).
При непроникних ЧМП (за збереження цілісності твердої оболонки ГМ, ТОГМ) за відсутності внутрішньочерепних гематом, які потребували видалення, обмежувалися втручанням на м’яких покривах і кістках черепа. В усіх спостереженнях розріз вели поза вхідним рановим отвором. Локалізація та розмір розрізів відповідали локалізації та характеру ураження. По можливості видаляли сторонні предмети, кісткові уламки. За множинних ЧМП, спричинених дрібними металевими уламками, видаляли лише ті з них, які були у полі зору. Поряд із вхідним отвором накладали фрезовий отвір, з якого за допомогою кусачок здійснювали резекцію кісткових уламків і країв кістки. Оглядали ТОГМ, ревізували епідуральний простір. По досягненні гемостазу рану зашивали шовним матеріалом, що розсмоктується. За наявності внутрішньочерепної гематоми здійснювали кістково-пластичну трепанацію (КПТ), гематому видаляли. У більшості спостережень локалізація дірчастого перелому відповідала проекції гематоми. У такій ситуації здійснювали КПТ, видаляючи ділянку кістки з дірчастим переломом, вхідний отвір опинявся в центрі кісткового клаптя. Піднімали кістковий клапоть, обробляли краї дірчастого перелому, видаляли кісткові фрагменти. Розрізали оболонки, видаляли гематому, здійснювали гемостаз, зашивали ТОГМ, кістковий клапоть встановлювали на місце. У деяких спостереженнях дефект у центрі кісткового клаптя закривали титановою сітчастою пластиною.
Найбільш складною первинна хірургічна обробка була при проникних вогнепальних ЧМП, що потребувало застосування всього арсеналу нейрохірургічного обладнання, використання методологічних підходів, відпрацьованих при наданні медичної допомоги постраждалим у мирний час.
На підставі аналізу даних літератури та власного досвіду лікування ЧМП ми виділили 12 основних етапів операції з приводу проникних ЧМП:
1. Обробка вхідного та вихідного ранових –от–ворів.
2. Встановлення датчика вимірювання внутрішньочерепного тиску (за наявності показань).
3. Трепанація черепа (резекційна, КПТ, декомпресивна краніектомія (ДК) — за наявності показань).
4. Видалення кісткових уламків.
5. Видалення снаряда, що ранив, і його уламків.
6. Видалення мозкового детриту, вогнищ забою і розтрощення ГМ.
7. Видалення внутрішньочерепних гематом (епідуральна гематома, субдуральна гематома (СДГ), внутрішньомозкова гематома (ВМГ), внутрішньо–шлуночковий крововилив).
8. Припинення кровотечі (з кістки, ТОГМ, синусів, рани).
9. Пластика дефекту основи черепа (кісток і ТОГМ).
10. Встановлення припливно-відпливної дренувальної системи.
11. Пластика дефекту ТОГМ.
12. Краніофаціальна реконструкція. Пластичне закриття рани.
Було проведено аналіз двох основних груп показників, що характеризують результати хірургічного лікування вогнепальних ЧМП. У гострому періоді вивчена летальність постраждалих, а в проміжному — результати лікування оцінені за шкалою наслідків Глазго (ШНГ).
Результати лікування оцінювали за ШНГ [11–13] через 1 та 6 місяців після ЧМП: І — смерть постраждалого, II — вегетативний стан, III — глибока інвалідизація, IV — помірна інвалідизація, V — добре відновлення. Крім того, використовували дихотомічний розподіл результатів лікування: сприятливим результатом вважали добре відновлення та помірну інвалідизацію, несприятливим — глибоку інвалідизацію, вегетативний стан, смерть пацієнта.
Результати
Померли 16 постраждалих при ЧМП, яких лікували у КЗ «Дніпропетровська обласна клінічна лікарня ім. І.І. Мечникова». Отже, післяопераційна летальність при бойових вогнепальних ЧМП становила 12,1 %. Всі постраждалі при непроникних ЧМП (39 осіб) живі; померли 16 (17,2 %) з 93 поранених при проникних ЧМП.
Померли 7 (41,2 %) з 17 постраждалих при кульових ЧМП і 5 (4,3 %) з 115 — при мінно-вибухових.
Летальність при проникних рикошетних ЧМП становила 7,4 %, при сліпих — 14,8 %, наскрізних — 33,3 %, дотичних — 100 %.
Ми порівняли летальність постраждалих при проникних ЧМП, оперованих один раз (n = 63) і повторно (n = 30), при цьому окремо не виділяли повторні втручання після операцій на етапах кваліфікованої медичної допомоги (КМД) і спеціалізованої медичної допомоги (СМД). Померли 10 (15,9 %) пацієнтів, оперованих один раз, і 6 (20 %) — оперованих повторно.
Також ми порівнювали показники летальності у двох групах постраждалих: 1-ша група — 16 поранених, яких оперували на етапі КМД і в КЗ «Дніпропетровська обласна клінічна лікарня ім. І.І. Мечникова» лікували консервативно (летальність становила 50 %); 2-га група — 77 поранених, первинно або повторно оперованих у КЗ «Дніпропетровська обласна клінічна лікарня ім. І.І. Мечникова» (летальність 10,4 %).
Крім того, при проникних ЧМП порівнювали летальність пацієнтів (з урахуванням тяжкості їх стану), первинно оперованих на етапі КМД і СМД, яка становила відповідно 13 (33,3 %) і 3 (5,6 %) спостереження.
Стан свідомості оцінений від 11 до 15 балів за ШКГ у 38,5 % постраждалих, первинно оперованих на етапі КМД, у 64,8 % — на етапі СМД, у стані сопору перебували відповідно 61,5 і 35,2 % пацієнтів, у комі — 56,4 і 22,2 %.
Чотирнадцять (87,5 %) з 16 пацієнтів, які померли, були госпіталізовані до КЗ «Дніпропетровська обласна клінічна лікарня ім. І.І. Мечникова» у стані коми, зокрема, І ступеня — 2, II ступеня — 5, III ступеня — 7, 1 — у стані сопору (9 балів за ШКГ), 1 — у стані глибокого приглушення (11 балів за ШКГ).
Всі постраждалі, які були госпіталізовані у ясній свідомості та стані помірного приглушення, залишилися живі. Летальність постраждалих при проникних ЧМП, госпіталізованих у стані глибокого приглушення, становила 7,1 %, у стані сопору — 11,1 %, у комі I ступеня — 10,5 %, у комі II ступеня — 62,5 %, у комі III ступеня — 100 %. Отже, рівень свідомості, зумовлений тяжкістю первинного ушкодження ГМ і ВЧГ, чітко корелює з показниками летальності.
Первинні тяжкі ушкодження ГМ спричинили смерть 14 (87,5 %) постраждалих; 2 (12,5 %) пацієнти померли через гнійно-септичні ускладнення.
Смерть 3 постраждалих при проникних дотичних ЧМП спричинена прогресуючим набряком ГМ, латеральною та аксіальною його дислокацією, вклиненням мигдаликів мозочка у великий потиличний отвір.
Померли 2 постраждалі при рикошетних проникних ЧМП: 1 — внаслідок стискання ГМ гігантською гострою СДГ, грубої його дислокації, вторинного крововиливу у стовбур ГМ, 1 — через прогресуючий набряк ГМ, спричинений тяжким ушкодженням обох лобових часток, потраплянням кісткових фрагментів трансвентрикулярно.
Померли 8 постраждалих при сліпих проникних ЧМП: 7 — внаслідок тяжкого ушкодження ГМ, його дифузного набряку та вторинної ішемії, 1 — блискавичної форми вторинного гнійного менінгоенцефаліту. П’ять постраждалих госпіталізовані до КЗ «Дніпропетровська обласна клінічна лікарня ім. І.І. Мечникова» у термінальному стані (3 бали за ШКГ), 3 — у вкрай тяжкому (відповідно 4, 5 і 6 балів за ШКГ). У клінічній лікарні КЗ «Дніпропетровська обласна клінічна лікарня ім. І.І. Мечникова» повторно прооперовано 2 пацієнтів, які в подальшому померли; 6 хворих, які померли, не оперували повторно з огляду на тяжкість їх стану.
Померли 3 постраждалі при проникних наскрізних ЧМП: 2 — внаслідок тяжкого первинного ушкодження ГМ через поранення снарядом з великою кінетичною енергією, 1 — ушкодження кількох часток ГМ. Навколо ранового каналу відзначали вогнища забою-розтрощення ГМ, ВМГ, які поширювались в діенцефальну ділянку, медіобазальні відділи півкуль великого мозку. Один поранений за складного перелому передньої черепної ямки помер внаслідок гнійно-септичних ускладнень (менінгоенцефаліт, субдуральна емпієма). Рецидивуючий перебіг менінгоенцефаліту, ймовірно, спричинений прихованою базальною ліквореєю. Тяжкість стану постраждалого (кома II ступеня, ШВЛ) не дозволили провести додаткове обстеження з метою визначення місця базальної ліквореї. Незважаючи на дренування субдуральної емпієми, пацієнт помер.
Протягом 7 діб після ЧМП померли 11 (68,8 %) постраждалих (3 з них — у перші 3 доби), у строки від 8 до 14 діб — 5 (31,3 %).
Оцінка результатів лікування постраж–далих із вогнепальними ЧМП за ШНГ
У проведеному дослідженні через 1 міс. після ЧМП не було жодного пацієнта у вегетативному стані. Сприятливий результат лікування через 1 міс. після поранення відзначений у 38 (97,4 %) постраждалих при непроникних ЧМП, несприятливий — в 1 (2,6 %). Сприятливий результат лікування відзначений у 64 (68,8 %) постраждалих при проникних ЧМП, несприятливий — у 29 (31,2 %) (рис. 1).
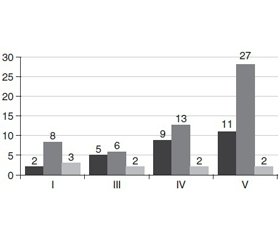
При рикошетних проникних ЧМП сприятливий результат лікування відзначений у 20 (74,1 %) постраждалих, несприятливий — у 7 (25,9 %); при сліпих — відповідно у 40 (74,1 %) і 14 (25,9 %); при наскрізних — у 4 (44,4 %) і 5 (55,6 %) (рис. 2).
Отже, добре відновлення відзначали у 40,7 % постраждалих при рикошетних, у 50 % — при сліпих проникних ЧМП. Найгірші результати лікування були при наскрізних ЧМП; добре відновлення через 1 міс. після травми спостерігали лише у 2 (22,2 %) постраждалих.
Результати лікування постраждалих повторно оцінювали через 6 міс. Дані збирали шляхом контрольних оглядів, телефонного опитування та листування. Сприятливий результат через 1 міс. після ЧМП відзначений у 102 (77,3 %) постраждалих, несприятливий — у 30 (22,7 %). Через 6 міс. після ЧМП сприятливий результат відзначений у 107 (81,1 %) постраждалих, несприятливий — у 25 (18,9 %) (рис. 3). Отримані дані свідчать про необхідність продовження реабілітаційного лікування поранених. Крім того, ми плануємо оцінити результати лікування постраждалих через 1 і 3 роки після ЧМП з використанням розширеної ШНГ (з урахуванням оцінки якості реабілітаційного лікування).
Обговорення
Слід зазначити, що до досліджуваної групи хворих були залучені всі постраждалі з ЧМП, які були госпіталізовані в обласну клінічну лікарню живими. У дослідження були включені навіть постраждалі в комі III ступеня (ШКГ = 3 бали), яких повторно не оперували. Це було зроблено для того, щоб отримати реальні показники летальності на етапі СМД.
За результатами проведеного дослідження було встановлено, що чим більшою була кінетична енергія снаряду, що ранив, тим більш тяжкими були ушкодження ГМ. Кульові ЧМП виявилися більш тяжкими, летальність при них була досить високою. За нашими даними, смертельні кульові ЧМП відзначали майже у 10 разів частіше, ніж мінно-вибухові. Найкращі результати лікування були отримані при непроникних ЧМП. У проведеному дослідженні при непроникних пораненнях зафіксована нульова летальність, у той же час при проникних пораненнях летальність становила 17,2 %.
Летальність залежала від виду ЧМП: збільшувалася від рикошетних до наскрізних ушкоджень черепа і ГМ. При рикошетних ЧМП кінетичної енергії снаряду, що ранив, не вистачало, щоб пробити кістки черепа, після удару об кістку його траєкторія змінювалася. При дотичних проникних ЧМП на відміну від рикошетних кінетичної енергії снаряду, що ранив, достатньо, щоб спричинити тяжкі ушкодження (шматування) м’яких тканин, кістки, ТОГМ і ГМ. Снаряд, що ранив, віддавши частину кінетичної енергії кісткам черепа і речовині ГМ, зберігав достатню швидкість, траєкторія його не змінювалася: такі ЧМП можна порівняти з наскрізними. Єдиною відмінністю є те, що снаряд потрапляв до порожнини черепа по дотичній, а не під прямим кутом.
При проникних ЧМП летальність пацієнтів, первинно оперованих на етапі КМД, виявилася майже в 6 разів вищою, ніж серед первинно оперованих на етапі СМД (відповідно 33,3 і 5,6 %). Це в основному пов’язано з двома основними факторами: тяжкістю стану хворих і наявністю умов для надання повноцінної медичної допомоги (комп’ютерна томографія, відповідне нейрохірургічне та анестезіологічне забезпечення). Так, стан свідомості оцінений від 11 до 15 балів за ШКГ у 38,5 % постраждалих, первинно оперованих на етапі КМД, у 64,8 % — на етапі СМД, у стані сопору перебували відповідно 61,5 і 35,2 % пацієнтів, у комі — 56,4 і 22,2 %.
Загальна летальність при бойових ЧМТ під час локальних війн і збройних конфліктів останніх десятиліть значно зменшилася порівняно з такою за часів Великої Вітчизняної війни, що сягала 53,2 %. Під час війни в Афганістані летальність при проникних ЧМП становила 38 %, на Північному Кавказі — 16,4 % (1994–1996) і 12,4 % (1999–2002) [14, 15].
Під час війни в Афганістані вогнепальні ЧМП становили від 3,3 до 4,7 % у структурі всіх поранень, летальність при цьому дорівнювала 32,4 % [16]. Інфекційні ускладнення виникли у 18,6 % спостережень, їх частота значно зменшилася наприкінці вій–ни: від 35,6 % у 1980 р. до 5,3 % у 1988 р.
Причинами несприятливих наслідків лікування бойових ЧМП під час локальних війн і збройних конфліктів останніх десятиліть є, з одного боку, швидка госпіталізація поранених із травмами, несумісними з життям, з іншого — тривалі строки госпіталізації на етап СМД решти поранених через відсутність відповідного транспортного забезпечення та багатоетапність надання медичної допомоги, розширення показань до первинної хірургічної обробки ран голови на етапі КМД.
Останні дослідження показали, що виживання поранених при бойових ЧМП перевищило сподівання, засновані на даних цивільної медичної літератури [1]. Це, ймовірно, пов’язане зі швидким відновленням дихання, припиненням кровотечі, швидкою евакуацією поранених для надання ней–рохірургічної допомоги в зоні бойових дій. На сьогодні, за даними армії США, виживають 35 % поранених за стану свідомості 3–5 балів за ШКГ, 90 % — при 6–8 балів за ШКГ при застосуванні агресивних методів лікування (декомпресія, інтенсивна терапія); результат лікування 55 % учасників військової операції в Іраку, стан свідомості яких після вогнепального ЧМП становив 3–5 балів за ШКГ, у яких застосовували агресивні методи лікування, через 1 рік оцінений за ШНГ як сприятливий [7, 17].
Перспективною щодо поліпшення результатів лікування поранених у голову є реалізація концепції ранньої СМД, яка передбачає надання повноцінної дошпітальної допомоги, якнайшвидшу евакуацію до мобільного військового шпиталю, в якому повною мірою можуть бути використані досягнення хірургії ушкоджень мирного часу, сучасні високоефективні технології та обладнання, працюють підготовлені спеціалісти — нейрохірурги та реаніматологи. Співпраця фахівців різних хірургічних спеціальностей дозволяє ефективно надавати допомогу пораненим при поєднаних і множинних ушкодженнях голови.
Висновки
Кульові ЧМП виявилися більш тяжкими, ніж осколкові поранення. Летальність також залежала від виду ЧМП: збільшувалася від рикошетних до наскрізних ушкоджень черепа і ГМ. Основна причина смерті при ЧМП — тяжкі структурні ушкодження ГМ.
Евакуація до найближчого нейрохірурга, уникнення діагностичних затримок та ініціація церебральної реанімації підвищують шанси на цілковите одужання поранених. Оптимальні результати лікування поранених у череп і ГМ досягаються тоді, коли рання хірургічна обробка ран черепа і ГМ здійснюється нейрохірургом на етапі СМД в умовах нейрохірургічного стаціонару багатопрофільної лікарні.
Конфлікт інтересів. Автор заявляє про відсутність конфлікту інтересів при підготовці даної статті.

/83-1.jpg)
/84-1.jpg)