Газета «Новости медицины и фармации» №4 (648), 2018
Вернуться к номеру
Стан здоров’я дитячого населення — майбутнє країни (частина 1)
Авторы: Антипкін Ю.Г., Волосовець О.П., Майданник В.Г., Березенко В.С., Моісеєнко Р.О., Виговська О.В., Кривопустов С.П., Заболотько В.М., Аряєв М.Л., Абатуров О.Є., Крючко Т.О., Бекетова Г.В., Охотнікова О.М., Крамарьов С.О., Петренко В.І., Левицький А.Ф., Марушко Ю.В., Марушко Т.В., П’ятницький Ю.С., Шадрін О.Г., Муквіч О.М., Микичак І.В., Косовська Т.П., Лисак В.П., Сороколат Ю.В., Терещенко А.В., Банадига Н.В., Беш Л.В., Больбот Ю.К., Боярська Л.М., Волосянко А.Б., Гончарь М.О., Дудник В.М., Зубаренко О.В., Клименко Т.М., Колоскова О.К., Леженко Г.О., Овчаренко Л.С., Сенаторова А.С., Сміян О.І., Сорокман Т.В., Стоєва Т.В., Чернишова О.Є., Цодікова О.А., Бондаренко Т.В., Голяк М.В., Добровольська Л.О., Знак О.Р., Єфремова Н.М., Карчевич Т.Є., Лук’яненко О.В., Луньова А.В., Марченко Н.М., Михно С.Л., Писаренко С.Г., Покатілова Т.М., Рубанова Є.І., Сташко О.В., Шмалько Н.О., Щербинська К.М., Мозирська О.В.
ДУ «Інститут педіатрії, акушерства і гінекології НАМН України», м. Київ, Україна
Національний медичний університет ім. О.О. Богомольця, м. Київ, Україна
Національна медична академія післядипломної освіти імені П.Л. Шупика, м. Київ, Україна
Центр медичної статистики МОЗ України, м. Київ, Україна
Разделы: Справочник специалиста
Версия для печати
Вступ
Серед «Глобальних цілей сталого розвитку до 2030 року», визначених Організацією Об’єднаних Націй, одними з головних є добре здоров’я та благополуччя. Саме на цьому наголошував президент Європейського конгресу дитячих лікарів професор M. Burlea на Europaediatrics 2017 (м. Бухарест, Румунія, 2017), говорячи про необхідність розвитку взаєморозуміння у сфері збереження здоров’я дітей в країнах Європи з метою поліпшення якості надання медичної допомоги дитячому населенню континенту. Зовсім не випадково Europaediatrics 2017 проходив під девізом «Педіатрія будує мости по всій Європі».
Стратегічно важливим та пріоритетним завданням держави в галузі охорони здоров’я є збереження життя та здоров’я дітей, що вимагає відповідної зміни ставлення соціуму та влади до медицини дитинства і медичного персоналу, який обслуговує дітей. Основними критеріями досягнення цього є збереження репродуктивного здоров’я, здоров’я новонароджених, достатній рівень імунізації, запобігання материнській та малюковій смертності та покращання стану здоров’я дитячого населення країни як одного з найважливіших медико-соціальних показників розвитку країни [1–5, 13].
Сучасними тенденціями розвитку європейської педіатрії є стандартизація медичної допомоги дітям на засадах доказової та персоніфікованої медицини, заходи щодо запобігання інфекційним та неінфекційним хворобам, стримування антибіотикорезистентності, впровадження інновацій у педіатричну практику.
Приблизно 11 млн дітей помирають щороку, не доживши до свого п’ятого дня народження, ще десятки мільйонів залишаються фізично або розумово відсталими, не маючи можливості для дорослішання, життя і розвитку внаслідок бідності, неосвіченості, дискримінації та насильства. Більшості летальних наслідків можливо було запобігти [6].
На сьогодні не викликає сумніву постулат щодо основ формування здоров’я людини, починаючи з моменту її зачаття, народження та дитинства. Вкрай важливим є саме здоровий старт у життя кожної дитини, що зумовлений насамперед станом здоров’я батьків, передусім матері, особливостями перебігу вагітності та пологів, соціальним станом дитини, рівнем медичного обслуговування тощо. Більшість захворювань дорослих мають коріння в дитячому віці, що обумовлює якість та тривалість усього життя [5, 7]. Втрачена якість здоров’я та життя дитини, безумовно, впливає на тривалість та повноцінність подальшого її життя, інтелект, креативність, фізичний розвиток та працездатність, що в сукупності має неабияке значення для гармонічного розвитку усього соціуму, зокрема обороно–здатності країни, що є вкрай важливим у нинішніх умовах збройного конфлікту на Донбасі.
За даними ЮНІСЕФ, чисельність дітей, які потребують невідкладної гуманітарної допомоги через конфлікт на Донбасі, зросла майже в 2 рази — до 1 мільйона осіб, що удвічі більше, ніж минулого року, як сказано в прес-релізі. У Дитячому фонді ООН зауважили, що зростання кількості дітей (йдеться про ще 420 тисяч дівчат і хлопців), які потребують допомоги, пов’язане з триваючими бойовими діями та постійним погіршенням умов проживання в зоні АТО, звідки до інших регіонів України вимушено переїхали близько 1,7 мільйона осіб. Багато сімей втратили джерела доходу і доступ до соціальної допомоги та охорони здоров’я, а вартість життя різко зросла [8].
Спрямування української педіатрії (і це схвалене усіма науковцями, організаторами охорони здоров’я та провідними експертами в регіонах у галузі «педіатрія», які готували зазначений матеріал), відповідає глобальній стратегії охорони здоров’я дітей у Європі, розробленій ВООЗ (Anthony Costello, 2017), що спрямована на системну боротьбу щодо зменшення малюкової смертності, соціально значущих хвороб, інфекційних хвороб, екологічної патології та ожиріння в дітей і підкреслює необхідність пропаганди дитячими та родинними лікарями здорового способу життя, широке впровадження імунопрофілактики та раціонального харчування.
Мета дослідження
Вивчення тенденцій у стані здоров’я дитячого населення країни за останні два десятиріччя, обґрунтування необхідності відновлення кадрового та матеріально-технічного потенціалу педіатричної служби, розробка сучасних лікувально-діагностичних технологій, збереження імунопрофілактики та профілактики інвалідності при поширених дитячих хворобах, що є важливою складовою національної системи охорони здоров’я та безпеки країни загалом.
Матеріали та методи
Проводився аналіз захворюваності та поширеності хвороб у дітей, малюкової смертності, інвалідності дітей країни протягом останніх 22 років у віковому аспекті, розрізі окремих патологічних станів та територіальних особливостей. Застосовувались методи статистичного оцінювання, епідеміологічного аналізу даних Центру медичної статистики МОЗ України.
Результати та обговорення
Дослідження захворюваності та поширеності хвороб серед дитячого населення України, рівнів малюкової смертності протягом останніх десятиліть свідчить про те, що вони залишаються значно вищими від середньоєвропейських рівнів. Зокрема, показник малюкової смертності в Україні становив у 2016 році 7,4 на 1000 народжених живими проти 1–5 ‰ у країнах Європейського Союзу, проте це удвічі нижче, ніж у 1994 році (рис. 1).
Найнижчі показники смертності немовлят були зафіксовані у 2016 році у Київській (5,1 ‰), Тернопільській (5,2 ‰) областях, м. Києві (5,5 ‰), Полтавській (5,8 ‰), Вінницькій (6,5 ‰), Сумській (6,5 ‰), Запорізькій (6,6 ‰), Хмельницькій (6,6 ‰), Івано-Франківській (6,7 ‰) та Волинській (6,9 ‰) областях, а високі — у Закарпатській, Кіровоградській, Херсонській, Луганській та Чернігівській областях. Також значно вищою, ніж у країнах Європи, залишається неонатальна смертність. В Україні у 2015 році було 2378 випадків смерті немовлят у перші 28 днів життя, тоді як у Польщі — 1122, Румунії — 1047, а в Німеччині — 1449 випадків при значно більшій кількості пологів у цих країнах [9].
Проте необхідно відмітити, що в Україні показник неонатальної смертності став знижуватися з кожним роком і у 2016 році він становив 4,6 на 1000 народжених проти 6,1 на 1000 народжених у 2000 році завдяки запровадженню останніми роками сучасних перинатальних технологій та підвищенню рівня кваліфікації наших лікарів.
Тривожна тенденція останніх двох десятиріч — зменшення кількості здорових дітей у країні, що відбувається на тлі зменшення чисельності дитячого населення з 10 775 729 дітей 0–17 років у 1994 році до 7 614 006 у 2016 році при високих рівнях захворюваності і поширеності хвороб (рис. 2) [4, 7].
Крім того, на тлі політичної та економічної нестабільності, тривалих воєнних дій в Україні, вимушеної міграції більше ніж 1,7 млн громадян із зони АТО (із них понад 200 тисяч дітей) виникла та зберігається низка нових соціальних та медико-екологічних проблем, що негативно впливають на здоров’я дітей, а саме:
► недостатнє фінансування системи охорони здоров’я, зокрема дітей та заходів щодо збереження репродуктивного здоров’я;
► недостатній рівень оснащення медичним обладнанням та санітарним транс–портом педіатричних закладів охорони здоров’я;
► більше ніж двотисячний кадровий дефіцит дитячих лікарів, особливо в первинній ланці та в сільській місцевості;
► недосконалість існуючої системи громадського здоров’я;
► послаблення пріоритету профілактичної спрямованості в медицині дитинства, зокрема в первинній ланці;
► недостатній рівень імунопрофілактики дитячого населення, що є одним із найнижчих за всю історію країни;
► значна кількість дітей, які позбавлені батьківської опіки або виховуються в неповних родинах, внаслідок цього є емоційно, педагогічно та медично занедбаними;
► збереження в часі тривалого комплексного мультифакторіального впливу наслідків аварії на ЧАЕС на стан здоров’я дітей, які проживають на радіаційно забруднених територіях;
► поширеність тютюнопаління й інших шкідливих звичок та вживання алкоголю, наркотиків батьками і, відповідно, дітьми;
► складнощі з доступом дітей із сільської місцевості до спеціалізованої та високоспеціалізованої медичної допомоги в обласних центрах та столиці;
► низький соціально-культурний рівень більшості українських родин;
► недостатнє висвітлення в засобах масової інформації питань медичної просвіти, пропаганди здорового способу життя та боротьби з поширенням шкідливих звичок серед дорослих та дітей.
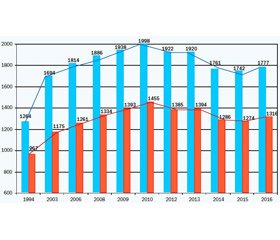
Усе зазначене в комплексі сприяло зростанню поширеності дитячих хвороб за останні 22 роки на 41 %. Якщо в 1994 році вона становила 1253,0 на 1000 дітей, то тепер — 1777,16 на 1000 дітей відповідного віку. Так само на 36 % зросла і захворюваність на дитячі хвороби — від 967,0 до 1316,07 на 1000 дітей відповідно (рис. 3).
І якщо до 2010 року захворюваність і поширеність дитячих хвороб стали підвищуватися, то починаючи з 2011 року намітилася тенденція до їх зниження. Проте на тлі помірного зменшення поширеності хвороб серед дітей 0–17 років у 2016 році в Україні, за даними Центру медичної статистики МОЗ України, спостерігається збільшення цього показника в таких регіонах: Вінницькій, Київській, Житомирській, Черкаській, Чернігівській, –Дніпропетровській, Харківській, Тернопільській, Івано-Франківській, Львівській областях та м. Києві (рис. 4).
Поширеність хвороб у дітей 0–17 років у 2016 році становила 1777,16 зареєстрованого випадку захворювань на 1000 дітей, тоді як у 1994 році — 1263,5. Зростання показника поширеності на 40,6 % за останні два десятиріччя насамперед сталося за рахунок значущого збільшення поширеності таких патологічних станів, як хвороби органів дихання, вроджені аномалії розвитку, ново–утворення, хвороби ендокринної системи, хвороби системи кровообігу, травми та отруєння. Не можна не зазначити, що така динаміка поширеності хвороб дитячого віку свідчить про потужний негативний вплив на дитячий організм екологічно забрудненого довкілля, хімізації нашого повсякдення, електромагнітного опромінення, нездорового способу життя більшості українських родин, спадкових факторів, нераціонального харчування та поширення шкідливих звичок.
Найвищий рівень поширеності дитячих хвороб спостерігається серед дітей підліткового віку 15–17 років (2154,5 на 1000 дітей), потім у віковій групі 7–14 років (1742,21 на 1000 відповідного населення). І найменші рівні показника поширеності спостерігались у дітей 0–6 років — 1189,65 на 1000 дітей. У групах дітей віком 7–14 та 15–17 років прогресивно зростав рівень захворюваності: на хвороби ендокринної системи (у 7 разів порівняно з групою дітей віком 0–6 років), зокрема цукровий діабет (у 5 разів); кістково-м’язової системи (у 7,1 раза); сечостатевої системи (у 3,4 раза); травної системи (у 3,1 раза); новоутворення (у 1,9 раза); хвороби ока та придаткового апарату (у 4,1 раза); психічні розлади (у 2 рази); хвороби нервової системи (у 2,8 раза) та травми (у 2 рази).
У той же час у дітей раннього віку були більшими показники поширеності хвороб органів дихання, вроджених аномалій, хвороб вуха та соскоподібного відростка, хвороб крові, зокрема анемії.
Структура поширеності хвороб у дітей віком 0–17 років останніми роками динамічно змінювалась. Перше місце продовжують посідати хвороби органів дихання — 54,2 % (у 1994 році — 52,6 %), на другому місці знаходяться хвороби органів травлення — 6,43 % (у 1994 році — 7,62 %), на третьому — хвороби ока та придаткового апарату — 5,24 % (у 1995 році — 4,78 %), на четвертому — хвороби шкіри та підшкірної клітковини — 4,31 % (у 1994 році — 5,75 %), на п’ятому — хвороби кістково-м’язової системи — 3,97 % (у 1994 році — 3,97 %), на шостому ранговому місці — хвороби ендокринної системи — 3,96 % (у 1994 році — 2,1 %) та інші.
Спостерігається переміщення на вищі рангові місця хвороб органів травлення, шкіри та підшкірної клітковини, ока та придаткового апарату та особливо ендокринної системи, що 22 роки тому посідали лише 14-те рангове місце, а нині обіймають 6 рангове місце. На значно нижчі рангові місця порівняно з 1994 роком за поширеністю тепер перемістились хвороби нервової системи (VІІІ рангове місце) та деякі інфекційні і паразитарні хвороби (VII рангове місце), травми та отруєння (ІХ рангове місце).
Протягом 1994–2016 рр. звертає на себе увагу найвище збільшення поширеності новоутворень (+211,7 %), хвороб ендокринної системи (+164,4 %), кровообігу (+116,3 %), сечової системи (+105,5 %), уроджених аномалій, деформацій та хромосомних аномалій (+96,5 %), хвороб органів дихання (+44,8 %), вуха та соскоподібного відростка (+47,4 %), нервової системи (+34,5 %), крові та кровотворних органів (+29,7 %) (табл. 1).
Помірно зросли показники поширеності хвороб ока та придаткового апарату (+22,4 %), травм та отруєнь (+23, 9%), хвороб органів травлення (+18,6 %) та хвороби шкіри (+5,4 %).
Від’ємна динаміка спостерігалась щодо поширеності розладів психіки та поведінки (–11,23 %), деяких інфекційних та паразитарних хвороб (–28,9 %), симптомів, ознак, відхилень від норми (–67,0 %).
У розрізі регіонів найбільший приріст поширеності дитячих хвороб та високі рівні поширеності в динаміці спостереження відмічались у м. Києві та Київській області. Наступними за високими рівнями поширеності дитячих хвороб є Вінницька, Харківська, Рівненська, Житомирська, Дніпропетровська, Івано-Франківська та Чернігівська області. Високим приростом поширеності дитячих хвороб також відрізняються Львівська та Черкаська області. Найменші показники поширеності дитячих хвороб спостерігаються в Закарпатській, Одеській і Херсонській областях.
Знаковим є той факт, що в більшості північних і промислових регіонів України спостерігається негативна динаміка щодо зростання поширеності хвороб та захворюваності дитячого населення. Це, очевидно, обумовлено негативним комплексним впливом урбанізації, технізації, екологічно несприятливого оточуючого довкілля (дія важких металів, радіонуклідів, електромагнітного опромінення, сірководню, вуглеводнів, азотистих сполук тощо) (рис. 5) [2, 10, 11].
Захворюваність у дітей віком 0–17 років у 2016 році становила 1316,07 на 1000 дітей, тоді як у 1994 році — 967,0. Зростання показника захворюваності за останні два десятиріччя на 36 % насамперед відбулося за рахунок значущого збільшення в дітей таких нозологій, як новоутворення, хвороби ендокринної системи, вроджені аномалії, хвороби вуха та соскоподібного відростка, системи кровообігу та сечостатевої системи, органів дихання (табл. 1).
Аналізуючи показники захворювано–сті дитячого населення України за останні більше ніж 20 років, слід зазначити, що найчисленнішою групою хвороб стабільно залишаються хвороби органів дихання, в основному за рахунок гострих респіраторних захворювань та пневмоній із максимумом виявлення їх у дітей віком від 0 до 6 років.
Перше місце за захворюваністю, як і в минулі роки, посідають хвороби органів дихання — 63,9 % (у 1994 році — 65,6 %), на ІІ місці знаходяться хвороби шкіри та підшкірної клітковини — 5,6 % (у 1994 році — 5,3 %), на ІІІ — травми (3,8 %) (у 1994 році — 4,17 %), на IV — хвороби органів травлення — 3,45 %, на V — інфекційні та паразитарні хвороби — 3,43 % (у 1994 році — 6,86 %), на VI — хвороби ока та придаткового апарату (3,17 %) (у 1999 році — 3,3 %) та інші. Звертає на себе увагу переміщення на вище рангове місце травм, мабуть, як наслідок батьківської байдужості, насиченості су–спільства мілітарністю і зброєю та ризикованим способом проведення дітьми дозвілля, особливо в підлітковому віці (зачепінг, джампінг, групи смерті в соціальних мережах тощо).
Найвищий рівень захворюваності спостерігається серед вікової групи 0–6 років (1465,3 на 1000 відповідного населення), потім серед дітей віком 15–17 років (1249,76 на 1000 дітей), у дітей віком 7–14 років цей показник був найменшим (1189, 65 на 1000 дітей).
Рівень захворюваності серед дітей за класами хвороб збільшується з урахуванням вікового аспекту та характеризується так: хвороби органів кровообігу — у 3,7 раза порівняно з групою дітей віком 0–6 років, хвороби ендокринної системи, розлади харчування, порушення обміну речовин — у 2,5 раза, новоутворення — у 2 рази, травми та отруєння — у 1,95 раза, хвороби ока та придаткового апарату — у 1,5 раза, хвороби органів травлення — у 1,4 раза, хвороби шкіри та підшкірної клітковини — у 1,2 раза.
З віком зменшується захворюваність дітей на хвороби органів дихання, зокрема на пневмонію, вроджені аномалії, особливо вроджені вади серця, деякі інфекційні хвороби, хвороби крові, кровотворних органів та окремі порушення із залученням імунного механізму, розлади психіки та поведінки, хвороби вуха та соскоподібного відростка.
Протягом 1994–2016 рр. звертає на себе увагу найвищий темп приросту захворюваності дітей на новоутворення (+163,3 %), хвороби сечової системи (+116,3 %), кістково-м’язової системи (+90,0 %), кровообігу (+78,4 %), ендокринної системи (+56,6 %), вуха та соскоподібного відростка (+52,2 %), органів дихання (+47,4 %), вроджені аномалії, деформації та хромосомні аномалії (+44,35 %).
Тривожить зростання захворюваності дітей на есенціальну гіпертензію. В Україні зареєстрована 2821 дитина (у 2012 році — 4029) з есенціальною гіпертензією — 0,37 на 1000 дітей. Це також може бути наслідком зростання впливу на здоров’я дітей нераціонального способу життя та харчування, гіподинамії, шкідливих звичок.
Помірно зросли показники захворюваності на хвороби ока та придаткового апарату, органів травлення, нервової системи, травми та отруєння, хвороби шкіри. Негативна динаміка спостерігалась щодо поширеності розладів психіки та поведінки (–25,2 %), деяких інфекційних та паразитарних хвороб (–31,9 %), симптомів, ознак, відхилень від норми (–54,8 %).
Це відповідає даним О.О. Дудіної (2014), яка відмічала значне збільшення з початку нинішнього століття захворюваності дитячого населення на хвороби ендокринної системи, розлади харчування, порушення обміну речовин (у 1,8 раза), патологію крові, кровотворних органів та новоутворення (у 1,9 раза) і системи кровообігу (у 1,9 раза) [14, 15].
У розрізі регіонів захворюваність зросла в усіх областях та м. Києві. Найвищий приріст щодо захворюваності дітей за останні 22 роки спостерігався в Тернопільській (+115,1 %), Харківській (+68,1 %), Одеській (+66,4 %), Житомирській (+60,7 %), Луганській (+58,6 %), Львівській (+56,6 %), Миколаївській (+51,7 %), Кіровоградській (+52,4 %), Рівненській (+50,8 %), Київській (+44,1 %), Херсонській (+46,6 %), Дніпропетровській (+40,51 %), Хмельницькій (+40,3 %) областях.
Помірне зростання захворюваності в межах 20–30 % відмічалось у м. Києві, Вінницькій, Донецькій, Івано-Франківській, Запорізькій, Волинській, Сумській, Чернігівській, Черкаській областях. Найменший приріст щодо захворюваності спостерігався в Закарпатській області.
Впевненими лідерами щодо рівнів захворюваності та, відповідно, поширеності хвороб серед дітей були Київська (1675,66 випадку вперше виявлених захворювань на 1000 дітей), м. Київ (1665,25), –Івано-Франківська (1606,14), Запорізька (1574,48), Житомирська (1534,8), Дніпропетровська (1532,64), Черкаська (1529,93) та Чернігівська області (1484,21). Підкреслимо, що майже всі зазначені області характеризуються значним екологічними забрудненням техногенного характеру, зокрема у північних областях і внаслідок аварії на ЧАЕС.
Наступними за високими рівнями захворюваності дитячого населення були Кіровоградська область (1470,42 вперше виявлених випадків захворювань на 1000 дітей), Харківська (1470,17), Львівська (1423,21), Рівненська (1401,49), Вінницька (1400,08). Найнижчий рівень захворюваності спостерігався в Закарпатській області (938,1 — на 1000 дітей), що в 1,8 раза менше порівняно з Київською областю. Невисокі рівні захворюваності порівняно із загальнодержавним показником відмічалися в Чернівецькій та Херсонській областях (табл. 3).
За даними Центру медичної статистики МОЗ України, спостерігається накопичення хронічної патології, особливо в підлітків, тобто різниця між усіма зареєстрованими захворюваннями та вперше в житті встановленими. Загалом в Україні у 2016 році її значення становило 461,09 при значній відмінності цього показника на окремих територіях України: від 722,13 — у Київській, 627,6 — у Харківській, 655,5 — у Чернігівській, 612,1 — у Рівненській областях до 291,4 — у Запорізькій області.
Захворюваність дітей віком до 1 року за період 1994–2016 роки мала позитивну тенденцію: у 2016 році захворюваність у дітей віком до 1 року становила 1487,06 на 1000 дітей, у 1994 році — 1577,8 на 1000 дітей (рис. 6).
Безумовно, одним із головних чинників, що впливає на стан здоров’я немовлят, є грудне вигодовування. За даними офіційної статистики МОЗ України, частота грудного вигодовування дітей віком до трьох місяців життя має позитивну динаміку. Частка дітей, які закінчили грудне вигодовування в три місяці, зменшилася у період із 2010 до 2014 р. на 10,0 % і становила 28,4 та 27,3 % відповідно [3].
Широке впровадження в регіонах «Розширеної ініціативи ВООЗ/ЮНІСЕФ із підтримки грудного вигодовування» (міжнародна стратегія «Лікарня, дружня до дитини»), впровадження сучасних перинатальних технологій, що базуються на доказовій медицині, системи первинної реанімації та теплового захисту, раннього неонатального скринінгу тощо зумовило позитивну динаміку здоров’я новонароджених [2, 12–15].
Починаючи з 2001 року, завдячуючи низці організаційних заходів з удосконалення медичної допомоги та інтегрування ведення дитячих хвороб, захворюваність дітей першого року загалом знизилася на 26,3 % [13].
Структура захворюваності дітей до року за період із 1994 року практично не змінилася: рангові місця розподілені так: I місце — хвороби органів дихання — 57,54 % (у 1994 — 52,6 %), II — окремі стани перинатального періоду — 9,16 % (у 1994 — 10,5 %), III — хвороби крові та кровотворних органів — 4,71 % (у 1994 — 5,5 %), IV — хвороби шкіри та підшкірної клітковини — 4,35 %, V — хвороби нервової системи — 4,08 %.
До речі, вроджені вади розвитку, стани, що виникли в перинатальному періоді, і хвороби органів дихання взагалі зумовлюють 76,9 % випадків смерті немовлят. За даними МОЗ України, діти, які проживають у сільській місцевості, помирають у 1,2 раза частіше, ніж діти з міст.
У дітей віком від 1 до 15 років життя серед причин смертності починають превалювати зовнішні чинники: травми, нещасні випадки, інфекційна та паразитарна патологія, хвороби органів дихання та травлення. Загалом кількість смертей серед хлопчиків на третину перевищує кількість подібних випадків у дівчаток. Вочевидь, свою негативну роль відіграло зниження останніми десятиріччями значення профілактики в охороні здоров’я дитини.
Взагалі вперше за багато років тільки від інсульту у 2016 році померло 20 дітей (12 — із числа міського населення та 8 — із сільської місцевості). Ще чотири випадки смерті у 2016 році були зареєстровані в дітей внаслідок ішемічної хвороби серця.
Висновки
Вочевидь, відносне зменшення показників захворюваності та поширеності хвороб серед дитячого населення саме в останні 5 років може свідчити про зниження їх виявлення, зокрема, через погіршення кадрового забезпечення педіатричної служби та системи сімейної медицини. Про це та шляхи виходу з нинішнього складного стану в медицині дитинства йтиметься в нашому наступному повідомленні.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.
Список литературы
1. Лукьянова Е.М. Медицинские и педагогические аспекты проблемы сохранения здоровья детей // Междунар. мед. журнал. — 2003. — 9. — 3. — С. 6–9.
2. Антипкин Ю.Г. VI Конгресс педиатров Украины: профессиональный диалог о самом важном / Ю.Г. Антипкин, Р.А. Моисеенко, Н.В. Хайтович // Здоров’я України. — 2009. — 21. — С. 24–25.
3. Щорічна доповідь про стан здоров’я населення, санітарно-епідеміологічну ситуацію та діяльність системи охорони здоров’я. 2015 рік / За ред. В.В. Шафранського; МОЗ України, ДУ «УІСД МОЗ України». — Київ, 2016. — 450 с.
4. Майданник В.Г. Перспективи розвитку клінічної педіатрії в ХХІ столітті // Педіатрія, акушерство та гінекологія. — 2002. — 1. — С. 8–12.
5. Бесєдіна О.А. Проблеми погіршення стану здоров’я дітей і підлітків в умовах навчального закладу / О.А. Бесєдіна, Т.М. Котакова, Г.М. Даниленко // Актуальні проблеми і основні напрямки розвитку профілактичної науки і практики. — Харків, 1997. — С. 51-55.
6. Inheriting a sustainable world: Atlas on children’s health and the environment [Електронний ресурс] / World Health Organization 2017. — Design and layout by L’IV Com Sàrl, Villars-sous-Yens, Switzerland, 2017. — Режим доступу: http://www.who.int/mediacentre/news/releases/2017/pollution-child-death/ru/.
7. Голубчиков М.В. Показники здоров’я населення та використання ресурсів охорони здоров’я в Україні за 2015–2016 роки / М.В. Голубчиков, В.М. Заболотько, Н.Г. Кравчук, І.Є. Стешенко, Н.Г. Руденко, І.Д. Сазонова, В.І. Велікдан // Довідник МОЗ України. — 2017. — 325 с.
8. На Донбасі через бойові дії постраждав 1 мільйон дітей [Електронний ресурс] / Прес-реліз ЮНІСЕФ Україна. — 2017. — Режим доступу: https://www.unian.ua/war/1783201-na-donbasi-cherez-boyovi-diji-postrajdav-1-milyon-ditey-yunisef.html.
9. МОЗ: Показники смертності в Україні — на надвисокому рівні [Електронний ресурс]. — Інформаційне агенство «УНІАН», 2017. — Режим доступу: www.unian.ua/society /788499-moz-pokazniki-smertnosti-v-ukrajini-na-nadvisokomu-rivni.html.
10. Лук’янова О.М. Екосистема великого промислового міста України та діти першого року життя / О.М. Лук’янова, Ю.Г. Резніченко, Ю.Г. Антипкін та ін. — Запоріжжя: Дике Поле, 2005. — 222 с.
11. Антипкін Ю.Г. Медико-психологічні та соціальні проблеми дітей групи соціального ризику, шляхи подолання / Ю.Г. Антипкін, Б.О. Безкаравайний, Є.І. Юліш, Т.А. Сіротченко, Н.В. Числовська. — Луганськ; Київ, 2008. — 136 с.
12. Коренєв Н.М., Даниленко Г.М. Здо–ров’я школярів, сьогодення та проблеми на перспективу // Охорона здоров’я України. — 2003. — 1(8). — С. 49–54.
13. Моісеєнко Р.О., Дудіна О.О., Гойда Н.Г. Аналіз стану захворюваності та поширеності захворювань у дітей в Україні за період 2011–2015 роки // Современная педиатрия. — 2017. — № 2(82). — С. 17-27.
14. Дудіна О.О. Досягнення, проблеми та шляхи вирішення в охороні здоров’я матерів та дітей // О.О. Дудіна, А.В. Терещенко / Результати діяльності галузі охорони здоров’я. — К.: 2012. — С. 35-57 с.
15. Дудіна О.О. Ситуаційний аналіз стану здоров’я дитячого населення // О.О. Дудіна, А.В. Терещенко // Вісник соціальної гігієни та організіації охорони здоров’я. — 2014. — 2(60). — С. 49-57.

/u/3-1.jpg)
/u/4-1.jpg)
/u/4-2.jpg)
/u/6-1.jpg)
/u/7-1.jpg)
/u/7-2.jpg)
/u/8-1.jpg)
/u/6-2.jpg)