Як у людини, так і в держави найтяжча хвороба
починається з голови.
Гай Пліній молодший
Вступ
У збройних конфліктах кінця ХХ та початку XXI століть кількість вибухових поранень і травм постійно зростає. Так, під час війни у В’єтнамі (1964–1973 рр.) частка мінно-вибухових пошкоджень у структурі санітарних втрат збройних сил (ЗС) США становила близько 15 %. Під час війни в Афганістані (1979–1989 рр.) до 30 % поранених зі складу 40-ї армії ЗС СРСР мали мінно-вибухові пошкодження. В окремі періоди збройних конфліктів на Північному Кавказі (1994–1997 рр., 1999–2002 рр.) частота мінно-вибухових травм досягала 76 %, у середньому в першій чеченській війні вона досягала до 28 %, під час другої — 35 %. Під час військової операції в Іраку (2003 р.) санітарні втрати ЗС США з мінно-вибуховими ураженнями досягли 31 %. Понад половину (54 %) санітарних втрат хірургічного профілю ЗС Великої Британії в операціях коаліаційних сил в Іраку та в Афганістані (2003–2009 рр.) становили мінно-вибухові пошкодження [1]. Бойова черепно-мозкова травма (ЧМТ) виникає в потерпілих під час бойових дій і включає всю сукупність травм і поранень. Загальна летальність при легкій ЧМТ становить 4,0–17 %, а при тяжкій — 70,0 %. Інвалідами стають 19,0 % потерпілих, а зниження працездатності відмічається в 47,0–51 % потерпілих [2]. Частка струсу головного мозку (СГМ) — найбільш легкої та частої форми травматичного ушкодження мозку — становить 70–80 % усіх випадків ЧМТ [3]. Думка про те, що в гострому періоді СГМ має місце мізерна неврологічна симптоматика, є хибною. Абсолютизоване твердження про повне одужання всіх потерпілих із СГМ потребує переогляду [4, 5]. Актуальним залишається судження: «Струс головного мозку не становить загрози для життя потерпілих, але нерідко викликає наслідки, що знижують якість життя» [6].
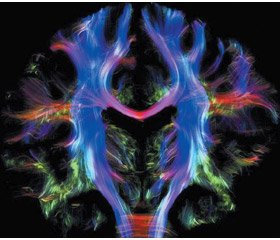
Посттравматичні розлади в пацієнтів, які перенесли СГМ, тривають довго. Тому в рамках проблеми СГМ простежується тенденція до перегляду поглядів щодо повного одужання всіх потерпілих після такої травми. Вітчизняними та іноземними авторами доведений факт, що основним парадоксом легкої ЧМТ є виникнення стійких післятравматичних розладів, що зберігаються протягом багатьох місяців, а інколи й років [7, 8]. Так, у пацієнтів із легкою ЧМТ при магнітно-резонансному (МР) дослідженні в дифузно-тензорному режимі та при МР-спектроскопії патологічні зміни речовини головного мозку виявляли в 57 % спостережень, а за даними однофотонної емісійної комп’ютерної томографії гіпоперфузійні зміни спостерігалися в 61 % випадків [9]. При повторному дослідженні через 6 місяців у цих осіб виявляли атрофію головного мозку. J.P. Seo, S.H. Jang через два роки після СГМ методом МР-трактографії реєстрували помітні зміни спіноталамічного тракту [10]. A.I.R. Maas, D.K. Menon у статті подали рисунок пошкодження волокон білої речовини головного мозку після СГМ [11] (рис. 1, 2).
/20-1.jpg)
/20-2.jpg)
Особливістю СГМ під час бойових подій є повітряно-вибухова хвиля від міни чи снаряда, дія якої нагадує короткий швидкий масивний удар широкою щільною поверхнею. Від потужного вибуху виникають значні зміщення цереброспінальної рідини, що призводять до перепаду внутрішньочерепного тиску, забою дорсолатеральної префронтальної кори з пошкодженням підкіркових структур [12]. Фронт ударної хвилі являє собою перегріте повітря, що спричиняє термальне пошкодження шкіри, органів дихання, очних щілин, додаткових пазух носа, кори головного мозку, протилежних місцю прикладення, акустичні пошкодження у вигляді травмування внутрішнього вуха. Ступінь ушкодження головного мозку залежить від вибухової сили, відстані вибуху, напряму вектора дії повітряної сили та звуку на відповідні анатомічні структури головного мозку щодо вектора діючого ушкодження [13]. Тому будь-яка травма, а тим більше бойового походження, призводить до дифузного аксонального пошкодження головного мозку [14]. Діагностика ЧМТ ґрунтується на даних неврологічного, оториноларингологічного, нейроофтальмологічного, допплерографічного, лабораторного, рентгенологічного (комп’ютерна і магнітно-резонансна томографія, рентгенографія черепа, нейросонографія) досліджень [15]. У сучасних військових конфліктах легка ЧМТ, зумовлена повітряно-вибуховою хвилею, чинить значний негативний вплив на боєздатність військовослужбовця [12, 13].
Рефлекси як прояв моторної функції — важливий розділ неврологічної семіології. Патологічні рефлекси є важливою ознакою патології центрального пірамідного нейрона. Причиною їх появи є втрата корково-пірамідного контролю та розгальмування спінальних автоматизмів, що в нормі здійснюють стійкий тормозний вплив на рефлекторну дугу цих рефлексів. Дослідження патологічних рефлексів на етапах хвороби може давати певне уявлення не тільки про локалізацію патологічного процесу, але й про характер і величину патологічного вогнища в поєднанні з іншими клінічними симптомами. Причини різних клінічних проявів патологічних рефлексів, наявність або відсутність взаємозв’язків між ними потрібно шукати на етапах послідовної еволюції моторики обличчя та кінцівок. Функції оральних м’язів (смоктальні, жувальні, ковтальні рухи) еволюційно більш давні, ніж функції м’язів кінцівок. У здійсненні функцій аксіальної групи м’язів беруть участь не тільки структури пірамідної системи, але й підкіркові ганглії (апарати вроджених безумовних рефлексів хапання, смоктання, жування тощо) [16]. Патологічні рефлекси обличчя систематизовані в п’ять груп: очні, ротові, ментальні, мандибулярні, позалицьові. Оральні, у свою чергу, поділяються на хоботкові, смоктальні та ангулярні; мандибулярні — рефлекси опускання та змикання; позалицьові — цервікальні й абдомінальні. У науково-дослідній роботі рекомендовано досліджувати такі аксіальні рефлекси: ротовий Бехтерева, долонно-підборідний Марінеско — Радовічі, рогівково-підборідний Флатау, носоочний Сімховича, губопідборідний Норбутовича, підборідний Святоплюка. Інформативна сукупність перерахованих аксіальних рефлексів становить 99,0 % [16].
Патологічні кистьові рефлекси — тонкий індикатор патології центрального рухового нейрона, але їх проява, на відміну від ступневих, відносно легко прив’язується с великим переліком зовнішніх і внутрішніх факторів, що знижує їх специфічність. Діагностична цінність кистьових рефлексів є суттєвою на ранніх етапах захворювання, коли інші ознаки пірамідної недостатності відсутні або є непереконливими. У результаті систематизації патологічних кистьових рефлексів виділено чотири групи: пальцекистьові, долонно-кистьові, тильнокистьові, позакистьові [17]. Виділена група найбільш інформативних патологічних кистьових рефлексів: Россолімо, Вендеровича, Бехтерева п’ясно-пальцевий, Жуковського кистьовий, Гофмана, Седенберга пірамідний променевий, Галанта, Вартенберга кистьовий, Гордона верхній патологічний. За даними дослідження, інформативність цих рефлексів у сукупності становить 98,0 % [17].
Для вірогідної реєстрації ступневих патологічних рефлексів при дослідженні неврологічного статусу травмованих ми використовували такі рекомендовані рефлекси: Бабінського, подолання спротиву за Вартенбергом, Россолімо, Жуковського, Пуусеппа, Чаддока, Крафтса, Бехтерева — Менделя. Сукупна інформативність рекомендованих рефлексів становила, за результатами дослідження, 97,6 % [18]. Патологічні ступневі рефлекси розділяються на два типа: екстензорні (розгинальні) та флексорні (згинальні). Рефлекси розгинального типу відповідно до методу їх викликання поділені на 4 групи: 1) стимуляція поверхневої чутливості; 2) стимуляція глибокої чутливості; 3) метод пасивних рухів; 4) метод активних рухів. Рефлекси згинального типу викликаються використанням прийомів стимуляції поверхневої й глибокої чутливості [18].
Для критичної оцінки, обговорення та всебічного аналізу генезу патологічних рефлексів у неврології найбільш продуктивною залишається еволюційна (біогенетична) концепція. Загальна еволюційна закономірність — від хапально-жувально-смоктальних глобальних, малодиференційованих моторних актів до тонких, точних, дискретних, чітких роздільних рухів. Усе, що виявилося на нових еволюційних етапах незатребуваним, не вбудовувалося в складні довільні рухи, перетворилося на архаїчну, реліктову моторику. Механізми архаїчної моторики є філогенетично молодими та слабкими, тому можуть легко піддаватися негативним впливам факторів зовнішнього середовища, пов’язаним з ушкодженнями органічної чи функціональної природи. Тому реліктова моторика (патологічні рефлекси) може бути реанімована різноманітними шкідливими чинниками зовнішнього середовища. Архаїчна моторика, що перебуває в загальмованому стані, продовжує лишатися субстратом старих рефлекторних механізмів і успадкованих інстинктивних актів [19].
Досвід бойових дій країн НАТО зумовив формування доктрини окремих рівнів надання медичної допомоги з чітко визначеними її обсягами. У сучасних умовах медичного забезпечення під час проведення антитерористичної операції (АТО) в Україні допомогу другого рівня надають передові військові мобільні госпіталі Міністерства оброни України, що знаходяться в зоні збройного конфлікту. Військовослужбовці з невеликими пошкодженнями можуть повернутися до виконання службових обов’язків після нескладного лікування в медичних закладах у зоні збройного конфлікту. Решту готують до медичної евакуації на вищі рівні надання медичної допомоги [20]. Рівень ІІІ — це найвищий рівень у системі медичного забезпечення, який розгортають у зоні збройного конфлікту. Лікувальний процес даних госпіталів додатково забезпечують центр переливання крові, потужна клінічна лабораторія, центр променевої діагностики з комп’ютерним томографом. Рівень IV — це надання спеціалізованої та високоспеціалізованої медичної допомоги в лікувальних установах за межами зони бойових дій. Акцент робиться на реабілітації. Це комбінація загальномедичного, хірургічного, психологічного реабілітаційного лікування.
Мета дослідження: вивчити неврологічну симптоматику в гострому періоді СГМ вибухового та невибухового характеру, отриманого військовослужбовцями під час проведення АТО, та обґрунтувати необхідність медичної евакуації з військово-мобільного госпіталю (ВМГ) на вищий рівень [20] надання медичної допомоги.
Матеріали та методи
Було обстежено 22 потерпілих у гострому періоді СГМ повітряно-вибухової етіології та 19 потерпілих з інших причин. Середній вік хворих становив 28 років. Середній ліжко-день перебування в стаціонарі ВМГ — 3 доби. Усі хворі, які отримали СГМ через повітряно-вибухову хвилю, вказували на втрату свідомості без визначення чіткого часу через дезорієнтацію в часі та просторі. Серед 19 військовослужбовців, що травмувалися з інших причин, 12 не втрачали свідомості; 7 осіб вказували на втрату свідомості до 2–3 хвилин. У першу добу після отримання СГМ у приймальне відділення були доставлені 22 потерпілі, серед них 18 мали травму через дію повітряно-вибухової хвилі, 4 отримали СГМ через власну необережність. У приймальне відділення ВМГ на 2-гу добу від отримання травми було доставлено решту військовослужбовців.
У всіх потерпілих оцінювали соматичний і неврологічний статуси за загальноприйнятими методиками. Досліджували патологічні рефлекси з обличчя, кистьові та ступневі феномени. Окрім невролога, усі травмовані були оглянуті офтальмологом, оториноларингологом, торакальним хірургом та нейрохірургом. При надходженні всім пацієнтам виконували рентгенографію черепа, легень, рентгенографію вогнепальних уражень тіла, електрокардіографію, проводили лабораторні дослідження (загальні клінічні аналізи крові та сечі). Хворим, які скаржилися на нудоту та біль в епігастральній ділянці, додатково проводили фіброгастродуоденоскопічне дослідження. Ультра–звукове дослідження внутрішніх органів проводилося військовослужбовцям, у яких СГМ супроводжувався падінням та травмуванням черевини та поперекової ділянки. Решта необхідних лабораторно-інструментальних досліджень не проводилася за відсутності необхідного медичного устаткування (апаратури). Усі пацієнти отримували медикаментозне лікування: перорально — цинаризин, карбамазепін, омепразол; парентерально — вітаміни групи В, аскорбінову кислоту; 25% розчин магнію сульфату на 0,9% фізіологічному розчині внутрішньовенно, краплинно; при психомоторному збудженні — 2 мл 0,5% розчину сибазону внутрішньом’язово. Пірацетам у таблетованій та ін’єкційній формах ми не застосовували через підвищену подразливість і збудливість потерпілих.
Лікування та дослідження проводилися на базі хірургічного відділення ВМГ (м. Покровськ Донецької області).
Результати та обговорення
Провідними скаргами травмованих розривами мін чи снарядів були біль голови пульсуючого та дифузного характеру, зниження слуху, загальна слабкість, головокружіння, нудота, блювота, загальмованість, біль при рухах очних яблук (симптом Гуревича — Манна), тремор рук, біль у ділянці серця та шлунка. Хворі, які отримали СГМ небойового характеру, скаржилися переважно на загальну слабкість, біль голови в лобно-скроневих ділянках, запаморочення, хиткість при ході, нудоту. Ті військовослужбовці, які надійшли на 2-гу добу, скаржилися на порушення нічного сну, напади немотивованої тривоги, серцебиття, загальної пітливості, тремору та тремтіння всього організму, зниження концентрації уваги, гостроти зору та пам’яті. Гематоми на обличчі були в 46 % потерпілих, голови — у 37 %. В усіх хворих при рентгенологічному дослідженні переломів кісток склепіння черепа не виявлено. Шкіра обличчя в переважної більшості була блідою (68 %), тахікардію мали 83,8 % хворих, брадикардію — 13 %, коливання артеріального тиску зі схильністю до гіпертензії спостерігалося в 71 %. У 24 % спостережень мала місце гіпотонія. У неврологічному статусі визначалися пірамідні, мозочкові ознаки, симптоми подразнення менінгеальних оболонок. Пригнічення свідомості за типом оглушення було в 36 % потерпілих, горизонтальний ністагм спостерігався у 80 % травмованих, ослаблення конвергенції — у 78 %, асиметрія носогубних складок була в 32 %, девіацію язика мали 17 %, анізорефлексію — 12 %, виснаження та відсутність черевних рефлексів — 12 %, гіпо-, гіперрефлексію — 28/42 %, мозочкові симптоми — 29 %, на розлади чутливості вказували 33 % потерпілих. Емоційні реакції у вигляді роздратованості та копролалії спостерігалася в 77 %. Привертало увагу те, що патологічні рефлекси з обличчя мали 100 % у гострому періоді СГМ різної етіології. Значно частіше за інші ознаки зустрічалися патологічні рефлекси в поєднанні з іншими феноменами пірамідної недостатності.
З аксіальних рефлексів (табл. 1) найчастіше визначалися ментальні патологічні рефлекси. Оральні феномени переважали над очними. У бойових умовах військовому неврологу можна рекомендувати досліджувати три патологічні аксіальні рефлекси: пальмоментальний Марінеско і Радовічі, ротовий Бехтерева, губний феномен Thiemich’а, що визначалися в більше ніж половини травмованих військовослужбовців. Патологічні рефлекси з обличчя визначалися самостійно й у комбінації з кистьовими. На нашу думку, рефлекси замикаються в стовбурі головного мозку (V і VII пара) та шийних сегментах спинного мозку.
/22-1.jpg)
Ступневі патологічні рефлекси (табл. 2) були у 38 % потерпілих із СГМ через повітряно-вибуховий удар. У пацієнтів із СГМ з інших причин дані рефлекси не визначалися. Із восьми патологічних ступневих рефлексів п’ять належать до рефлексів розгинальної (екстензорної) групи. Причиною клінічної маніфестації рефлексів екстензорної групи, на нашу думку, було масивне ураження ударною хвилею пірамідних шляхів людського головного мозку — філогенетично молодих, еволюційно не вдосконалених для захисту від негативних неприродних зовнішніх впливів.
Кистьові феномени (табл. 3) у травмованих від вибухів снарядів чи мін становили 86 % і були симетричними, тоді ж як при СГМ невибухового характеру симетричність була нестійкою та мала місце в 76 %. Виявлення даних рефлексів інтерпретоване нами як прояв ушкодження моторної кори, глибоких відділів білої речовини, хоча виявлений нами рефлекс Янішевського до класичних кистьових патологічних феноменів не належить. Частіше визначалися патологічні кистьові рефлекси: Вартенберга пальцекистьовий, Жуковського долонно-кистьовий, Россолімо — Вендеровича пальцекистьовий, Бехтерева тильнокистьовий. Отже, в гострому періоді бойового СГМ визначається значна кількість симптомів у вигляді поєднаної групи аксіальних, кистьових та ступневих патологічних рефлексів. Найбільш частими були поєднання аксіальних Марінеско — Радовичі, ротового феномена Бехтерева та губного Thiemich’а зі ступневими Вартенберга, Бабінського, Чаддока та кистьовими Вартенберга, Жуковського, Россолімо — Вендеровича, Россолімо — Тремнера. Комбінація аксіальних, кистьових і ступневих рефлексів спостерігалась у половині спостережень. При чому кистьові та ступневі патологічні рефлекси при СГМ, отриманому під час бойових дій, були симетричними. СГМ небойової етіо–логії супроводжується поєднанням лише аксіальних і кистьових рефлексів. Ступневі патологічні рефлекси у військовослужбовців, які отримали СГМ не в бойових умовах, не визначалися. Окремої комбінації аксіальних рефлексів зі ступневими не було.
/23-1.jpg)
Розладів чутливості тотального типу, відсутності реакції зіниць на світло, відсутності рухів очних яблук, больових мімічних реакцій, порушення чутливості за типом гемігіпестезії, відсутності чутливості в язику, смаку, нюху, на відміну від наших колег [13], ми не спостерігали.
Завдяки розвитку високотехнологічних нейровізуальних технологій доведено, що СГМ може трактуватися як легкий степінь дифузного аксонального пошкодження головного мозку. Поряд з клінічними, морфологічними, нейрофізіологічними та біохімічними дослідженнями спостерігається тенденція до переосмислення багатьох ідей і підходів щодо СГМ. Багатогранні клініко-неврологічні прояви СГМ вказують на потребу негайного подальшого обстеження та лікування даної категорії хворих. А це проведення комп’ютерно-томографічного дослідження, вимірювання тиску цереброспінальної рідини, вимірювання мозкового кровотоку та судинного опору, біоелектричної активності головного мозку, поглиблене обстеження когнітивної сфери із залученням нейропсихологів. Проведене нами дослідження показало, що в гострому періоді СГМ, отриманого в бойових умовах ударом від вибухової хвилі, виявлено значну кількість неврологічних симптомів, а саме патологічні аксіальні та симетричні кистьові феномени, ступневі рефлекси, які є неодмінною ознакою бойового СГМ. Клінічна оцінка неврологічного статусу підкреслює значимість цього доступного та простого методу.
Висновки
Встановлено, що основними неврологічними проявами гострого періоду СГМ, отриманого внаслідок повітряно-вибухової хвилі, є мозочково-пірамідна симптоматика, вегетативна дисфункція, анізорефлексія з групою патологічних аксіальних, кистьових та ступневих феноменів. Відсутність патологічних ступневих рефлексів характерна для СГМ не повітряно-вибухової етіології.
Військовим неврологам, які проходять службу в зоні бойових дій у військово-мобільних госпіталях, у травмованих військовослужбовців для встановлення чи підтвердження клінічного діагнозу СГМ рекомендовано проводити дослідження таких патологічних рефлексів: з обличчя — пальмоментального Марінеско і Радовічі, ротового Бехтерева й губного Thiemich’а; ступневих — подолання супротиву підошовної флексії ступні Вартенберга, Бабінського й Чаддока; кистьових — Вартенберга пальцекистьового, Жуковського долонно-кистьового, Россолімо — Вендеровича пальцекистьового, Бєхтєрєва тильнокистьового, пальцекистьового Роcсолімо – Тромнера.
Рефлекси з обличчя відносять до групи найбільш інформативних патологічних рефлексів, що мають схильність до негайної маніфестації на самому ранньому етапі становлення процесу хвороби через поєднання функціонування м’язів руки та обличчя. При оцінці пов’язаності патологічних рефлексів з обличчя з кистьовими та ступневими рефлексами відмічався прямий позитивний зв’язок. Детальний збір анамнезу та ретельне клінічне дослідження дозволили нам діагностувати гостру патологічну симптоматику в даної категорії потерпілих. Виявлення подібної симптоматики потребує виняткової уваги та моніторингу через імовірність ініціальних ознак дебюту актуального патологічного процесу. Своєчасне визначення та розпізнання неврологічної патологічної cимптоматики може мати виключно цінне клінічне значення. Тому потерпілі військовослужбовці із СГМ потребують спеціалізованого стаціонарного лікування на ІІІ–ІV рівнях надання медичної допомоги з метою забезпечення їм нейровізуальних методів дослідження, дозованого режиму праці та відпочинку, лікарського спостереження, сучасного медикаментозного й фізіотерапевтичного лікування, профілактики, у томі числі психотерапевтичної, з метою запобігання розвитку посттравматичним стресовим і діенцефальним розладам, епілептичним нападам, прогресуванню когнітивної дисфункції, розвитку та прогресуванню травматичної енцефалопатії.
Конфлікт інтересів. Автор заявляє про відсутність конфлікту інтересів при підготовці даної статті.
Список литературы
1. Свирида В.С. Особенности повреждения у личного состава экипажа бронетехники при ее подрыве (экспериментальное исследование): Автореф. дис... канд. мед. наук: спец. 14.01.17 / Свирида Валерий Степанович; Всероссийский центр экстренной и радиационной медицины имени А.М. Никифорова МЧС России. — СПб., 2013. — С. 3.
2. Семчишин М.Г. Особливості клініки та перебігу закритої черепно-мозкової травми легкого ступеня тяжкості у вояків антитерористичної операції у віддаленому періоді / М.Г. Семчишин, В.М. Шевага, Б.В. Задорожна // Бук. мед. вісник. — 2016. — Т. 20, № 3(79). — С. 142-145.
3. Поліщук М.Є. Закрита черепно-мозкова травма. Сучасний погляд на проблему / М.Є. Поліщук, О.М. Гончарук // Міжнародний неврологічний журнал. — 2015. — № 6(76). — С. 58.
4. Михайленко А.А. Актуальные вопросы организации медицинской помощи пораженным с легкой закрытой травмой головного мозга / А.А. Михайленко // Военно-медицинский журнал. — 1993. — № 7. — С. 17-18.
5. Одинак М.М. Невропатология сочетанной черепно-мозговой травмы: Дис... докт. мед. наук: спец. 14.00.12 / Одинак Мирослав Михайлович; ВМеДА им. С.М. Кирова. — СПб., 1995. — 44 с.
6. Яхно Н.Н. Частная неврология / Н.Н. Яхно, В.А. Парфенов. — М.: Мед. информ. агентстово, 2006. — 186 с.
7. Слизкова Ю.Б. Катамнестические наблюдения больных, перенесших легкую черепно-мозговую травму, сотрясение головного мозга с проявлениями посткоммоционного синдрома / Ю.Б. Слизкова, В.А. Брюзгин // Давиденковские чтения: сб. тезисов Всероссийской конференции. — СПб.: Человек и его здоровье, 2015. — С. 247-249.
8. Ткачов А.В. Клініко-діагностичні особливості перебігу гострого періоду струсу головного мозку в динаміці комплексного лікування з використанням ноотропних засобів: Автореф. дис... канд. мед. наук / Ткачов Анатолій Володимирович. — К., 2009. — С. 1-18.
9. Hofman P.A. MR imaging, single-photon emission CT, and neurocognitive performance alter mild traumatic brain injuri / P.A. Hofman [et al. // AJNR. Am. J. neuroradiol. — 2001. — Vol. 22, № 3. — P. 441-449.
10. Seo J.P. Injury of the spinothalamic tract in a patient with mild traumatic brain injuri: diffusion tensor tractography / J. P. Seo, S. H. Jang // J. Reabil. Med. — 2014. — Vol. 46, № 4. — Р. 374-377.
11. Maas A.I.R. Traumatic brain injury: rethinking ideas and approaches / A.I.R. Maas, D.K. Menon // Lancet. Neurol. — 2012. — Vol. 11, № 1. — P. 12-13.
12. Коршняк В.О. Вплив вибухової хвилі на формування неврологічної симптоматики у хворих із бойовою черепно-мозковою травмою / В.О. Коршняк // Міжнародний неврологічний журнал. — 2016. — № 5(83). — С. 83-87.
13. Кас Ю.В. Особливості гострої закритої черепно-мозкової травми, зумовленої вибуховою хвилею, в учасників бойових дій на Сході України / Ю.В. Кас, В.О. Коршняк, В.Т. Поліщук // Вісник наукових досліджень. — 2015. — № 2. — С. 41.
14. Скоромец А.А., Скромец А.П., Скоромец Т.А. / Нервные болезни: Учебное пособие // А.А. Скоромец, А.П. Скоромец, Т.А. Скоромец. — М.: МЕДпресс-информ, 2007. — 552 с.
15. Шевага В.М. Церебральна гемодинаміка у хворих з легкою черепно-мозковою травмою в гострому та віддаленому періоді / В. М. Шевага, А.В. Паєнок, Б.В. Задорожна // Актуальні питання медичної науки та практики: Зб. наук. праць. — Запоріжжя: Дике поле, 2004. — Вип. 67(1). — С. 211-216.
16. Аношина Е.А. Клиническая значимость патологических рефлексов области лица в неврологической практике: Автореф. дис... канд. мед. наук: спец. 14.00.12 / Аношина Елена Алексеевна. — СПб.: 2014. — C. 3-22.
17. Литвиненко Е.В. Патологические кистевые рефлексы: классификация, частота выявления, клиническая значимость: Автореф. дис... канд. мед. наук: спец. 14.00.12 / Литвиненко Елена Валентиновна. — СПб., 2014. — С. 6-22.
18. Гусева Н.А. Частота встречаемости и информативность патологических стопных рефлексов: Автореф. дис... канд. мед. наук: спец. 14.00.12 / Гусева Наталья Александровна. — СПб., 2004. — С. 7-20.
19. Нумман М. Патологические рефлексы: клинико-нейровизуализационные корреляции: Автореф. дис... канд. мед. наук: спец. 14.00.12 / Мансур Нумман. — М., 2007. — 16 с.
20. Бондаревський А.О. Рівні медичного забезпечення сучасних збройних конфліктів / А.О. Бондаревський, В.М. Коваль // Хірургія України. — 2015. — № 4. — С. 7-13.

/20-1.jpg)
/20-2.jpg)
/22-1.jpg)
/23-1.jpg)