Визначення, класифікація
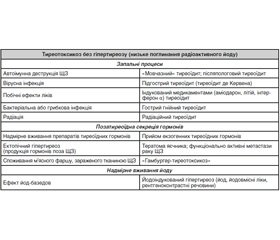
Тиреотоксикоз — синдром, при якому спостерігаються прояви постійного надмірного вмісту тиреоїдних гормонів у крові незалежно від причини підвищення їх рівня. Гіпертиреоз — одна з форм тиреотоксикозу внаслідок підвищеного синтезу й секреції гормонів щитоподібної залози (ЩЗ) [1]. Гіпертиреоз характеризується нормальним або підвищеним поглинанням радіоактивного йоду ЩЗ (тиреотоксикоз із гіпертиреозом, або істинний гіпертиреоз). Тиреотоксикоз без гіпертиреозу спричинений позатиреоїдними джерелами гормонів ЩЗ (табл. 1) [2].
Епідеміологія
Поширеність тиреотоксикозу становить 0,8 % у Європі й 1,3 % — у США [3, 4] з переважанням серед жінок. Частота явних форм гіпертиреозу — від 0,5 до 0,8 % у Європі й 0,5 % — у США [3, 4], в Україні (за даними МОЗ) — 0,12 %. Захворюваність на тиреотоксикоз вища в йододефіцитних регіонах і зменшується за умов усунення йодної недостатності [5].
Класифікація (за патогенезом) [1]:
— гіперпродукція тиреоїдних гормонів (гіпер–тиреоз):
а) хвороба Грейвса (дифузний токсичний зоб — ДТЗ);
б) багатовузловий токсичний зоб;
— деструктивний (тиреолітичний) тиреотоксикоз;
— медикаментозний (екзогенний) тиреотоксикоз.
Тиреотоксикоз із дифузним зобом (хвороба Грейвса, дифузний токсичний зоб) (код МКХ Е 05.0) — авто–імунне захворювання, що розвивається внаслідок вироблення антитіл до рецептора тиреотропного гормону (АТ-рТТГ), клінічно проявляється ураженням ЩЗ із розвитком синдрому тиреотоксикозу в поєднанні з екстратиреоїдною патологією (ендокринна офтальмопатія, претибіальна мікседема, акропатія). Одночасне поєднання всіх компонентів системного автоімунного процесу трапляється нечасто й не є обов’язковим для виставлення діагнозу. У більшості випадків найбільше клінічне значення при тиреотоксикозі з дифузним зобом має ураження ЩЗ.
Використання ширшого терміну «хвороба», а не просто «токсичний зоб» виправдане, оскільки більшою мірою підкреслює системність автоімунного процесу.
Тиреотоксикоз у пацієнтів із вузловим/багатовузловим зобом (код МКХ Е 05.1, Е 05.2) виникає внаслідок розвитку функціональної автономії вузла ЩЗ. Автономію можна визначити як функціонування фолікулярних клітин ЩЗ за відсутності головного фізіологічного стимулятора — ТТГ гіпофіза. При функціональній автономії клітини ЩЗ виходять з-під контролю гіпофіза й синтезують гормони в надмірній кількості. Процес розвитку функціональної автономії триває роками й призводить до клінічних проявів, здебільшого в осіб віком понад 45 років.
Стадії тиреотоксикозу:
1. Субклінічний тиреотоксикоз (нормальні рівні вільного тироксину й трийодтироніну при зниженому рівні ТТГ гіпофіза).
2. Маніфестний (явний) тиреотоксикоз (підвищені рівні вільного тироксину й трийодтироніну при зниженому рівні ТТГ гіпофіза).
Діагностика
Діагноз тиреотоксикозу ґрунтується на характерній клінічній картині, лабораторних показниках: низький вміст ТТГ і високий рівень вільного тироксину (вТ4) і вільного трийодтироніну (вТ3) в крові. Cпецифічним маркером ДТЗ є АТ-рТТГ.
Клінічна діагностика тиреотоксикозу
Скарги: підвищена збудливість, емоційна лабільність, плаксивість, занепокоєння, порушення сну, метушливість, порушення концентрації уваги, слабкість, пітливість, серцебиття, тремтіння в тілі, втрата маси тіла, збільшення ЩЗ, порушення менструального циклу, зниження потенції, м’язова слабкість.
Серцеві ефекти тиреотоксикозу: фібриляція передсердь пароксизмального характеру, при тривалому тиреотоксикозі переходить у постійну форму. Підвищений ризик тромбоемболічних ускладнень. При тривало існуючому тиреотоксикозі може розвинутися дилатаційна кардіоміопатія, що призводить до зниження функціонального резерву серця й появи симптомів серцевої недостатності.
Розвиток функціональної автономії визначає клінічні особливості цього захворювання. У клінічній картині домінують серцево-судинні й психічні розлади: апатія, депресія, відсутність апетиту, слабкість, серцебиття, порушення серцевого ритму, симптоми недостатності кровообігу. Супутні серцево-судинні захворювання, патологія шлунково-кишкового тракту, неврологічні розлади маскують основну причину хвороби.
Майже в 40–50 % пацієнтів із ДТЗ розвивається ендокринна офтальмопатія, що характеризується ураженням м’яких тканин орбіти: ретробульбарної клітковини, окорухових м’язів із залученням зорового нерва й допоміжного апарату ока (повік, рогівки, кон’юнктиви, слізної залози). У хворих розвивається спонтанний ретробульбарний біль, біль при рухах очима, еритема повік, набряк або припухлість повік, гіперемія кон’юнктиви, хемоз, проптоз, обмеження рухливості окорухових м’язів.
Діагностика ендогенного субклінічного гіпертиреозу (СГ) ґрунтується виключно на результатах лабораторних досліджень, а не на клінічних критеріях (табл. 2). Субклінічний гіпертиреоз визначається за наявності субнормального рівня ТТГ на тлі нормальних рівнів вТ4, вТ3. Виділяють дві категорії ендогенного субклінічного гіпер–тиреозу: перша — при рівні ТТГ 0,1–0,39 мМО/л, і друга — при рівні ТТГ < 0,1 мМО/л [6]. При цьому слід виключити причини транзиторного зниження ТТГ, не пов’язані із ендогенним субклінічним гіпертиреозом (прийом препаратів, що пригнічують ТТГ, недостатність гіпофіза або гіпо–таламуса, психічні хвороби й синдром еути–реоїдної патології). Хворі з первинно субнормальним рівнем ТТГ при концентрації гормонів ЩЗ у межах або на верхній межі нормального діапазону мають бути обстежені через 2–3 місяці.
Конфлікт інтересів. Не заявлений.
Далі буде
Список литературы
1. Ross D.S., Burch H.B., Cooper D.S. et al. 2016 American Thyroid Association Guidelines for Diagnosis and Management of Hyperthyroidism and other causes of Thyrotoxicosis. // Thyroid. — 2016. — Vol. 26(10). — P. 1343-1421. Doi: 10.1089/thy.2016.0229.
2. De Leo S., Lee S.Y., Braverman L.E. Hyperthyro–idism // Lancet. — 2016. — Vol. 388(10047). — P. 906-918. doi: 10.1016/S0140-6736(16)00278-6.
3. Garmendia Madariaga A., Santos Palacios S., Guillén-Grima F., Galofré J.C. The incidence and prevalence of thyroid dysfunction in Europe: a meta-analysis // J. Clin. Endocrinol. Metab. — 2014. — Vol. 99. — P. 923-31.
4. Hollowell J.G., Staehling N.W., Flanders W.D. et al. Serum TSH, T(4), and thyroid antibodies in the United States population (1988 to 1994): National Health and Nutrition Examination Survey (NHANES III) // J. Clin. Endocrinol. Metab. — 2002. — Vol. 87. — P. 489-99.
5. Vejbjerg P., Knudsen N., Perrild H. et al. Lower prevalence of mild hyperthyroidism related to a higher iodine intake in the population: prospective study of a mandatory iodization programme // Clin. Endocrinol. (Oxf). — 2009. — Vol. 71. — P. 440-45.
6. Biondi B., Bartalena L., Cooper D.S. et al. The 2015 European Thyroid Association Guidelines on Diagnosis and Treatment of Endogenous Subclinical Hyperthyroidism // Eur. Thyroid J. — 2015. — Vol. 4(3). — P. 149-63. doi: 10.1159/000438750.
7. Nguyen C.T., Sasso E.B., Barton L., Mestman J.H. Graves’ hyperthyroidism in pregnancy: a clinical review // Clin. Diabetes Endo–crinol. — 2018. — Vol. 4. — P. 4. doi: 10.1186/s40842-018-0054-7.
8. Alexander E.K., Pearce E.N., Brent G.A. et al. 2017 guidelines of the American Thyroid Association for the diagnosis and Management of Thyroid Disease during Pregnancy and the postpartum // Thyroid. — 2017. — Vol. 27. — P. 315-389. doi: 10.1089/thy.2016.0457.
9. Bartalena L., Bogazzi F., Chiovato L. et al. 2018 European Thyroid Association (ETA) Guidelines for the Management of Amiodarone-Associated Thyroid Dysfunction // Eur. Thyroid J. — 2018. — Vol. 7. — P. 55-66. https://doi.org/10.1159/000486957

/69-1.jpg)
/70-1.jpg)
/71-1.jpg)