Газета «Новости медицины и фармации» №3 (685), 2019
Вернуться к номеру
Особливості біоценозу та функціональної активності вагінального епітелію при місцевому лікуванні атрофічних вікових вагінітів
Авторы: Кузьоменська М.Л., професор, доктор медичних наук, головний лікар ОКПЦ, м. Суми, Україна
Нікітіна І.М., к.м.н., доцент кафедри акушерства та гінекології Сумського державного університету, м. Суми, Україна
Разделы: Клинические исследования
Версия для печати
Вступ
Урогенітальні розлади становлять значну частку гінекологічних захворювань у пацієнтів, які звертаються по амбулаторну допомогу; на жаль, істинну частоту даних розладів об’єктивно встановити немає можливості, оскільки більша частина жінок замовчує про свої проблеми, що негативно впливають на якість життя. Вагініти в перименопаузі й менопаузальному періоді є поліетіологічним захворюванням, причиною запального процесу на тлі гіпоестрогенії й дисбіозу в складі мікрофлори піхви різного ступеня вираженості можуть бути різні мікроорганізми [1].
Вагінальна екосистема характеризується поліморфною ендогенною мікрофлорою, якісний і кількісний склад якої є надзвичайно нестабільною величиною і залежить від впливу ендогенних та екзогенних факторів [2, 3]. Найбільш частими формами захворювання в пери- і постменопаузі є бактеріальний вагіноз, кандидозний і неспецифічний вагініт [4, 5]. Лікування захворювань нерідко проводиться лише антисептичними засобами для загального і місцевого застосування, які часто призводять до дестабілізації екосистеми піхви і кишечника з розвитком їх дисбіозу, що сприяє формуванню затяжних, рецидивуючих запальних процесів [5, 6]. Існуюча тісна анатомічна близькість товстої кишки й геніталій, єдність системи іннервації, крово- й лімфообігу визначає наявність єдиного дисбіотичного процесу [7]. Бактеріальний вагіноз — це не що інше, як дисбактеріоз вагінального біотопу. При бактеріальному вагінозі відбувається повне або часткове заміщення лактобацил (менше від 104 КУО/мл) анаеробними бактеріями і Gardnerella vaginalis. Для бактеріального вагінозу характерна масивна (понад 109 КУО/мл)
полімікробна забрудненість вагінального біотопу (Mobilincus spp., Bacteroides spp., Peptostreptococcus spp., Fusobacterium spp.) [3]. Кандидозний вульвовагініт спричиняється дріжджоподібними грибами роду Candida albicans. Дріжджоподібні гриби роду Candida є умовно-патогенними мікроорганізмами, вони можуть бути присутні в піхві у здорових жінок (10–20 %) у концентрації, що не перевищує 104 КУО/мл (при домінуванні в складі мікробних асоціацій лактобацил), що розцінюється як кандидоносійство. Для кандидозного вульвовагініту характерні такі клінічні ознаки: свербіж, еритема, патологічні виділення білого кольору, сирнисті за характером, дизурія, набряк вульви і слизової піхви. При мікроскопічному дослідженні виділень піхви визначають гриби роду Candida у вигляді бластоспор і ниток міцелію, а також мікрофлору, характерну для нормального вагінального біотопу. При бактеріологічному дослідженні при істинному кандидозному вульвовагініті визначають високий титр грибів роду Candida (понад 104 КУО/мл) і лактобацил (понад 106 КУО/мл) за відсутності діагностично значимих титрів будь-яких інших умовно-патогенних мікроорганізмів. Часто зустрічається поєднання вагінального кандидозу і бактеріального вагінозу, при якому дріжджоподібні гриби беруть участь у полімікробних асоціаціях як збудники захворювання. Гриби роду Candida виявляють на тлі великої кількості (понад 104 КУО/мл) облігатно-анаеробних бактерій і гарднерел при різкому зниженні або відсутності лактобацил [8].
Атрофічний вагініт (АВ) є найпоширенішим захворюванням піхви в жінок у постменопаузальному періоді (або із штучно викликаною менопаузою) і основ-ною причиною патологічних виділень із піхви (у 80 % випадків). Найчастіше перебіг даного захворювання набуває рецидивуючого характеру. Серед жінок, які увійшли в постменопаузу (середній вік 58 років), найбільш поширеним гінекологічним захворюванням є АВ (частота варіює до 70 %). Дане захворювання проявляється через 4–7 років після настання природної або штучної менопаузи. До факторів, що сприяють розвитку даного захворювання, належать порушення системного імунітету, ендокринного балансу, зміна мікрофлори піхви внаслідок прийому лікарських препаратів. Останніми роками проблема урогенітальних порушень стала першочерговою у жінок перименопаузального віку, що пов’язано з їх вираженим негативним впливом на якість життя жінки в постменопаузі. У перименопаузальному періоді урогенітальні розлади реєструються у 30 % жінок, тоді як у віковій групі 55–60 років — у 50 %. До 65 років вже 2/3 жінок відчувають урогенітальний дискомфорт, а після 70 років важко зустріти жінку, у якої б не спостерігалося окремих симптомів урогенітальних розладів [8].
Згідно з класичним визначенням, при АВ відбувається зниження вмісту естрогенів, що призводить до витончення багатошарового плоского епітелію піхви, його сухості, диспареунії, рецидивуючої запальної реакції. Зміна мікрофлори в піхві характеризується значним зниженням концентрації лактобактерій і збільшенням патологічних мікроорганізмів. При проведенні диференціальної діагностики слід враховувати ймовірність інфекцій, що передаються статевим шляхом [1, 2].
У розвитку вагінітів мікробний фактор має таке ж важливе значення, як і обставини, що змінюють його імунологічні властивості. До факторів ризику відносять порушення обміну речовин, загальні інфекційні захворювання, хронічні стресові стани, токсичну дію деяких лікарських препаратів (антибіотики, цитостатики, антациди, глюкокортикоїди), різноманітні екстрагенітальні захворювання, аліментарний фактор [4].
Серед вагінітів усе частіше виявляються полімікробні процеси (так звані мікст-інфекції), при яких етіологічним фактором є асоціація різних мікроорганізмів із характерними лише для неї біологічними властивостями. Самі по собі вагініти не становлять прямої загрози життю і здоров’ю пацієнтки, проте їх ускладнення і наслідки можуть значно нашкодити пацієнтам. У зв’язку з цим раціональне й ефективне лікування запальних захворювань жіночих статевих органів є непростим і надзвичайно актуальним завданням.
Терапія вагінітів спрямована на елімінацію патогенних мікроорганізмів і відновлення біоценозу піхви, що передбачає виключення негативного впливу на організм антимікробних засобів. Локальний шлях введення лікарських засобів дозволяє знизити фармакологічне навантаження на організм жінки. Його перевагою є простота і зручність застосування, відсутність абсолютних протипоказань (окрім індивідуальної непереносимості компонентів препарату) [1]. Отже, для лікування вагінітів найбільш раціональним є місцеве застосування препаратів із широким спектром антимікробної дії, що найбільш повноцінно деконтамінують слизову оболонку. Окрім того, під час лікування вагініту необхідно забезпечити виключення провокуючих чинників, до яких відносять антибіотикотерапію, застосування кортикостероїдів та ін. Необхідно враховувати, що ендокринні, гематологічні й онкологічні захворювання сприяють зниженню імунореактивності організму в цілому і місцевих факторів захисту, що також провокує розвиток вагінітів. При неадекватному лікуванні виникають рецидиви захворювань, що справляє негативний вплив на якість життя жінок. Наявність в арсеналі препаратів, що являють собою комбіновані протимікробні засоби, дозволяє клініцистам забезпечити ранній початок терапії даної групи пацієнтів.
Мета дослідження: оцінити клінічну (ступінь зменшення об’єктивних і суб’єктивних симптомів) і мікробіологічну ефективність і безпечність застосування негормонального вагінального зволожуючого гелю Климона® у лікуванні атрофічних вікових вагінітів.
Матеріали та методи
Наукове дослідження проводилось на базі Сумського обласного клінічного перинатального центру протягом 2018–2019 років. Для вирішення поставлених завдань було проведене обстеження і лікування 60 жінок у менопаузі зі встановленим діагнозом атрофічного вагініту. Критеріями виключення були: тяжка соматична патологія, гострі або хронічні захворювання малого таза, супутні інфекції, що передаються статевим шляхом: сифіліс, гонорея, хламідіоз, гострокінцеві кондиломи тощо. Пацієнтки, які відповідали строго визначеним критеріям, були включені в дослідження після того, як вони дали свою письмову згоду. При первинному обстеженні оцінювали вираженість симптомів АВ, якість життя й масу тіла. Для оцінки вираженості вагінозу було запропоновано відповісти на запитання розробленого нами тесту, у якому симптоми оцінювалися за шкалою від 0 до 3 (0 — відсутність ознак,
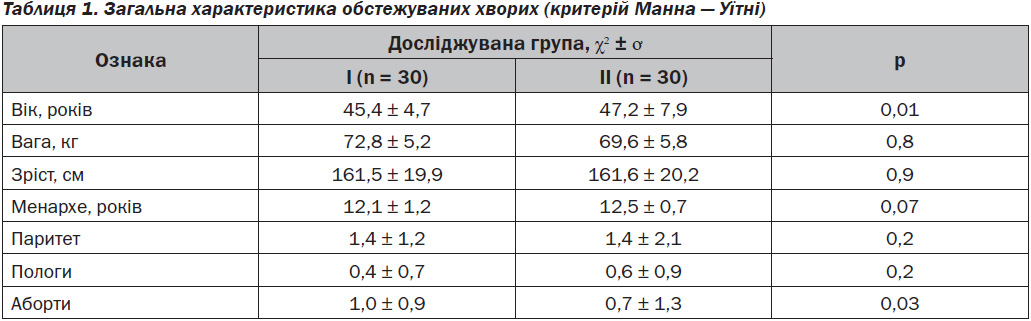
1 — слабо виражені симптоми, 2 — помірно виражені, 3 — сильно виражені). Якість життя оцінювали за допомогою опитувальника MOS SF-36. Обстеження жінок проводилося в амбулаторних умовах (збір анамнезу, огляд піхви в дзеркалах, pH-метрія, бактеріологічний посів, мазок на ступінь чистоти, кольпоскопія). Порівняльний аналіз ознак і симптомів проводився на різних етапах спостереження жінок: первинне звернення пацієнток, 14-й і 30-й день (заключний). Фактичне лікування призначали хворим у чіткій послідовності на основі випадкової вибірки. Усі пацієнтки були розподілені на 2 групи залежно від препарату, що призначався: 1-ша група (n = 30) — Климона®; 2-га група (n = 30) — ревітакса. Групи були стратифіковані на початковому етапі дослідження (під час першого візиту) за клінічними проявами захворювання: характер виділень, запах, свербіж, біль, гіперемія слизової оболонки, ознаки диспареунії, а також за результатами лабораторних (мікроскопічних, кольпоцитологічних, біохімічних) методів дослідження, що дозволило порівнювати групи між собою. Статистично вірогідна різниця відмічена лише за віком обстежуваних пацієнток (р = 0,01), що не мало принципового значення й не впливало на результати дослідження.
Препарати Климона® і ревітакса призначалися відповідно до інструкції із застосування препарату. Климона® — це негормональний вагінальний зволожуючий гель, що усуває вагінальний дискомфорт, відновлює баланс вагінальної мікрофлори й підтримує фізіологічний рівень pH, забезпечує відновлення і захист слизової після перенесених інфекційно-запальних станів піхви, чинить регенеруючу, протизапальну, антибактеріальну, протигрибкову, зволожуючу дію. Активними компонентами препарату є гіалуронова кислота (у вигляді натрію гіалуронату), яка, будучи природним молекулярним біополімером, має унікальну здатність зв’язувати й утримувати молекули води, що супроводжується активним зволоженням піхви, сприяє загоєнню й зняттю запальних реакцій; екстракт алое, що посилює місцевий імунітет, сприяє регенерації слизової оболонки піхви, зволожує, усуває подразнення і свербіння; екстракт мальви, який має пом’якшуючу, заспокійливу і протизапальну дію; екстракт ромашки, що має протизапальний ефект, посилює процеси регенерації, сприяє швидкому загоєнню мікротравм і тріщин, має тонізуючу дію; пантенол — нормалізує клітинний метаболізм, прискорює процеси регенерації тканин, має протизапальний ефект; токоферол, що істотно зменшує симптоми вагінальної сухості, стимулюючи вироблення секрету; молочна кислота — природний компонент вагінального секрету, відновлює баланс вагінальної мікрофлори і підтримує фізіологічний рівень pH.
Климона® — це негормональний вагінальний зволожуючий гель, який рекомендується застосовувати:
— для запобігання появі симптомів сухості піхви, пов’язаної з віковими змінами, дефіцитом естрогенів, замісною гормональною терапією або використанням оральних контрацептивів;
— при станах, що супроводжуються свербежем, печінням, подразненням або сухістю слизової піхви;
— як допоміжний засіб при необхідності загоєння ушкоджень слизової піхви після пологів, гінекологічних і хірургічних втручань;
— за наявності симптомів атрофії слизової піхви в результаті хіміотерапії, променевої або радіотерапії;
— для профілактики при тривалому застосуванні глюкокортикостероїдів, антибактеріальних засобів, після відвідування місць громадського користування (сауна, баня, басейн, водойми), за відсутності можливості застосовувати гігієнічні процедури;
— для усунення сухості піхви і дискомфорту при статевому акті;
— з метою відновлення слизової при запальних станах піхви (бактеріальний вагіноз, молочниця тощо), для підтримки і відновлення оптимального показника кислотності вагінального секрету.
Климона® призначалась по одній дозі інтравагінально на ніч протягом 10 днів. При рецидивуючих вагінітах курс лікування продовжували до 15 днів. Ревітаксу застосовували по 1 вагінальному супозиторію 1 раз на добу протягом 10 днів.
У процесі лікування і після його закінчення через 2–3 дні (другий візит) для оцінки ефективності та безпечності проведеної терапії вивчали клінічні симптоми атрофічного вагініту: гіперемію, набряк, болісність, наявність чи відсутність патологічних виділень; а також проводили рH-метрію вмісту піхви, амінотест і відбір проб вагінального ексудату для проведення мікроскопічних і культуральних досліджень. Бактеріологічні дослідження проводили у профільних мікробіологічних лабораторіях із використанням стандартних культуральних методів дослідження. Посіви для бактеріологічної оцінки отримували не пізніше ніж за 3 дні до початку лікування. Матеріалом для дослідження вважався вагінальний вміст із заднього склепіння. Повторне обстеження проводилось після закінчення лікування. Статистичну обробку результатів здійснювали за допомогою програми Statistica 6.0. Використовували непараметричні методи. Розраховували середні, відносні величини. Для порівняння величин використовували критерії χ², двобічний точний Фішера, Манна — Уїтні.
Результати та обговорення
Усі обстежувані пацієнтки вірогідно не відрізнялися за віком, наявністю соматичних захворювань, акушерсько-гінекологічним анамнезом. Групова характеристика пацієнток подана в табл. 1.
У процесі дослідження пацієнткам обох груп проводилося піхвове дослідження, огляд у дзеркалах, бактеріологічний посів, кольпоскопія, pH-метрія. Кольпоскопічна картина: на блідо-рожевій поверхні видно розгалужені судини й підлеглі тканини. Кровоносні судини дуже тонкі й легко травмуються з утворенням крововиливів, епітелій нерівномірно забарвлюється розчином Люголя. рН від 5,0–7,0 (середнє статистичне значення серед набраної групи пацієнток). У бактеріологічному посіві було висіяно: Esherichia coli, Staphylococcus aureus, Klebsiella akitoka, Candida аlbicans, Streptococcus epidermidis, Streptococcus pyogenes. Усі хворі до початку лікування скаржились на рясні виділення, причому у 2 (6,66 %) жінок ІІ групи ці виділення мали сирнистий характер, у решти 28 (93,3 %) пацієнток були пінисті виділення. У І групі 3 (10 %) пацієнтки скаржились на сирнисті виділення, решта 27 (90 %) пацієнток відмічали наявність виділень пінистого характеру. У процесі лікування відмічена позитивна динаміка, кількість виділень у пацієнток обох груп зменшувалась, і до третього візиту в 30 (100 %) пацієнток І групи і 28 (93,3 %) жінок ІІ групи виділення були незначними і мали слизовий характер.
При проведенні порівняльного аналізу ознак і симптомів атрофічного вагініту на різних етапах терапії були виявлені такі особливості: при первинному зверненні 25,0 % жінок пред’являли скарги на свербіж, 25,0 % — на виділення, 27,5 % — на печіння, 10,0 % — на біль, 12,5 % — на набряк слизової піхви; у процесі лікування (через 14 днів — 2-й візит) у 15,0 % досліджуваних пацієнтів свербіж зберігся, у 12,5 % тривали виділення, у 7,5 % — біль. На 30-й день (3-й візит) у 12,5 % зберігся дискомфорт. Для оцінки ефективності й безпеки лікування вивчали клінічні ознаки і симптоми: гіперемію, набряк, виділення з піхви, свербіж, печіння, болючість. Після закінчення лікування через 1 місяць проведена оцінка ефективності лікування: відмінний ефект спостерігався у 23 (76,7 %) хворих, у 6 (19,9 %) жінок відмічений добрий ефект, в однієї пацієнтки (3,4 %) — задовільний ефект. У ІІ групі у 19 (63,4 %) хворих спостерігався відмінний ефект, добрий результат відмічений у 8 (26,6 %) хворих, у 2 (6,6 %) хворих спостерігався задовільний ефект, і в однієї пацієнтки (3,4 %) лікування було неефективним у зв’язку з виявленням при культуральних дослідженнях грибів роду Candida у значній кількості за відсутності клінічної симптоматики.
Після закінчення лікування ми виконали порівняння суб’єктивних відчуттів пацієнтів I і II груп до і після терапії. Окрім об’єктивного обстеження і суб’єктивної оцінки симптомів, оцінювалась якість життя, у цілому відмічене покращення його якості в пацієнток обох груп у процесі лікування.
Перша група до призначення терапії оцінила якість життя так: 0 % — відмінний стан, 25 % — добрий стан, 55 % — задовільний стан, 20 % — незадовільний стан.
На 30-й день спостереження (заключний візит) жінки оцінили якість життя так: 35 % — відмінний стан, 55 % — добрий стан, 10 % — задовільний стан, 0 % — незадовільний стан.
Аналогічний тест пройшла друга група пацієнтів, яким призначали для терапії супозиторії ревітакса. На момент первинного звернення якість життя оцінювали так: 0 % — відмінний стан, 20 % — добрий стан, 50 % — задовільний стан, 30 % — незадовільний стан.
На заключному візиті (на 30-й день спостереження) жінки оцінили якість життя так: 15 % — відмінний стан, 30 % — добрий стан, 50 % — задовільний стан, 5 % — незадовільний стан.
Небажаних результатів і побічних ефектів у процесі лікування пацієнток обох груп не виявлено. Результати терапії атрофічного вагініту вагінальним гелем Климона® і супозиторіями ревітакса показали високу ефективність і безпечність обох препаратів. Отримані результати дозволяють рекомендувати вагінальний гель Климона® для лікування атрофічних вікових вагінітів та запальних захворювань піхви.
Висновки
Отже, за результатами проведеного дослідження можна зробити такі висновки:
1. Відмічена висока ефективність комбінованого вагінального гелю Климона® щодо широкого спектра мікрофлори, доведена висока терапевтична активність та безпечність у використанні в пацієнток з атрофічними віковими вагінітами й запальними процесами піхви (неспецифічний вагініт, бактеріальний вагіноз, кандидоз).
2. Вагінальний гель Климона® не справляє імуносупресивного впливу на вагінальний епітелій, завдяки чому відновлення функціональної активності вагінального епітелію після лікування Климоною® відбувається швидше, ніж після лікування супозиторіями ревітакса. Відзначено швидке загоєння мікротріщин, зволоження слизової, зникнення клінічної симптоматики вагініту та покращення якості життя пацієнток після лікування.
3. Климона® добре переноситься та не викликає резистентності мікрофлори. Препарат може використовуватись у гінекології з метою регенерації слизової піхви, а також для профілактики при тривалому застосуванні глюкокортикостероїдів, антибактеріальних засобів, після проведення хірургічних втручань, за наявності симптомів атрофії слизової оболонки піхви в результаті хіміотерапії, променевої та радіотерапії.
1. Анкирская А.С., Муравьева В.В. Интегральная оценка состояния микробиоты влагалища. Диагностика оппортунистических вагинитов (медицинская технология). — М., 2011.
2. Тихомиров А.Л., Олейник Ч.Г. Инфекции влагалища: взгляд гинеколога. Рациональная терапия кандидозного и смешанных вульвовагинитов // Венеролог. — 2006. — 2. — С. 9-15.
3. Солманова К.С. Атрофический вагинит в постменопаузальном периоде // Студенческий: электрон. научн. журн. — 2017. — № 11(11). — https://sibac.info/journal/student/11/81643. — Дата обращения: 19.01.2019.
4. Серов В.Н. Особенности инфекции в акушерстве, гинекологии и перинатологии // Рус. мед. журн. — 2006. — Т. 14, № 1. — С. 2-5.
5. Кира Е.Ф. Бактериальный вагиноз. — СПб.: НеваЛюкс, 2001. — 364 с.
6. Donders G.G., Vereecken A., Bosnians E. [et al.] Aerobic vaginitis is an entity with abnormal vaginal flora that is distinct from bacterial vaginosis // Int. J. STD AIDS. — 2001. — Vol. 12, suppl. 2. — S. 68.
7. Donders G.G., Vereecken A., Bosmans E. [et al.] Definition of a type of abnormal vaginal flora that is distinct from bacterial vaginosis: aerobic vaginitis // BJOG. — 2002. — Vol. 109, № 1. — Р. 34-43.
8. Donders G.G., Van Calsteren C., Bellen G. [et al.] Predective value for preterm birth of abnormal vaginal flora, bacterial vaginosis and aerobic vaginitis during the first trimester of pregnancy or why metronidasole is not a good option in pregnancy // 6th European Сonference ESIDOG / Abstract Book. — 2008. — Plen II–2.