Газета «Новости медицины и фармации» №3 (685), 2019
Вернуться к номеру
Хронічні алергічні захворювання шкіри — проблема сучасної дерматології
Авторы: Резніченко Н.Ю.(1), Турсунов Р.А.(2), Резніченко Г.І.(3)
(1) — Комунальна установа «Запорізький обласний шкірно-венерологічний клінічний диспансер» Запорізької обласної ради, м. Запоріжжя, Україна
(2) — Таджицький науково-дослідний інститут профілактичної медицини, м. Душанбе, Республіка Таджикистан
(3) — Державний заклад «Запорізька медична академія післядипломної освіти МОЗ України», м. Запоріжжя, Україна
Рубрики: Дерматология
Версия для печати
В умовах складної демографічної ситуації, що має місце в Україні останніми роками, спостерігається значне підвищення захворюваності, особливо на шкірні хвороби, серед населення, яке проживає в умовах несприятливого довкілля. Антропоекологічні проблеми промислових міст пов’язані зі станом здоров’я їх мешканців, що є одним із головних критеріїв якості довкілля [23, 26, 27].
Захворювання, пов’язані з техногенним забрудненням, викликають також наслідки хронічних стресів, значне поширення яких є результатом зміни звичного способу життя, високого його темпу, росту обсягу інформації. Постійне напруження стає компонентом популяційної норми, і його наслідком є порушення метаболічного й гормонального гомеостазу. Хронічний популяційний стрес є проявом метаболічної імунодепресії з прискореним розвитком в організмі різноманітних форм вікової хронопатології та його старіння [34].
Суттєвий вплив на стан здоров’я людини чинять місцеві клімато-географічні умови, такі як низькі й високі температури, підвищена вологість або сухість повітря, різкі перепади барометричного тиску, надмірність ультрафіолетового опромінення, що сприяє порушенню природних бар’єрних функцій шкіри [23, 45]. Вони також сприяють перетворенню захисного біосорбційного шару з шкірного жиру і рогового шару шкіри за участю нормальної мікрофлори на вогнище персистування умовно-патогенної мікрофлори, яке є місцем утворення екзематозних вогнищ [10].
На цьому фоні спостерігається зростання кількості пацієнтів із захворюваннями шкіри, оскільки шкіра опосередковано зв’язує організм людини із зовнішнім середовищем, а її патологія належить до хвороб екологічного ризику [34]. За останні 15 років в Україні поширеність патології шкіри зросла на 17,3 %, і спостерігається подальша тенденція до її збільшення до 34–36 % у структурі загальної захворюваності [51].
У зв’язку з цим проблема збереження здоров’я населення в умовах, що постійно змінюються, є предметом цілеспрямованої уваги багатьох дослідників [43, 47].
Щорічне зростання кількості хворих, несприятливий вплив алергічних захворювань шкіри на якість життя, недостатня ефективність терапії, що призводить до виникнення алергічних захворювань шкіри й подальшого їх хронічного перебігу [13], обумовлюють соціальну значимість цієї проблеми й спонукають до пошуку реальних важелів покращання ситуації.
Хронічні алергічні дерматози включають велику групу захворювань шкіри, таких як простий та алергічний контактні дерматити, атопічний дерматит, різні форми екземи, кропив’янку, алергічні васкуліти, алергічну висипку, пов’язану з дією лікарських засобів, і менш поширені дерматози, у патогенезі яких провідними є саме алергічні реакції [4, 8, 9, 16].
Актуальність проблеми хронічних алергодерматозів обґрунтовується не лише високим рівнем захворюваності, але й постійно рецидивуючим перебігом, збільшенням кількості тригерних факторів, недостатньою ефективністю терапії, необхідністю комплексного лікування з урахуванням рекомендацій лікарів різних спеціальностей [3, 4].
Вивчення етіопатогенезу хронічних алергодерматозів і клінічних особливостей їх перебігу, обґрунтований вибір оптимальної терапії цієї патології є надзвичайно актуальною проблемою сучасної медицини [1, 12, 18].
Отже, вирішення проблеми збереження здоров’я та якості життя пацієнтів із хронічними алергічними дерматозами в сучасних умовах розвитку суспільства й медицини передбачає пошук шляхів їх корекції, спрямований на профілактику й лікування відповідних патологічних змін стану здоров’я, і впровадження результатів у роботу медичних закладів. Значну роль у розвитку алергодерматозів відіграють імунні механізми [33]. Так, провідними ланками розвитку атопічного дерматиту є IgE-опосередковані реакції. Лімфокіновий профіль у хворих на атопічний дерматит характеризується підвищенням секреції інтерлейкіну-4 й інтерлейкіну-5 [10]. Дослідження, проведені Л.А. Болотною, В.С. Калашниковою [4], доводять наявність дисбалансу про- і протизапальних інтерлейкінів при екземі, взаємозв’язок порушень цитокінового балансу з клінічними проявами захворювання. Отримані результати відображають доцільність використання протизапальних засобів, що сприяють нормалізації рівня цитокінів, у комплексній терапії алергодерматозів.
Крім того, у хворих на алергодерматози значною є нейрогенна складова етіопатогенезу. Адже одним із найважливіших чинників даних захворювань є порушення з боку центральної й вегетативної нервової системи, що провокують загострення дерматозу.
Хронічні алергічні захворювання шкіри також супроводжуються станом вираженої ендогенної інтоксикації, яка пов’язана, з одного боку, з екзогенними (екологічними) чинниками, а з іншого боку, із захворюваннями шлунково-кишкового тракту, такими як гастрити, гастродуоденіти, холецистити, дискінезії жовчовивідних шляхів, панкреатити, що призводить до розвитку дисбактеріозу й вимагає проведення відповідної корекції [14].
Не менш важливою причиною виникнення й хронізації алергічних захворювань шкіри є вітамінна недостатність, що виникає як унаслідок нераціонального харчування, так і внаслідок супутніх соматичних захворювань (передусім захворювань травної системи). Дослідження, проведені А.Л. Тищенко (1998) [35], показали вірогідне зниження рівня вільної й загальної форм біотину в крові у групі хворих на істинну екзему порівняно з групою здорових осіб.
Велика увага приділяється дослідженню мікробіоценозу й пенетрації мікроорганізмів у шкіру при хронічних алергічних захворюваннях шкіри. У фізіологічних умовах шкіра людини вкрита різноманітними мікроорганізмами, серед яких домінують бактерії, а віруси й найпростіші наявні в значно меншій кількості [20]. Мікробіоценоз шкіри в здорових осіб представлений бактеріальною флорою (епідермальними стафілококами, пропіоновокислими бактеріями, мікрококами, коринеформними бактеріями тощо) і дріжджоподібними грибами (Candida, Malassezia) [31]. Рідше зустрічається транзиторна мікрофлора, така як золотистий стафілокок, альфа-гемолітичний і негемолітичний стрептокок. Але найбільшу частку мікроорганізмів шкіри становлять сапрофіти, що не чинять шкідливого впливу на організм людини. Проте часто неможливо провести чітку межу між сапрофітами й патогенами, які населяють здорову шкіру людини. Нормальна мікрофлора відіграє важливу роль у захисті організму від патогенних мікроорганізмів, хоча сама по собі може бути чинником інфекційного захворювання [14, 20].
Завдяки наявності суперантигенів бактеріальна, мікотична й вірусна мікрофлора може чинити алергізуючу дію на організм людини, у тому числі на шкірні покриви, і призводити до розвитку й прогресування алергодерматозів. Відомо, що золотистий стафілокок, який колонізує шкіру хворих на атопічний дерматит, здатний синтезувати альфа-токсин, інтерлейкін-5 та інші лейкотрієни, а Candida albicans — інтерлейкін-1, що індукує запуск імунологічного запалення в шкірі [7]. Окрім того, тривалий перебіг хронічних алергічних захворювань із порушенням цілісності шкіри може ускладнюватись вторинною інфекцією. Це спричиняє тяжкість захворювання, складність вибору оптимальної терапії (особливо зовнішньої) і торпідність до неї. Отже, своєчасні профілактика й лікування порушень цілісності шкірного покриву, усунення патогенної мікрофлори шкіри, запобігання розвитку дисбактеріозу сприятимуть стабілізації алергічного процесу й тривалій ремісії дерматозу.
Важливим чинником розвитку хронічних алергічних захворювань шкіри є формування сухості шкіри. Так, при атопічному дерматиті відзначається низький рівень натурального зволожуючого фактора, що призводить до зростання проникності шкірного покриву, підвищення трансепідермальної втрати вологи, виникнення сухості шкіри й прогресування захворювання.
Незважаючи на те, що більшість випадків алергічного контактного дерматиту пов’язана з професійною діяльністю людини, дане захворювання може виникати й у дітей, зокрема раннього віку [49, 50]. Незважаючи на характерну для хронічних алергічних захворювань шкіри ксеродермію, при виборі оптимальної терапії (зокрема, зовнішнього лікування) слід враховувати вікові особливості перебігу дерматозів. Так, для дітей віком до 2 років типовою є еритематозно-сквамозна форма атопічного дерматиту або дитяча екзема з наявністю еритематозно-сквамозних вогнищ, мікровезикул, мокнення, кірок і лусочок. У дітей від 2 років з алергодерматозами до періоду статевого дозрівання спостерігається схильність до виникнення еритематозно-сквамозних вогнищ із ліхеніфікацією (потовщення з посиленим шкірним рисунком) та інтенсивним свербежем.
Характерними рисами перебігу хронічних алергічних захворювань шкіри в дорослих є зміна типової локалізації вогнищ ураження, виражений гіперпластичний та інфільтративний характер ураження з меншою тенденцією до гострозапальних явищ і підсиленням ліхеноїдного синдрому, менш помітна реакція на алергенні подразники, менш чітка сезонність. Із віком спостерігається зміна фіксованої локалізації патологічного процесу на дифузні ураження шкіри обличчя, шиї, верхньої частини тулуба, верхніх кінцівок. Запальні вогнища у хворих зрілого віку не мають яскравого червоного забарвлення, переважно спостерігається застійний синюшний колір, відзначається формування ліхеноїдних папул, ліхеніфікованих вогнищ. У пацієнтів зрілого віку спостерігаються інтенсивний свербіж, невротичні реакції, виражене порушення сну. Характерною рисою хронічних алергодерматозів у зрілому віці є також зв’язок загострень із психоемоційними факторами на відміну від провідного харчового чинника в дітей.
У більшості випадків діагноз певного алергічного захворювання шкіри може бути встановлений уже при першому огляді хворого на основі характерних уражень шкіри, їх типової локалізації. Проте інколи виникає необхідність у більш ретельному обстеженні хворих (зокрема, у проведенні біопсії шкіри з наступним гістологічним дослідженням, перш за все для виключення лімфоми). Для встановлення остаточного діагнозу того чи іншого алергічного захворювання шкіри були розроблені уніфіковані критерії [46].
У разі наявності простого контактного дерматиту його прояви залежать від перебігу (гострого чи хронічного) та стадії (еритематозної, бульозної) захворювання. При цьому висипання на шкірі виникають у місцях контакту з різними подразниками протягом декількох хвилин або годин. Запальна реакція може бути відстроченою до 1 доби у разі контакту з деякими консервантами або дезінфектантами або навіть до декількох тижнів — у разі кумулятивного ефекту деяких речовин [44]. Простий контактний дерматит виникає внаслідок впливу фізичних чинників (механічних, температурних, променевих, електричних), хімічних агентів (концентрованих кислот, лугів, солей важких і лужних металів, бойових отруйних речовин шкірно-наривної дії), біологічних факторів (фітодерматит, гусеничний дерматит). Проте найбільш часто простий контактний дерматит виникає в результаті впливу професійних чинників.
Клінічна картина гострих дерматитів характеризується наявністю вогнищ еритеми, набряку, везикулярних, бульозних висипань або навіть вогнищ некрозу, а суб’єктивно хворих турбують печіння й біль. При хронічних дерматитах спостерігаються світлі еритеми, інфільтрація, ліхеніфікація й потовщення шкіри.
У малюковому періоді майже одразу після народження дитини можуть уперше спостерігатися клінічні прояви атопічного дерматиту. Еритематозно-сквамозна форма захворювання відзначається в дітей від періоду новонародженості до двох років. У цій фазі відбувається формування вогнищ еритеми, набряку й ексудації з переважною локалізацією в ділянках щік, лоба, волосистої частини голови, шиї та розгинальних поверхонь кінцівок. На фоні еритематозно-сквамозних вогнищ виникають папули й мікровезикули із серозним вмістом, які швидко відкриваються з формуванням екзематозних «серозних колодязів», при цьому ексудат підсихає й утворює кірки жовтуватого й коричневого кольору. Ліхеніфікація спостерігається вкрай рідко [42].
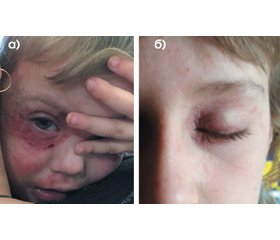
Друга (дитяча) фаза розвитку атопічного дерматиту розпочинається з двох років і триває до пубертатного віку. Вона проявляється еритематозно-сквамозною формою з ліхеніфікацією, наявністю генералізованої сухості шкіри, вогнищами ліхеніфікації внаслідок звичного тертя й розчісування шкіри, екскоріаціями (рис. 1). Одночасно можуть спостерігатися висипання екзематозного й ексудативного характеру на згинальних поверхнях верхніх і нижніх кінцівок (найчастіше це ліктьові й підколінні ямки), шиї, у завушних складках, періоральній зоні. Часто спостерігається блідість або еритема обличчя, складки Деньє — Моргана, лущення шкіри в параорбітальній зоні, явища хейліту й ангулярного блефариту, формується так зване атопічне обличчя. Із віком свербіж набуває більш стійкого характеру, що призводить до утворення множинних екскоріацій, унаслідок чого нерідко приєднується вторинна інфекція.
Третя (доросла) фаза атопічного дерматиту починається з пубертатного віку й проявляється ліхеноїдною або пруригоподібною формою, характеризується вираженою інфільтрацією шкіри, ксерозом, ліхеніфікацією, наявністю екскоріацій. При цьому висипання набувають дифузного характеру, зазвичай у патологічний процес залучається шкіра обличчя, де спостерігаються виражена сухість і лущення. Більшість хворих мають «атопічне» обличчя. Пацієнтів турбує виражений свербіж. Екзематозні висипання з’являються в період загострення захворювання. Типовим є зв’язок загострень з психоемоційними факторами, нейроендокринними розладами [14]. Іноді ця форма характеризується появою нумулярної екземи.
Особливою формою атопічного дерматиту є дифузна атопічна еритродермія, перебіг якої супроводжується тотальним або субтотальним ураженням шкіри, порушенням загального стану хворих, вираженим свербежем, безсонням, психоемоційним виснаженням, високою вірогідністю вторинних мікробних уражень [42].
Алергічний контактний дерматит, на відміну від простого контактного дерматиту, розвивається переважно протягом декількох днів у ділянках контакту з алергеном. Проте деякі речовини дуже повільно проникають у неушкоджену шкіру, що проявляється більш пізнім виникненням висипань (через тиждень після контакту), а розвиток специфічної сенсибілізації до нового алергену триває не менше від 10–14 діб. У випадках повторних контактів із тим самим алергеном цей період скорочується.
На еритематозному фоні за наявності гострого алергічного контактного дерматиту виникають сверблячі папульозні й везикулярні висипання (рис. 2). Хронічний перебіг захворювання характеризується наявністю ліхеніфікації, а в тяжких випадках алергічний контактний дерматит може проявлятись ураженням великих ділянок шкіри, аж до розвитку еритродермії.
Клінічні прояви екземи залежать від її стадії й різновиду. Характерними ознаками гострого й підгострого екзематозного процесу є поліморфізм висипань, наявність вогнищ еритеми, набряку, мокнення з папульозними й везикулярними висипаннями, кірками й екскоріаціями, а інколи — і пустульозною висипкою (у випадках мікробної екземи). Хронічна екзема характеризується вогнищами інфільтрації, ліхеніфікації, лущення, вторинних дисхромічних змін; інколи наявні окремі папули, везикули, тріщини, екскоріації.
Розрізняють ряд клінічних різновидів екземи: істинна, мікробна, себорейна, дитяча, професійна. Особливостями істинної екземи є симетричність ураження шкіри, нечіткі межі вогнищ ураження, наявність симптому «архіпелаг островів» — чергування уражених і неуражених ділянок шкіри, свербіж різної інтенсивності (рис. 3, 4).
Для мікробної екземи характерними є асиметричні ураження шкіри, чіткі межі патологічних вогнищ, суцільне ушкодження шкіри в зонах ураження з однаковою вираженістю процесу в центрі й на периферії, наявністю пустульозної висипки, гнійного ексудату, кірок гнійного характеру, вхідних воріт для інфекційного чинника (рис. 5).
Себорейна екзема асоціюється з наявністю грибів Мalassezia в так званих себорейних зонах, нейроендокринними порушеннями, захворюваннями шлунково-кишкового тракту, ВІЛ-інфекцією. Дитяча екзема виникає у віці 3–6 місяців і триває до дворічного віку. Професійна екзема виникає внаслідок впливу професійних чинників в умовах виробництва.
Оцінка ступеня тяжкості алергодерматозів (передусім атопічного дерматиту) проводиться за загальноприйнятими шкалами — бальна оцінка за системою SCORAD, EASI тощо [37, 38, 40]. Оцінка якості життя хворих проводиться за опитувальниками, перш за все за DLQI [39, 41, 42]. Крім того, індекси SCORAD, EASI, DLQI є відображенням ефективності лікування, вони повинні розраховуватись у процесі терапії захворювання.
Вибір методів корекції й засобів терапії алергодерматозів залежить від особливостей патогенезу, клінічної форми, тяжкості й тривалості захворювання, віку пацієнтів і активності перебігу.
Важливими принципами лікування алергодерматозів є комплексність та індивідуальний підхід з урахуванням основних ланок патогенезу захворювання та його клінічних проявів. Алергодерматози, навіть якщо вони починаються гостро, часто набувають хронічного перебігу, а отже, потребують не лише лікування у період загострення, але й постійного контролю за їх перебігом задля запобігання рецидивам і подовження ремісії [5, 12].
Перший етап лікування алергодерматозів передбачає не лише елімінацію алергенних і неалергенних тригерів, медикаментозну системну й зовнішню терапію, але й дотримання режиму дня й дієти (виключення з харчування продуктів-алергенів і продуктів-гістамінолібераторів), усунення супутньої патології (алергічного риніту, бронхіальної астми, алергічного гастриту й ентериту, неалергічної патології шлунково-кишкового тракту, патології нервової системи тощо), використання фізіотерапії (електрофорезу, фонофорезу, КВЧ-терапії, індуктотермії, електролікування, лазеротерапії), фототерапії, санаторно-курортного лікування, косметичного догляду за шкірою, санітарно-гігієнічні заходи за місцем проживання й роботи [13, 17, 19].
На другому етапі застосовується системна терапія алергодерматозів, що включає застосування антигістамінних препаратів (І–ІІІ поколінь), мембраностабілізуючих засобів, неспецифічної гіпосенсибілізуючої терапії (тіосульфату натрію, хлориду кальцію, глюконату кальцію), препаратів, що впливають на нервову систему (седативних засобів, інколи — транквілізаторів, нейролептиків, антидепресантів), засобів, що нормалізують функціонування шлунково-кишкового тракту (пробіотики, гепатопротектори, ферменти підшлункової залози, антигельмінтні засоби тощо) [11, 16, 21, 24, 29, 30]. За наявності показань (наприклад, при супутньому вторинному або первинному інфекційному процесі) виникає необхідність у призначенні антибактеріальних або антимікотичних засобів. Крім того, при різних порушеннях з боку імунної системи можливе застосування (за суворими показаннями) імуномодулюючих або імуносупресивних препаратів (наприклад, циклоспорину А) [33]. У випадках тяжких загострень алергодерматозів можуть застосовуватись короткі курси лікування системними глюкокортикоїдами, що дозволяють швидко отримати клінічний ефект, але після цього потрібно повільно знизити дозу до повної відміни препарату. Доведено значні переваги короткого курсу застосування системних глюкокортикоїдів, тоді як тривале їх використання призводить до численних побічних явищ [48]. При поєднанні алергодерматозів із бронхіальною астмою, алергічним ринітом виникає потреба у використанні бронхолітичних засобів, кромонів, деконгестантів.
У лікуванні алергодерматозів, у першу чергу атопічного дерматиту й хронічної екземи, важливою є регуляція вітамінного балансу, поповнення дефіциту вітамінів, активізація власних захисних сил організму, зміцнення імунітету, підвищення тонусу.
Вітаміни відіграють роль екзогенних регуляторів фізіологічних і метаболічних процесів, необхідні для нормальної діяльності нервової й травної систем, залоз внутрішньої секреції, здорового стану шкіри, профілактики старіння як шкірних покривів, так і організму в цілому. Вітамінам належить виключно важлива роль у забезпеченні імунної відповіді, формуванні антиоксидантного потенціалу і, отже, підтриманні стійкості людини до іритантів, різних інфекційних чинників, токсичних речовин та інших несприятливих зовнішніх факторів [25]. Останнім часом доведена здатність ряду вітамінів зменшувати ризик розвитку злоякісних новоутворень у людини. Згідно з рекомендаціями FDA, FFDCA, USP, WHI, WHO, відновлення дефіциту вітамінів відіграє ключову роль у корекції алергодерматозів і обмінних процесів у будь-якому віці.
Кожен вітамін має свої унікальні властивості, що обумовлюють його багатогранний вплив на організм людини. Саме тому при деяких патологічних станах найбільш ефективними є полівітаміни, а при деяких захворюваннях — певні дози окремих засобів [25]. Враховуючи результати досліджень забезпеченості окремими вітамінами, проведених провідними вченими сьогодення [6, 22, 25, 35], слід констатувати, що лікування хронічних алергічних захворювань шкіри, передусім атопічного дерматиту й хронічної екземи, неможливе без застосування вітаміну Н.
Так, біотин (вітамін Н, коензим R) випробовується в інноваційних методах лікування онкологічних хвороб. Відомо, що антитіла можуть блокувати фактори росту ракової пухлини або їх рецептори, активуючи імунологічну атаку на пухлину. Дослідження останніх років свідчать про можливість використання стрептавідин-біотинової системи й антитілоензимного комплексу з метою доставки активуючого проліки ферменту до пухлини для селективного перетворення проліків безпосередньо в самій пухлині [6].
Вітамін Н (біотин, коензим R) свою назву отримав від грецького bios — «життя», що пов’язано з його здатністю стимулювати ріст дріжджів і бактерій. І справді, він є життєво необхідним вітаміном для нормального росту й розвитку клітин, відіграє значну роль у всіх видах обміну речовин — вуглеводному, білковому, жировому.
В організм людини біотин надходить із продуктами харчування, крім того, він синтезується мікрофлорою кишечника. Недостатність біотину обумовлена певними патологічними причинами: може виникати при незбалансованому харчуванні, тривалому дотриманні дієти, при парентеральному харчуванні, синдромі мальабсорбції, після резекції тонкого кишечника, при асоційованій із біотином множинній недостатності карбоксилаз, у хворих, які перебувають на гемодіалізі. Екзотичне щоденне вживання сирих яєць через 3–10 тижнів викликає гострий дефіцит біотину в організмі, пов’язаний з тим, що в яєчному білку міститься білок авідин. Авідин має велику спорідненість до біотину і зв’язується з ним з утворенням нерозчинного у воді комплексу. Цей комплекс не розщеплюється в шлунково-кишковому тракті, тому біотин, що міститься в продуктах харчування, не всмоктується.
Вітамін Н (біотин, коензим R) сприяє засвоєнню тканинами іонів бікарбонату й активізує реакції карбоксилювання у складі ферментів. Біотин діє як кофермент карбоксилаз, має інсуліноподібну дію, бере участь у процесі глюконеогенезу (завдяки участі в синтезі глюкокінази), що сприяє стабілізації рівня цукру в крові. При цьому вітамін Н (біотин, коензим R) зменшує експресію печінкової фосфоенолпіруват-карбооксикінази — ферменту, що стимулює синтез глюкози в печінці. Біотин також сприяє зниженню вмісту загального холестерину й b-ліпопротеїдів, рівня піровиноградної кислоти, запобігає розвитку ацидозу. Крім того, він нормалізує функціональний стан нервової системи, покращує трофіку тканин, стимулює репаративно-відновні процеси організму, запобігаючи його старінню [25].
Біотин є синергістом інших вітамінів групи В, фолієвої кислоти, пантотенової кислоти, ціанокобаламіну. Є дані про участь біотину в синтезі пуринових нуклеотидів.
Біотин виявляє властивості гормону. Вітамін Н здійснює гормональний контроль за генами, відповідальними за ембріогенез і розвиток скелета. За умови недостатності біотину його гормональна активність знижується, що призводить до гальмування розвитку клітин сполучної й кісткової тканин [52].
Вітамін Н (біотин, коензим R) відіграє важливу роль у запобіганні дерматологічній патології й появі естетичних змін шкіри та її придатків. Саме тому його називають вітаміном краси. Біотин, як джерело сірки, чинить виражену антисеборейну дію, оптимізує діяльність сальних залоз, сприяє нормалізації жирності шкіри й волосся. Він бере участь у синтезі колагену й побудові основи кератинової субстанції, а отже, сприяє формуванню нормальної структури шкіри, нігтьових пластин і волосся. Вітамін Н також сприяє усуненню дрібних зморшок, сухості, лущення шкіри, запобігає передчасному посивінню, випадінню й виникненню ламкості волосся, усуває ламкість нігтьових пластин, прискорює ріст волосся та нігтів [25].
Недостатність біотину проявляється реакцією на шкірі та її придатках, а наслідками можуть стати специфічні психічні симптоми й кишкові розлади при парентеральному харчуванні, синдромі мальабсорбції, після резекції тонкого кишечника, у хворих, які перебувають на гемодіалізі.
Біотинова недостатність провокує виникнення сухості й запальних явищ шкірних покривів, загострення атопічного дерматиту, екземи, псоріазу, себорейного дерматиту, іхтіозу, періорального дерматиту, призводить до дифузного випадіння волосся й дистрофії нігтьових пластин [35].
Крім того, на сьогодні діагностується генетично обумовлена ензимопатія, асоційована з біотином, — множинний карбоксилазний дефіцит, що має як шкірні (сухість шкіри, себорейний дерматит, прогрес псоріазу, загострення екземи, резистентні до лікування мікотичні інфекції, ламкість нігтьових пластин, алопеція), так і загальносоматичні прояви (депресія, апатія, сонливість, гіперестезії й парестезії, нудота, зростання рівня холестерину й глюкози крові, анемія, затримка росту в дітей).
Дефіцит вітамінів призводить до оксидантного пошкодження мітохондрій, що спричиняє прискорення старіння організму [25]. Основним механізмом виникнення цих змін є пригнічення біосинтезу гема у мітохондріях, що призводить до кисневої недостатності й пошкодження мітохондрій, що, у свою чергу, спричиняє пошкодження ДНК, порушення з боку нервової системи й вікові зміни [6, 36]. Отже, корекція рівня біотину сприяє запобіганню віковим змінам шкіри й організму в цілому.
У розвитку атопічного дерматиту й екземи недостатність біотину відіграє визначну роль. Так, дослідженнями А.Л. Тищенко (1998) було доведено, що в пацієнтів з екземою рівень вільної форми біотину в крові був зниженим удвічі порівняно з нормальними значеннями, а концентрація загальної форми вітаміну Н (біотин, коензим R) у хворих була зниженою в 1,3 раза. За умов зловживання алкоголем хворими на екзему рівень вільної форми біотину в крові зменшувався в 1,4 раза порівняно з нормальними значеннями, а концентрація зв’язаної з білками форми – у 4,5 раза. Це призводило до зниження рівня загальної форми у хворих на екзему, які зловживали спиртними напоями, у 2,1 раза [28]. Дослідження, проведені Л.Д. Тищенко та співавт. (2001), говорять про зменшення рівня коферментної форми біотину в 3 рази під час загострень атопічного дерматиту й у 1,3 раза — у період ремісії захворювання порівняно з нормальними значеннями [22]. Отримані дані підтверджують наявність біотинової недостатності у хворих на атопічний дерматит і екзему, а також вказують не лише на доцільність і патогенетичну обґрунтованість застосування біотину при лікуванні хворих на дані хронічні дерматози, але й на необхідність його використання в період ремісії з профілактичною метою.
Вітаміни, які застосовуються для лікування алергодерматозів, мають відповідати всім стандартам якості, мати добру біодоступність. Таким вимогам відповідає препарат Натубіотин (має сертифікат GMP) виробництва компанії «Др. Густав Кляйн ГмбХ & Ко. КГ», Німеччина.
► Ефективним щодо лікування та профілактики атопічного дерматиту та хронічних екзем є використання препарату Натубіотин, що містить 5 aбо 10 мг біотину.
Перевагами препарату Натубіотин є висока біодоступність, що дозволяє здійснювати терапевтичний вплив безпосередньо в шкірі, матриксі нігтя й волосяній цибулині; майже повна відсутність протипоказань і побічних ефектів, мінімальний ризик розвитку алергічних реакцій. Так, фармакодинаміка препарату Натубіотин має певні особливості: всмоктування вільного біотину починається вже у верхній частині тонкої кишки в незміненому вигляді, головним чином шляхом дифузії. Нещодавні дослідження підкреслюють активний транспортний механізм, який діє за допомогою комплексу біотин-Na+, що виступає в ролі переносника. Ступінь зв’язування біотину в складі препарату Натубіотин із білками плазми крові становить 80 %. Протипоказання до вживання біотину обмежуються лише відомою гіперчутливістю до компонентів препарату. Мутагенні, тератогенні й канцерогенні ефекти при використанні препарату не спостерігались. Передозування препарату не відбувається, оскільки надлишок біотину виводиться з організму із сечею. До переваг Натубіотину належить також те, що він не містить барвників класу Е, не викликає підвищення апетиту. Натубіотин може призначатись одночасно з іншими лікарськими засобами, у тому числі з полівітамінами.
Рекомендована доза дорослим при лікуванні дефіциту біотину (захворювання нігтів, волосся, шкіри) — 1 таблетка по 5 мг на добу.
Для лікування генетично зумовлених ензимопатій, асоційованих із біотином (множинна недостатність карбоксилаз), призначають 1 таблетку по 10 мг на добу. Таблетки приймати до їди, не розжовуючи, запивати достатньою кількістю рідини.
Тривалість курсу лікування залежить від характеру й перебігу захворювання.
Натубіотин рекомендується в комплексній терапії загострень атопічного дерматиту, хронічної екземи, хронічного алергічного дерматиту по 10 мг/добу протягом першого тижня лікування з наступним переходом на дозу 5 мг/добу протягом 2 тижнів.
За наявності супутнього синдрому мальабсорбції Натубіотин призначають по 10 мг 2 рази на добу (20 мг біотину на добу) протягом перших 10 днів лікування з наступним переходом на використання 10 мг біотину на добу до клінічної ремісії даного синдрому. Для подальшого лікування хронічних алергодерматозів приймають 5 мг 1 раз на добу. Курс лікування становить 3 місяці.
Для профілактики загострень атопічного дерматиту, екземи, алергічного дерматиту Натубіотин рекомендується використовувати по 5 мг 1 раз на добу протягом 1–3 місяців (залежно від перебігу захворювання). Курси профілактичного лікування проводяться 2 рази на рік: в осінньо-зимовий і весняно-літній періоди. Натубіотин призначається перорально, до їди, запивається невеликою кількістю рідини. Під час лікування пацієнтам забороняється вживання сирого яєчного білка, оскільки він може пригнічувати ефективність біотину.
Крім належної системної терапії, хворі на алергодерматози потребують проведення відповідного топічного лікування. Зовнішня терапія алергодерматозів має бути направлена на усунення запалення шкіри й пов’язаних з ним об’єктивних і суб’єктивних клінічних проявів захворювання, відновлення бар’єрних функцій шкіри, регрес сухості шкірних покривів [13, 16]. У зовнішньому лікуванні алергодерматозів використовують широкий арсенал різноманітних засобів — топічних кортикостероїдів, селективних інгібіторів кальционеврину, топічних антигістамінних препаратів, емолентів (зволожуючі засоби), кератолітичних, кератопластичних, епітелізуючих засобів, фітопрепаратів, традиційних протизапальних засобів, таких як танін, риванол, борна кислота тощо [8, 11]. Під час загострення будь-якого алергодерматозу засобом вибору зовнішньої терапії є топічні кортикостероїди [32].
При цьому важливим аспектом успішної терапії є використання ефективних і безпечних топічних засобів, що швидко усувають запалення й свербіж, підвищують бар’єрну функцію й сприяють відновленню фізіологічних властивостей шкіри, покращують мікроциркуляцію й метаболізм у вогнищах ураження. При виборі засобів зовнішньої терапії алергодерматозів слід обов’язково враховувати стадію й клінічні прояви патологічного шкірного процесу, вік пацієнта, тривалість захворювання, попереднє лікування та його ефективність, місце нанесення препарату й метод його аплікації, властивості активних компонентів та основи засобу.
Найбільш виражений протизапальний ефект при гострих і хронічних алергічних захворюваннях шкіри мають топічні кортикостероїди. Проте за умови неправильного застосування вони мають і найбільш значні побічні ефекти (як топічні, так і системні). До шкірних ускладнень, що провокуються застосуванням кортикостероїдів зовнішньої дії, перш за все належать: активація умовно-патогенної флори, розвиток стрепто- й стафілодермій, кандидозу, загострення герпесвірусної інфекції; tinea incognito (атипова клінічна картина дерматомікозу), що потребують подальшої корекції. Саме тому топічні кортикостероїди повинні призначатись за суворими показаннями при встановленому точному діагнозі загострення алергічного захворювання шкіри з наявністю виражених запальних явищ із наступним переходом на використання селективних інгібіторів запальних цитокінів, емолентів, фітопрепаратів [11].
Селективні інгібітори кальциневрину (такролімус і пімекролімус), емоленти, фітопрепарати, на відміну від топічних кортикостероїдів, можуть використовуватись протягом тривалого часу та якісно забезпечувати подальший регрес висипки, свербежу, сухості шкіри, відновлення її бар’єрних функцій [2]. Проте слід пам’ятати, що селективні інгібітори кальциневрину не рекомендується призначати при бактеріальній або вірусній інфекції шкіри. Також не можна їх використовувати в пацієнтів із вродженими або набутими імунодефіцитами або в пацієнтів, які приймають імуносупресивні препарати, через високий ризик розвитку бактеріальних, мікотичних і вірусних інфекцій шкіри.
Отже, за наявності алергодерматозів, ускладнених вторинною інфекцією (бактеріальною, мікотичною, вірусною, мікст-інфекцією), виникає необхідність у використанні антимікробних засобів зовнішньої дії. При цьому антимікробні препарати не повинні містити спирту, оскільки він буде сприяти ще більшому пересушуванню шкіри. А спектр дії топічного антимікробного засобу має включати основні етіологічні чинники вторинного інфікування — перш за все грампозитивні бактерії, а також дріжджоподібні гриби й віруси простого герпесу.
Висновки
1. Огляд сучасних літературних джерел свідчить про поширеність атопічного дерматиту, хронічної екземи й хронічного алергічного дерматиту, часту їх асоціацію з іншими алергічними захворюваннями, багатогранність етіопатогенетичних чинників розвитку захворювання, наявність клінічних і патогенетичних вікових особливостей їх перебігу, що потребують проведення комплексного лікування й профілактики із залученням засобів системної й зовнішньої дії.
2. Дані літератури свідчать про необхідність ретельного вивчення етіопатогенетичних ланок хронічних алергодерматозів із подальшим обґрунтуванням найбільш ефективних схем терапії із застосуванням оптимального вітамінного препарату Натубіотин.

/m/10-1.jpg)
/m/11-1.jpg)
/m/12-1.jpg)
/m/12-2.jpg)