Журнал «Медицина неотложных состояний» №3(98), 2019
Вернуться к номеру
Клинический случай успешного лечения злокачественного нейролептического синдрома на фоне острой токсико-аллергической реакции IV степени
Авторы: Клигуненко Е.Н.(1), Корпусенко В.Г.(2), Болтянский С.В.(2), Рудейченко С.В.(2), Олейник В.И.(2), Медведев А.А.(2)
(1) — ГУ «Днепропетровская медицинская академия МЗ Украины», г. Днепр, Украина
(2) — КУ «Днепропетровское клиническое объединение скорой медицинской помощи», г. Днепр, Украина
Рубрики: Медицина неотложных состояний
Разделы: Справочник специалиста
Версия для печати
Злоякісний нейролептичний синдром є потенційно загрозливим ускладненням при проведенні нейролептичної терапії, що вимагає своєчасної діагностики, заснованої на виключенні інших причин гіпертермії, та специфічних лабораторних досліджень. Тактика лікування цього стану принципово відрізняється від тактики ведення хворих з іншою патологією, яка супроводжується гіпертермією. У статті наведено клінічний випадок діагностики і лікування цього стану.
Злокачественный нейролептический синдром является потенциально опасным осложнением при проведении нейролептической терапии, требующим своевременной диагностики, основанной на исключении других причин гипертермии, и специфических лабораторных исследований. Тактика лечения данного состояния принципиально отличается от тактики ведения больных с другой патологией, сопровождающейся гипертермией. В статье представлен клинический случай успешной и своевременной диагностики и лечения данного состояния.
Neuroleptic malignant syndrome is a potentially dangerous complication of neuroleptic therapy requiring timely diagnosis, based on the exclusion of other causes of hyperthermia, and specific laboratory studies. Approaches to the treatment of this condition are fundamentally different from the management of patients with other pathologies accompanied by hyperthermia. This article presents a clinical case of successful and timely diagnosis and treatment of this condition.
синдром Стівенса — Джонсона; злоякісний нейролептичний синдром; гіпертермія; нейролептики; судомний синдром
синдром Стивенса — Джонсона; злокачественный нейролептический синдром; гипертермия; нейролептики; судорожный синдром
Stevens — Johnson syndrome; neuroleptic malignant syndrome; hyperthermia; neuroleptics; convulsive syndrome
Введение
Злокачественный нейролептический синдром (ЗНС) — наиболее опасное из возможных экстрапирамидных осложнений нейролептической терапии [1, 3]. Частота развития ЗНС колеблется от 0,02 до 3,23 % всех больных, госпитализируемых в стационар, которым назначалась нейролептическая терапия, а смертность при ЗНС в зависимости от применения тех или иных методов лечения составляет от 2,94 до 38 % случаев [1, 3, 6, 8]. В связи с учащением использования нейролептиков в общесоматической медицинской практике полноценная информация о ЗНС, его клинических проявлениях, методах ранней диагностики и эффективного лечения является актуальной. ЗНС может развиваться у пациентов с различной формой психической патологии, при неврологических заболеваниях и у психически здоровых лиц при назначении нейролептиков и препаратов, избирательно блокирующих D2-дофаминовые рецепторы мозга. Однако наиболее часто ЗНС развивается в процессе нейролептической терапии больных шизофренией, аффективными расстройствами и при шизоаффективном психозе. ЗНС может развиваться при лечении нейролептиками больных различных возрастных групп и обоих полов [2, 5]. Развитие ЗНС может быть следствием быстрого наращивания дозы нейролептика или добавления новых препаратов с более мощным антипсихотическим действием и высокой экстрапирамидной активностью либо после внезапного прекращения приема психотропных препаратов. Развитие симптомов возможно как через 24 часа после приема препарата, так и через 20 дней после прекращения приема [6, 9, 13]. В патогенезе ЗНС отмечают развитие блокады дофаминергических структур в базальных ганглиях и гипоталамусе с иммунологическими нарушениями и повышением проницаемости гематоэнцефалического барьера, которые приводят к нейросенсибилизации организма с последующим аутоиммунным поражением ЦНС и висцеральных органов. В патогенезе ЗНС важную роль играет симпатоадреналовая и серотониновая гиперактивность [10].
Клинический случай
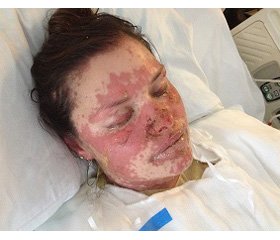
Больная К. 34 лет, масса тела 50 кг, переведена в отделение анестезиологии и интенсивной терапии (ОАИТ) КУ «Днепропетровское клиническое объеди–нение скорой медицинской помощи» («Днепропетровское КОСМП») на 5-е сутки от начала заболевания из аллергологического отделения, где находилась в течение двух суток с диагнозом «острая токсико-аллергическая реакция IV степени: острая крапивница, синдром Стивенса — Джонсона, острый период, на фоне галлюциногенного синдрома».
Из анамнеза: больная принимает нейролептики (рисполепт, циклодол, труксал) и ламотрин (по поводу судорожного синдрома). В течение двух суток нахождения в аллергологическом отделении, несмотря на проводимую терапию, динамика заболевания отрицательная за счет увеличения поражения кожных покровов, слизистых оболочек, неправильного типа лихорадки до фебрильных цифр, учащения зрительных и слуховых галлюцинаций.
На момент поступления в ОАИТ КУ «Днепропетровское КОСМП», 21.02.2018 г., состояние больной тяжелое, уровень сознания — оглушение с приступами психомоторного возбуждения и галлюцинациями, неадекватна. Больная отмечает гипералгезию по туловищу и в конечностях с акцентом по полинейропатическому типу в нижних конечностях, менингеальных знаков нет. Кожа покрыта уртикарной сыпью. В ротовой полости и на слизистых половых органов — гиперемия, с участками десквамаций и некрозов. Дыхание спонтанное через естественные дыхательные пути, везикулярное. Гемодинамика стабильная. ЭКГ — ритм синусовый, правильный. SрO2 = 96 %, t = 39,3 °С. В анализах: лейкоцитоз (8,1 Г/л) с резким сдвигом влево (миелоциты — 3 %, метамиелоциты — 2 %, палочкоядерные — 58 %), ферментемия (АсАТ — 425), гипопротеинемия (общий белок — 59 г/л).
После трех сеансов плазмафереза (0,3 ОЦП каждый) и консервативной терапии, согласно протоколу лечения ОТАР IV, отмечалась отчетливая положительная динамика — регресс кожных проявлений аллергической реакции. При этом сохранялись симптомы синдрома Стивенса — Джонсона — десквамационно-некротические поражения слизистых и неконтролируемая (в том числе и антипиретиками) гипертермия на фоне нормализации лейкоформулы.
На 13-е сутки с момента госпитализации в ОАИТ у больной отмечалось повторное ухудшение состояния в виде нарастания экстрапирамидной симптоматики с развитием мышечной ригидности по типу зубчатого колеса, рецидивированием судорожного синдрома, нарастанием гипертермии 39,9 °С. Для исключения септического компонента осмотрена хирургом, проведены рентгенография органов грудной клетки, УЗИ органов брюшной полости и малого таза — патологии не выявлено, определен уровень прокальцитонина — 0,099 нг/мл (норма < 0,1 нг/мл), С-реактивный белок — 145,72 мг/мл (норма до 10 мг/мл). Проведена люмбальная пункция: pH — 8,0, белок — 0,288 г/л, глюкоза — 7,5 мМ/л, цитоз — 1,5 × 106/л.
С учетом отсутствия данных, свидетельствующих в пользу инфекционной этиологии гипертермии, мышечной ригидности по типу зубчатого колеса, нарастания экстрапирамидной симптоматики, продолжающегося приема нейролептиков и сохраняющейся гипертермии у больной заподозрен злокачественный нейролептический синдром, который и был подтвержден лабораторно (гамма-глутамилтранспептидаза — 115,06, норма до 42 Ед/л, ЩФ — 127,73, норма до 98 Ед/л, креатинфосфокиназа (КФК) общая — 174,1, норма до 140 Ед/л, КФК-МВ — 82,19, норма до 25 Ед/л). Больная консультирована невропатологом, психиатром.
На фоне нарастания явлений экстрапирамидной недостаточности, рецидивирования судорожного синдрома антипсихотические препараты отменены, в терапию добавлен вальпроком. Однако, несмотря на коррекцию терапии, состояние больной продолжало прогрессивно ухудшаться с нарастанием явлений пирамидной и экстрапирамидной недостаточности, рецидивированием судорожного синдрома и трансформацией его в эпистатус, что расценивалось как проявления злокачественного нейролептического синдрома и клинически сопровождалось нарастанием отека головного мозга.
По жизненным показаниям выполнена интубация трахеи, больная переведена на искусственную вентиляцию легких (ИВЛ) аппаратом iVent (VersaMed) на фоне медикаментозной седации, с паттерном вентиляции VC-SIMV, ДО — 450 мл, Ti : Te — 1 : 2, FiO2 — 0,4, РЕЕР — 6 см вод.ст., седация диазепамом (сибазон) в адекватной дозе. Непрерывное рецидивирование судорожного синдрома потребовало ступенчатого подбора комбинированной противосудорожной и седативной терапии с последовательным повышением дозы используемых препаратов до прекращения судорог в течение 24 часов (вальпроком 1000 мг/сут, диазепекс до 140 мг/сут, гамма-оксимасляная кислота до 20 мг/кг/ч — инфузия, тиопентал натрия 3 г/сут — инфузия, MgSO4 3 г/ч — инфузия).
На 2-е сутки от начала медикаментозной седации и ИВЛ удалось добиться снижения температуры тела до 36,8 °С. Выполнена трахеостомия. В последующем состояние больной с положительной динамикой, постепенно редуцирована противосудорожная терапия. На 5-е сутки от начала ИВЛ прекращена медикаментозная седация, судорожный синдром не рецидивировал, больная в оглушении, фиксирует взгляд, сухожильные рефлексы D = S, снижены, ограничены движения в конечностях — больная переведена на прием базовых антиконвульсантов (ламотрин). На 9-е сутки от момента начала ИВЛ больная деканюлирована.
В дальнейшем на фоне проведения интенсивной фармакологической терапии (парасимпатомиметики, антиконвульсанты, актопротекторы), кинезиотерапии, нутритивной поддержки состояние больной значительно улучшилось. После стабилизации состояния, на 34-е сутки пребывания в ОАИТ, больная была переведена в аллергологическое отделение, откуда в дальнейшем выписана домой.
Выводы
1. Злокачественный нейролептический синдром является осложнением, наблюдаемым преимущественно в отделениях психиатрического профиля, однако в связи с широким использованием нейролептических препаратов существует возможность его возникновения в отделениях различного профиля.
2. Основным критерием, позволяющим заподозрить ЗНС, является плохо контролируемая гипертермия на фоне приема нейролептиков при исключении инфекционной природы гипертермии.
3. Исключение инфекционной природы гипертермии является одним из главных этапов дифференциальной диагностики ЗНС. Определение уровня прокальцитонина, СРБ, а также исключение соматической, неврологической патологии являются реальными в условиях современного лечебного учреждения.
4. Нарушения и расстройства сознания, нарастание экстрапирамидной недостаточности, неадекватная нутритивная поддержка, электролитные нарушения, сопутствующая патология при несвое–временной диагностике и неадекватном лечении приводят к дестабилизации гомеостаза с последующим увеличением риска смерти, затрат на лечение, длительности реабилитации больного.
Конфликт интересов. Авторы заявляют об отсутствии какого-либо конфликта интересов при подготовке данной статьи.
1. Малин Д.И. Побочное действие психотропных средств. — М.: Вузовская книга, 2000. — 207 с.
2. Цыганков Б.Д. Клинико-патогенетические закономерности развития фебрильных приступов шизофрении и система их терапии. — М.: Норма, 1997. — 232 c.
3. Caroff S.N. The neuroleptic malignant syndrome // J. Clin. Psychiat. — 1980. — Vol. 41, № 3. — P. 1-26.
4. Levenson J.L. Neuroleptic malignant syndrome // Amer. J. Psychiat. — 1985. — Vol. 142, № 10. — P. 1137-1145.
5. Moscovich M., Novak F., Fernandes A. et al. Neuroleptic malignant syndrome // Arq. Neuropsiquiatr. — 2011. — Vol. 69(5). — P. 751-755.
6. Reulbach U., Dutsch C., Biermann T. et al. Managing an effective treatment for neuroleptic malignant syndrome // Critical. Care. — 2007. — Vol. 11. — P. 4-10.
7. Strawn J.R., Keck P.E., Caroff S.N. Neuroleptic malignant syndrome // Am. J. Psychiatry. — 2007. — Vol. 164. — P. 870-876.
8. Мосолов С.Н. Костюкова Е.Г., Сердитов О.В. Серотониновый синдром при лечении депрессий // Новые достижения в терапии психических заболеваний / Под ред. С.Н. Мосолова. — М.: БИНОМ, 2002. — С. 317-330.
9. Ромасенко В.А. Гипертоксическая шизофрения. — М.: Медицина, 1967. — 240 с.
10. Тиганов А.С. Фебрильная шизофрения: клиника, патогенез, лечение. — М.: Медицина, 1982. — 128 с.
11. Stauder K.N. Die todliche Katatonie // Arch. Psychiat. Nervenkr. — 1934. — Bd. 102. — S. 614-634.
12. Волков В.П. К вопросу о фебрильной кататонии // Социальная и клиническая психиатрия. — 2012. — № 2. — С. 16-20.
13. Ghaziuddin N., Alkhouri I., Champine D. et al. ECT treatment of malignant catatonia/NMS in an adolescent: a useful lesson in delayed diagnosis and treatment // J. ECT. — 2002. — Vol. 18, № 2. — P. 95-98.
14. Малин Д.И. Эффективность применения плазмафереза в лечении побочных эффектов и осложнений нейролептической терапии // Журн. социальной и клинической психиатрии. — 1993. — № 4. — С. 82-84.
15. Малин Д.И., Равилов Р.С., Козырев В.Н. Эффективность бромокриптина и дантролена в комплексной терапии злокачественного нейролептического синдрома // Российский психиатрический журнал. — 2008. — № 5. — С. 75-81.